Старостин В. А. – к м. н., начальник Врачебно-санитарной службы гжд
| Вид материала | Документы |
СодержаниеЛечение ложного сустава ладьевидной кости кисти методом кдо с костной пластикой Опыт применения перидуральных блокад в комплексном лечении грыж межпозвоночных дисков Клинические синдромы |
- Они вершили судьбу санитарной службы Республики Алтай, 25.81kb.
- Резюме Общая информация, 183.12kb.
- Руководство по управлению изменениями при организации и развитии первичной медико-санитарной, 6352.66kb.
- Мз рб «Актуальные вопросы медицинского обеспечения лиц, занимающихся физкультурой, 36.5kb.
- «Оказание первичной медико-санитарной помощи в условиях круглосуточного стационара», 185.83kb.
- В. П. Марков марков В. П., кандидат юридических наук, майор внутренней службы, начальник, 101.36kb.
- В. М. Корякин право социального обеспечения военнослужащих, граждан, уволенных с военной, 5380.24kb.
- Торгово-промышленная палата россии, 729.96kb.
- Объявляет конкурс на замещение вакантных должностей федеральной государственной гражданской, 83.2kb.
- Начальник Управления Здравоохранения Ю. Н. Кириллов Начальник Тайшетского межрайонного, 170.58kb.
ЛЕЧЕНИЕ ЛОЖНОГО СУСТАВА ЛАДЬЕВИДНОЙ КОСТИ
КИСТИ МЕТОДОМ КДО С КОСТНОЙ ПЛАСТИКОЙ
АУТОТРАНСПЛАНТАТОМ ИЗ МЕТАФИЗА ЛУЧЕВОЙ КОСТИ
Крапивин М. Ю., хирург-травматолог
Больной Цибин В.В., 26 лет, обратился с жалобами на боли в области левой кисти при незначительной физической нагрузке. Около 1 года назад перенес травму в результате падения с упором на разогнутую кисть. Обращался в поликлинику, на стандартных рентгенограммах костной патологии выявлено не было. После 2-х недельного курса консервативного лечения приступил к физическому труду. Спустя 4-5 месяцев стал отмечать постепенно усиливающиеся боли в области левого запястья по лучевому краю.
Повторно обратился за медицинской помощью к травматологу. При осмотре отмечался легкий отек и болезненность в проекции луче-ладьевидного сочленения, полное отсутствие лучевой девиации кисти, ограничение разгибания кисти до 10 - 15 0 , сгибания до 45 0 , локтевой девиации до 25 0 . На рентгенограммах в двух стандартных и одной косой проекциях выявлен перелом ладьевидной кости в средней трети с ее укорочением, склерозом концов отломков (рис. 1).
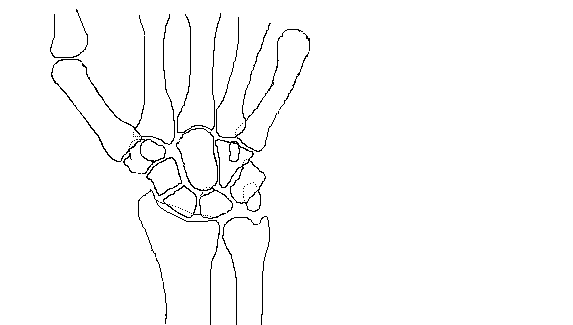
Рис. 1
Заключение: постттравматический ложный сустав ладьевидной кости левой кисти.
3.02.2000 г. проведено оперативное лечение: КДО ладьевидной кости аппаратом Илизарова с костной пластикой аутотрансплантатом из дистального метафиза лучевой кости. Ход операции: S-образный тыльно-лучевой доступ от метафиза луча до трапецие-пястного сустава. Выделена и взята на держалку поверхностная ветвь лучевого нерва. Выделены метафиз лучевой кости, концы отломков ладьевидной кости. В метафизе луча произведена остеотомия кортикального слоя в виде створки, взят губчатый трансплантат до 0,8х 0,8 см. Трансплантат смоделирован по поперечнику ладьи (рис. 2), после освежения краев перелома внедрен между отломками. С тыла кисти интрамедуллярно через ладью проведена спица Киршнера (последовательно через дистальный отломок, трансплантат, проксимальный отломок, эпиметафиз луча).
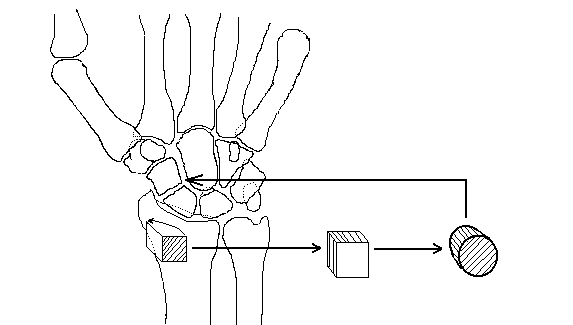
Рис. 2
Другая спица проведена поперечно первой через дистальный отломок ладьи (рис. 3). Произведено ушивание раны. Через кости предплечья в нижней трети проведены 2 спицы, одна из которых – через обе кости.
Две перекрещенных спицы проведены через II - IV пястные кости.
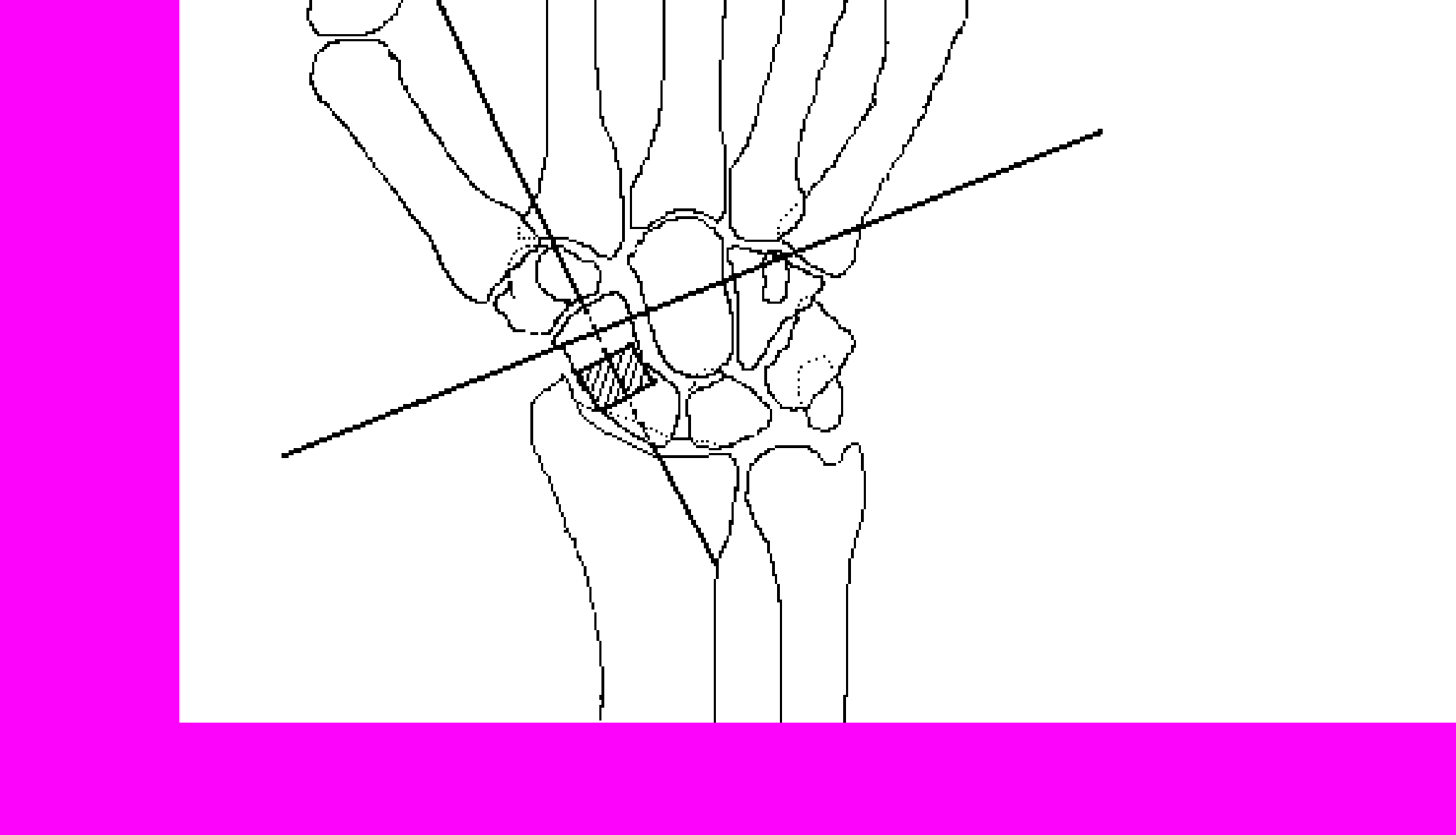
Рис. 3
Монтаж трёхсекционного аппарата Илизарова (рис. 4): база в нижней трети предплечья, на уровне ладьи поперечная спица фиксирована в среднем кольце, интрамедуллярная спица выполняет роль направляющей, в 3-м кольце фиксированы спицы, проведённые через пястные кости.
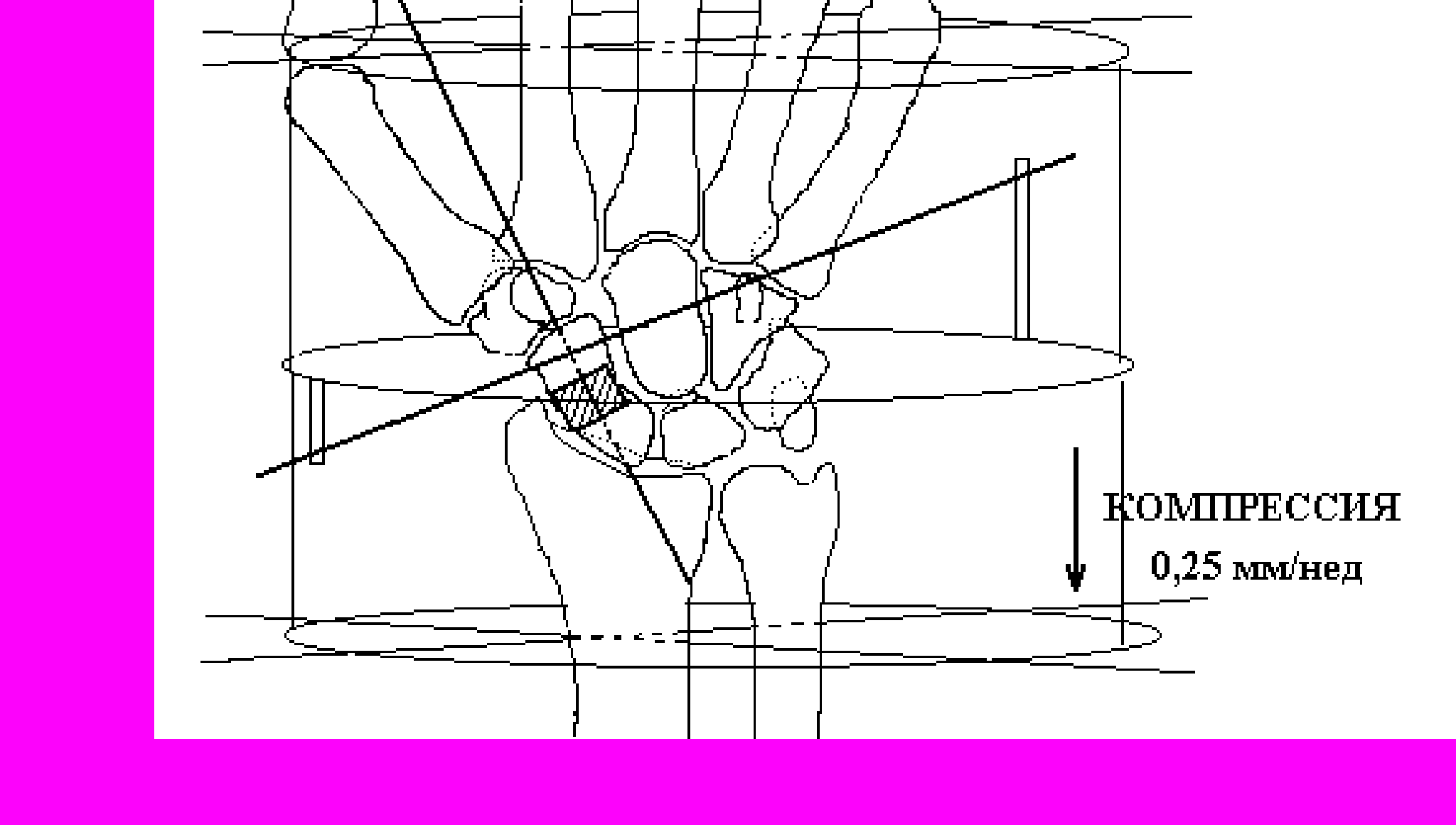
Рис. 4
В послеоперационном периоде осуществлялась поддерживающая компрессия между 1-м и 2-м кольцами по 0,25 мм в неделю.
12.04.2000 г. аппарат был снят (ввиду воспалительного процесса вокруг проксимальных спиц), оставлена интрамедуллярная спица в ладье, на 4 недели наложена тыльная гипсовая лонгета. 10.05.2000 г. гипс снят, произведена рентгенография, установлена консолидация перелома ладьевидной кости, спица удалена, начата активно-пассивная ЛФК. С 1.06.2000 г. больной выписан к труду.
Осмотрен в отдаленном периоде 25.07.2001 г. Жалоб не предъявляет, выполняет физическую работу (тестомес на хлебозаводе). Объем движений в левом лучезапястном суставе: лучевая девиация 3 – 5 0 , локтевая девиация 300, сгибание кисти 600, разгибание кисти 450. Рентгенография кисти в 3-х проекциях: консолидация перелома и перестройка костного трансплантата, длина ладьвидной кости 28 мм (до травмы 25 мм, на здоровой стороне 29 мм). Признаки артроза луче-ладьевидного и трапецие-ладьевидного суставов в виде сужения суставной щели и краевых костных разрастаний.
Общий результат лечения расценен как хороший.
Выводы:
- Для Rg-диагностики переломов ладьевидной кости без смещения требуется дополнительная косая проекция.
- Для лечения посттравматических ложных суставов ладьевидной кости кисти возможно применение метода КДО аппаратом Илизарова с костной аутопластикой из дистального метафиза луча.
^
ОПЫТ ПРИМЕНЕНИЯ ПЕРИДУРАЛЬНЫХ БЛОКАД
В КОМПЛЕКСНОМ ЛЕЧЕНИИ
ГРЫЖ МЕЖПОЗВОНОЧНЫХ ДИСКОВ
Орлова О. А., врач-невролог
За 3 года (1999-2001) мною проведено обследование и лечение 116 больных (52 женщины и 56 мужчин ) с грыжами межпозвоночных дисков различных уровней . Возраст больных варьировал от 18 до 77 лет. Диагнозы устанавливались на основании анамнеза заболевания, клинического неврологического и мануального обследований, подтвержденных данными рентгеноспондилографии, компьютерной томографии, магнитно-резонансной томографии.
Локализацию грыж можно представить следующим образом (рис. 1):
- 31 % - грыжи диска L4 – L5 ;
- 36, 2 % - грыжи диска L5 – S1 ;
- 21, 5 % - грыжи диска L4 – L5; L5 – S1;
- 2,5 % - грыжи диска L3 – L4;
- 2,5 % - грыжи верхнепоясничного уровня,
- 6,3 % - грыжи, локализующиеся на нескольких уровнях.
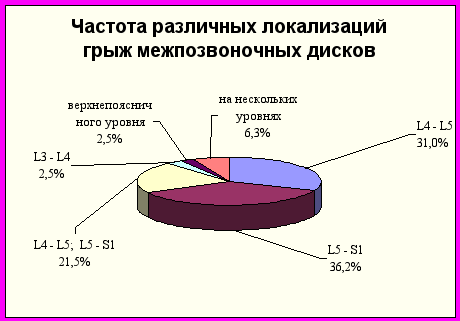
Рис. 1
По виду грыж распределение было таким (рис. 2):
- боковые - 4,8 %;
- заднебоковые - 32,9 %;
- парамедианные - 40%;
- с

рединные - 22,3 %.
Рис. 2
У больных с грыжами межпозвоночных дисков определялись следующие синдромы:
- рефлекторные - 38 % случаев;
- корешковые - 60,2 % случаев.
В основной группе больных комплекс лечебных мероприятий состоял из медикаментозной терапии (включая введение перидурально глюкокортикоидов - из обследованных 70 больным) рефлексотерапии, коррекции биодинамики.
Рефлексотерапия использовалась для купирования болевого синдрома и ускорения регенерации поврежденных нервных волокон.
Эффективным видом лечения болевых вертеброгенных синдромов является перидуральное введение лекарственных средств. Перидурально через межостистые промежутки вводится на 10 мл физиологического раствора гидрокортизон (50-125 мг) или глюкокортикоид пролонгированного действия – кеналог-40. Частота введения 1-2 раза в неделю для гидрокортизона (3-5 блокад на курс).
Кеналог-40 вводится через 7-10 дней (2-3 блокады на курс).
Распределение больных и результаты лечения с учетом клинических синдромов представлены в таблице 1.
Остальным больным из обследованных введение КС было противопоказано (аллергия, ГБ III и т. д.).
Все больные имели корсеты, самостоятельно использовали аппликаторы. По окончании лечения всем больным рекомендовалась индивидуальная программа физических лечебных упражнений, разъяснялись способы дальнейшей профилактики имеющегося заболевания.
клиническая эффективность перидуральных блокад Таблица 1
| ^ Клинические синдромы | Всего | ЗУ | У | НУ |
| Корешково-ирритационный | 22 | 12 | 6 | 4 |
| Корешково-компрессионный | 48 | 22 | 13 | 13 |
(ЗУ - значительное улучшение, У- улучшение, НУ - незначительное улучшение).
На фоне проводимого лечения с использованием рефлексотерапии, биодинамической коррекции, перидуральных блокад, динамика была (+) во всех случаях. Болевой синдром купировался в течении 7-10 дней, а в дальнейшем наблюдался постепенный регресс неврологической симптоматики с восстановлением трудоспособности.
Следует отметить, что при люмбоишиалгиях с мышечно-тоническими проявлениями компенсация наступает раньше, чем при люмбоишалгиях с вегето-сосудистыми или нейродистрофическими проявлениями.
Таким образом, применение рефлексотерапии, перидуральных блокад с глюкокортикоидами, биодинамической коррекции в комплексном лечении неврологических синдромов у больных грыжами межпозвоночных дисков поясничной локализации эффективно при рефлекторных и корешковых синдромах данного заболевания. Метод позволяет избежать жестких приемов мануальной терапии, грозящих возникновением неврологических осложнений, стабилизировать имеющиеся смещения позвонков и добиться стойкого регресса неврологической симптоматики в более короткие сроки.
Литература:
- Лебедев В. В., Быковников Л. Л., «Руководство по неотложной нейрохирургии», «Медицина», 1987 г.
- Загородный П. И., Загородный Н. П., «Реабилитационное лечение при спондилогенных заболеваниях нервной системы», «Медицина», 1980 г.
- Губер-Гриц Д. С., «Заболевания пояснично-крестцового отдела периферической нервной системы», «Медиздат», 1960 г.
