Н. И. Пирогова «утверждено» на методическом совещании кафедры внутренней медицины №1 Заведующий кафедри проф. Станиславчук Н. А. «31» августа 2009 р. Методические рекомендации
| Вид материала | Методические рекомендации |
- М. И. Пирогова «утверждено» на методическом совещании кафедры ортопедической стоматологии, 129kb.
- Н. И. Пирогова "утверждено" на методическом совещании кафедры ортопедической стоматологии, 120.8kb.
- М. И. Пирогова «Утверждено» на методическом совещании кафедры фтизиатрии Заведующий, 148.62kb.
- А. А. Богомольца " Утверждено" на методическом совещании кафедры педиатрии №1 медицинского, 212.84kb.
- Н. И. Пирогова «Утверджено» на методическом совещании кафедрой ортопедической стоматологии, 220.5kb.
- А. А. Богомольца «Утверждено» на методическом совещании кафедры педиатрии №1 Заведующий, 259.23kb.
- А. А. Богомольца «Утверждено» на методическом совещании кафедры педиатрии №1 Заведующий, 268.02kb.
- Матусяк Игорь Янович методические рекомендации, 622.92kb.
- Матусяк Игорь Янович методические рекомендации, 525.28kb.
- Фурман Руслан Леонидович методические рекомендации, 284.56kb.
Литература для студентов
Учебная:
- А.Н.Окороков. Диагностика болезней внутренних органов. – Москва, Медицинская литература. - 2001.Том №4 - 496 с.
- А.Н.Окороков. Лечение болезней внутренних органов. – Москва, Медицинская литература. -2003.Том.3 книга 2. - 465 с.
- Выговская Я.І. Стандарты в гематологии. Пособие для врачей // Львов, ПП «Кварт».- 2002. – 165 с.
- Перехрестенко П.М., ИсаковаЛ.М. Лысенко Д.А. Лекции по гематологии // Киев, Нора – Принт. – 2005. – 125 с.
- Фред Дж. Шифман. Патофизиология крови // Санкт – Петербург, Невский диалект. – 2001. – 446 с.
- Воробьев А.И. Руководство по гематологии // Москва, Ньюдиамед. – 2007. – 1275с.
- Кассирский И.А.,Алексеев Г.А. Клиническая гематология //Москва, «Медицина». – 1970. – 799 с.
Методическую разработку составила
Асистент ____________________________________________ Березюк О.М.
^ МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
Винницкий национальный медицинский университет им. М.И. Пирогова
« УТВЕРЖДЕНО»
на методическом совещании кафедры внутренней медицины № 1
Заведующий кафедрой проф. Станиславчук Н.А.
«_31_» августа 2009 г.
^ МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
ДЛЯ САМОСТОЯТЕЛЬНОЙ РАБОТЫ СТУДЕНТОВ
ПРИ ПОДГОТОВКЕ К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ
| Учебная дисциплина | Внутренняя медицина |
| Модуль № | Основы внутренней медицины |
| Смысловой модуль № | Основи диагностики, лечения и профилактики болезней крови и кроветворных органов |
| Тема занятия | Острый лейкоз. Этиология. Патогенез. Классификация. Диагностика. Дифференциальная диагностика. Современные подходы к лечению. |
| Курс | IV |
| Факультет | Медицинский №1 |
Методические рекомендации составлены в соответствии образовательно-квалификационных характеристик и образовательно-профессиональных программ подготовки специалистов, утвержденные Приказом МОН Украины от 16.05.2003 г. № 239 и экспериментально-учебного плану, разработанный на принципах Европейской кредитно-трансферной системы (ECTS) и утвержденной Приказом МОЗ Украины от 31.01.2005 г. № 52.
Винница 2009
1.Актуальность темы: в ежедневной деятельности врача анализ крови занимает определяющее место, его информативность зависит от владения врачом достаточными знаниями особенностей кроветворения так и самого анализа крови для диагностики всех заболеваний, в т.ч. гематологических. Заболевание на лейкозы в Украине отличаются значительной распространенностью, их своевременная диагностика повышает эффективность лечения и снижает летальность от них.
На занятии студенты решают конкретную проблему: учатся диагностировать острый лейкоз. Большинство вопросов, разбирается на занятии, носят характер проблемности. Синтезируя полученные во время осмотра больного данные и пользуясь знаниями об изменениях показателей крови при данной патологии, учитывая данные опроса, осмотра, пальпации, перкуссии и аускультации, трактуя данные дополнительных методов обследования студенты учатся дифференцировать острый лейкоз с другими гемобластозами.
^ 2.Конкретные цели:
2.1. Уметь дать характеристику острого лейкоза, как разновидность гемобластоза.
2.2. Классифицировать острый лейкоз за принятыми классификациями.
2.3. Объяснять механизмы нарушение кроветворения, количественных и качественных
изменений в составе периферической крови.
2.4. Правильно интерпретировать основные современные представления об этиологии и
патогенезе острого лейкоза.
2.5. Трактовать изменения в общем анализе крови и миелограме при остром лейкозе.
2.6. Определять тактику дифференциальной терапии, оценить ее эфективность и выписывать
рецепты.
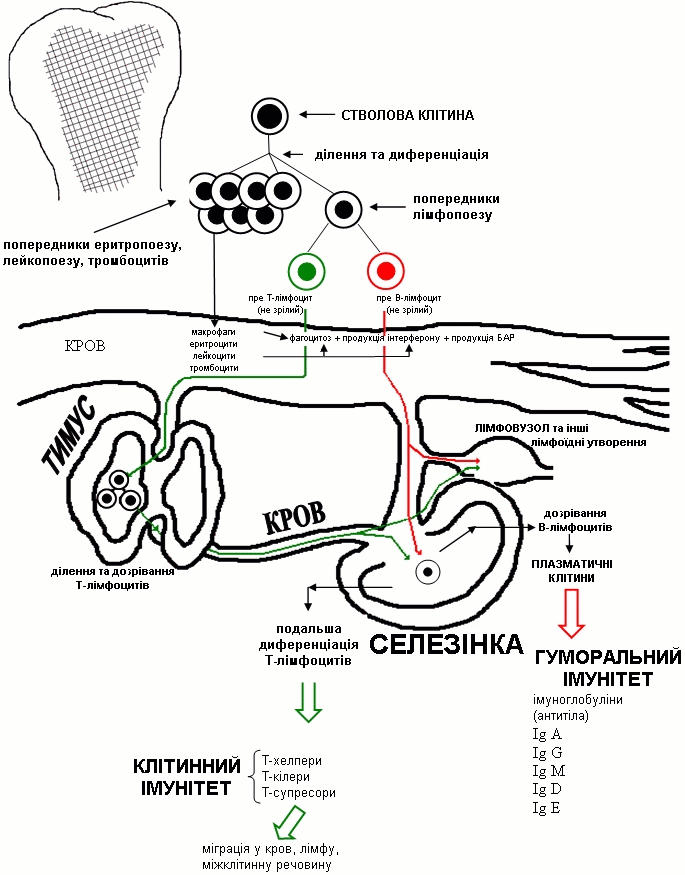
2.7. Рисовать схему кроветворения.
^ 3. Базовые знания, умения, навыки, необходимые для изучения темы (междисциплинарная интеграция)
| Названия предыдущих дисциплин | Полученные навыки |
| 1.Нормальная физиология | Характеризовать основные этапы гемопоэза; распознавать при микроскопии мазка крови форменные элементы гранулоцитарного ряда, лимфоцитарного, моноцитарного и эритроцитарного ряда; описывать нормальный количественный и качественный состав крови. |
| 2. Патофизиология | Рисовать схему кроветворения; идентифицировать вид лейкоцитоза и патологию при которой он может встречаться; давать характеристику крови при остром лейкозе. |
| 3. Патанатомия | Распознавание при микроскопии мазка крови измененые форменные элементы гранулоцитарного ряда, лимфоцитарного, моноцитарного и эритроцитарного ряда и определять при которой патологии эти изменения могут присутствовать. |
| 4. Фармакология | Анализировать механизм действия цитостатических средств |
| 5. Пропедевтика внутренних болезней | Знать симптоматологию клинических проявлений болезни, уметь проводить объективный осмотр, трактовать данные дополнительных методов обследования |
^ 4.Задание для самостоятельной работы во время подготовки к занятию.
4.1. Перечень основных терминов, параметров, характеристик, которые должен усвоить студент при подготовке к занятию:
| Термин | Определение |
| 1.Лейкоз | опухоль, возникающая из кроветворных клеток с первичным поражением костного мозга |
| 2.Вид острого лейкоза: | 1.недиференцийованый 2.лимфобластный 3.миелобластный |
| 3. Рабочая классификация острого лейкоза в Украине | FAB-классификация |
| 4.Основные синдромы, которые встречаются при остром лейкозе: | 1.анемичный синдром 2.геморагичный синдром 3.инфекционый синдром 4.язвенно-некротический синдром 5.интоксикационый синдром 6.миелопролиферативный синдром |
| 5. Лейкемиды | специфическая лейкемическия инфильтрация кожи |
| 6. Нейролейкемия | Поражение ЦНС лейкемическими клетками с разнообразными клиническими проявлениями: симптомы менингита, менингоэнцефалита, локального поражения головного мозга, черепных нервов. |
| 7. Лейкемический провал | Отсутствие переходных форм между бластами и зрелыми клетками. |
| 8. Основные изменения в общем анализе крови при остром лейкозе: | 1.наличие бластов 2.лейкемичный провал |
| 9.Количество бластов в костном мозге при остром лейкозе | 30% і > |
| 10.Основные методы диагностики острого лейкоза: | 1.общий анализ крови 2.стернальна пункция 3.цитохимичное исследование бластов 4.имунофенотипування 5.цитогенетичний метод |
| 11.При лечении острого лейкоза выделяют следующие фазы: | 1.первый острый период 2.полная ремиссия 3. выздоровление 4. неполная ремиссия 5.рецидив, его локализация 6.терминальная стадия. |
| 12.Основной метод лечения острого лейкоза | Применение цитостатических средств: -антиметаболитов (меркаптопурин) -противоопухолевых средств растительного происхождения (винкристина) -алкилювальних средств (циклофосфан) -противоопухолевых антибиотиков (рубомицину гидрохлорид) -ферментных препаратов с противоопухолевой активностью (L-аспарагиназа) - епиподофилотоксинов (этопозид - вепезид, тенипозид) ; - антракиноидив (митоксантрон, амсакрин) - производных нитрозомочевины (кармустин) |
^ 4.2.Теоретические вопросы к занятию:
1. Понятие о лейкозе, его отличие от лейкоцитоза.
2. Принципы классификации острого лейкоза. Основные виды и формы острого лейкоза.
3. Основные методики гематологических исследований, используемые для диагностики острого лейкоза.
4. Лейкемичние и алейкемичние формы лейкоза.
5. Характеристика состояния органов кроветворения и картины периферической крови при недифференцированном лейкозе, его цитохимические характеристики.
6. Картина крови и кроветворения при остром миелоидном лейкозе. Понятие о лейкемичном провале. Цитохимические характеристики миелоидного лейкоза.
7. Картина крови и органов кроветворения при остром лимфоидном лейкозе, его цитохимические характеристики.
8. Изменение картины красной крови и количества тромбоцитов при остром лейкозе, их механизм.
9. Нарушение функций организма и его реактивности при остром лейкозе, их механизмы, возможные пути фармакокорекции.
10. Современные представления об этиологии и патогенезе острого лейкоза.
11. Терапия острого лейкоза (основные принципы).
12. Механизм действия цитостатиков.
13. Профилактика острого лейкоза.

^ 4.3. Практические работы (задачи), которые выполняются на занятии:
1. Обследование больного с острым лейкозом.
2. Постановка предварительного диагноза.
3. Составление плана необходимых лабораторных и инструментальных исследований с целью
подтверждения предварительного диагноза.
4.Формулировка окончательного диагноза согласно классификации.
5. Обсуждение принципов дифференциальной терапии больного, учитывая стадию болезни и
наличия осложнений.
6. Выписывание рецептов больному.
7 .Обсуждение прогноза для больного, вопросов медицинской реабилитации и трудоустройства.
8. Вопросы профилактики.
^ Содержание темы
Острая лейкемия - это опухолевый процесс с первичной локализациею в костном мозге, характеризующийся пролиферацией и аккумуляцией морфологически незрелых клеток (бластов), которые происходят из лейкемически-трансформированных гемопоэтических клеток-предшественников миелоидного или лимфоидного ряда.
Эпидемиология. Острые лейкемии впервые описаны Вирховым в 1845 г. Острая лейкемия довольно редкое заболевание - 3% всех злокачественных опухолей. На заболеваемость острой лейкемии приходится 3,5-5 случаев на 100 тыс. населения в год, 75% всех случаев диагностируется у взрослых, соотношение миелоидных и лимфоидных лейкемий 1: 3.
Классификация. Общепринятым является разделение на миелоидные и лимфоидные лейкемии зависимости от происхождения бластов. Это позволяет проводить прицельную терапию для каждого вида острой лейкемии и прогнозировать течение заболевания. На сегодня в Украине рабочей классификацией является FAB-классификация, принятая группой гематологов Франции, Америки, Великобритании в 1976 p., базирующаяся на цитоморфологических и частично цитохимических критериях. Эта классификация изначально выделяет две группы острых лейкемий - миелоидные и лимфоидные.
^ Миелоидная лейкемия делится на:
М0 - ОМЛ недифференцированная;
М1 - ОМЛ без признаков созревания;
М2 - ОМЛ с признаками созревания;
М3 - острая промиелоцитарна лейкемия;
М3м - микрогранулярна промиелоцитарна лейкемия;
М4 - острая миеломонобластна лейкемия;
М4е - эозинофильный вариант острой миеломонобластной лейкемии;
М 5а - острая монобластна лейкемия без признаков созревания;
М 5б - острая моноцитарная лейкемия с признаками созревания;
М6 - острая еритромиелобластна лейкемия;
М7 - острая мегакариобластна лейкемия.
Острый лимфобластный лейкоз делится на:
L1-с преобладанием малых лимфобластов (чаще у детей);
L2 - большие гетерогенные лимфобласты, которые чаще наблюдаются у взрослых;
L3 - большие лимфобласты, напоминающие клетки при лимфоме Беркитта (редкий вариант). Приведенная классификация является рабочей и используется как в Украине, так и в других странах СНГ и Европы.
^ Основные цитохимические характеристики балластных клеток при острых лейкемиях.
| ^ Форма острой лейкемии | Полисахариды | р-Глю-курони-даза | Фосфо-липиды | Перок-сидаза | Хлораце-татестераза | Неспецифическая естераза | Кислые сульфатированных мукополисахариды |
| Миелобластные | - | - | + | + | + | - | - |
| Миеломонобластна | - | - | + | + | + | + | - |
| Монобластна | - | - | - | - | - | + | - |
| Промиелоцитарна | + | + | + | + | + | + | + |
| Эритробластна | + | - | - | - | - | - | - |
| Лимфобластна | + | + | - | - | - | - | - |
| Недифференцированная | - | - | - | - | - | - | - |
Клиника. Острая лейкемия не имеет патогномоничных симптомов или синдромов. Клинические проявления связаны с поражением костного мозга опухолевым процессом и вытеснением при этом нормальных ростков кроветворения (эритроидной, гранулоцитарного, мегакариоцитарного), а также с развитием позакистковомозкового кроветворения. Возможны проявления болезни с преимущественным клиническим синдромом, или их комбинация:
* анемический синдром;
* геморрагический синдром;
* инфекционный синдром:
* язвенно-некротический синдром;
* интоксикационный синдром;
* миелопролиферативный синдром.
Неврологические нарушения при остром лейкозе обусловлены специфичной инфильтрацией в ЦНС - нейролейкозом. При остром лимфобластном лейкозе нейролейкоз наблюдается в 32 - 80% больных, миелобластным - в 8%, других вариантов заболевания - еще реже.
^ Стадии острого лейкоза:
- первая атака;
- ремиссия (полная или неполная)
- выздоровление (состояние полной клинико-гематологической ремиссии длительностью не менее 5 лет);
- рецидив (который за счет, уточнения локализации очага при локальном рецидиве).
- терминальная
Диагностика. Объективные данные позволяют заподозрить острой лейкемией, но острая лейкемия не имеет патогномоничных клинических синдромов. Поэтому диагностика острой лейкемии - морфологическая. Первым этапом, который позволяет заподозрить, а в ряде случаев и подтвердить, диагноз острой лейкемии, является общий анализ крови, в котором проявляются: кроме анемии и тромбоцитопении, характерные изменения количества лейкоцитов в широких пределах - от нескольких сотен до сотен тысяч в 1 мкл, причем преобладают клеточные формы с нормальным и пониженным (лейкопения и сублейкемия) количеством лейкоцитов. Основной диагностический критерий - наличие в периферической крови бластных кроветворных клеток, которые идентифицируют в световом микроскопе при окраске по Романовскому - Гимзе по специфической нежно-сетчатой (лептохроматичною) структурой ядра, которое почти всегда содержит одно или несколько ядрышек. Бластные клетки преобладают в лейкоцитарной формуле. Зрелые гранулоциты проявляются в виде единичных палочкоядерных и сегментоядерних нейтрофильных гранулоцитов.
Между бластными клетками и зрелыми гранулоцитами почти нет промежуточных форм, что отображает лейкемический провал в кроветворении, характерный для острого лейкоза. Лишь в единичных случаях количество бластных клеток не превышает 10-20%.
В гистологическом препарате трепанату подвздошной кости определяют генерализованное разрастание молодых клеточных элементов или отдельное их скопления. На сегодня к реакциям, позволяющие достоверно разграничить острый лейкоз миелоидного и лимфоидного происхождения, следует отнести определение пероксидаз, неспецифической эстеразы и РAS-реакцию. Для уточнения формы и варианта острого лейкозу применяют более широкий комплекс цитохимических методов.
На современном этапе рекомендовано исследование бластов имунофенотипуванням, что позволяет верифицировать субтип отрой лейкемии в 98% случаев, даже при незначительном количестве бластов. Этот метод эффективен, но имеет и свои недостатки: не разработаны моноклональные антитела для всех типов рецепторов, существующие при острой лейкемии (моноцитарного, эритробластичного ряда).
^ Дифференциальная диагностика. Дифференциальная диагностика проводится при наличии панцитопении, что может наблюдатся при многих заболеваниях, как относительно доброкачественных, так и злокачественных:
1) железодефицитная анемия тяжелой степени;
2) В 12-и фолиевой-дефицитная анемия за счет нарушения пролиферации и дифференциации в костном мозге;
3) апластическая анемия;
4) применение больших доз цитостатиков или облучения;
5) некоторые лейкемии и предлейкемичные состояния (острая лейкемия, миелодиспластический синдром, идиопатический миелофиброз, волосатоклеточная лейкемия, множественная миелома;
6) гиперспленизм (повышенная функциональная активность селезенки); особенно часто наблюдается при хронических заболеваниях печени (гепатиты, циррозы);
7) метастатическое поражение костного мозга злокачественными новообразованиями. Особенно часто метастазируют в костный мозг злокачественные опухоли молочной и предстательной железы, бронхов, легких;
8) панцитопения;
9) некоторые хронические инфекции (туберкулез, сепсис и т. п.) как результат интоксикации костного мозга.
Лечение состоит из индукции ремиссии, консолидации (закрепления) ремиссии и поддерживающей терапии. Кроме того, проводят профилактику нейролейкемии на протяжении всего времени индукции ремиссии, консолидации и периода ремиссии. Для индукции ремиссии используют схемы полихимиотерапии, которые составлены по гистогенезу опухолевой клетки и фазе клеточного цикла. Основными препаратами является винкристина, L-аспарагиназа, даунорубцин, циклофосфан, цитозар, 6-меркаптопурин, тиогуанин в разных комбинациях. Оптимальной стандартизированной терапией считают программу (4 - 6 недельная схема), содержащий 3 препараты: винкристина, преднизолон и 1 из противоопухолевых антибиотиков (рубомицин, даунорубицин, адриабластин). Эффективность этой программы подтверждается прежде лучшими показателями полных ремиссий и выживаемости больных. Профилактику нейролейкемии осуществляют по общим правилам. На следующий день после диагностической стернальной пункции делают диагностическую спинномозговую пункцию с введением метотрексата в дозе 12 мг/м2 (но не более 15 мг). В дальнейшем ендолюмбальне введения метотрексата проводят каждые 2 недели в период индукции и курса консолидации. Профилактику нейролейкемии продолжают с 1-й недели ремиссии по цитологически нормального состава спинномозговой жидкости (цитоз менее 10 клеток в 1 мкл) и отсутствии бластных клеток. Больным, при наличии донора в период ремиссии, после индукцийной терапии рекомендована аллотрансплантация костного мозга. В дальнейшем возможна аутотрансплантация периферичних стволовых гемопоэтических клеток или поддерживающая терапия. Трансплантация костного мозга или гемопоэтических клеток не проводится при наличии относительно благоприятных цитогенетических аномалий- t(8:21)(q22: q22), inv (16)(р13:q22), t(15:17). Сравнение эффективности различных путей лечения свидетельствует, что самый низкий процент рецидивов и продолжительное время, свободное от болезни, - у больных после аллотрансплантации костного мозга. Результаты аутотрансплантации и високодознои консолидирующей терапии сходны между собой, хотя в последнем случае частота рецидивов является несколько выше. Отдельным пунктом является сопроводительная терапия больных на гемобластозы, поскольку современное лечение острых лейкемий - это применение цитостатических препаратов в адекватной дозе и за определенный промежуток времени с целью полного и быстрого уничтожения патологического клона. При этом возникают многочисленные осложнения, требующие лечения или профилактики.
Профилактика:
обеспечение адекватного сосудистого доступа, профилактика синдрома массивного лизиса опухолевых клеток (форсированный диурез, аллопуринол);
профилактика флебитов;
профилактика тошноты и рвоты;
профилактика геморрагических осложнений (заместительная трансфузия тромбоцитов на уровне 20 х 109 / л);
профилактика и лечение анемического синдрома (заместительные трансфузии для поддержания уровня гемоглобина 75-80 г / л без признаков гипоксии);
профилактика электролитных нарушений;
профилактика коагуляционных нарушений (викасол при применении β-лактамных антибиотиков, которые нарушают метаболизм витамина К);
профилактика инфекционных осложнений (селективная деконтаминация кишечника, обработка полости рта, санитарно-гигиенические мероприятия).
Материалы для самоконтроля (прилагаются)
Литература.
- Перехрестенко П.М., Ісакова Л.М., Третяк Н.М., Лисенко Д.А., Бондарчук С.В. Лекції з гематології. – К.: Нора-Прінт, 2005. – 125с.
- Г.Д. Симбирцева Краткий курс клинической гематологи. – Винница, 1998. – 83 с.
- Н.М. Середюк. Госпітальна терапія. – К.: Здоров’я, 2003. – 1175с.
- Сімейна медицина. Том 1. Книга 2.- К.: Здоров’я, 2006. – 567с.
Методическую разработку составил
Доцент В.П. Пархонюк
^ МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
ВИННИЦКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
им. Н.И.Пирогова
