М.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини медичного фак-ту №2 Завідувач кафедри проф. Жебель В. М. 200 р. Методичні рекомендації
| Вид материала | Методичні рекомендації |
- М.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини №1 Завідувач, 1218.04kb.
- М.І. Пирогова «Затверджено» на методичній нараді кафедри внутрішньої медицини №3 Завідувач, 744.18kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини №3 Завідувач, 767.44kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 280.36kb.
- Н.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини медичного, 3564.3kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 265.61kb.
- М.І. Пирогова "Затверджено" на методичній нараді внутрішньої медицини №3 Завідувач, 449.35kb.
- М.І. Пирогова затверджено на методичній нараді кафедри Завідувач кафедри 20 р. Методичні, 1518.28kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 415.01kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри Жебель, 566kb.
ІІ. Огляд.
Загальний огляд – ознаки уремічної енцефалопатії аж до коми, набряки під очима, загальні набряки, блідість шкіри, кристали сечової кислоти на шкірі, крововиливи на шкірі.
Місцевий огляд – припухлість в поперековій ділянці
ІІІ. Пальпація
В нормі нирки не пальпуються
В патології пальпуються при їх опущенні або збільшенні
Виділяють три ступеня опущення нирок:
I – пальпується нижній полюс нирки;
II – пальпується вся нирка;
III – пальпується вся нирка (блукаюча нирка)
ІУ. Аускультація. Виявлення шумів в проекції ниркових судин
Під сечовим синдромом розуміють ряд ознак, що виявляються окремо або у сукупності при клінічному дослідженні сечі: протеїнурію, гематурію, лейкоцитурію і циліндрурію. Виділення цих симптомів у синдром певною мірою умовно, оскільки вони не об'єднані загальним патогенезом. Гематурія, протеинурия і лейкоцитурия можуть бути ведучим, іноді єдиним симптомом захворювання, але частіше вони зустрічаються в різних сполученнях, що також має визначене діагностичне значення.
Нефротичний синдром (НС) –клініко-лабораторний симптомокомплекс, що включає ряд клінічних ознак, головними з яких є набряки, а також ряд характерних метаболічних зрушень- насамперед белкового та ліпідного обміну, а саме – масивна протеїнурія, гипопротеїнемія, диспротеїнемія із зменшенням вмісту альбумінів і підвищенням кількості альфа- и бета-глобулінів, гіперліпідемія, гіперхолестеринемія.
Патогенез. Більшість захворювань, що обумовлюють НС виникають на імунній основі. Внаслідок імуних зрушень ушкоджується базальна мембрана капіллярів клубочків, збільшується її проникливість для білків плазми, одночасно знижується здатність эпітелію канальців реабсорбувати білок. Все це призводить до вираженої протеїнуріі - втраті білка с сечею. До певного моменту це компенсується посиленям синтезу білка в печінці, але коли цей процес зривається, развивається гіпопротеїнемія. Знижується онкотичний тиск, що призводить до развитку нефротичних набряків. Одночасно підвищується рівень ліпідів в крові-холестерину, тригліцеридів, фосфоліпідів. Це пояснюється зниженням лполітичної активності плазми. При Н.С. виникає гіперкоагуляція крові, підвищується вміст в крові фібриногену, протромбіну.
Гострий нефритичний синдром включає в себе сукупність симптомів, які є найбільш характерними для гострого гломерулонефриту або загострення хронічного гломерулонефриту: раптове виникнення набряків, олігурія, артеріальна гіпертензія, патологічні зміни в сечі. При ньому набряки обмежені, з'являються вранці, переважно на обличчі, під вечір вони зменшуються або зникають. Дещо зменшується добовий діурез. У загальному аналізі сечі — макро- або мікрогематурія, помірна протеїнурія (до 5 г/л). При дослідженні крові відмічають підвищену ШОЕ, може бути лейкоцитоз з нейтрофільозом.
Гострий гломерулонефрит (ГГН) - гостре імунозапальне захворювання нирок з ураженням клубочків і в меншій мірі канальців та інтрапаренхіматозної тканини. В основному це самостійне захворювання, але може зустрічатись і при багатьох інших системних захворюваннях. ГГН частіше розвивається через 6-20 днів після перенесеної інфекції, зазвичай стрептококкової (ангіна, тонзиліт, фарингіт, скарлатина, піодермія і ін.). Найбільш нефритогенним є В-гемолітичний стрептококк групи А (12 і 49 штами).
Захворювання може розвинутися і після інших інфекцій- бактеріальних, вірусних, паразитарних, а також після інших антигенних впливів (СИРОВАТКИ, ВАКЦИНИ, ЛІКИ І ІН.). У ряді випадків причиною ГН може бути лікарський фактор – від "вакцинного" і "сироваткового" ГН до "лікарської нирки" у відповідь на прийом самих різних медикаментів (анальгетиків і нестероїдних протизапальних засобів, багатьох антибіотиків і ін.).
Клінічна картина гострого нефриту найбільш виражена і типова при циклічному варіанті перебігу хвороби і визначається змінами сечі (часто макрогематурією) і затримкою рідини в організмі (набряки), що гостро розвивається. З гострим розвитком затримки рідини пов‘язані основні ознаки хвороби- олігурія, набряки, гіпертензія, задишка.
У невеликої кількості хворих відмічається анурія (за добу виділяється менше 50 мл сечі). Іноді передує період поганого самопочуття, субфебрильна температура тіла, біль в попереку. Болі в попереку мають різний ступінь вираженості, частіше симетричні, залежать від набухання нирок та розтягнення їх капсули, порушення уродинаміки. Можливе виникнення дизурічних явищ, вони пов`язані, ймовірно, з високою концентрацією та підвищеною кислотністю сечі.
Набряки- основна і найчастіша ознака ГН, локалізуються на обличчі, швидко наростають з накопиченням рідини в порожнинах, хворий швидко набирає у вазі (маса тіла росте). Набряки м‘які, “тістоподібні”, теплі на дотик, створюють характерний зовнішній вигляд хворого.
Причиною гіпертензії є затримка натрію і води, яка призводить до гіперволемії (збільшується ОЦК), підвищення серцевого викиду. Підвищення АТ за гіперкінетичним типом із збільшенням серцевого викиду поєднується із зниженням периферичного опору в перші дні захворювання. В подальшому по мірі зниження АТ периферичний опір нормалізується.
Макрогематурія спостерігається у половини хворих, у решти еритроцитурію виявляють лише при мікроскопії сечі.Характерна помірна протеінурія, у 10-15% хворих вона перевищує 3-4г на добу і призводить до розвитку нефротичного синдрому. Протеїнурія може бути селективною та неселективною. Рідше спостерігається лейкоцитурія і циліндрурія. Майже у всіх хворих знижується величина клубочкової фільтрації (КФ), при важкому перебігу може розвинутися гостра ниркова недостатність (ГНН) і анурія з високою азотемією і гіперкаліємією. Впродовж всієї хвороби відмічають збільшення ШОЕ, диспротеінемію з гіпер- а2- і гіпер- гамма- глобулінемією.
Хронічний гломерулонефрит (ХГН) – це хронічне двобічне дифузне ураження переважно клубочкового апарату нирок імунно-запального характеру з вираженою схильністю до прогресування і розвитку хронічної ниркової недостатності.
Пієлонефрит – це неспецифічний запальний процес з переважним пошкодженням інтерстиціальної тканини нирок і їх чашечно-лоханочної системи.
Діагноз пієлонефриту здавна ґрунтувався на його провідних клінічних проявах: лихоманці, ознобі, болі в попереку, дизурії. В останні роки просліджується тенденція до малосимптомного і латентного перебігу пієлонефриту, що утруднює розпізнавання не тільки його хронічної, але часом і гострої форми.
Болі в попереку (одно- чи двосторонні) – що тягнуть, давлять, можуть бути виражені незначно і трактуватися як прояв радикуліту, гінекологічної симптоматики і т.д. Уточнення характеру болю не повинно обмежуватися виявленням симптому постукування по попереку і спробою пропальпувати нирки. Варто також перевірити симптоми ураження суміжних органів: хребта, печінки, жовчного міхура, підшлункової залози.
Дизурії може не бути чи бути незначною. Вона вимагає диференціації з гінекологічними, венеричними, у чоловіків з ураженням передміхурової залози та іншими захворюваннями. Важливим симптомом є ніктурія – збільшення кількості виділеної сечі вночі в порівнянні з денним діурезом, особливо якщо вона відзначається протягом місяців і років, не зв'язана з надлишковим вживанням рідини на ніч. Ніктурія не специфічна для пієлонефриту, а відображає зниження концентраційної функції нирок при будь-якій хронічній прогресуючій нефропатії. При пієлонефриті вона розвивається досить рано в силу ураження тубулостромальних структур.
Артеріальна гіпертензія є супутником і ускладненням у першу чергу хронічного пієлонефриту. Через високу поширеність, що корелює з віком, цей симптом малоспецифічний в осіб літнього і старечого віку. Однак розвиток артеріальної гіпертонії в осіб молодого віку, що особливо не мають її в сімейному анамнезі, у сполученні з іншими симптомами пієлонефриту повинне насторожити.
Лабораторна діагностика є однією з найбільш доступних і широко застосовуваних. У загальному (клінічному) аналізі сечі для пієлонефриту характерне підвищення кількості лейкоцитів. Воно може незначно перевищувати норму (норма: 0 – 4 у полі зору для жінок, 0 – 1 у полі зору для чоловіків), складаючи 6 – 8, 8 – 12, 18 – 20 у полі зору, але може досягати і 40 – 60, 60 – 80, 80 – 100 у полі зору і вище. При невеликій і недостатньо зрозумілій лейкоцитурії більш точні показники дає проба Нечипоренко (норма: до 2000 – 4000 у 1 мл, у сучасних одиницях – до 2 – 4 10*3/мл). Прямий кореляційний зв'язок між ступенем лейкоцитурії і важкістю пієлонефриту існує не завжди. Дані аналізів треба завжди зіставляти зі скаргами, анамнезом і клінічною картиною.
Так, наприклад, безсимптомна лейкоцитурія до 40 – 60 і навіть 80 – 100 у поле зору, що виявляється в жінки, та не має ні клінічних проявів, ні анамнезу пієлонефриту, вимагає виключення гінекологічної патології: гострого чи атрофічного (старечого) кольпіта, вульвіта, вульвовагініта і т.д. Варто також з'ясувати зведення про дотримання правил гігієни й умов здачі аналізу сечі.
В іншій ситуації – при поєднанні високої температури і мінімальної лейкоцитурії – необхідні анамнестичні, клінічні, лабораторні й інструментальні дані. Не виключено, що такий же рівень лейкоцитурії прослідковується протягом місяців і років (не чинячи істотного впливу), а лихоманка викликана позанирковими причинами: бронхолегеневою інфекцією, запаленням Лор-органів, холециститом і т.д.
Оскільки лейкоцитурія може мати різні джерела, використовують і трьох- чи двухстаканну пробу. Переважним джерелом лейкоцитів (еритроцитів, бактерій, солей, білка) у першій порції сечі звичайно є уретра (у жінок – також і зовнішні статеві органи), в останній – шийка сечового міхура. Виражена лейкоцитурія у всіх порціях, як правило, викликана активним запальним процесом у нирках (пієлонефритом).
Бактеріурія (більш 100 тис мікробних тіл у мл сечі) має визначене діагностичне значення при пієлонефриті. Наявність бактерій у всіх порціях сечі звичайно повинне поєднуватись з великим числом лейкоцитів у цих же порціях, що при наявності також і клінічних проявів пієлонефриту свідчить на користь цього діагнозу. Виявлення бактерій і великої кількості лейкоцитів тільки в першій порції при відсутності клінічних проявів пієлонефриту більш характерно для кольпіту, циститу, уретриту, простатиту. У той же час безсимптомну лейкоцитурію прийнято розглядати як фактор ризику розвитку пієлонефриту, особливо у вагітних (у 25% з них у період вагітності реєструється гостра сечова інфекція). При пієлонефритах лейкоцитурія звичайно має нейтрофільний характер.
Еритроцитурія при пієлонефриті не виключається, але не дуже характерна. Частіше вона спостерігається при чи циститі при сполученні пієлонефриту з сечокам”яною хворобою, аденомою чи раком простати.
Протеінурія при пієлонефриті, як правило, мінімальна чи навіть відсутня, хоча зустрічаються випадки, коли вона перевищує 1 г/л. Наявність солей в осаді сечі (кальциурія, уратурія, фосфатурія) не є типовою ознакою пієлонефриту і скоріше вказує на уролитіаз, сечокислий діатез чи процеси резорбції кісти. У той же час відомо, що сечокам”яна хвороба часто "йде рука об руку" з пієлонефритом, а останній сам може призводити до фосфатного уролітиазу.
Питома вага (відносна щільність) сечі при пієлонефриті є важливою ознакою. Вона може знижуватися не тільки в ході хронічного перебігу хвороби, але і в гостру стадію, повертаючись потім до нормальних значень, що є одним із критеріїв ремісії. Повторювані показники питомої ваги нижче 1,017-1,018 (менш 1,012 – 1,015, а особливо менш 1,010) у разових аналізах повинні насторожувати у відношенні пієлонефриту. Якщо це поєднується з постійної никтурією, то імовірність хронічного пієлонефриту зростає. Найбільш достовірної є проба Зимницкого, що виявляє коливання показників питомої ваги сечі протягом доби (8 порцій, що збираються з 3-годинним інтервалом).
Заслуговує на увагу показник рН сечі: так, у нормі кисла реакція сечі при сечовій інфекції може мінятися на лужну (різко лужну). Лужна реакція сечі, однак, може спостерігатися і при інших станах: порушенні здатності нирок до ацидифікації сечі (при уремії), уживанні молочно-рослинної їжі, вагітності і т.д.
Посів сечі. Цей метод теоретично майже ідеальний для виявлення збудника і підбора адекватного антибактеріального препарату. У реальній клінічній практиці цьому перешкоджає ряд об'єктивних причин.
Інструментальні методи діагностики включають ультразвукові, рентгенологічні, радіонуклідні методи, рідше – эндоурологічну техніку (цистоскопія й ін.).
Ультразвукове дослідження (УЗД) в останні роки відсунуло на другий план рентгенологічні методи, що програють йому через променеве навантаження, необхідності введення рентгеноконтрастних речовин і ряду інших причин. При УЗД в хворих з пієлонефритом можна спостерігати розширення ниркової миски, огрубіння контуру чашечок, неоднорідність паренхіми з ділянками її рубцювання (останнє звичайно визначається лише через роки хронічного перебігу). До відстрочених проявів відносять деформацію контуру нирки, зменшення її лінійних розмірів і товщини паренхіми, що, однак, не цілком специфічно і може спостерігатися при інших нефропатіях. Так, при гломерулонефриті рубцювання і зморщування завжди досить симетричні, тоді як при пієлонефриті навіть двобічний процес може характеризуватися асиметрією змін.
УЗД дозволяє виявити супутні уролітіаз, НСР, нейрогенний сечовий міхур, полікістоз нирок, обструктивну уропатію (для діагностики якої може застосовуватися контрастування сечовивідних шляхів) і деякі інші стани, що з'явилися причиною чи підтримують хронічний перебіг пієлонефриту.
Оглядова рентгенографія сечової системи недостатньо інформативна: вона лише дозволяє ідентифікувати положення і контури нирок (якщо їх не закривають тіні петель кишечнику) і рентгенопозитивні конкременти. У той же час рентгеноконтрастні методи мають переваги перед УЗИ в частині візуалізації сечовивідних шляхів, виявлення обструктивної уропатії, сечових затікань і в ряді інших ситуацій.
Як і при УЗД, рентгенологічна картина при хронічному пиелонефриті також не цілком специфічна і полягає в огрубінні, деформації чашечок, дилатації і гіпотонії миски, деформації контурів нирки і витонченні паренхіми.
Комп'ютерна томографія може застосовуватися для діагностики пієлонефриту, але не має істотних переваг перед УЗИ. Вона використовується в основному для диференціації з пухлинними процесами.
Радіонуклідні методи діагностики включають використання 123I-натрію йодогиппурата (гиппурана), 99mTc-димеркаптосукциновоі кислоти (DMSA) і 99mTc-диэтилентриамин пентауксусної кислоти (DTPA).
Вважається, що радіонуклидні методи дозволяють ідентифікувати функціонуючу паренхіму, відмежовуючи ділянки рубцювання, що має диференційно-діагностичне і прогностичне значення.
6. Матеріали для самоконтролю (додаються)
7. Рекомендована література.
- Гребенев А.Л., Шептулин А.А. Непосредственное исследование больного. Учебное пособие для студентов медицинских вузов.- М.: ООО «МЕДпресс», 1999.- 344 с.
- Пропедевтика внутренних болезней. Учебное пособие для студентов медицинских вузов (Под ред. Ю.С. Малова.- СПб.: Спец. Литература, 1998.-
- Мухин Н.А., Моисеев В.С. Основы клинической диагностики внутренних болезней (пропедевтика). – М.: Медицина, 1997.
- Пропедевтика внутрішніх хвороб з доглядом за терапевтичними хворими. /за загальною редакцією д.м.н., професора А.В. Єпішина. – Тернопіль: Укрмедкнига, 2001.- С. 509-521, 716-726.
- Пропедевтика внутрішніх хвороб (Децик Ю.І., Нейко Е.М., Пиріг Л.А., та інш.; за ред. Ю.І. Децика). – К.: Здоров’я, 1998. – С. 467-488.
- Пропедевтика внутренних болезней (под ред В.Х. Василенко, А.Л. Гребенева. – 2-е изд., перераб. и доп.- М.: Медицина, 1983. – С. 601-620.
Доцент Гуменюк А.Ф.
Міністерство охорони здоров'я України
Вінницький національний медичний університет ім. М.І. Пирогова
„ЗАТВЕРДЖЕНО”
на методичній нараді кафедри
внутрішньої медицини.
мед фак-ту №2
Зав. кафедри_____проф. В.М. Жебель
„___”_____________2008 р.
Методичні рекомендації
для самостійної роботи студентів при підготовці до практичного заняття
| Назва дисципліни | Пропедевтика внутрішніх хвороб |
| Модуль № | 2 |
| Змістовний модуль № | 7 |
| Тема заняття | Основні симптоми та синдроми при захворюваннях нирок (гострому та хронічному гломерулонефриті та пієлонефриті): гіпертензивний, ниркової недостатності, еклампсія. |
| Курс | ІІІ курс |
| Факультет | Медичний №2 |
Вінниця
1. Актуальність теми
У практиці лікаря нефрити зустрічаються не так часто, як, наприклад, ІХС, ревматичні хвороби чи хронічні неспецифічні захворювання легень, однак їх медичне і соціальне значення велике.
По-перше, лише гострі нефрити, порівняно рідкісні в даний час, закінчуються (і то не більш ніж у половині випадків) видужанням; хронічний нефрит (особливо подгострий) неухильно прогресує у бік ХНН, супроводжується нерідко набряками і важкою гіпертензією, що приводять до інвалідізації ще до розвитку ХНН. По-друге, занедужують частіше і хворіють важче молоді, працездатні чоловіки. По-третє, хоча й існують методи, що дозволяють заміщати нефункціонуючі нирки – діаліз і трансплантація (так звана замісна ниркова терапія), вони доступні далеко не усім (потреба задовольняється приблизно на 1/20), дуже дорогі і пов'язані із значними складностями (привязка до апаратів, необхідність постійної імуносупресії й ін.).
Складність діагностики, диференціальної діагностики хвороб нирок обумовлена мало — й безсимптомністю їх перебігу. Тому виявлення їх потребує запрограмованої з боку лікаря активності, належної нефрологічної грамотності лікарів різних спеціальностей.
2. Конкретні цілі:
а) виявляти симптоми при захворюваннях нирок та сечовидільної системи;
б) проводити об’єктивне дослідження хворих з патологією видільної системи
в) трактувати функціональні проби нирок
г) проводити пробу Зімницького і вірно оцінювати її результати .
д) вміти аналізувати функціональні проби нирок, вираховувати ШКФ.
3. Базовий рівень підготовки.
| Назви попередніх дисциплін | Отримані навички |
| Нормальна анатомія | Уявлення про нормальну структуру нирок та сечовивідної системи. |
| Гістологія | Знання гістологічної будови нирок та сечовивідної системи в нормі |
| Нормальна фізіологія | Володіння знаннями з фізіології нирок та сечовивідної системи в нормі |
| Патологічна фізіологія | Визначати патофізіологічні зміни нирок, сечового міхура, ідентифікувати їх, пояснити походження симптомів |
| Патологічна анатомія | Володіння знаннями про патологічні зміни в морфології органів сечової системи |
4. Завдання для самостійної праці під час підготовки до заняття.
4.1. Перелік основних термінів, параметрів, характеристик, які повинен засвоїти студент при підготовці до заняття.
| Термін | Визначення |
| Еклампсія, ХНН, уремія, ретинопатія, швидкість клубочкової фільтрації, нефросклероз | |
4.2. Теоретичні питання до заняття
- Симптоми при розпитуванні у хворих із ХНН, нирковою еклампсією, симптоматичною нирковою гіпертонією.
- Симптоми при огляді хворих з ХНН.
- Зміни загального аналізу сечі при гострому та хронічному гломеруло – та пієлонефритах, ХНН.
- Відхилення в біохімічних аналізах крові при ХНН
- Особливості ниркової артеріальної гіпертензії
- Ознаки еклампсії
- Додаткові методи інструментального обстеження при патології нирок, інформативність при ХНН, нирковій гіпертензії
4.3. Практичні навички
- Провести опитування та збір анамнезу
- Провести об’єктивне дослідження (огляд, симптом Пастернацького, пальпація нирок та болючих точок).
- Оцінити результати лабораторних та інструментальних обстежень, що характеризують функцію нирок.
- Оцінити результати проби Зімницького
- Зміст теми
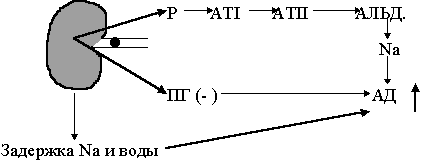
Синдром ниркової гіпертонії - этіологія
Гіпертонія розвивається при паренхіматозних ушкодженнях нирок- гломерулонефритах, пієлонефритах, полікістозі нирок, к при полісистемних захворюваннях.
Синдром ниркової гіпертонії - патогенез
Позначення: Р - ренін; АТI - ангіотензин I; АТII - ангіотензин II; АЛЬД. - альдостерон; ПГ - простагландини; АД - артеріальний тиск; Na - натрій.
 Синдром ниркової эклампсії - этіология
Синдром ниркової эклампсії - этіологияРозвивається у хворих гострим і дуже рідко хронічним гломерулонефритом, а також як ускладнення вагітності - при гестозі.
Синдром ниркової эклампсии - патогенез

