Приказ №76 а от 12 февраля 2004 г. Об утверждении протоколов диагностики и лечения злокачественных новообразований в системе Министерства здравоохранения Республики Беларусь
| Вид материала | Документы |
- Об утверждении Инструкции о порядке взаимодействия государственных органов, ответственных, 157.85kb.
- Приказ министерства здравоохранения республики беларусь 08 января 2003 г. №3 об утверждении, 4593.43kb.
- Приказ министерства здравоохранения республики беларусь 17 июня 1993 г. №111 о дальнейшем, 1570.32kb.
- Приказ Министерства обороны Республики Беларусь 8 апреля 2002 г. №8 об утверждении, 2314.58kb.
- Республики Беларусь «О предоставлении инструкций по применению», 34.88kb.
- Постановление министерства здравоохранения республики беларусь 12 октября 2007 г. №92, 12095.19kb.
- Об утверждении положения о порядке прохождения последипломной подготовки военно-медицинских, 343.91kb.
- Указа Президента Республики Беларусь от 25 февраля 2011 г. №72 «О некоторых вопросах, 333.82kb.
- Указом Президента Республики Беларусь от 14. 11. 1999 №726. Всоответствии с закон, 562.5kb.
- Об утверждении Инструкции о порядке медицинского освидетельствования осужденных и установлении, 178.94kb.
| Стадия 0 | Tis | N0 | МО |
| Стадия I | Т1 | N0 | МО |
| Стадия НА | Т2 ТЗ | N0 N0 | МО МО |
| Стадия ПВ | Т1 Т2 | N1 N1 | МО МО |
38
| Стадия III | ТЗ N1 МО Т4 любая N МО |
| Стадия IV | любая Т любая N Ml |
| Стадия IVA | любая Т любая N М1а |
| Стадия IVB | любая Т любая N Mlb |
Дескрипторы TNM (обобщающая таблица)
| Пищевод | ||
| Tl | Собственно слизистая оболочка и подслизистый | |
| | слой | |
| Т2 | Мышечный слой | |
| ТЗ | Адвентиция | |
| Т4 | Прилегающие соседние структуры средостения | |
| N1 | Метастазы в регионарных лимфоузлах | |
| Ml | Отдаленные метастазы | |
| | Рак нижнегрудного отдела пищевода | |
| Mia | Метастазы в чревных лимфоузлах | |
| Mlb | Другие отдаленные метастазы | |
| | Рак верхнегрудного отдела пищевода | |
| Mia | Метастазы в шейных лимфоузлах | |
| Mlb | Другие отдаленные метастазы | |
| | Рак среднегрудного отдела пищевода | |
| Mlb | Отдаленные метастазы, включая в нерегионарных | |
| | лимфоузлах | |
СТАНДАРТ ОБСЛЕДОВАНИЯ
Стандартное обследование больного раком пищевода включает:
- физикальное обследование;
- лабораторные исследования: группа крови, резус-фактор,
серореакция на сифилис, общий анализ крови, общий анализ
мочи, биохимический анализ крови (белок, креатинин,
мочевина, билирубин, глюкоза, ионы К, Na, С а, С1,
трансаминазы), коагулограмма;
39
- рентгенологическое исследование пищевода, желудка,
двенадцатиперстной кишки и органов грудной клетки;
- фиброэзофагогастроскопия с биопсией опухоли;
- фибробронхоскопия при локализации опухоли в шейном,
верхнегрудном и среднегрудном отделах пищевода с биопсией
в случае опухолевого поражения трахеобронхиального дерева;
- цитологическое и гистологическое исследование материала,
взятого при эзофаго- и бронхоскопии;
- компьютерная томография органов грудной клетки и верхнего
этажа брюшной полости;
- УЗИ органов брюшной полости и забрюшинного про
странства;
- исследование функции внешнего дыхания, ЭКГ.
По дополнительным показаниям при клинически заподозренной генерализации и/или нерезектабельности опухолевого процесса выполняются торакоскопия, медиа-стиноскопия, лапароскопия, биопсия надключичных лимфоузлов, колоноскопия, ирригоскопия, компьютерная томография органов брюшной полости и головного мозга, сцинтиграфия костей скелета. Допустимо также выполнение диагностической торакотомии.
ОСНОВНЫЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Радикальная операция (субтотальная резекция или экстирпация пищевода с регионарной лимфодиссекцией) является общепризнанным стандартом в лечении больных резектабельным раком пищевода.
Паллиативные операции играют также важную роль в системе оказания помощи этой категории больных, обеспечивают устранение дисфагии как наиболее существенного проявления заболевания.
У 80-90% больных злокачественные опухоли данной локализации диагностируются в III-IV стадиях, в связи с чем только для 10-15% больных возможно хирургическое и комбинированное лечение.
Проведение пред- и послеоперационной лучевой терапии не улучшает результаты хирургического лечения.
40
Послеоперационная лучевая терапия в СОД 50 Гр применяется только в случае нерадикального удаления опухоли или опухолевого роста в крае отсечения пищевода.
Лучевая терапия, полихимиотерапия и химиолучевое лечение приобретают самостоятельное значение в случае исходной нерезектабельности карцином пищевода и при наличии отдаленных метастазов, а также противопоказаний к хирургическому лечению и отказе больного от оперативного вмешательства.
Лучевая и химиолучевая терапия как самостоятельный метод лечения может применяться при локализации опухоли в шейном отделе пищевода.
Паллиативные операции (наложение гастростомы) выполняются по жизненным показаниям в случае нерезектабельности опухолевого процесса, при наличии отдаленных метастазов, неэффективности химиолучевого лечения, кахексии и развитии пищеводных фистул.
Хирургическое лечение
Хирургическое лечение является основным методом при резектабельном раке пищевода с метастатическим поражением регионарных лимфоузлов и без него.
Хирургическое лечение предполагает резекцию или экстирпацию пищевода с отступлением от краев опухоли более 5 см и обязательным выполнением регионарной лимфо-диссекции.
Возраст не является противопоказанием к оперативному вмешательству.
Объем оперативного вмешательства определяется локализацией и распространенностью опухолевого поражения и включает:
- субтотальную резекцию пищевода с заднемедиа-
стинальной гастроэзофагопластикой абдоминоторакальным дос
тупом с внутриплевральным анастомозом;
- экстирпацию пищевода торакоабдоминоцервикальным
доступом с заднемедиастинальной гастроэзофагопластикой или
колоноэзофагопластикой с анастомозом на шее.
41
При поражении внутртрудного отдела пищевода показано выполнение регионарной лимфодиссекции: удаление регионарных медиастинальных и абдоминальных лимфоузлов.
При комбинированной экстирпации пищевода с резекцией трахеи, главных бронхов, аорты и других жизненно важных структур возможна отсроченная пластика пищевода после формирования эзофаго- и гастростомы.
Курсы полихимиотерапии
Использование цисплатина и 5-фторурацила в лечении больных раком пищевода считается наиболее эффективной схемой полихимиотерапии («золотой стандарт»): -г цисплатин 75-100 мг/м 2 внутривенно в 1-й день; - 5-фторурацил 1000 мг/м2 (750 мг/м2) внутривенно в 1, 2, 3, 4-й дни.
Проводится 4 курса с интервалом 28 дней.
Возможно применение этой схемы в альтернирующем режиме в сочетании с другой комбинацией препаратов:
Комбинация А
- цисплатин 75-100 мг/м 2 внутривенно в 1-й день;
- 5-фторурацил ЮОО мг/м2 (750 мг/м2) внутривенно в 1, 2, 3,
4-й дни.
Комбинация В
- винорельбин 30 мг/м 2 внутривенно в 1-й и 5-й дни;
- цисплатин 80 мг/м 2 внутривенно в 1-й день.
Проводится 4 чередующихся (А-В-А-В) курса с интервалом
28 дней.
Метод применения химиопрепаратов
- Цисплатин вводится в течение 1-часовой инфузии на
500 мл физиологического раствора с предварительной
гидратацией и последующей стимуляцией диуреза.
- 5-фторурацил 1000 мг/м2 вводится в течение 24-часовой
непрерывной внутривенной инфузии; 750 мг/м2 вводится в
течение 4-часовой непрерывной внутривенной инфузии.
3. Винорельбин вводится на 50 мл физиологического
раствора внутривенно медленно в течение 5-10 мин.
42
Курсы полихимиотерапии могут применяться как самостоятельно, так и в сочетании с лучевым и хирургическим методами лечения в адъювантном и неоадъювантном режимах.
Лучевая и химиолучевая терапия
Лучевая и химиолучевая терапия как самостоятельный метод не имеет преимуществ перед оперативным лечением. Долговременная выживаемость при I-II стадиях может быть достигнута лишь у 25-30% пациентов с полной резорбцией опухоли. Положительным моментом является возможность избежать риска послеоперационной летальности и сохранить пищевод. Однако следует отметить, что постлучевые осложнения (эзофагит, язва, стриктура, фистула) развиваются в 30-40% случаев и, как правило, требуют хирургического лечения.
Лучевая терапия первичной опухоли и области регионарного метастазиррвания проводится на гамма-терапевтических аппаратах и линейных ускорителях с величиной суммарной поглощенной дозы до 60-65 Гр при фракционировании по 1,8-2 Гр непрерывным курсом.
Первичный очаг облучается либо только дистанционной лучевой терапией, либо (при относительно небольшой первичной опухоли и возможности введения эндостатов) - с помощью контактной лучевой терапии после дозы дистанционной лучевой терапии 46-50 Гр до СОД, изоэквивалентной 70-75 Гр. Применение сочетанной лучевой терапии позволяет более чем в 2 раза увеличить частоту полной резорбции опухоли по сравнению с одной дистанционной лучевой терапией.
Планируемый объем облучения включает первичную опухоль плюс 5 см нормальных тканей вверх и вниз от границ опухоли и по 2 см латерально. Регионарные лимфатические узлы первого барьера (Ni) облучаются в той же дозе, что и опухоль.
При локализации опухоли в шейном отделе облучению подвергают шейный и верхнегрудной сегменты и все прилежащие лимфатические узлы, включая надключичные.
При локализации опухоли в верхне- и/или среднегрудном отделах облучению подвергают весь грудной сегмент до уровня диафрагмы и медиастинальные лимфатические узлы.
43
При локализации опухоли в нижнегрудном отделе облучению подвергают грудной и абдоминальный сегменты ниже уровня диафрагмы, медиастинальные и перигастральные лимфатические узлы.
Высота полей облучения варьирует от 11 до 22 см, ширина полей составляет 5-6 см. Всего применяется 4 поля облучения.
Химиолучевое лечение включает проведение дистанционной лучевой терапии с величиной суммарной поглощенной дозы до 50 Гр непрерывным курсом (субоптимальная доза) при фракционировании по 1,8-2 Гр. В начале и сразу по завершении лучевой терапии проводятся курсы полихимиотерапии по схеме «цисплатин + 5-фторурацил», в дальнейшем с интервалом 28 дней проводится еще 1-2 курса полихимиотерапии.
Противопоказаниями к проведению дистанционной лучевой терапии являются: наличие или угроза развития пищеводных фистул; распад опухоли с признаками кровотечения; прорастание всей стенки трахеи, главных бронхов и аорты; декомпенсированные сопутствующие заболевания.
При отказе больного от хирургического лечения либо при наличии противопоказаний к операции показан курс сочетанной лучевой терапии:
- этап - дистанционная лучевая терапия в субоптимальной
дозе 50 Гр по 2 Гр 5 раз в неделю непрерывным курсом в течение
5 недель.
- этап - брахитерапия через 3 недели после дистанционной
лучевой терапии в 3 сеанса по 5 Гр с интервалом 7 дней. Точка
расчета (опорная точка) на 1 см от центра радиоактивного
источника.
При планировании паллиативного курса лучевой терапии при выраженном опухолевом стенозе курс сочетанной лучевой терапии можно начинать с сеансов брахитерапии.
Для улучшения эффекта применяется полихимиотерапия
- цисплатин 75 мг/м 2 внутривенно в 1-й день;
- 5-фторурацил 1000 мг/м2 (750 мг/м2) внутривенно в 1, 2, 3,
4-й дни.
44
Общая схема лечен""*
Недели
Дистанционная лучевая терапия 50 Гр Цисплатин + 5-фторурацил
Брахитерапия
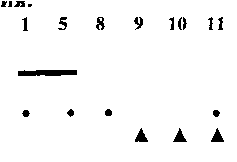
Противопоказания к проведению брахитерапии:
- Протяженность опухоли по пищеводу более 10 см.
- Наличие отдаленных метастазов.
- Распространение опухоли на трахею и главные бронхи.
- Локализация опухоли в шейном отделе пищевода.
- Выраженное сужение пищевода, через которое невозможно
провести эндостат.
контроль за больными
После лечения контроль за больными выполняется каждые три месяца в течение первого года и каждые 6 месяцев в течение последующих 2 лет.
При каждом контроле обязательно осуществляются: клинический осмотр, общий анализ крови, ультразвуковое исследование органов брюшной полости и забрюшинного пространства.
Рентгенологическое исследование органов грудной клетки и рентгеноконтрастное исследование пищевода проводятся 1 раз в 6 месяцев первые 3 года, в последующем - 1 раз в 12 месяцев.
При соответствующих показаниях производится госпитализация больного и выполняются дополнительные исследования: эндоскопия, компьютерная томография, биопсия периферических лимфоузлов, радиоизотопное исследование.
45
Лечение рака пищевода в зависимости от локализации и стадии опухолевого процесса
| Стадии | Стандарт |
| Шейный отдел пищевода | |
| 0, 1, НА | > Экстирпация пищевода с заднемедиастинальной гастроэзофагопластикой или колоноэзофагопластикой цервикоабдоминотрансхиатальным доступом с анастомозом на шее, шейная лимфодиссекция. > Дистанционная лучевая терапия СОД 60-65 Гр или сочетанная лучевая терапия в СОД 70-75 Гр. > Полихимиотерапия по схеме «цисплатин + 5-фторурацил». > Химиолучевое лечение: лучевая терапия в режиме обычного фракционирования СОД 50 Гр непрерывным курсом + 3-4 курса полихимиотерапии по схеме «цисплатин + 5-фторурацил». |
| ПВ, Ш | > Дистанционная лучевая терапия СОД 60-65 Гр или сочетанная лучевая терапия в СОД 70-75 Гр. > Полихимиотерапия по схеме «цисплатин + 5-фторурацил». > Химиолучевое лечение: лучевая терапия в режиме обычного фракционирования СОД 50 Гр непрерывным курсом + 3-4 курса полихимиотерапии по схеме «цисплатин + 5-фторурацил». |
| Верхнегрудной отдел пищевода | |
| 0, 1, ПА, ПВ, Ш | > Экстирпация пищевода с заднемедиастинальной гастроэзофагопластикой или колоноэзофагопластикой торакоабдоминоцервикальным доступом с анастомозом на шее, обязательное выполнение абдоминомедиастинальной лимфодиссекции. |
| Среднегрудной и нижнегрудной отделы пищевода | |
| 0, 1, ПА, пв,ш | > Субтотальная резекция пищевода с заднемедиастинальной гастроэзофагопластикой абдоминоторакальным доступом с внутриплевральным анастомозом, обязательное выполнение абдоминомедиастинальной лимфодиссекции. |
| Для всех отделов пищевода | |
| IV, IV А, IVB | > Дистанционная лучевая терапия СОД до 60 Гр или при появлении возможности - сочетанная лучевая терапия в СОД 70-75 Гр. > Полихимиотерапия по схеме «цисплатин + 5-фторурацил». > Химиолучевое лечение: лучевая терапия в режиме |
46
| | |
| | |
| | |
47
РАК ЖЕЛУДКА (С 16)
По данным Белорусского канцеррегистра (Злокачественные новообразования в Беларуси. Минск, 2003) заболеваемость злокачественными новообразованиями желудка в РБ составила 38,9 на 100 000 жителей в 1993 году и 34,7 - в 2002 году.
В 1993 году было выявлено 4 014 новых случаев заболеваний указанной патологии и 3 452 - в 2002 году.
В структуре онкологической заболеваемости всего населения в 2002 году рак желудка составил 10,0%, занимая третье ранговое место.
Наилучшие успехи отмечены при хирургическом лечении раннего рака желудка, когда опухоль ограничена слизистым и поде лиз истым слоями стенки желудка. Так, 5-летняя выживаемость составляет при поражении слизистой оболочки 85-92%, подслизистой-68-78%.
К наиболее прогностически неблагоприятным факторам большинство авторов относят прорастание опухолью всей стенки желудка, метастатическое поражение регионарных лимфатических узлов, локализацию в проксимальном отделе желудка, инфильтративный тип роста и др.
Так, при отсутствии метастатического поражения регионарных лимфатических узлов 5-летняя выживаемость составляет 34-62%, а при их наличии - 8-36%; при прорастании опухолью серозной оболочки - 10-39%; при локализации опухоли в дистальных отделах желудка - 39-61%, в проксимальном - 23-42%, а при тотальном поражении - 15%.
В целом, после потенциально радикальных операций у 16-80% больных развиваются изолированные рецидивы или рецидивы в сочетании с отдаленными метастазами. По данным клинико-инструментального исследования, местно-регионарные рецидивы диагностируются у 16-25% больных, по данным повторных оперативных вмешательств - у 5-54%, по секционным находкам - до 68-80%.
48
Классификация
/. Гистологическая классификация опухолей желудка (ВОЗ, 1982)
К злокачественным эпителиальным опухолям желудка относятся:
1. Аденокарцинома - наиболее частая форма (95%)
а. папиллярная
б. тубулярная
в. муцинозная
г. перстневидно-клеточный рак.
- Железисто-плоскоклеточный рак.
- Плоскоклеточнй рак.
- Недифференцируемый рак.
5. Мелкоклеточный рак.
II. Макроскопически выделяют:
- Полиповидный рак (экзофитный) - в виде полипа.
- Блюдцеобразный рак (экзофитный); так как опухоль
разрушается в центре, образуется форма блюдца - подрытые,
большие края с кратером в центре.
- Язвенно-инфильтративный.
- Диффузно-инфильтративный (linitis plastica, пластический
линит). При этой форме заболевания наблюдается
распространенная опухолевая инфильтрация слизистой и
подслизистой оболочек.
III.
