Основы анатомии и физиологии человека
| Вид материала | Реферат |
| Основные методы обследования |
- Примерная программа дисциплины «Анатомия, физиология и основы балетной медицины», 363.29kb.
- Возрастная направленность программы учащиеся 8 9 классов, имеющие подготовку в области, 101.17kb.
- «Основы анатомии и физиологии человека», 46.05kb.
- Перечень вопросов для подготовки к итоговой государственной аттестации по специальности, 451.95kb.
- План: Предмет и задачи возрастной анатомии, физиологии и гигиены. Значение возрастной, 69.36kb.
- Примерная программа по дисциплине физиология с основами анатомии для специальности, 756.67kb.
- Время и место проведения Конференция проводится в апреле 2012 года в Нижегородском, 41.09kb.
- Учебно-методический комплекс дисциплины «Биологическая химия» вузовского компонента, 1324.02kb.
- Пояснительная записка Требования к студентам, 114.14kb.
- Планирование темы Урок Биосоциальная природа человека и науки, изучающие его, 1716.33kb.
Основные методы обследования:
Ультразвуковое исследование (УЗИ) - позволяет определить опущение почек, наличие камней, кист, опухолей. Надпочечники и мочеточники в норме на УЗИ не видны. Мочевой пузырь исследуется в наполненном состоянии. Процедура занимает не более 20-30 мин.
•Радиоизотопная реносцинтиграфия - анализирует характер выделения специального вещества, которое вводится внутривенно. Позволяет оценить динамику образования и выделения мочи. Занимает достаточно много времени (несколько часов), безболезненно.
•Внутривенная урография- рентгенологический метод, позволяющий получить представление о функции почек, нарушении их расположения. Контрастное вещество вводится внутривенно, затем делается серия снимков. Исследуемый получает определенную дозу облучения.
Следует упомянуть о литотрипсии- методе лечения мочекаменной болезни (образования камней в почках). С помощью специального устройства, установленного на некотором расстоянии от больного, создаются колебания, способствующие раздроблению камней на более мелкие фрагменты, которые затем отходят самостоятельно.
Обратившись к нам, можно пройти все вышеописанные процедуры у лучших специалистов в этой области.
Визуализация объемных образований почек.
Пациенты, имеющие объемные образования почек, встречаются нередко. Небольшое объемное образование менее 30 мм может быть обусловлено:
Маленькой доброкачественной кистой. Псевдоопухолью - нормальное дольчатое строение паренхимы или почечных пирамид, абсцесс. Почечно-клеточной карциномой, аденомой, онкоцитомой. Ангиомиолипомой. Метастазами опухоли в почки или лимфомой. Поликистозное поражение почек может быть вызвано:
Почечной дисплазией - поликистозные, центральные или сегментальные множественные кисты, наследственный и семейный поликистоз, сопутствующий обструкции нижних мочевыводящих путей.
Поликистозом - детский, юношеский и взрослый типы.
Поражением кортикального слоя - одиночный, многокамерный, гемодиализ, эпилойя, синдром трисомии.
Поражением мозгового слоя - поликистоз мозгового вещества, губчатая почка, некроз чашечек, сосочков.
Различными интраренальными кистами - воспалительными: туберкулез, эхинококк; новообразованиями - кистозная дегенерация; травматическими - гематома.
Внепаренхиматозными поражениями - парапельвикальные, околопочечные кисты.
Простая почечная киста - это ретенционная киста, которая развивается вторично при обструкции мочевыводящих путей, окклюзии сосудов или при очаговом воспалении.
Большинство почечно-клеточных карцином встречается спорадически, наследственные факторы имеют некоторое значение; согласно имеющимся данным предполагается наличие гена восприимчивости к опухоли, который связан с системой человеческих лейкоцитарных антигенов. Почечно-клеточные карциномы составляют 3% всех опухолей, встречающихся у человека и 86% почечных опухолей. В 4% случаев они бывают двусторонними, соотношение мужчин к женщинам составляет 3:1. Семейная почечно-клеточная карцинома встречается в раннем возрасте, поражает мужчин и женщин в равной степени, чаще двусторонняя и многоочаговая. Аденомы почек встречаются в виде подкапсулярных кортикальных опухолей размером менее 10 мм, обычно единичные, увеличивающиеся с возрастом и в 5% сосуществуют с почечно-клеточными карциномами. Саркомы почек встречаются главным образом в более позднем возрасте. Метастазы в почки - главным образом рака легкого, толстой кишки, молочной железы, почек и меланомы. Наибольшая частота возникновения аденосаркомы почки приходится на второй год жизни.
Стадия опухоли и гистологическая зрелость - наиболее важные прогностические показатели. Метастазирование опухоли в забрюшинные лимфатические узлы или за пределы почечной фасции заметно сокращает показатель выживаемости больных. Наличие веретенообразных клеток даже в маленьком количестве значительно уменьшает уровень выживаемости. Сосочковая почечно-клеточная карцинома имеет более благоприятный прогноз, чем несосочковые опухоли.
В целом почечно-клеточные карциномы - плотные объемные образования с неровными дольчатыми краями. На срезах имеют разнообразный вид из-за старого или недавнего кровотечения или некроза. Волокнистые перегородки проходят через опухоль и могут содержать очаги кальциноза. Может присутствовать псевдокапсула из атрофированной почечной паренхимы и соединительная ткань. Опухоли имеют разный цвет в зависимости от содержания жира. На основании цитоплазматических показателей можно выделить четыре типа почечно-клеточных карцином: паренхиматозно-клеточный, зернисто-клеточный, смешанно-клеточный и саркомоподобный. Почечно-клеточная карцинома часто имеет необычный вид и признаки, которые могут ввести в заблуждение. Клинические признаки злокачественного новообразования - повышенная утомляемость, лихорадка, потеря веса, анемия и повышение СОЭ. Почечно-клеточная карцинома может быть бессимптомной в течение большей части своего развития. Классическая триада: макрогематурия, боли во флангах живота и пальпируемое объемное образование имеется не у всех больных с почечно-клеточными карциномами. Почечно-клеточная карцинома может быть обнаружена на урограммах любого пациента старше 30 лет. Гематурия встречается нечасто из-за преимущественно капсульного происхождения почечной саркомы, которая дает местные метастазы. Лимфома почек чаще представляет собой множественные узелки. Классическая триада - макрогематурия, боли в боковой области живота и пальпируемое объемное образование наблюдается менее чем в 10% случаев, и обычно свидетельствует о запущенном заболевании. Гематурия вызвана инвазией опухолью мочевыводящей системы почек и обычно является поздним симптомом.
Объемное образование сложной структуры в верхнем полюсе почки. Выделяют следующие виды объемных образований почек:
Кистозные - гладкая, четкая граница, округлая форма, четкая внутренняя поверхность, анэхогенные, превосходная передача эхосигнала через заднюю стенку.
Солидные - неправильная форма с неровными границами, нечетко видна внутренняя поверхность между объемным образованием и почкой, слабые внутренние эхосигналы, слабо визуализируется задняя граница из-за ослабления ультразвука объемным образованием, плохая передача эхосигнала через заднюю стенку.
Сложные - области некроза, кровоизлияния, абсцессы или кальциноз в пределах объемного образования.
Врожденный поликистоз.
А. Поликистозная болезнь почек.
Детская форма проявляется большими эхогенными почками, что связано с наличием значительного количества внутренних поверхностей и прогрессирует с развитием почечной недостаточности и внутриматочной смерти плода.
Юношеские формы манифестируют быстрым увеличением желчного протока, перипортальным фиброзом, варикознорасширенными венами портальной системы и увеличением почек.
Взрослые формы проявляются увеличением размеров почек и сочетаются с аневризмами артериального круга мозга, кистами печени, селезеночными и панкреатическими кистами. Осложнения включают в себя боль в боковых отделах живота из-за спонтанного кровоизлияния в полость кисты, артериальную гипертензию и почечную недостаточность.
Б. Поликистозная диспластическая болезнь.
Множественные кисты различного размера, не имеющие нормальной почечной паренхимы, встречаются чаще всего в виде объемного образования, которое обнаруживается при пальпации живота у новорожденных. Двустороннее поражение несовместимо с жизнью.
Поликистоз мозгового вещества почек:
Губчатая почка сочетается с расширением канальцев, кальциевыми камнями, болезнью Кароли.
Поликистоз мозгового вещества почек проявляется множественными маленькими кистами в маленьких эхоплотных почках, атрофией канальцев и склерозом клубочков.
В геморрагических сложных кистах могут наблюдаться ретракция сгустка и внутренние поверхности с зоной перехода жидкость/детрит. Ангиомиолипома высокоэхогенна, аденомы гиперэхогенны, тогда как лимфомы гипоэхогенны. Карцинома из переходных клеток проявляется объемным образованием в почечной лоханке с эхосигналами низкого уровня, расширением центральной борозды и гипоэхогенной центральной областью. Почечно-клеточная карцинома визуализируется как плотная паренхиматозная масса, часто с участками кровотечения и некроза. Может присутствовать неравномерный кальциноз опухоли, а также кистозные и комбинированные участки. Это заболевание проявляется как эхогенное объемное образование с гипоэхогенными областями. Эхогенность не связана с наличием кровеносных сосудов. Может наблюдаться смещение мочевыводящей системы и облитерация почечных синусов и околопочечной жировой прослойки.
Аденосаркома почки - наиболее частое плотное объемное образование почек, которое развивается в детстве. Симптом головастика - узкая полоска акустических теней кзади от краев кисты вдоль боковой границы усиления эхосигнала. Киста почечных синусов (парапельвикальная киста) не связана с мочевыводящей системой почки. Могут наблюдаться неровные границы, поскольку она может сдавливать соседние почечные синусы. Это может вызывать обтурацию почки, артериальную гипертензию и боль в отличие от перипельвикальной кисты. Это образование имеет более округлый вид в отличие от расширенной почечной лоханки, которая напоминает цветную капусту.
Киста и карцинома почек - наиболее частые доброкачественная и злокачественная опухоли почки у взрослых. В 20% случаев имеется карцинома из переходных клеток. Метастатические повреждения почек обычно множественные и двусторонние. Мелкие повреждения в почке могут быть связаны с осаждением метастатических эмболов у больного с известной первичной опухолью, прежде всего - раком легкого.
Кисты почек - часто встречающаяся патология этих органов. При этом в почке образуется одна или несколько замкнутых полостей, содержащих серозную жидкость. Если кист много, заболевание называется поликистоз. Опасность данной патологии заключается в том, что при больших размерах кисты почки, ткань почки может быть сдавлена, что, в свою очередь может привести к развитию почечной недостаточности. Кроме того, при определенных условиях может возникнуть нагноение кисты, что очевидно требует экстернного вмешательства.
В отсутствии симтомов сдавления почечной ткани при небольших размерах кисты почки никакого лечения не требуется. Следует только периодически проводить ультразвуковое исследование с целью оценки размеров кистозного образования.
Если наблюдаются симптомы сдавления, то в большинстве случаев проводится пункционное лечение. При этом под контролем ультразвукового исследования киста пунктируется тонкой иглой, что проходит практически безболезненно, жидкость удаляется с помощью шприца, а в полость кисты вводится склерозирующее вещество - спирт. Он вызывает склеивание стенок кисты почки, предупреждая рецидив (возврат) заболевания.
В редких случаях - при больших размерах кисты почки, выполняется лапароскопическая операция. Через три прокола диаметром от 5 до 10 мм иссекают стенку и коагулируют ложе в почечной ткани. Необходимо подчеркнуть, что всегда необходимо исключить связь полости кисты почки с мочевыводящей системой. Такая связь, нераспознанная заранее, может стать причиной серьезных послеоперационных осложнений.
Эхограмма области левой почки. Сканирование со стороны боковой стенки живота (проекция средней подмышечной линии ниже 12-го ребра). Простая киста почки 122x102 мм. Почка из-за кисты не визуализируется.
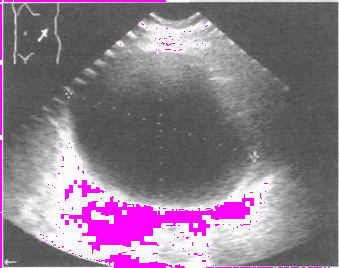
Рисунок 4 Эхограмма почки при кисте.
Камни в почках
1.Камни в почках (мочекаменная болезнь) - эффективная диагностика при УЗИ Диагностика камней в почках при УЗИ позволит установить размер камня, его расположение в почке, а также обнаружить осложнения - изменения структуры почки, нарушении оттока мочи.
Мочекаменная болезнь
Эти симптомы могут являться причиной мочекаменной болезни:
Поясничные боли
Кровь при мочеиспускании
Боли в паху
Цистит (частое, болезненное мочеиспускание, боли внизу живота)
Возникновение камней в почках, прежде всего связано с нарушением обменных процессов в организме, при которых происходит повышение в моче концентрации различных солей, выпадающих в виде кристаллов. Эти кристаллы (фосфаты, ураты, оксалаты) дают начало росту камня. Размеры камня почки могут варьировать от нескольких миллиметров до нескольких сантиметров, форма - от округлой в виде небольшой песчинки до крупного образования причудливой древовидной формы, так называемые коралловые камни, повторяющие строение чашечно - лоханочной системы почки. Состав солей, из которых образуются почечные камни, различен. Его можно определить с помощью анализа мочи. В зависимости от того, какие соли откладываются, рекомендуются различные диеты. Кроме того, есть лекарства, препятствующие камнеобразованию в почках.
Камни почки оказывают травмирующее влияние на внутреннюю оболочку чашечек и лоханок, являющихся резервуарам мочи. Микротравмы могут провоцировать вспышки пиелонефрита, цистита, почечную колику. Камни почки достаточно больших размеров или камни, спустившиеся в мочеточник, могут нарушать отток мочи. Это приводит к гидронефрозу - резкому, китообразному расширению чашечек и лоханок почек. Исходом может быть нарушение функции почки, а в тяжелых запущенных случаях гибель органа. Своевременное лечение мочекаменной болезни, а иногда и срочное хирургическое вмешательство позволяет избежать таких тяжелых последствий.
Состав солей, из которых образуются почечные камни, различен. Его можно определить с помощью анализа мочи. В зависимости от того, какие соли откладываются, рекомендуются различные диеты. Кроме того, есть лекарства, препятствующие камнеобразованию в почках.
Все вышесказанное позволяет оценить актуальность диагностики мочекаменной болезни. Два десятилетия назад практически единственным методом диагностики в этой области был рентгеновский метод. С внедрением ультразвуковых методик исследования и по мере совершенствования УЗ-аппаратуры положение изменилось. В настоящее время исследование мочевой системы практически всегда начинается с УЗИ. Метод абсолютно безвреден, доступен в амбулаторных условиях, позволяет быстро оценить размеры, положение, особенности строения почек, высоко информативен в диагностике камней, в частности рентгеноотрицательных (не получающих отражения на рентгенограмме, вследствие химического состава). УЗИ позволяет определить размер камня в почке, его положение, выявить признаки нарушения оттока мочи. В ряде случаев удается обнаружить и камень, расположенный в мочеточнике, достоверна диагностика камней мочевого пузыря. Используя метод УЗИ в своей практике более20 лет, мы убедились в его эффективности в диагностике такого распространенного и достаточно грозного заболевания, как мочекаменная болезнь.
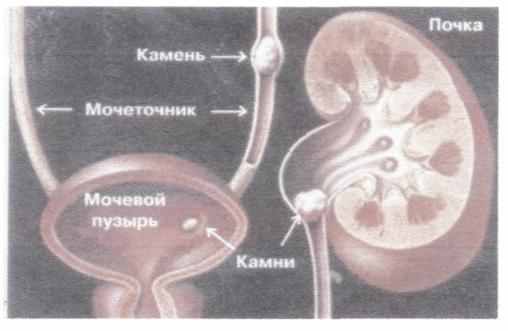
Рисунок 6. Изображение комней в почке и мочевом пузыре.
Обычно больные мочекаменной болезни не знают о ней до тех пор, пока впервые не начнется отхождение камней и песка. Это называется почечной коликой. Те, кто пережил это состояние, знают, что ничего хуже (в смысле боли) не бывает.
Почечная колика -синдром, наблюдающийся при ряде заболеваний почек, основное проявление которых-острые боли в поясничной области.
Этиология и патогенез. Наиболее частыми причинами почечной колики бывают почечнокаменная болезнь, гидронефроз, нефроптоз, при которых нарушается уродинамика в верхних мочевых путях. Почечную колику могут вызвать обструкция мочеточника сгустком крови, казаозными массами при туберкулезе почек, опухолью, а также поликистоз и другие заболевания почек и мочеточников. Ведущая роль в развитии симптомокомплекса принадлежит спазму мочевых путей с их ишемией, растяжению фиброзной капсулы почки и л оханочно-почечному рефлюксу.
Симптомы, лечение. Приступ чаще всего развивается неожиданно в виде сильных болей в поясничной области, но иногда ему предшествует нарастающий дискомфорт в области почки. Ходьба, бег, езда на мотоцикле, поднятие тяжести нередко провоцируют приступ, но он может возникнуть и в покое. Интенсивность боли быстро нарастает, больной мечется, не находя места от боли, громко стонет, держась руками за больной бок. Боль локализуется в поясничной области, но затем перемещается вниз по ходу мочеточника, иррадиирует в паховую область и половые органы. При исследовании мочи, как правило, обнаруживают эритроциты и небольшое количество белка, иногда -конкременты, соли, сгустки крови. Нередко при камнях мочеточника почечная колика сопровождается болями в животе, парезом кишечника подобно картине острого живота. В таких случаях дифференциальная диагностика с аппендицитом, холециститом, кишечной непроходимостью и панкреатитом бывает нелегкой, тем более что приступ часто сопровождается тошнотой и рвотой, а наличие эритроцитов в моче не исключает наличия аппендицита. Если камень небольшого размера локализуется в нижнем отделе мочеточника или почечная колика связана с отхождением песка, то возникают частые, болезненные позывы на мочеиспускание. Приступ может сопровождаться ознобом, повышением температуры, тахикардией, лейкоцитозом, повышением СОЭ. Он может быстро закончиться или продолжаться много часов.
Диагноз почечной колики ставят на основании характерной локализации и иррадиации боли, усиливающейся при пальпации и поколачивании в области почки, на основании изменений мочи, данных хромоцистоскопии и внутривенной урографии. При почечно-каменной болезни и гидронефрозе приступ может возникнуть как днем, так и ночвю (больные спят на любом боку), при нефроптозе боль чаще возникает днем (больные предпочитают спать на больном боку). При хромоцистоскопии во время приступа индигокармин с больной стороны не выделяется или выделение его значительно запаздывает. Иногда в области устья мочеточника видны буллезный отек, кровоизлияния или ущемленный камень. Вне приступов при гидронефрозе выделение индигокармина всегда замедленно, а при нефроптозе, как правило, нормальное.
Внутривенная урография - наиболее ценный метод диагностики почечной колики и ее дифференциальной диагностики с острыми хирургическими заболеваниями органов брюшной полости. Она позволяет при нефролитиазе обнаружить камень и изменения мочевых путей, при гидронефрозе -расширение лоханки и чашечек, а при нефроптозе - патологическую смещаемость почки и изгиб мочеточника. Внутривенная урография выявляет также другие, более редкие причины почечной колики.
Лечение начинают с применения тепла (грелка, ванна температуры 37- 39 "С), спазмолитических и обезболивающих средств. Приступ могут купировать внутримышечное введение 5 мл раствора баралгина в сочетании с приемом баралгина внутрь по 0,5 г 3 раза в день или подкожные инъекции 1 мл 0,1 % раствора атропина в сочетании в 1 мл 2% раствора промедола или 1 мл 2% раствора пантопона (или 1 мл 1 % раствора морфина). При затянувшемся приступе целесообразна новокаиновая блокада семенного канатика (круглой связки матки) со стороны поражения. Почечная колика, сопровождающаяся повышением температуры, - показание к госпитализации в урологическое отделение, где с лечебной целью может быть проведена катетеризация мочеточника. Прогноз при своевременном и адекватном лечении благоприятный.
Опухоли почек.
В настоящее время среди всех опухолей почек порядка 90-95 процентов приходится на почечно-клеточный рак, который также нередко называют аденокарциномой почки, гипернефромой, опухолью со светлыми клетками. Остальные опухоли - саркомы и опухоль Вильмса встречаются значительно реже. Учитывая преобладание почечно-клеточного рака в структуре опухолей почки, далее речь пойдет именно о нем
Почему возникает рак почки?
Сказать, почему возникает рак почки сложно, сказать, почему возникает рак почки у конкретного больного, невозможно. Несмотря на огромное число исследований, посвященных раку почки, этиология этой формы опухолей до сих пор не ясна. Однако выделено несколько групп факторов риска, способствующих развитию данного новообразования. На сегодняшний день доказано, что курение является одним из наиболее значимых факторов риска развития различных злокачественных новообразований. Риск появления опухоли почки у курящих возрастает на 30%. В большинстве исследований подтверждено неблагоприятное влияние чрезмерной массы тела на вероятность развития рака почки. Ожирение приводит к увеличению частоты заболеваемости почечно-клеточным раком на 20%.
В нескольких эпидемиологических исследованиях было отмечено увеличение риска развития рака почки у страдающих артериальной гипертензией на 20%. Многие авторы связывают появление почечно-клеточного рака с использованием диуретических препаратов. Риск развития данной патологии у больных, получавших по разным показаниям мочегонные средства, составляет более 30%. Установлено, что препараты, содержащие амфетамин и фенацетин, увеличивают вероятность заболевания опухолью почки. Отмечен повышенный риск развития почечно-клеточного рака при терминальной стадии хронической почечной недостаточности.
В ряде работ отмечено увеличение заболеваемости почечно-клеточным раком у больных, страдающих сахарным диабетом. Тесная взаимосвязь между сахарным диабетом, ожирением и гипертензией затрудняет оценку истинного влияния каждого из этих заболеваний на частоту развития опухолей почки. Достоверное влияние конкретных продуктов питания на заболеваемость почечно-клеточным раком не выявлено. Употребление овощей и фруктов, по данным большинства авторов, способствует снижению риска развития рака почки. Почечно-клеточный рак не является профессиональным заболеванием. Однако опубликованы данные о повышенном риске развития данной патологии у лиц, занятых на ткацком, резиново-каучуковом, бумажном производстве, имеющих контакт с промышленными красителями, нефтью и ее производными, промышленными ядохимикатами и солями тяжелых металлов.
Существовали данные о том, что людей, занятых в производстве анилиновых красителей рак почки встречался гораздо чаще. В связи с этим некоторые канцерогены, образующиеся в производстве анилиновых красителей, обвиняли в канцерогенном эффекте в отношении почки. Эти же канцерогены обвиняют в причастности к возникновению рака мочевого пузыря. Повышенный риск заболевания отмечается у пациентов с болезнью Хиппеля-Линдау, подковообразными почками, поликистозом и приобретенными кистами, которые сопровождаются повышенным содержанием в крови азотистых веществ (уремия). Последнее состояние является результатом недостаточной функции почек.
В основе традиционных классификаций рака почки лежат особенности морфологии клетки и клеточного ядра. Учитывая данные морфологических, цитогенетических и молекулярных исследований, выделяют 5 видов рака почки: светлоклеточный - 60-85%, хромофильный (папиллярный) - 7-14%, хромофобный - 4-10%, онкоцитарный - 2-5%, рак собирательных протоков - 1 -2%.
Симптомы рака почки
• кровь в моче
• наличие припухлости в поясничной области, выявляемой пальпацией
• ухудшение общего состояния, слабость, потеря аппетита, похудание
• беспричинное повышение температуры тела
• анемия
• увеличение артериального давления
• болезненность в области почки
• варикоцеле (варикозное расширение вен семенного канатика).
Существует три симптома рака почки, по поводу которых обычно пациенты обращаются к врачу - гематурия, образование в животе и боль. Гематурия дословно переводится с латинского языка как "кровь в моче". Различают микрогематурию и макрогематурию. При микрогематурии элементы крови в моче можно разглядеть только под микроскопом. Естественно выполняется данное исследование в лаборатории. Моча при этом остается обыкновенного цвета. При макрогематурии моча приобретает красный цвет за счет крови. При том заметить это можно без микроскопа. Чаще всего гематурия появляется на фоне полного здоровья, при этом, что характерно для рака почки, чаще всего гематурия не сопровождается болями (это в большей степени характерно для почечной колики при мочекаменной болезни). После своего появления гематурия может быстро исчезать. При этом повторяться она может совершенно через различные сроки - через несколько дней, месяцев, а иногда и через год или два. Возникает кровотечение вследствие роста опухоли, которая разрушает ткань почки, богатой кровеносными сосудами. Из них и изливается кровь. Кровь может сворачиваться в сгустки, которые в свою очередь могут вызывать почечную колику, схожую с той, что возникает при мочекаменной болезни.
Опухоль постепенно увеличивается в размерах, что приводит к появлению второго симптома - появления некого новообразования в животе. Почка вместе с опухолью могут пальпироваться через живот. Нередко худощавые пациенты замечают собственную почку на ранних стадиях. Чаще же всего факт обнаружения почки при осмотре живота не говорит о ранней стадии опухоли.
При отсутствии лечения опухоль выходит за пределы капсулы почки и прорастает в соседние структуры - жировую клетчатку, кровеносные сосуды. В результате сдавления нервных окончаний может появляться боль. Лишь в 10-15 процентах случаев боль появляется при ранних формах рака почки. В большинстве случаев боль говорит о распространенной опухоли. Опухоль прорастает близлежащие сосуды, вследствие чего может нарушаться ток венозной крови по магистральному венозному сосуду брюшной полости -нижней полой вены. У мужчин такое нарушение может приводить к возникновению варикоцеле - расширению вен семенного канатика.
Боль может быть следствием метастазирования опухоли - появления новых очагов роста в других органах. Рак почки метастазирует практически во все органы и ткани. Наиболее часто метастазы обнаруживают в легких, печени, костях.
Иногда рак почки может проявляться необычными симптомами. Так опухоль может продуцировать гормоны или биологически активные вещества. Вследствие этого может развиваться значительное увеличение количества эритроцитов в крови, значительное повышение уровня кальция в крови, повышение артериального давления, нарушение функции печени и др.
Особое место в клинической картине рака почки занимают симптомы, обусловленные метастазированием, так как более 25% больных имеют отдаленные метастазы к моменту установления диагноза. Первым проявлением поражения легких являются кашель и кровохарканье. Костные метастазы могут манифестировать болевым синдромом, развитием патологического перелома, компрессией спинного мозга, появлением пальпируемой опухоли. Поражение метастазами головного мозга сопровождается появлением и быстрым нарастанием неврологической симптоматики, поражение печени - желтухой. Общие симптомы (анемия, высокая СОЭ, потеря аппетита, похудание, слабость) являются признаками поздней стадии.
Диагностика.
Диагностика основывается, конечно же, на жалобах больного, а также на данных осмотра и общеклинических методов исследования (клинический анализ крови, клинический анализ мочи и др.). В настоящее время основными методами инструментальной диагностики рака почки является ультразвуковое исследование органов брюшной полости, урография (рентгеновское исследование почек с помощью контрастных веществ), радионуклидное сканирование, а также компьютерная томография и магнитно-резонансная томография. Последние два метода позволяют достаточно точно установить распространенность опухоли. Обязательным в обследовании пациента с подозрением на рак почки является рентгенография легких, а также рентгенография костей таза и грудной клетки. При подозрении на метастатическое поражение костей необходимо проведение радионуклидного сканирования костей, которое позволяет уточнить присутствие метастазов в костях.
Лечение
Основным методом лечения рака почки является хирургический. Оперативное вмешательство практически во всех случаях, когда это возможно. Во время операции производится удаление почки, а также жировой клетчатки, которая ее окружает и мочеточника (радикальная нефрэктомия). В настоящее время разработаны и органосохраняющие операции при раке почки. Они проводятся при ранних стадиях опухоли в случаях, когда невозможно пациенту удалить почку. При этом речь не идет о распространенности процесса. Речь идет о тех случаях, когда оставшаяся почка не может взять на себя все функции по выделению продуктов метаболизма из организма. Такие операции предполагают удаление только части почки. Как показывают научные исследования, отдаленные результаты таких операций мало отличаются от операций по удалению почки (нефрэктомии). Принципы выполнения радикальной нефрэктомии включают раннюю перевязку почечной артерии и вены, удаление почки вне фасции Героты вместе с окружающей паранефральной клетчаткой, удаление ипсилатерального надпочечника и регионарных лимфоузлов. Наиболее важным аспектом является удаление почки вне фасции Героты, так как инвазия последней отмечается в 25% случаев. Современные исследования показали, что рутинное удаление надпочечника не всегда целесообразно, за исключением случаев, когда опухоль находится в верхнем полюсе или имеется субтотальное поражение почки.
Однако после проведения органосохраняющих операций существует более высокий риск развития местного рецидива.
Пятилетняя выживаемость у больных после радикальной нефрэктомии при первой стадии составляет 70-80 процентов. Если опухоль поражает нижнюю полую вену, то после операции 5 и более лет проживают 40-50 процентов больных (2 стадия). При вовлечении в процесс почечной вены (2 стадия) пятилетняя выживаемость составляет 50-60 процентов. Если в процесс была вовлечена жировая клетчатка, окружающая почку (3 стадия), выживаемость составляет 70-80 процентов. При поражении регионарных лимфоузлов (3-4 стадия) 5-летняя выживаемость составляет от 5 до 20 процентов. При наличии прорастания опухоли в соседние органы или наличии отдаленных метастазов 5 летняя выживаемость составляет не более 5 процентов.
В последние годы широкое распространение получила и лапароскопическая нефрэктомия, общепринятым показанием к которой является рак почки Т1-Т2 N0. Время операции при лапароскопической нефрэктомии не превышает время открытой операции при значительно меньшей травматичности эндоскопического доступа. Потребность в наркотических аналгетиках резко снижается (1-2 дня), и пациенты могут быть выписаны на 3-4-е сутки после вмешательства. При оценке качества жизни в послеоперационном периоде лапароскопическая нефрэктомия имеет значительное преимущество по сравнению со стандартным пособием.
В настоящее время большинство ученых признают целесообразным проведение операции при одиночных отдаленных метастазах рака почки. Как показывают результаты исследований, такие операции улучшают качество жизни больного и продлевают его жизнь.
