Під загальною редакцією проф. Малого В. П. проф. Кратенко I. С. Харків 2006
| Вид материала | Диплом |
СодержаниеОСТРОЕ ПОВРЕЖДЕНИЕ ЛЕГКИХ ПРИ СЕПСИСЕ: НОВЫЕ АСПЕКТЫ ПАТОГЕНЕЗА И ТЕРАПИИ Киров М.Ю. |
- Матер І а л и науково-практичної конференції з міжнародною участю 1-2 березня 2007, 7242.75kb.
- Под общей редакцией проф. Малого В. П., проф. Кратенко И. С. Харьков 2008, 8344.22kb.
- Р. А. Хальфин 08. 12. 2006 г. N 6530-рх методические рекомендации, 1062.91kb.
- За загальною редакцією, 1428.32kb.
- Программа студенческой олимпиады мгмсу по стоматологии 30. 10., 33.94kb.
- М. А. Рыбалко (отв редактор), проф, 973.68kb.
- Реферат циклу підручників «Україна в світовій політиці», 148.74kb.
- Колективу авторів у складі: проф. Гаращенко Ф. Г., проф. Закусило О. К., проф. Зайченко, 259.94kb.
- Программа по курсу "Уголовное право" / Сост проф. Б. С. Волков, проф. И. Д. Козочкин,, 638.15kb.
- Квалификационные тесты по дерматовенерологии Москва, 2267.11kb.
ОСТРОЕ ПОВРЕЖДЕНИЕ ЛЕГКИХ ПРИ СЕПСИСЕ: НОВЫЕ АСПЕКТЫ ПАТОГЕНЕЗА И ТЕРАПИИ
Киров М.Ю.
Северный государственный медицинский университет, Архангельск
Сепсис является основной причиной острого повреждения легких (ОПЛ). В 25-42% случаев сепсис осложняется острым респираторным дистресс-синдромом (ОРДС); кроме того, сепсис может быть осложнением ОПЛ неинфекционной этиологии. Факторами, играющими наиболее значимую роль в патогенезе сепсис-индуцированного ОПЛ, являются характер инфекционного агента, генетическая предрасположенность, иммунный дисбаланс, сопутствующая патология, системная воспалительная реакция и развитие ПОН.
При этом ведущими механизмами ОПЛ и воспаления являются мoдуляция транскрипции генов (активация NF-kB), высвобождение медиаторов воспаления (цитокины, оксид азота (NO), свободные радикалы, молекулы адгезии, эйкозаноиды, протеазы, эндотелин и др.), секвестрация нейтрофилов в легких, образование микротромбов, повреждение легочной ткани, развитие умеренно выраженной легочной гипертензии, увеличение проницаемости сосудов, накопление внесосудистой жидкости и экссудация белков с формированием отека легких, повреждение сурфактанта и возникновение ателектазов. На данном фоне нарушаются вентиляционно-перфузионные соотношениия, нарастает внутрилегочное шунтирование крови, угнетается защитный механизм гипоксической легочной вазоконстрикции и, в конечном итоге, возникает артериальная гипоксемия. Гипоксемия, вентиляция мертвого пространства и рост сопротивления в дыхательных путях ведут к увеличению работы дыхания и появлению клинической картины дыхательной недостаточности. Кроме того, важную роль в прогрессировании ОРДС играет вентилятор-индуцированное повреждение легких на фоне повышения давления в дыхательных путях и высоких дыхательных объемов (ДО).
С точки зрения патофизиологии, могут быть выделены следующие стадии ОПЛ:
- Повреждения (момент воздействия этиологического фактора)
- Ранняя экссудативная (с первого по пятый дни)
- Фибропролиферативная (с шестого по десятый дни)
- Фибротическая (с десятого дня)
Tерапия сепсис-индуцированного ОПЛ включает в себя следующие основные компоненты: - лечение сепсиса: общий подход (рис. 1), коррекция гемодинамики, респираторная поддержка, фармакотерапия.
Среди общих мероприятий, особое внимание при лечении источника инфекции на фоне сепсис-индуцированного ОПЛ уделяется адекватной антибактериальной терапии. Основными направлениями в контроле метаболизма являются поддержание нормогликемии и раннее энтеральное питание. Кроме того, в последние годы появились работы, демонстрирующие снижение частоты инфекционных осложнений ОПЛ и уменьшение периода госпитализации больного при использовании дополнительных компонентов искусственного питания. К этим компонентам относятся аргинин, глутамин, витамины Е и С, нуклеотиды и ω3 жирные кислоты, участвующие в синтезе антител и целого ряда иммунокомпетентных клеток.
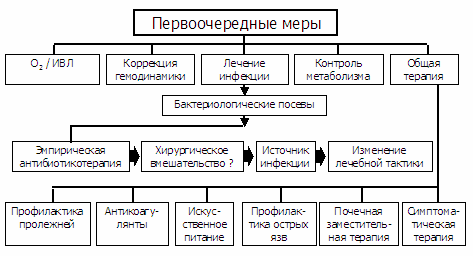
Рис. 1. Лечение сепсиса: общий подход
Важное значение в коррекции гемодинамики при ОПЛ играет выбор адекватного соотношения между инфузионной терапией, инотропной и вазопрессорной поддержкой, диуретиками и почечной заместительной терапией. ОПЛ и ОРДС являются показаниями для проведения инвазивного контроля гемодинамики, в том числе с использованием мониторинга внесосудистой воды легких и внутригрудного объема крови. В большинстве случаев оправдывает себя тактика инфузионной терапии, направленная на поддержание объема циркулирующей крови на минимальном уровне, достаточном для обеспечения адекватного транспорта кислорода. В то же время, важно избегать искусственно создаваемой гиповолемии, которая может ухудшить кровоснабжение органов и тканей. До сих пор не найдено однозначного ответа о преимуществе коллоидных или кристаллоидных растворов при ОПЛ. Коллоиды рекомендованы при гипоонкии (белок<50 г/л); часто для оптимального гидробаланса необходимо параллельное назначение фуросемида.
В тактике респираторной поддержки на фоне ОПЛ и ОРДС большинство авторов рекомендуют следующие направления:
- Оксигенация: поддержание SaO2>88-90% (PaO2>60 мм рт. ст.), FiO2<0.6
- Перевод на ИВЛ при ЧД>35 в мин, SatHbO2<90% (PaO2<60 мм рт. ст.) на фоне ингаляции O2, нарушении ментального статуса
- Профилактика риска баро- и волютравмы - ДО=6 мл/кг, Pплато<30 cм H2O, адекватный ПДКВ
При потребности в FiO2>0,6 могут быть рекомендованы следующие методы:
- Положение на животе - повышает PaO2 более, чем на 10% у 57-71% больных
- Ротационная терапия
- Ингаляция NO - снижает легочную гипертензию и улучшает оксигенацию; метод выбора при рефрактерной гипоксемии
Экстракорпоральная мембранная оксигенация показана лишь в случаях ОРДС, рефрактерных ко всем вышеперечисленным методам респираторной поддержки, при PaO2<50 мм рт. ст. с FiO2=1.0 и ПДКВ>10 cм вод. ст. (20).
На стадии дальнейших исследований находятся ВЧ ИВЛ, частичная жидкостная вентиляция с помощью перфторуглеродов и раздельная вентиляция при одностороннем процессе в легких.
Отучение от респиратора на фоне ОПЛ производится при FiO2<0.5, ПДКВ 5 cм вод. ст., наличии защитных рефлексов, стабильной гемодинамике и адекватном неврологическом статусе (20).
Ниже приведены основные направления фармакотерапии ОПЛ и ОРДС:
- Препараты сурфактанта - могут улучшить газообмен. Рекомендованы лишь в раннюю фазу ОРДС, так как в поздние стадии экзогенный сурфактант быстро инактивируется на фоне отека легких.
- Кортикостероиды в небольших дозах - только в фибропролиферативную фазу ОПЛ и при рефрактерном течении ОРДС и септического шока.
- В стадии разрешения ОПЛ для улучшения дренажной функции легких могут быть использованы b2-aгонисты (ингаляция сальбутамола, внутривенная инфузия добутамина). В стадии исследования находятся такие препараты как фактор роста и активированный протеин C. В будущем в лечении ОПЛ могут стать актуальными модуляция клеточного апоптоза и компонентов альвеоло-капиллярной мембраны, а также методы генной инженерии.
Заключение:
1. ОПЛ - синдром воспаления и повышенной проницаемости сосудов.
2. На фоне сепсиса ОПЛ сопровождается отеком легких, гипоксемией и повреждением легочной ткани.
3. Инфузионная терапия и инотропная поддержка при ОПЛ должны осуществляться при адекватном мониторинге гемодинамики, в том числе с измерением внесосудистой воды легких.
4. ИВЛ малыми дыхательными объемами позволяет достоверно улучшить исход ОПЛ.
5. Для оценки эффективности терапии ОПЛ необходимы дальнейшие исследования.
6. Залог успешной терапии ОПЛ и ОРДС при сепсисе - в сочетании методов доказательной медицины с тщательной оценкой клинико-физиологических особенностей каждого больного.
