Депрессивные расстройства
| Вид материала | Документы |
- Публикуется по изданию: Н. А. Корнетов, Е. В. Лебедева Депрессивные расстройства, 218.38kb.
- Первое информационное письмо, 64.23kb.
- Н. А. Корнетов нии психического здоровья Томского научного центра со рамн, 481.16kb.
- Литература. Введение, 181.09kb.
- F0 Органические, включая симптоматические, психические расстройства, 4147.6kb.
- Лекция IV, 354.94kb.
- Большинство психозов, например маниакальные и депрессивные расстройства, относятся, 642.31kb.
- И в срок Депрессивные расстройства в последние года остаются актуальной проблемой., 13.8kb.
- Класс V: психические расстройства и расстройства поведения (F00-F99), 837.18kb.
- F48. 8 Другие уточненные невротические расстройства, 5516.65kb.
КРИТЕРИИ ПРОГНОЗА СОМАТОФОРМНОЙ ВЕГЕТАТИВНОЙ ДИСФУНКЦИИ
Т.Л. Курченко
Государственный медицинский университет, Владивосток
PROGNOSIS CRITERIA IN SOMATOFORM DYSFUNCTION
T.L.Kurchenko
Vladivostok Medical State University
Summary: The prognostic criterions of somatoform vegetative disfunction course based on the type of psychotrauma, the features of premorbid and clinical manifistations are picked out.
Несмотря на широкую распространенность соматоформных расстройств (Хандурина Г.Н., 2000; Александровский Ю.А., 2000; Александров Е.О., 2001), особенности клинических проявлений и течение данной патологии существенно осложняют как распознавание, так и проведение дифференциального диагноза (Гиндикин В.Я., 1996; Дюкова Г.М., 2000).
Нами обследовано 128 больных (37,5% мужин, 62,5% женщин) с соматоформной вегетативной дисфункцией. На основании анализа особенностей психотравмирующих воздействий, преморбида и клинических проявлений выделены прогностические критерии соматоформных вегетативных расстройств (которые представлены ниже в таблице). Полагаем, что полученные результаты будут способствовать своевременной оптимальной прогностической оценке данной категории больных и позволят изначально определить наиболее эффективный комплекс психофармакологических и реабилитационных мероприятий.
Таблица
Прогностические критерии
соматоформных вегетативных расстройств
| Благоприятные прогностические критерии | Неблагоприятные прогностические критерии |
| Возраст до 35 лет. Гипертимный тип личности с преобладанием личностной тревоги. Уровень образования и общей культуры выше среднего. Разрешимый в перспективе характер психотравмы. Устойчивый уровень социальной адаптации в преморбиде. Преимущественная заинтересованность сердечно-сосудистой и дыхательной систем. Преобладание в клинических наблюдениях пароксизмальных расстройств. Отсутствие идеаторной переработки вегетативных проявлений. | Развитие заболевания в инволюционном периоде. Тревожный тип личности с чертами ригидности. Низкий уровень образования. Глобальный, неразрешимый для личности характер психотравмы. Наследственная отягощенность психическими заболеваниями. Преимущественная заинтересованность нижнего отдела желудочно-кишечного тракта. Сочетание перманентных и пароксизмальных расстройств. Формирование признаков развития личности. |
ТЕРАПИЯ ДЕПРЕССИВНЫХ РАССТРОЙСТВ
У ПАЦИЕНТОВ, ПЕРЕНЕСШИХ ИНФАРКТ МИОКАРДА
Е.В. Лебедева, Н.А. Корнетов, И.Д. Манеева, Ю.И. Зяблов
ГУ НИИ психического здоровья ТНЦ СО РАМН,
НКО с диспансером НИИ кардиологии, Томск
THERAPY OF DEPRESSIVE DISORDERS
IN PATIENTS WITH MYOCARDIAL INFARCTION
Е.V. Lebedeva, N.А. Kornetov, I.D. Maneeva, Y.I. Zyablov
Mental Health Research Institute, Tomsk Science Centre,
Siberian Branch RAMSci, Тomsk
Summary: This open comparative research showed that selective inhibitors and stimulants of serotonin reuptake were safe and effective in patients with complicated ischemia heart disease.
Терапия депрессивных расстройств у пациентов, перенесших инфаркт миокарда, представляется сложной задачей: необходимо учитывать тип и тяжесть депрессивного расстройства, сердечно-сосудистого заболевания, кардиоваскулярные эффекты антидепрессантов (Roose S.P., Spatz E., 1999), а также возможные взаимодействия антидепрессантов с другими препаратами. Уже очевидно, что трициклические антидепрессанты слишком опасны в этой группе. СИОЗС и препараты других групп (миансерин, тианептин, бупропион) кажутся более безопасными, но имеющиеся на данный момент исследования малочисленны и краткосрочны (Seiner S.J. et al., 1999; Glassman A.H., Shapiro P.A., 1998; Roose S.P., Spatz E., 1999). Остаются открытыми вопросы в отношении эффективности терапевтических программ для депрессии, снижения риска обострения сердечного страдания и смертности.
В открытом сравнительном исследовании получены данные об эффективности и безопасности селективных ингибиторов и стимуляторов обратного захвата серотонина у депрессивных пациентов с осложненной формой ишемической болезни сердца.
Цель исследования: изучение сравнительной эффективности и безопасности антидепрессантов с противоположным механизмом действия на нейрональный захват серотонина (селективных ингибиторов – флувоксамина, циталопрама, флуоксетина; стимуляторов обратного захвата серотонина – тианептина) в отношении депрессивных расстройств у пациентов в постинфарктном периоде для оказания децентрализованной психиатрической помощи врачами смежных специальностей.
Объектом исследования стали 57 пациентов, перенесших инфаркт миокарда в 1998-1999 гг. и состоящих на учете в кардиологическом диспансере, с выявленными депрессивными расстройствами и получавших в условиях информированного согласия терапию антидепрессантами II поколения. Отбор пациентов и изучение их психического состояния производились с помощью целого пакета специальных опросников – самоопросников депрессии Бека и тревоги Шихана, шкал депрессии и тревоги Гамильтона, шкалы глобального клинического впечатления (CGI), шкалы оценки побочных эффектов (UKU). Диагноз верифицировался психиатром клинически в соответствии с критериями МКБ-10. Состояние пациентов оценивалось в 4 временных точках: до лечения, спустя месяц, после окончания лечения (2 месяца), по окончании наблюдения (при средней длительности наблюдения 15 месяцев). Исследование проводила междисциплинарная бригада (психиатр, кардиолог, медсестра).
Пациентам было назначено лечение антидепрессантами: 40 человек получали флувоксамин, 6 – циталопрам, 1 – флуоксетин, 10 – тианептин. По шкале CGI преобладали пациенты с умеренно выраженными психическими нарушениями (68,4%).
Средний балл ко времени начала терапии по опроснику самооценки депрессии Бека составил 24,6±0,6, по опроснику самооценки тревоги Шихана – 46,5±2,3, по шкале депрессии Гамильтона – 19,2±0,6 балла, по шкале тревоги Гамильтона – 20,6±0,7. Группы пациентов, принимавших СИОЗС и ССОЗС, значимо не отличались по исходным баллам оценочных шкал Бека, Шихана, тревоги и депрессии Гамильтона, СGI, нозологической квалификации депрессии. Антидепрессанты приводили к редукции тревожных и депрессивных проявлений (различия недостоверны, р>0,05). Динамика изменений выраженности тревожных и депрессивных расстройств при терапии такова, что оба эффекта проявлялись одновременно.
Таблица 1
Динамика депрессивных и тревожных расстройств
у депрессивных пациентов в постинфарктном периоде
(по данным соответствующих шкал)
| Используемая шкала | Средний балл до лечения | Средний балл спустя 1 месяц после начала лечения | Средний балл по окончании лечения |
| Шкала депрессии Гамильтона (1-2, 1-3)* | 19,2±0,6* | 11,5±0,6* | 8,7±0,6* |
| Шкала тревоги Гамильтона (1-2, 1-3)* | 20,6±0,7* | 13,6±0,6* | 10,3±0,6* |
Примечание. * обозначены данные с достоверностью p<0,05.
Сравнивая причины отказа от лечения, необходимо отметить, что пациенты, принимающие СИОЗС, чаще отказывались из-за побочных эффектов, на фоне приема тианептина таковых не отмечалось, однако чаще пациенты, принимающие тианептин, отказывались от лечения спустя месяц из-за отсутствия эффекта. Респондерами (т.е. отвечающими на терапию более чем 50-процентным улучшением по шкалам депрессии и тревоги Гамильтона, по шкале CGI оказались 66,7% пациентов. 2 человека отказались от лечения на 1-й неделе терапии, объяснив отказ нежеланием принимать психотропные средства, поэтому их состояние оценить было невозможно; 4 пациента (7%) на фоне приема флувоксамина в течение 1 недели испытали усиление загрудинных болей и появление признаков ишемии на ЭКГ, после консультации кардиолога антидепрессанты были отменены.
Таким образом, более 4 недель антидепрессанты принимали 51 пациент, и эффективность терапии у них оказалась равной 74,5%. В группе пациентов, принимающих СИОЗС, эффективность терапии составила 76,5% (у 31 из 41 пролеченных), а в группе пациентов, принимающих тианептин, – 70% (7 из 10 пролеченных), однако эти различия статистически недостоверны. Эффективность, по-видимому, коррелировала с наличием комплайенса между психиатром и пациентом и отсутствием побочных эффектов.
Побочные эффекты отсутствовали у 15 человек из группы, принимавших СИОЗС (25,5%), у остальных они были слабо выражены и чаще проявлялись на 1-2-й неделе лечения, исключение составляет сексуальная дисфункция (26%), которая сохранялась на протяжении лечения и носила дозозависимый характер. Для преодоления сексуальных дисфункций необходимо информированное согласие пациента на назначение СИОЗС, предпочтительное назначение пациентам с исходным нарушением потенции и оптимальная доза препарата. В группе пациентов, принимавших тианептин, из побочных эффектов отмечались слабовыраженные головные боли, тошнота, у 70% пролеченных таковых не отмечалось.
Таблица 2
Частота встречаемости побочных эффектов на фоне
терапии антидепрессантами с различным механизмом
действия на нейрональный захват серотонина (в %)
| Побочные эффекты | Тианептин | СИОЗС |
| Оотсутствуют Тошнота Головная боль Сексуальные дисфункции Увеличение веса Сонливость Боли в сердце | 70,0 10,0 10,0 0,0 0,0 0,0 0,0 | 25,5 16,0 10,0 26,0 15,0 4,3 8,5 |
Кроме собственно антидепрессивного эффекта нами отмечены некоторые эффекты антидепрессантов на сердечно-сосудистую систему: редукция ночных и ранних утренних ангинозных болей, стабилизация артериального давлении и частоты пульса. Уменьшение частоты возникновения болей в сердце, преимущественно ангинозных болей, возникающих в ночные и ранние утренние часы, вероятно, связано с редукцией депрессивных симптомов, а боль в данном случае являлась соматическим эквивалентом тоски, т.е. депрессия способна подчинять симптомы ИБС своим законам, в частности, усиливать их, проявляться чаще одновременно с усилением тоски. Хуже поддавались лечению слабость, утомляемость. При резкой смене метеоусловий отмечались усиление слабости, разбитости, повышение давления с головными болями, частоты и выраженности ангинозных приступов, бессонница.
По окончании наблюдения состояние пациентов оценивалось психиатром и кардиологом. Пациенты с высшим образованием и служащие лучше, чем пациенты рабочих специальностей, адаптировались к измененным вследствие перенесенного инфаркта условиям жизни: вносили поправки в сложившийся жизненный уклад, 46% пациентов были трудоустроены в сравнении с 22,8% в начале исследования. Все пациенты исследуемой группы сохранили семейный статус. Можно указать на отмечаемое пациентами улучшение настроения и общего физического самочувствия, уменьшение переживаний за состояние здоровья, что проявлялось в виде расширения круга интересов, общения и деятельности. Эффективность комплексной реабилитации депрессивных пациентов в постинфарктном периоде подтверждается анализом смертности пациентов, которая снизилась более чем в 2 раза. По оценке кардиолога лишь 5,3% пациентов показали ухудшение течения соматического страдания, около 16% – относительное улучшение, и у 78,9% обследованных состояние оставалось стабильным. Учитывая, что ИБС – хроническое прогрессирующее заболевание, эти результаты могут быть значимы. Необходимо отметить, что по окончании периода наблюдения из группы респондеров треть пациентов по данным самоопросника депрессии снова требовала назначения антидепрессантов. Это, вероятно, связано с краткосрочностью проведенного лечения. Сходная картина получена при оценке тревожных симптомов по самоопросникам Шихана.
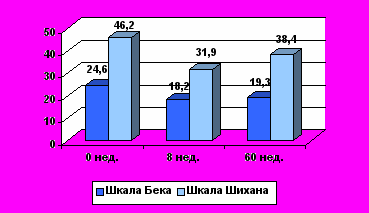
Рис. Динамика уровня депрессии и тревоги у пациентов в постинфарктном периоде по шкалам самооценки.
В целом необходимо отметить эффективность и безопасность препаратов с различным механизмом действия на нейрональный захват серотонина у пациентов с ИБС в постинфарктном периоде. Эти характеристики препаратов позволяют проводить независимую терапию двух мультифакториальных заболеваний. Создание междисциплинарных команд и децентрализация психиатрической помощи необходимы для оказания помощи пациентам с хроническими неинфекционными заболеваниями и улучшения качества их жизни.
Литература:
Glassman A.H., Shapiro, P.A. Depression and the course of coronary artery disease // Amer. J. Psychiatry.- 1998.- V.155.- P. 4-11.
- Seiner S.J., Mallya G. Treating depression in patients with cardiovascular disease // Harvard Review of Psychiatry.- 1999.- V.7, № 2.- P. 85-93.
- Roose S.P., Erica Spatz. Treating depression in patients with ischemic heart disease // Drag safety.- 1999.- V.20б, № 5.- P. 459-465.
