М затверджую Директор Департаменту материнства, дитинства та санаторного забезпечення моз україни Моісеєнко Р. О. іністерство охорони здоров’я України
| Вид материала | Документы |
- Міністерство охорони здоров’я України, 2191.58kb.
- Міністерство охорони здоров’я України, 4116.12kb.
- Міністерство охорони здоров’я україни український центр наукової медичної інформації, 5757.25kb.
- Комітет Верховної Ради України з питань охорони здоров’я, Центр тестування при моз, 150.95kb.
- Міністерство охорони здоров’я україни дніпропетровська державна медична академія моз, 186.75kb.
- Міністерство охорони здоров’я України буковинський державний медичний університет, 735.12kb.
- Перелік нормативно-правових актів, затверджених міністерством охорони здоров'я україни, 21.68kb.
- Постановою Верховної Ради України від 04. 06. 2010 року №2318-У1 "Про Основні напрями, 6317.14kb.
- Міністерство охорони здоров'я України Український центр профілактики І боротьби, 1479.19kb.
- Затверджено, 48.11kb.
М
Затверджую
Директор Департаменту материнства, дитинства та санаторного забезпечення МОЗ України
Моісеєнко Р.О.
іністерство охорони здоров’я України
Клінічний протокол з акушерської допомоги
«Нормальні пологи»
Наказ МОЗ України №624 від 03.11.08
Керівництво для учасника
навчального семінару
Київ
2009
С
 лайд 1 Наказ № 624 від 03.11.08 Клінічний протокол з акушерської допомоги «Нормальні пологи»
лайд 1 Наказ № 624 від 03.11.08 Клінічний протокол з акушерської допомоги «Нормальні пологи»Національний Протокол був переглянутий так, як з моменту виходу протоколу пройшло майже 5 років і з’явилися нові доказові дані на користь тих чи інших технологій. Після проведеного аналізу протоколу були виявлені положення, які потребували більше детального пояснення, наприклад такі як:
- спостереження та допомога роділлі під час I періоду пологів;
- використання партограми;
- спостереження та допомога в II періоді пологів;
- ведення III періоду пологів;
В протокол включно тепловий ланцюжок, післяпологовий догляд, та додаток інформованої згоди пацієнтки на активне ведення III періоду пологів.
Також з протоколу були виключені технології, які не є ефективними, а часом і шкідливими.
Цілі навчання:
- Ознайомити учасників з ключовими положеннями доказової медицини та стратегіями розробки клінічних протоколів
- Надати учасникам навчальний модуль ВООЗ Ефективна Перинатальна Допомога та Догляд «Нормальні пологи».
- Підкреслити основні положення Наказу № 624
С
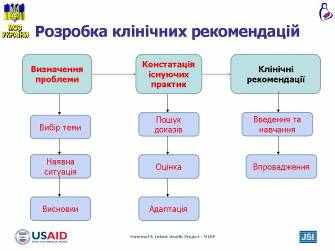 лайд 2 Розробка клінічних рекомендацій
лайд 2 Розробка клінічних рекомендаційРішення про перегляд або розробку клінічних протоколів зазвичай приймається лише на рівні організаторів охорони здоров’я (в Україні – Міністерство охорони здоров’я, в інших країнах це можуть бути асоціації неонатологів чи акушерів-гінекологів).
Першим етапом в розробці або перегляді клінічних протоколів є визначення проблемної частини/питання в охороні здоров’я
- Наскільки важливим ця частина/питання є для країни?
- Як ця частина/питання впливає на популяцію?
- Чи пов’язані смертність та захворюваність з цією частиною/питанням? Далі певна частина/проблема мусить бути проаналізована експертами:
- Як ця проблема оцінюється (клінічні прояви, дослідження (лабораторні чи інструментальні)?
- Яке лікування запропоновано та/або впроваджено?
- Які результати лікування?
- Чи є побічні ефекти?
Коли перераховані вище завдання виконані, група експертів вивчає існуючі рекомендації, стандарти за визначеною проблемою/питанням і після цього робить висновки з приводу зміни чи доповнення існуючих клінічних протоколів чи розробки нових клінічних рекомендацій.
Другим кроком є пошук та аналіз медичних і наукових доказів, оцінка їх якості, вивчення можливостей їх впровадження на локальному рівні.
Третім кроком є написання клінічного протоколу та його затвердження. Однак кожне управління охорони здоров’я/керівництво медичного закладу повинні розробити шляхи впровадження і поширення цих керівництв/протоколів у кожній медичній установі.
Другим етапом розробки клінічних протоколів є пошук та оцінка доказових клінічних рекомендацій та адаптація їх до місцевих умов – тобто, безпосередньо процес написання клінічного протоколу.
Перший і другий етапи розробки клінічних протоколів проводяться групою експертів, які мають можливість для пошуку доказів та їх адаптації, тоді як третій етап (впровадження розроблених клінічних протоколів в практику) є обов’язком певної групи експертів з прямим взаємозв’язком з управліннями охорони здоров’я.
Впровадження кожного протоколу залежить від детально розробленого плану поширення і моніторингу впровадження цього протоколу. У ідеалі такий план необхідно розробити після закінчення роботи над посібником/протоколом.
С
 лайд 3 Визначення проблеми
лайд 3 Визначення проблемиНеобхідно розробити клінічні посібники/протоколи для всіх напрямів у сфері охорони здоров’я, проте на перших етапах необхідно виділити пріоритетні напрямки. Вибір може базуватися на наступних критеріях:
- Скаргах пацієнтів чи випадках із несприятливими наслідками;
- Вивченні економічної ефективності втручань ведення тієї групи захворювань, що є причиною найбільших втрат;
- Вивченні втручань з сумнівною ефективністю або які мають обмежене застосування, проте повсюдно використовуються;
- Вивченні різних втручань стосовно захворювань, що є реальною проблемою охорони громадського здоров’я або відношення до нових захворювань, котрим немає розроблених посібників.
Обрана тема/область має бути досить важливою і впливати на великі групи населення у зниженні захворюваності та смертності, збільшенні задоволеності пацієнтів і поліпшення фіналів захворювань, зниження витрат на медичне забезпечення.
Після вибору теми/області, необхідно вивчити нинішню ситуацію:
- Чи є ця ситуація типовою для регіону?
- Чи є якісь локальні протоколи з цього питання?
- Які існують думки практикуючих медичних працівників, чи існують варіації на практиці, як вони оцінюють власні знання/навички, що вважають за потрібне змінити на практиці?
- Яка структура і можливості системи охорони здоров’я, які її сильні та слабкі сторони, які рекомендації повинні бути впроваджені у практику на всіх рівнях для зміни/покращення можливостей системи охорони здоров’я?
- Порівняння з кращими міжнародними практиками: які міжнародні практики з певної теми існують, які мають переваги та недоліки, які з цих рекомендацій можуть прислужитися місцевим клінічним протоколам?
Після визначення теми і вивчення існуючої ситуації з певної теми, група експертів робить висновки та починає формування рекомендацій для створення нового клінічного протоколу або перегляду вже існуючого. Клінічні протоколи не можуть бути остаточними і потребують перегляду кожних 2-3 роки в залежності від нових медичних доказів.
С
 лайд 4 Вимоги до якісних медичних рекомендацій
лайд 4 Вимоги до якісних медичних рекомендаційДокази мають бути систематизовані, щоб уникнути чи мінімізувати будь-яку помилку. Тому при проведенні досліджень і обробці даних рекомендується слідувати Кохрановському методу систематичних оглядів.
Під час пошуку необхідних доказів група експертів повинна постійно враховувати певні вимоги: чи є цей доказ найкращим за ефективністю, або є ефективніші докази, можливо, є кілька типів втручань з високою ефективністю.
Ця стратегія дає можливість розробити рекомендації, котрі матимуть максимальну користь для пацієнтів. Вимоги щодо якісних рекомендацій у охороні здоров’я необхідно прийняти до уваги під час пошуку доказів.
Після того, як докази знайдено, група експертів розпочинає розробку чітких рекомендацій, які цілком адаптовані до місцевих умов і можливостей системи охорони здоров’я.
С
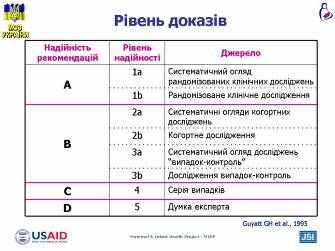 лайд 5 Рівень доказів
лайд 5 Рівень доказівЗ огляду на ймовірність помилок і можливість неточних висновків всі рекомендації, що базуються на доказах, можуть бути класифіковані за рівнем достовірності так:
- Рівень A (найвищий рівень достовірності): рекомендації базуються на результатах систематичних оглядів рандомізованих контрольованих досліджень і забезпечують найбільшу достовірність (Рівень 1а), тоді як рекомендації (Рівень 1b) базується на результатах окремих РКД.
- Рівень В: рекомендації базуються на результатах клінічних досліджень, але більш низької якості, ніж РКД. Сюди включаються когортні дослідження (Рівень 2a і 2b) і дослідження «випадок-контроль» (Рівень 3a і 3b).
- Рівень С: рекомендації базуються на результатах серії випадків або якісних когортних досліджень та досліджень «випадок-контроль» (без контрольної групи).
- Рівень D: рекомендації базуються на думці фахівців і знанні фізіології без чіткої критичної оцінки.
Guyatt GH et al. Users' guides to the medical literature. IX. A method for grading health care recommendations. Evidence-Based Medicine Working Group, JAMA, 1995, 274, 1800-4.
С
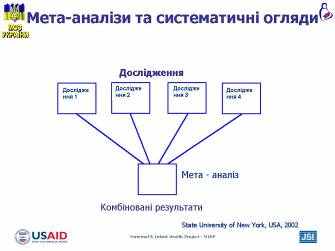 лайд 6 Мета-аналізи та систематичні огляди
лайд 6 Мета-аналізи та систематичні оглядиСистематичний огляд - це всебічний огляд теми, в якій підсумовані всі попередньо проведені дослідження найвищого рівня (найчастіше РКД).
Мета-аналіз - це огляд, у якому результати усіх попередніх досліджень об’єднані і проаналізовані, як єдине дослідження.
SUNY Downstate Evidence Based Medicine Course. State University of New York, USA, 2002.
С
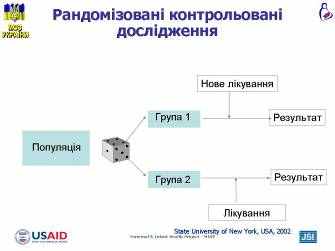 лайд 7 Рандомізовані контрольовані дослідження
лайд 7 Рандомізовані контрольовані дослідженняРандомізація - це процедура, яка забезпечує випадковий розподіл пацієнтів в експериментальну і контрольну групи. Випадковим розподілом забезпечується відсутність суттєвої різниці між двома групами, що дає нам можливість пов’язати отриманий результат тільки з лікуванням, а не із чимось іншим. Є ряд характеристик клінічних досліджень високої якості:
- більшість пацієнтів, що приймають участь у дослідженні, повинні пройти до кінця дослідження, щоб проявилися результати (повнота дослідження)
- пацієнти повинні бути проаналізовані в тих групах, до яких вони були включенні в результаті рандомізації (незалежно від того, отримували вони експериментальне лікування чи контрольне)
- групи повинні бути однорідними на початку дослідження (якщо ні, можливо, рандомізація проведена неякісно)
- найкращими дослідженнями є «сліпими» як для дослідників, так і для пацієнтів («подвійне сліпе» дослідження)
SUNY Downstate Evidence Based Medicine Course. State University of New York, USA, 2002.
С
 лайд 1 Нормальні пологи (навчальний модуль ВООЗ)
лайд 1 Нормальні пологи (навчальний модуль ВООЗ)Завдання модуля:
- Навчитися брати під сумнів доцільність будь-яких дій, проведених під час пологів без належного обґрунтування
- Усвідомити важливість надання всебічної підтримки жінці та її сім’ї під час пологів
- Ознайомитися з рекомендаціями ВООЗ по веденню пологів
- Вміти застосовувати не медикаментозні методи знеболювання і проводити пологи в різних позиціях.
С
 лайд 2 Обґрунтування
лайд 2 ОбґрунтуванняОстанніми роками погляди на медичний догляд під час пологів значно змінилися. Під впливом результатів рандомізованих контрольованих досліджень, які засвідчили шкоду багатьох акушерських втручань (таких як рутинне гоління лобка, клізма перед пологами, епізіотомія, штучний розрив плодових оболонок, стимуляція пологів без вагомих показань), і також під впливом рекомендацій ВООЗ, практика акушерства зазнала значних змін. Сучасні акушери беруть до уваги переживання роділлі, а способи ведення пологів стали більш гуманними. Деякі рутинні втручання у процес пологів більше не вважаються корисними чи необхідними. Нині втручання застосовуються лише за медичними показаннями, а отже набагато рідше, ніж раніше.
В результаті такого розвитку акушерства підвищилась увага до жінки яка народжує та до її потреб під час пологів, а також збільшилася частота застосування «політики невтручання» під час пологів.
Care in normal birth: A practical guide. Report of a technical working group. WHO, 1997.
Beverley Chalmers et al., Women's Experiences of Birth in St. Petersburg, Russian Federation, Following a Maternal and Child Health Intervention Program, Birth, 1998, 25 (2), 107–116.
С
 лайд 3 Сприйняття пологів жінками: що запам’яталося як негативний досвід?
лайд 3 Сприйняття пологів жінками: що запам’яталося як негативний досвід?Попри зниження частоти ускладнень під час вагітності і пологів, багато жінок залишаються незадоволеними якістю акушерського догляду. У той самий час достовірні наукові дослідження показали, що багато технологій, які використовуються всюди під час пологів (більшість з них болісні, образливі і принижують гідність жінки), не тільки неефективні, а й завдають більше шкоди, ніж користі. Значна частка традиційних дій медичного персоналу під час пологів ніколи не оцінювалася з погляду ефективності.
Вивчаючи сприйняття жінками процесу пологів, дослідники виявили високий рівень невдоволення якістю наданого догляду. Причини невдоволення були різними: рутинне чи невиправдане використання деяких технологій (ліжка Рахманова, болісні піхвові огляди); неповага до відчуття власної гідності жінки; невиправдані обмеження (заборона відвідувань родичами в післяпологовому відділенні, заборона використання домашньої одягу та інше)
Beverley Chalmers et al., Women’s Experiences of Birth in St. Petersburg, Russian Federation, Following a Maternal and Child Health Intervention Program, Birth, 1998, 25 (2), 107–116..
С
 лайд 4 Схильність до застарілих практик
лайд 4 Схильність до застарілих практикОпис досвіду народження дітей в країнах пострадянського простору: часто жінки після пологів почуваються фізично виснаженими, відчувають сильні болі у промежині, викликані епізіотомією, після якої вони кілька днів або тижнів неспроможні безболісно сидіти. Болісні відчуття в промежині поглиблюються через саднини, що виникли від надмірного розтягування промежини у другому періоді пологів («розгладжування» промежини). На руках багатьох породіль є синці від внутрішньовенних вливань лікарських засобів. Бліді і змучені, жінки годинами лежать після пологів нерухомо, самотньо, на напіврозвалених старих ліжках, продавлених від довгого використання…
Chalmers B, Levin A. Humane Perinatal Care. Tea publishers, Tallinn, Estonia, 2001.
С
 лайд 5 Ключові фактори задоволеності жінок пологами (1)
лайд 5 Ключові фактори задоволеності жінок пологами (1)Невдоволеність жінки досвідом пологів погіршує її емоційний стан і призводить до небажання народжувати повторно. Метою одного рандомізованого контрольованого дослідження було досліджувати поширеність і психологічні фактори ризику негативного досвіду пологів на національному рівні. Були виявлені наступні фактори ризику: (1) фактори, пов’язані з непередбаченими медичними проблемами, такими як екстрений кесарський розтин, стимуляція пологової діяльності і переведення дитини у відділення інтенсивної терапії новонароджених; (2) фактори, пов’язані з соціальним життям жінки, такі як небажана вагітність і відсутність підтримки з боку партнера; (3) фактори, пов’язані з негативним переживаннями жінки під час пологів, такі як болі, та безпомічність; і (4) фактори, які залежать від медичного персоналу, такі як нестача часу, відведеного для відповіді на питання жінок і огляди під час відвідання жіночої консультації, недостатньо підтримки під час пологів та застосування під час пологів знеболюючих препаратів. Багато факторів ризику пов’язані з непередбачуваними медичними проблемами та соціальним становищем жінок. З усіх впроваджених методів, направлених на поліпшення вражень жінки - від пологів, підготовка до пологів і анестезія під час пологів, очевидно, є найменш ефективними, тоді як підтримку під час родів та готовність уважно вислухати роділлю часто недооцінюють.
Waldenstrom U, Nilsson CA. Women's satisfaction with birth center care: a randomized controlled study. Birth, 1993, 20(1), 3-13.
Waldenström U et al. A Negative Birth Experience: Prevalence and Risk Factors in a National Sample. Birth, 1993, Volume 31, Issue 1, Page 17.
С
 лайд 6 Ключові фактори задоволеності жінки жінок пологами (2)
лайд 6 Ключові фактори задоволеності жінки жінок пологами (2)Під цінностями пацієнта мається на увазі особистості вподобання, хвилювання і очікування кожного пацієнта, з якими він приходить на прийом до лікаря і, які повинні враховуватися при прийнятті рішень.
Hodnett ED. Pain and women's satisfaction with the experience of childbirth. A systematic review. Am J Obstet Gynecol 2002 (suppl);186: S160-172.
С
 лайд 7 Рекомендації ВООЗ з ведення пологів
лайд 7 Рекомендації ВООЗ з ведення пологівБільше 20 років тому (в 1985 році) на конференції у м. Форталеза, Бразилія, було озвучено низку рекомендацій, направлених на підвищення ефективності акушерських практик, і було запропоновано припинити використання принизливих і не враховуючих потреби жінки технологій, ефективність яких не доведена.
Результатом роботи Конференції стали рекомендації, засновані на наступних принципах: в кожної жінки є невід’ємне право на належний перинатальний догляд; кожна жінка грає головну роль в усіх аспектах цього догляду, а саме, бере участь у плануванні догляду, його впровадженні й оцінці; у розумінні і запровадженні належного перинатального догляду вирішальну роль грають соціальні, емоційні і психологічні чинники.
Ці рекомендації і сьогодні мають вагу, і їх використовують в багатьох країнах.
Joint Interregional Conference on Appropriate Technology for Birth Fortaleza, Brazil, 22 - 26 April . WHO EURO, PAHO, 1985.
Consensus Conference on Appropriate Technology Following Birth. Trieste, Italy, 7-11 October. WHO EURO, 1986..
С
 лайд 8 Гоління (1)
лайд 8 Гоління (1)Рутинне гоління лобка перед пологами основане на впевненості в тому, що ця процедура знижує ризик виникнення інфекції у матерів та дітей, і навіть полегшує і робить безпечнішим накладення швів на промежину. Правильність цих передбачувань була оцінена в двох рандомізованих дослідженнях. У процесі цих досліджень не було зазначено будь-якого впливу гоління лобка на виникнення післяпологових інфекцій. Однак була виявлена більш виражена бактеріальна колонізація шкіри в жінок, які піддавалися голінню. Рандомизовані дослідження, в ході яких вивчалися наслідки передопераційного гоління у хірургічних пацієнтів, теж не виявили користі цієї процедури.
Basevi V, Lavender T. Routine perineal shaving on admission in labour. The Cochrane Database of Systematic Reviews, 2007, Issue 1.
С
 лайд 9 Гоління (2)
лайд 9 Гоління (2)На початку 80-х запропонували відмовитися від гоління лобка перед пологами, оскільки користь від цієї процедури пов’язана з багатьма негативними наслідками, що було підтверджено дослідженнями. У багатьох країнах від гоління лобка відмовилися, тоді як в інших країнах цю процедуру досі вважають обов’язковою.
Існує чимало вад гоління лобка: ушкодження шкіри, ризик зараження гепатитом і ВІЛ, дискомфорт під час відростання волосся, зніяковілість жінки під час процедури.
Basevi V, Lavender T. Routine perineal shaving on admission in labour. The Cochrane Database of Systematic Reviews, 2007, Issue 1.
С
 лайд 10 Клізма (1)
лайд 10 Клізма (1)Клізма – це ще одне процедура, яка у багатьох країнах залишилася в історії. Більше 20 років тому рутинне використання цієї процедури було визнане невиправданим.
Раніше вважалося, що клізма стимулює скорочення матки, сприяє опущенню передлеглої частини плоду, скорочуючи, в такий спосіб, тривалість пологів. Також вважалося, що клізма сприяє зменшенню фекальних забруднень під час пологів, отже, знижує ризик інфікування матері і дитини.
У результаті двох рандомізованих контрольованих досліджень не було виявлено впливу клізми на тривалість пологів, рівень інфікування травм промежини чи розвитку інфекцій новонародженого. У роділль, яким не призначували клізму, фекальних забруднень було менше (і їх було легше видалити, ніж після проведення клізми.
Mahan CS, McKay P.S. Routines: Preps and Enemas – Keep or Discard? Contemporary OB-GYN, November, 1983, 22, 241-248.
С
 лайд 11 Клізма (2)
лайд 11 Клізма (2)Ця процедура незручна і неприємна для жінок і до того ж пов’язана з певним ризиком. Після клізми виникають рідкісні, але серйозні ускладнення, такі як подразнення прямої кишки, коліт, гангрена та анафілактичний шок.
Половина жінок висловила негативне ставлення до клізми – вони відчували зніяковілість, дискомфорт і небажання проводити дану процедуру. Більшість жінок, яким не робили клізму, були задоволені і відчували полегшення.
Cuervo LG, Rodríguez MN, Delgado MB. Enemas during labour. The Cochrane Database of Systematic Reviews, 2007, Issue 1.
