Министерство обороны российской федерации
| Вид материала | Документы |
- Приказ министерство обороны РФ 5 июня 2000, 367.33kb.
- Государственная программа Российской Федерации «Доступная среда» на 2011 2015 годы, 1560.95kb.
- Министерство обороны российской федерации концептуальные взгляды на деятельность вооруженных, 158.97kb.
- Ответственный исполнитель программы Министерство регионального развития Российской, 1158.64kb.
- Министерство российской федерации по делам гражданской обороны, чрезвычайным, 1676.23kb.
- Министерство образования российской федерации 25 октября 1999 г. N 06-9ин/28-06 генеральный, 39.31kb.
- Правительства Российской Федерации от 31. 12. 1999 года №1441 «Об утверждении Положения, 126.44kb.
- Вооруженными Силами Российской Федерации". Новая редакция гласит: "Управление Вооруженными, 639.4kb.
- В. А. Акимов начальник Всероссийского научно-исследовательского института по проблемам, 242.17kb.
- Министерство российской федерации по делам гражданской обороны, чрезвычайным ситуациям, 199.66kb.
Для проведения процедур лечебного массажа выделяются отдельные кабинеты (комнаты) из расчета 8 м2 на рабочее место, минимальная площадь комнаты на одно рабочее место 12 м2. Помещение для массажа должно быть сухим, светлым, обязательно с естественным освещением (общая освещенность 120-130 лк). Пол в массажной должен быть деревянным, покрытым линолеумом. Стены на высоту 2 м следует окрашивать масляной краской светлых тонов, остальную часть стен и потолок белить (клеевая побелка).
В кабинете массажа должен быть умывальник с холодной и горячей водой. При наличии нескольких массажисток рабочее место каждой из них следует размещать в кабинах с матерчатыми занавесками. При одновременной работе в смене четырех и более массажисток в смежной комнате для них необходимо оборудовать душевую установку.
В кабинетах массажа должна быть оборудована приточно-вытяжная вентиляция с 5-кратным обменом воздуха в час.
Кабинеты массажа должны быть оснащены специальной мебелью для массажа, индивидуальными шкафами для одежды массажисток, шкафом для хранения индивидуальных простыней для больных, получающих процедуры массажа, вешалками для одежды больных, зеркалами, ширмами и необходимым числом стульев.
Массажный стол должен иметь стандартные размеры: высота - 0,8 м, длина – 2 м, ширина - 0,65 м. К столу прилагаются клеенчатые валики разных размеров для подкладывания под голову (спину, руки, ноги). Массажный стул должен иметь такую высоту, чтобы стопы массажистки при сидении имели хорошую опору.
Для массажа рук должен быть столик с полумягким покрытием высотой 70-80 см (при возможности регулируемой), длиной 55 см, шириной 35 см.
В расчете на одно массажное место должны быть также подушка перовая размером 70х70 см, две простыни, клеенка, два полотенца, песочные или электрические часы.
3.21.6. Порядок назначения и проведения больным физиотерапевтических процедур
К самостоятельному проведению физиотерапевтических процедур т лечебного массажа допускается медицинский персонал не моложе 18 лет, только с законченным высшим и средним медицинским образованием, специально обученный, имеющий удостоверение об окончании курсов специализации по физиотерапии или лечебного массажа по программе, утвержденной Минздравсоцразвития России, а также пригодные по состоянию здоровья и квалификации к выполнению указанных работ.
Проведение физиотерапевтических процедур младшим медицинским персоналом запрещается.
Медицинский персонал отделения должен быть подготовлен к оказанию первой помощи при поражении электрическим током и световым излучением, при термических и химических ожогах, отравлениях сероводородом. В отделении должен быть необходимый набор инструментов и медикаментов для оказания первой медицинской помощи.
Медицинский персонал отделения, допущенный к работе с лазерными физиотерапевтическими установками, необходимо проинструктировать и обучить работе на установке со сдачей экзамена по правилам работы и на соответствующую группу по технике безопасности (не ниже второй). Работающий на лазерной установке должен знать «Правила технической эксплуатации электроустановок потребителей. Санитарные нормы и правила устройства и эксплуатации лазеров». Приказом начальника госпиталя назначается ответственное лицо, обеспечивающее исправное состояние и безопасную эксплуатацию лазерной установки.
Врач-физиотерапевт изучает историю болезни, проводит первичный осмотр больного, направленного на лечение, определяет вид и объем физических методов лечения, заполняет процедурную карту, а в истории болезни делает запись, по поводу чего назначено фи-зиотерапевтическое лечение, указывает область воздействия, вид физиотерапии, дозу и количество процедур на курс лечения.
При повторных осмотрах больного врач-физиотерапевт в истории болезни отмечает переносимость физиотерапевтического лечения, количество принятых процедур и их эффективность.
Изменять назначенные процедуры на другие разрешается только по согласованию с лечащим врачом. При назначении процедур, противопоказанных или несовместимых, а также не соответствующих функциональному состоянию больного, следует отменить их выполнение, поставить в известность лечащего врача и совместно с ним разработать для больного наиболее оптимальный комплекс физиотерапевтического лечения.
В поликлинике госпиталя, где нет по штату врача физиотерапевта, лечащий врач сам делает развернутую запись назначенного физиотерапевтического лечения в процедурной карте.
Применять и внедрять в лечебную практику разрешается методики, утвержденные Минздравсоцразвития России и.
При назначении физиотерапевтических процедур следует соблюдать принцип строго индивидуального подхода с учетом возраста, реактивности больного и избегать полипрагмазии (одновременного назначения более 3-х физических факторов).
Одновременное назначение процедур, биологическая, физиологическая и терапевтическая направленность действия, которых противоположна, недопустимо.
Несовместимо комбинирование таких факторов, суммарное действие которых может вызвать слишком резкую реакцию со стороны патологического очага или всего организма. При назначении нескольких дополнительных физиотерапевтических процедур следует учитывать также их совместимость.
Физиотерапевтические процедуры, противопоказанные по своему действию со стороны основного заболевания, не должны назначаться для лечения сопутствующих заболеваний.
Любой метод физиотерапевтического лечения должен быть назначен своевременно не позднее 3-х суток нахождения в стационаре, чтобы больной имел реальную возможность получить оптимальное количество процедур (8-10).
Необходимость физиотерапевтического лечения больному определяет лечащий врач. В истории болезни делается отметка о направлении на лечение в отделение физиотерапии.
По завершении лечения врач-физиотерапевт оценивает эффективность физиотерапевтического лечения и дает рекомендации для дальнейшей реабилитации в поликлиниче-ских условиях.
Выполнение физиотерапевтических процедур производится медицинскими сестрами ФТО под наблюдением и контролем врача-физиотерапевта в соответствии с назначением, записанным в процедурной карточке. В процедурном кабинете медицинская сестра регистрирует больного в журнале учета, уточняет время приема процедуры, знакомит больного с правилами приема лечебной процедуры. Медицинской сестре запрещается самовольно изменять методику назначенной процедуры либо заменять ее другой. В случае каких-либо сомнений в правильности записей в процедурной карте медицинская сестра обязана докладывать о них начальнику отделения (врачу-физиотерапевту) и выполнять его указания.
Больному должно быть определено постоянное время приема процедур, которое не должно меняться без уважительных причин в течение всего курса. Процедуры каждому больному следует проводить всегда на одном и том же аппарате, в одной кабине и одной и той же медсестрой. Больной должен быть осведомлен об ощущениях, которые он будет испытывать во время процедуры. Необходимо предупреждать, что во время приема процедур он должен лежать (сидеть) спокойно, не спать и не читать, не разговаривать, не поправлять прокладок, не дотрагиваться до аппарата.
Необходимо создавать для больного обстановку тишины, покоя и комфорта. Все должно отвечать требованиям медицинской культуры, этики и деонтологии.
Особое внимание должно быть уделено больным при приеме первых процедур, когда у них возникают новые условно рефлекторные связи. Формальный подход к больным может отрицательно повлиять на психику, создать предубеждение к персоналу и принимаемому лечению, неуверенность в его результатах.
В случае плохой переносимости больным процедуры медсестра должна сообщить об этом врачу и ни в коем случае не заменять одну процедуру другой по своему усмотрению.
После выполнения процедуры медицинская сестра, подписываясь, делает отметку в процедурной карточке с указанием даты проведения процедуры, времени воздействия, дозы.
Медицинская сестра должна предупредить больного об окончании курса лечения за день до его завершения и о необходимости очередного посещения врача-физиотерапевта. Проведение процедур сверх указанного количества без отметки врача в процедурной карточке запрещается.
В кабинетах ФТО необходимо организовывать проведение медицинского наблюдения за переносимостью процедур больными (измерение частоты пульса, артериального давления, частоты дыхания, общего самочувствия до и после приема процедуры), которые врачом физиотерапевтом во время первичного осмотра определены нуждающимися в медицин-ском наблюдении.
Замечания о реакции больного на процедуры врач физиотерапевт и медицинская сестра записывают в процедурной карте и в необходимых случаях в историю болезни, которая по требованию врача-физиотерапевта передается из отделения, где лечится больной.
Медицинская сестра процедурного кабинета перед началом каждой процедуры и в процессе ее обязана опрашивать больного о его самочувствии, обращать внимание на внешний вид больного, при необходимости определять частоту пульса и дыхания, проводить осмотр поля воздействия.
Во всех случаях ухудшения состояния больного, наличия недомогания, повышенной температуры тела или других отклонений состояния здоровья больного, а также появления необычных, отрицательных реакций на процедуру (ожога, появления высыпаний на коже в зоне воздействия физическим фактором) необходимо прекращать проведение процедуры и немедленно сообщать о случившемся заведующему ФТО для решения вопроса о дальнейшем продолжении приема процедур.
3.21.7. Учет, отчетность и анализ работы отделения
Учет и отчетность являются основными источниками цифрового материала, необходимого для анализа работы физиотерапевтического отделения, расчета потребности в физиотерапевтической аппаратуре, контроля за эффективностью и преемственностью лечебных мероприятий. Учет позволяет определить место физических факторов в комплексе лечебных мероприятий, в том числе их удельный вес в назначениях врачей-специалистов, а также осуществить анализ деятельности ФТО.
Основными учетными документами отделения являются книга (журнал) учета принятых на лечение, журналы (книги) учета выполненных процедур больным по кабинетам; процедурная карта и история болезни.
Первичному учету подлежат посещения больных к врачу-физиотерапевту для назначения физиотерапевтического лечения по поводу основного или сопутствующего заболевания. Как повторное посещение учитывается посещение к врачу физиотерапевту для назначения другого вида физического фактора по одному и тому же заболеванию или для проведения итогового осмотра по окончании курса физиотерапии. Учет посещений средним медицинским персоналом проводится только в физиотерапевтических кабинетах, где отсутствует врач физиотерапевт и лечение проводит медицинская сестра по назначению лечащих врачей.
Учетные документы заполняются аккуратно и полно.
Процедурная карта является важным учетным документом. По окончании лечения больного процедурная карта сохраняется в ФТО до конца текущего года. Помесячно для отчета и анализа работы карты распределяют по нозологическим формам заболеваний или по лечебным отделениям.
Больной, поступая на лечение в ФТО по поводу различных заболеваний из поликлиники, каждый раз учитывается как первичный, а стационарный больной первичным считается лишь один раз, несмотря на то, что он может направляться в ФТО неоднократно с различными заболеваниями от различных врачей.
В конце каждого года на все карты за предыдущий год составляется акт за подписью командования; заведующего ФТО и затем уничтожаются.
Старшая медицинская сестра отделения ежедневно в конце рабочего дня должна заполнять сводный журнал учета работы ФТО на основе учетных документов кабинетов.
Заведующий ФТО должен систематически (ежемесячно, ежеквартально, раз в полугодие, ежегодно) производить анализ работы отделения, отражая следующие вопросы:
· основные показатели работы отделения (в динамике);
· использование новых лечебных методик и эффективность их применения;
· полноценность курсового лечения и обеспеченность больных оптимальным числом процедур на курсовое лечение;
· частоту и характер отрицательных и побочных реакций больных на физиотерапевтическое лечение;
· частоту использования и процент охват больных физиотерапевтическими процедурами по группам заболеваний, по отделениям, соответствие применяемых методов физиотерапевтического лечения структуре лечившихся;
· ошибки врачей в назначении лечебных физических факторов и ошибки среднего медицинского персонала при выполнении процедур физиотерапевтического лечения.
Результаты анализа работы ФТО и состояние использования в госпитале физиотерапевтических лечебных факторов периодически должны доводиться до сведения врачебного состава госпиталя с целью их обсуждения и выработки, более действенных мер по повышению эффективности комплексного лечения больных.
Критерием оценки качества работы ФТО являются охват больных физиотерапией и количество процедур, приходящихся на одного больного, закончившего лечение в ФТО.
В госпиталях физиотерапевтическое лечение показано 70-80% больным, количество процедур на одного больного, лечившегося в физиотерапевтическом отделении, составляет 15-20 на курс лечения.
3.21.8. Расчетные нормы обслуживания (процедурные единицы и др.) пациентов в физиотерапевтических отделениях военных госпиталей
Нормы нагрузки. Норма нагрузки врачей-физиотерапевтов в соответствии с приказом Минздрава СССР № 1000 от 23.09.1981 г. составляет 5 больных в час (40 больных в день).
Нормы нагрузки среднего медицинского персонала регламентируются приказом Мин-здрава СССР № 600 от 8.02.79 г и составляют 50 условных единиц в день (15 000 единиц в год). За одну процедурную единицу принимают время (8 мин), необходимое для подготовки и проведения физиотерапевтической процедуры с соответствующим коэффициентом сложности. Количество условных физиотерапевтических единиц при выполнении одной процедуры определено приказом Министерства здравоохранения СССР № 1440 от 21.12.84 г. (табл. 1.3).
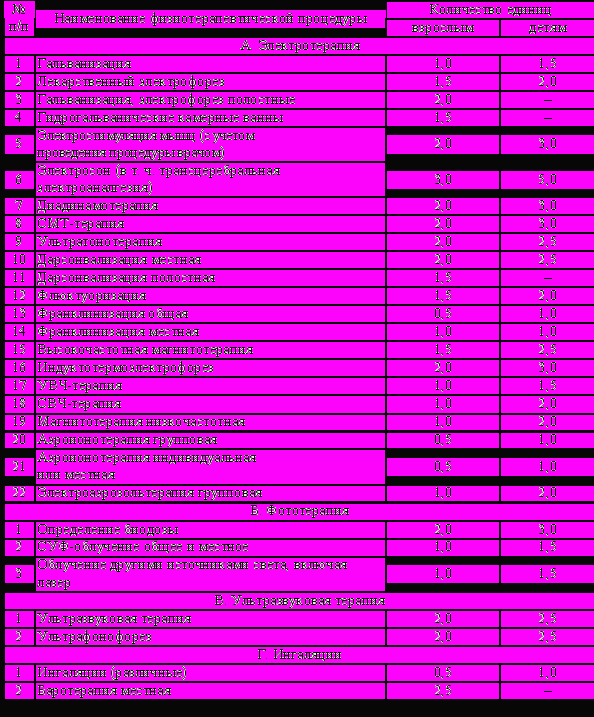

Примечания. 1. За одну условную физиотерапевтическую единицу принята работа на выполнение и подготовку которой требуется 8 минут.
2. При проведении процедур одному больному на различных участках тела за одно посещение, каждая из них учитывается в условных единицах самостоятельно, если эти процедуры проводились не одновременно.
3. На проведение физиотерапевтических процедур, не предусмотренных настоящим приложением, руководители учреждений совместно с профсоюзными организациями устанавливают временные условные физиотерапевтические единицы на основании объективных данных о фактических затратах рабочего времени и материалы об этом направляются в органы здравоохранения по подчиненности для представления, при их обоснованности, в установленном порядке.
Норма нагрузки медицинской сестры по массажу составляет 30 условных массажных единиц за рабочий день, а их количество при выполнении процедур определяется приказом Минздрава СССР № 817 от 18.06.87 г. (табл.1.4).
3.22. Отделение (кабинет) лечебной физкультуры
В общем комплексе восстановительного лечения важная роль принадлежит лечебной физкультуре (ЛФК).
Основными задачами ЛФК являются:
· восстановление функций пораженных органов и систем;
· предупреждение прогрессирования заболеваний и ликвидация гиподинамии;
· активизация и стимуляция адаптационных и компенсаторных механизмов, интра- и экстракардиальных факторов гемодинамики;
· стимуляция внешнего дыхания, обменных процессов и повышение общего тонуса организма.
Отделение лечебной физкультуры должно иметь кабинет врача, зал для групповых занятий, кабинет для механотерапии и лечебной гимнастики, а при возможности лечебный бассейн и другие помещения. На территории госпиталя оборудуются площадка для занятий на открытом воздухе, маршрут терренкура.
Зал ЛФК по своим размерам должен быть не менее 30 м2. При групповых занятиях на каждого занимающегося требуется 4 м2 площади пола, по 2 м в двух взаимно перпендикулярных направлениях, что обеспечивает необходимую свободу движений.
Оснащение отделения (кабинета) ЛФК, содержание его работы, должностные обязанности сотрудников, нормирование работы, учетно-отчетная документация осуществляется в порядке регламентируемым методическими указаниями ГВМУ МО РФ1.
Таблица 1.4
Условные единицы на выполнение массажных процедур

В лечебно-профилактических учреждениях, в которых врач-специалист по лечебной физкультуре штатом не предусмотрен, его обязанности возлагаются на врача, имеющего соответствующую подготовку.
В госпитале применяются следующие формы лечебной физической культуры: гигиеническая гимнастика, лечебная гимнастика, лечебный массаж, механотерапия, дозированная ходьба. При всех формах лечебной физической культуры осуществляется закаливание организма.
Лечебная физическая культура назначается лечащим врачом строго индивидуально, с учетом общего состояния больного. При назначении ЛФК в истории болезни указывается цель ее применения, характер упражнений и их дозировка. В последующем периодически отмечаются полученные результаты.
Занятия ЛФК проводят врачи и инструкторы по лечебной физической культуре или медицинские сестры, прошедшие специальную подготовку. Выполнение процедур отмечается в процедурных карточках. Лечебная гимнастика проводится с больными индивидуально или групповым методом.
Гигиеническая гимнастика проводится, как правило, по отделениям под руководством дежурной медицинской сестры.
Трудотерапия назначается больному с учетом его состояния. Назначение трудотерапии записывается в историю болезни, выполнение ее учитывается дежурной медицинской сестрой.
3.23. Рентгеновское отделение (лучевой диагностики и терапии). Отделение (кабинет) ультразвуковой диагностики
Рентгеновское (лучевой диагностики и терапии) отделение (далее - рентгеновское отделение) является диагностическим подразделением госпиталя и предназначено для проведения специализированных и квалифицированных рентгенологических и ультразвуковых исследований (УЗИ) больным.
3.23.1. Организация работы
Рентгеновское отделение должно иметь ожидальню, кабинеты для рентгеноскопии, рентгенографии, ультразвуковой диагностики, фотолабораторию, комнату для хранения архива пленок, флюорографический кабинет, материальную комнату и другие помещения.
Для удобства доставки больных в рентгеновское отделение его размещают в центре госпитального здания, как правило, в главном корпусе.
В крупных госпиталях кроме основного рентгеновского отделения целесообразно иметь автономные кабинеты в некоторых лечебных (терапевтическом, туберкулезном, инфекционном и др.) и приемном отделении.
В основном рентгеновском отделении помимо кабинетов для общих исследований могут создаваться специализированные (профилированные) кабинеты: для исследования органов грудной полости, пищеварительного тракта, бронхологический, урологический, ангио-графический и др., а также могут быть развернуты кабинеты ультразвуковой, радионуклидной диагностики и лучевой терапии.
Кабинеты рентгеновского отделения оборудуются в соответствии с Гигиеническими требованиями к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований1. На каждый рентгеновский аппарат, установленный в помещении, санитарно-эпидемиологическим учреждением военного округа (флота) выдается санитарно-эпидемиологическое заключение.
К работе с рентгеновской аппаратурой допускаются лица, имеющие специальное образование (врачи-рентгенологи, рентгенотехники, рентгенолаборанты). При отсутствии штатного врача-рентгенолога его служебные обязанности выполняет врач, прошедший специальную подготовку. Врачи-рентгенологи работают во взаимодействии с лечащими врачами, оказывают им методическую и консультативную помощь по вопросам рентгенодиагностики.
Амбулаторные больные, направляемые на рентгенологические исследования, принимаются отдельно от стационарных в специально отведенное время.
Результаты обследования больного, а также суммарную дозу облучения, полученную больным в ходе проведения обследования, врач-рентгенолог записывает в историю болезни и медицинскую книжку.
Врач-рентгенолог отвечает за правильность интерпретации рентгенологической картины, за достоверность сформулированных в заключении выводов.
В неотложных случаях рентгенологические исследования проводят в соответствии с указаниями врача, оказывающего медицинскую помощь, независимо от сроков и результатов предшествующих рентгенологических исследований. При отсутствии врача-рентгенолога врач, направляющий больного в рентгенологическое отделение, обязан указать дежурному рентгенлаборанту не только цель и область, но и методику исследования. При этом оптимальные проекции для съемки конкретных анатомических областей рентгенлаборант выбирает самостоятельно. Если больной находится в тяжелом состоянии или выполняется специальное рентгенологическое исследование с внутрисосудистым введением контрастных веществ (внутривенная урография, холеграфия и др.), обязательным является нахождение врача в рентгеновском кабинете и контроль с его стороны за состоянием больного.
В каждом рентгеновском отделении должен быть архив рентгенограмм. Помещение архива оборудуется сейфами и шкафами, обитыми листовым железом. В архиве разрешается хранить до 300 кг пленок. Рентгеновские снимки умерших больных, больных туберкулезом, злокачественными новообразованиями, с системной патологией, а также представляющие научную, музейную ценность и необходимые для педагогических целей, хранятся 25 лет, а остальные подлежат утилизации по истечении трех лет.
В отделении осуществляются плановые и неотложные исследования в следующем объеме:
Органы грудной клетки: рентгеноскопия; обзорная рентгенография; томография; флюорография (профилактическая, диагностическая в двух и более проекциях); плеврография; фистулография; диагностический пневмоторакс; пневмомедиастинография; диагностиче-ский пневмоперитонеум; исследования пищевода.
Органы брюшной полости: обзорная рентгенография; исследование желудка и двенадцатиперстной кишки (без применения и с применением фармакологических средств); пневмогастрография; пероральное контрастирование тонкой кишки; пероральное контрастирование толстой кишки; ирригоскопия, рентгенография печени и желчных путей; томография печени и желчных путей; операционная холеграфия, фистулография; зондовая дуодено- и энтерография.
Органы забрюшинного пространства: обзорная рентгенография; внутривенная урография; ретроградная пиелография; пневморетроперитонеум; цистография; рентгенография таза.
Голова и шея: прицельная рентгенография; прицельные снимки черепа; пневмоэнцефалография; рентгенография орбит; рентгенография области орбит с протезом-индикатором Балтина; бескостные снимки передней камеры глаза; рентгенография височных костей и придаточных пазух носа; рентгенография нижней челюсти; рентгенография зубов.
Позвоночник: обзорная рентгенография позвоночника; прицельная рентгенография позвоночника; томография позвоночника; функциональная спондилография; пневмомиело-графия; рентгенография конечностей; томография костей и суставов; рентгенография конечностей с прямым увеличением; фистулография; артрография.
К работе в рентгеновском кабинете допускаются лица, имеющие специальное образование (рентгенологи, рентгенотехники, рентгенолаборанты), прошедшие медицинский контроль и инструктаж с записью в «Журнале инструктажа по технике безопасности». Врачи других специальностей допускаются к работе с рентгеновской аппаратурой только после соответствующей подготовки при обязательном контроле персонала рентгенотделения. При необходимости могут быть организованы филиалы рентгеновского кабинета в хирургиче-ском, терапевтическом (инфекционном), поликлинике и других отделениях. Обслуживающий персонал рентгеновского отделения (кабинета) обязан знать правила оказания первой медицинской помощи пострадавшим от электрического тока и уметь оказать ее, строго соблюдать правила радиационной и электробезопасности.
Персонал рентгеновского отделения перед началом работы, убедившись в отсутствии больных, обязан произвести пробное включение аппарата при различных режимах, проверить действие всех приспособлений на своих рабочих местах и подготовить их к работе.
Обслуживающий персонал рентгеновского кабинета во время работы обязан следить за порядком в рентгеновском кабинете, в фотолаборатории и на своем рабочем месте. При рентгенологических исследованиях использовать защитные средства для больных и себя (защитные ширмы, фартуки, юбки и др.).
В рентгеновском отделении необходимо иметь устройства, обеспечивающие защиту от первичного и вторичного рентгеновского излучения. Обязательно должна быть приточно-вытяжная вентиляция (4-5-кратный обмен воздуха в час). Эффективность защитных устройств, проверяется сразу после их сооружения, а в дальнейшем не реже одного раза в два года, кроме того, после строительных и ремонтных работ. При этом проверяются не только помещения рентгенологического отделения, но и смежные помещения. По результатам проверки составляется акт, и делаются отметки в контрольно-техническом журнале (паспорте рентгеновского кабинета).
При работе с пациентом необходимо максимально ограничивать величину тока рентгеновской трубки и время включения высокого напряжения, соблюдать кожно-фокусное расстояние. Размеры облучаемого поля больного выбирать не больше, чем необходимо. Просвечивание производить при хорошей адаптации. Постоянно и внимательно следить за больными и работой аппарата и оборудования, за исправностью и состоянием изоляции электропроводки, блокировки, сигнализации и заземления. Нахождение посторонних лиц в рентгеновском кабинете запрещается.
Для врача рентгенолога и рентгенотехника дневная норма работы не должна превышать: 5 исследований желудочно-кишечного тракта, 15 исследований органов грудной клетки (томо- и кимография), до 10 исследований-снимков. При профилактической флюорографии - 20 исследований за 1 ч.
Исследование натощак следует проводить в первую очередь, лучше в часы, когда больной привык завтракать. После очистительных клизм больные также исследуются в первую очередь.
Для обследования некоторых больных непосредственно в кровати используют палатные и переносные рентгеновские аппараты. В нерабочее время неотложные рентгенологические исследования поступающих в госпиталь больных осуществляет дежурный персонал отделения в соответствии с графиком дежурств.
По окончании работы обслуживающий персонал рентгенотделения (кабинета) обязан выключить рубильник и выключатели на своих рабочих местах и доложить об этом начальнику отделения. При уборке рентгеновского кабинета необходимо следить за тем, чтобы главный сетевой рубильник был выключен, избегать попадания влаги в провода и кабели.
При возникновении аварийных ситуаций обслуживающий персонал рентгеновского кабинета обязан немедленно выключить главный сетевой рубильник и сообщить об аварийной ситуации начальнику отделения.
При рентгенологических исследованиях персонал обязан постоянно стремиться к максимально возможному снижению облучения пациентов путем использования результатов предшествующих рентгенологических исследований, данных других инструментальных исследований. Необходимо постоянно совершенствовать методику и технику исследования, а также повышать квалификацию специалистов. Внедрение достаточно информативных методик исследования, сопровождается нанесением минимального вреда пациентам. Применение физико-технических средств и приспособлений способствует повышению информативности исследований, применение защитных средств снижает облучение обследуемых.
Профилактические рентгенологические исследования проводятся только методами флюорографии и рентгенографии.
Профилактические рентгенологические исследования органов грудной клетки военно-служащих должны проводиться согласно действующим положениям, но не чаще двух раз в год; гражданского персонала ВС, а также членов семей военнослужащих не чаще одного раза в год. Результаты рентгенологического исследования обязательно регистрируются в медицинской книжке или амбулаторной карте.
Профилактические рентгенологические исследования органов грудной клетки военно-служащих, работающих с источниками ионизирующих излучений, проводятся не чаще одного раза в год.
Профилактические рентгенологические исследования органов грудной клетки рабочих и служащих на объектах питания, на сооружениях водоснабжения, в детских учреждениях, должны проводиться согласно действующим положениям, не чаще двух раз в год.
Профилактическим рентгенологическим исследованиям не подлежат дети до 12 лет и беременные женщины. Исследования женщин репродуктивного возраста должны проводиться в период первых 10 дней после начала менструального цикла.
Профилактические рентгенологические исследования органов грудной клетки больных, находящихся на стационарном лечении (обследовании) не проводятся при наличии данных о рентгенологических исследованиях, проведенных в последние три месяца.
Больной направляется на рентгенологическое исследование только при наличии медицинских показаний. При этом врач обязан в медицинской книжке (амбулаторной карте) или истории болезни четко сформулировать предполагаемый диагноз, а также указать цель исследования и анатомическую область, подлежащую исследованию.
При нарушении правил направления больных на рентгенологическое исследование, а также при необоснованных направлениях врач-рентгенолог обязан отказаться от проведения исследования, предварительно проинформировав об этом лечащего врача, и изложив причины в истории болезни (медицинской книжке, амбулаторной карте).
Назначение специальных, сложных рентгенологических исследований (например: уро-графий, ангиографий, метросальпингографии и др.), проводится только по строгим клиническим показаниям после предварительного обсуждения необходимости данного исследования рентгенологом и лечащим врачом.
При необходимости динамического наблюдения за состоянием больного сложные рентгенологические исследования могут быть повторены не ранее чем через 15 дней после первого исследования. Сокращение указанного срока допускается только при оказании неотложной помощи.
При направлении больного на консультацию, стационарное лечение при переводе в другое лечебное учреждение к результатам рентгенологических исследований должны прилагаться имеющиеся рентгенограммы (флюорограммы).
Неотложная рентгенологическая диагностика, обследование больных при острых заболеваниях и травмах имеет исключительно большое значение для правильной постановки диагноза и выбора метода лечения.
В процессе неотложного рентгенологического исследования необходимо установить характер и особенности клинического течения острого заболевания или травмы, локализацию и объем зоны поражения. При этом первостепенное значение имеет выявление тех повреждений или патологических состояний, которые обусловливают тяжесть заболевания и требуют неотложных лечебных мероприятий.
В экстренном порядке рентгенологическая помощь оказывается в любое время суток. Исследования могут проводиться в приемном отделении, в операционных, реанимационном и других отделениях с помощью переносных и передвижных рентгеновских аппаратов. В рентгеновском отделении с помощью стационарных аппаратов проводится неотложная диагностика больным, находящимся в удовлетворительном состоянии, и в случае проведения сложных методик исследования: экскреторная урография, ретроградная цистография, контрастное исследование ран (вульнерография), артерио- и венография конечностей и др.
В приемном отделении должна быть специальная каталка, на которой больного, при необходимости ему рентгенологического исследования, не только транспортируют в рентген-кабинет, но и обследуют. На этой каталке металлическая станина заменена на пластмассовую. Под станиной каталки оборудуется свободно перемещающийся поддон с кассетодержателем, позволяющий также фиксировать кассету при латерографии.
Противопоказания к неотложному рентгенологическому исследованию: профузное внутреннее или наружное кровотечение; резкое нарушение жизненно важных функций организма; выраженное двигательное возбуждение, не устраняемое с помощью фармакологических средств.
Успешность неотложной рентгенодиагностики в большей степени зависит от работы рентгенолаборанта. В связи с тем, что работа в условиях неотложной рентгенологической помощи отличается крайним разнообразием выполненных исследований и ограничена во времени, от рентгенолаборанта требуются исключительная собранность и предельная аккуратность. Рентгенолаборант должен быть готов к быстрому выполнению необходимых исследований. Для этого заранее должны быть проверены исправность аппаратуры, готовность фотолаборатории, наличие заряженных кассет всех размеров для рентгенограмм. Для повышения качества диагностики и определения объема рентгенологического обследования больного дежурный врач должен четко сформулировать задачу и цель рентгенологического исследования.
Все неотложные рентгенологические исследования регистрируются в книге учета специальных диагностических исследований. В книгу учета заносятся следующие данные: фамилия, имя, отчество и возраст больного, дата, время его поступления и отправки из кабинета, область и характер исследования, количество, размер сделанных снимков и израсходованной рентгенографической пленки, развернутое рентгенологическое заключение. Подробное описание выявленных изменений и свое заключение по результатам проведенного исследования врач-рентгенолог заносит в историю болезни или в медицинскую книжку.
При всех видах рентгенологических исследований обязательна соответствующая фильтрация пучка излучения. При необходимости установления дополнительного фильтра толщина его должна быть такой, чтобы алюминиевый эквивалент дополнительного фильтра и собственного фильтра рентгеновской трубки был не менее:
2 мм в аппарате с номинальным напряжением от 70 до 80 кВ;
3 мм в аппарате с номинальным напряжением от 80 до 100 кВ;
4 мм в аппарате с минимальным напряжением от 100 до 125 кВ;
5 мм в аппарате с номинальным напряжением от 125 кВ и выше.
При всех видах рентгенологических исследований сечение рабочего пучка излучения должно быть минимальным, время проведения исследования возможно более коротким, не снижающим качество исследования. При рентгенографии на стационарных рентгеновских аппаратах ограничение сечения рабочего пучка должно проводиться с помощью регулируемых диафрагм со световым (оптическим) указателем границ облучаемого поля.
При просвечивании без использования электронно-оптических усилителей и телевизионных установок обязательна полная темновая адаптация врача рентгенолога.
Расстояние от источника излучения до пациента должно быть не менее 300 мм, а при дентальной рентгенографии не менее 125 мм.
При рентгенологических исследованиях обязательно экранирование просвинцованной резиной или иными защитными приспособлениями со свинцовым эквивалентом не менее 0,3 мм области половых органов и таза пациента. Защите экранированием подлежат и другие части тела пациентов, которые не являются объектом исследования.
Запрещается проводить рентгеноскопические исследования на рентгеновских аппаратах переносного типа, палатного и дентального, не приспособленных для проведения рентгеноскопии.
Рентгеноскопические исследования должны проводиться при минимальном времени включения высокого напряжения. Все манипуляции с пациентом, находящимся за экраном (повороты, установка, ориентация и т.п.), должны проводиться при выключенном высоком напряжении на рентгеновской трубке.
Пребывание в процедурном кабинете более одного обследуемого запрещается.
Меры радиационной защиты пациентов должны систематически изучаться при специальной подготовке персонала рентгеновского кабинета (отделения), а также разъясняться на учебных сборах и клинических конференциях врачей.
Все случаи необоснованного назначения рентгенологических исследований (процедур) должны учитываться, докладываться командованию части и не реже одного раза в квартал доводиться до лечащих врачей.
Радиационная защита персонала обеспечивается рациональной планировкой рентгеновского кабинета, исправностью рентгеновской аппаратуры, использованием средств защиты от рассеянного излучения и соблюдением правил безопасности при работе.
Защита от рентгеновского излучения должна обеспечивать его ослабление до уровней, при которых в реальных условиях эксплуатации аппаратов дозы облучения для соответствующей категории личного состава не превысят следующих величин:
· для персонала кабинета предельно-допустимая доза равная для всего тела, гонад, красного костного мозга - 2 бэр/год, для предплечий, кистей, лодыжек и стоп - 30 бэр/год;
· для личного состава находящегося в смежных помещениях предел дозы облучения не более 0,5 бэр/год;
· для лиц, не состоящих в штате рентгеновских кабинетов, но по роду деятельности периодически участвующих в проведении специальных рентгенологических исследований доза облучения не должна превышать для гонад, всего тела и красного костного мозга - 0,5 бэр/год, для предплечий, кисте, лодыжек и стоп - 3 бэр/год.
В рентгеновском кабинете должны быть следующие средства защиты от рентгеновского рассеянного излучения:
· малая защитная ширма врача - 0,5 мм свинца;
· много лопастный, собранный внахлест подэкранный фартук из просвинцованной резины для защиты врача при просвечивании - 0,3 мм свинца;
· перчатки защитные из просвинцованной резины;
· фартуки и юбки защитные из просвинцованной резины - 0,3 мм свинца;
· просвинцованная резина и другие приспособления для защиты основных органов пациентов и других частей тела, которые не являются объектом исследования.
Количество защитных средств должно соответствовать количеству лиц, находящихся в процедурном кабинете во время рентгенологических исследований.
Защитные перчатки, фартуки, просвинцованные стекла и другие средства защиты должны иметь отметки, указывающие их свинцовый эквивалент.
В случае невозможности по условиям работы применения индивидуальных средств защиты при невозможности в достаточной степени снизить уровень облучения защиту необходимо обеспечить соответствующим сокращением времени пребывания работающих и пациента в зоне облучения.
Проводить рентгенологические исследования при горизонтальном положении поворотного стекла-штатива, сидя на его деке, запрещается.
При исследовании детей младшего возраста следует применять специальные приспособления для поддерживания их за экраном. При отсутствии таковых это можно поручить родственникам, медицинским сестрам или санитаркам после предварительного инструктажа и обеспечения их индивидуальными средствами защиты.
При работе с рентгенотелевизионными устройствами следует предусматривать дополнительную защиту рабочего места рентгенолога от рассеянного излучения.
Рентгенолаборанту запрещается обслуживать два и более аппаратов даже в том случае, когда пульты управления аппаратов находятся в одной комнате.
При просвечивании рентгенолаборант находится у пульта рентгеновского аппарата, включает и выключает его только по указанию врача. Выключить аппарат без разрешения можно только в случае аварии.
Во время проведения рентгенографии в процедурном кабинете запрещено пребывание персонала, не занятого при исследовании.
При использовании рентгеновских аппаратов вне рентгеновского кабинета должны предусматриваться все возможные в каждом отдельном случае меры защиты: экранированием, расстоянием, временем, как персонала, так и других категорий облучаемых лиц.
В рентгеновском отделении должна быть организована служба радиационного контроля. Целью радиационного контроля является проверка выполнения требований радиационной безопасности, изложенных в Санитарных правилах и нормативах (СанПиН 2.6.1.802-99) и Нормах радиационной безопасности (НРБ-99).
Ответственным за организацию и проведение радиационного контроля является начальник рентгеновского отделения. Радиационный контроль включает в себя дозиметрический контроль защиты от излучения на рабочих местах персонала, дозиметрический контроль защиты от излучения в смежных помещениях, индивидуальный дозиметрический контроль облучения персонала.
Первые два вида контроля проводятся не реже одного раза в три года.
Индивидуальный контроль проводится врачом. Индивидуальный дозиметрический контроль проводится с помощью индивидуальных дозиметров. Данные контроля фиксируются в журнале учета индивидуальных доз облучения. Индивидуальная доза облучения за год заносится в карточку учета индивидуальных доз облучения. Индивидуальный дозиметр носится в нагрудном кармане спецодежды, используемой в кабинете. Вне работы дозиметр должен находиться в недоступном для рентгеновского излучения месте.
Помещение и оборудование рентгеновского кабинета должны содержаться в чистоте и в технически исправном состоянии. В помещениях кабинета должна проводиться ежедневная, влажная уборка. Уборка кабинета должна проводиться только после окончания работы. Во время уборки аппаратура должна быть отключена от питающей сети. Уборка включает дезинфекцию элементов и принадлежностей рентгеновского аппарата, с которыми соприкасается пациент при исследовании.
Запрещается держать в помещениях кабинета излишнюю мебель и предметы, не имеющие отношения к рентгенологическому исследованию. Посторонние лица, в том числе больные и персонал других отделений, могут находиться в рентгенологическом кабинете только в присутствии персонала.
Перед началом работы, рентгенолаборант должен:
удостовериться в отсутствии посторонних лиц в процедурной кабинета и произвести визуальную проверку исправности рентгеновского аппарата (подвижных частей, электропроводки, высоковольтного кабеля, заземления) и другой аппаратуры;
фонарей, негатоскопов, фотомаркера, нагревателя баков-танков, сушильных шкафов.
Затем проверяется величина электрического напряжения линии питания и производится пробное включение рентгеновского аппарата на различных режимах работы.
Обо всех нарушениях в работе рентгеновского аппарата и другого оборудования, несоответствии средств индивидуальной защиты предъявляемым требованиям и других отступлений от нормального режима работы рентгенолаборант обязан немедленно доложить врачу-рентгенологу.
При аварии рентгеновского аппарата или электропроводки необходимо немедленно выключить электропитание и принять срочные меры по ликвидации последствий.
В кабинете должен быть углекислотный огнетушитель, которым весь персонал должен уметь пользоваться. В случае возникновения пожара в кабинете или смежных помещениях следует немедленно обесточить всю электроаппаратуру, сообщить о возникшей опасности командованию и принять меры к тушению пожара, используя все имеющиеся средства борьбы с огнем. В случае загорания электропроводки, щитков надо пользоваться только углекислотным огнетушителем и песком.
Запрещается производить монтаж и ремонт рентгеновских аппаратов, находящихся под напряжением. Во избежание несчастных случаев во время ремонта и монтажа электропитание отключается и на выключатель вывешивается табличка с надписью: «Не включать - работают люди!» При поражении электротоком действовать согласно инструкции по оказанию помощи при поражении электротоком.
После окончания рабочего дня все установки и электросистемы рентгенологического кабинета должны быть обесточены.
В рентгеновском кабинете должны храниться технические описания и инструкции по эксплуатации, заводские и эксплуатационные паспорта рентгеновских аппаратов, санитарный паспорт на рентгеновский кабинет, свидетельства, протоколы о государственной проверке аппаратов, рентгеновских трубок, электроизмерительных приборов, дозиметров, протоколы дозиметрического контроля защиты от рентгеновского излучения на рабочих местах и в смежных помещениях. В рентгеновских кабинетах должен храниться только рабочий запас рентгеновской пленки.
Типовая инструкция по охране труда для персонала рентгеновских отделений утверждена приказом Министра здравоохранения РФ1.
В отделении регулярно должен осуществляется сбор и сдача серебросодержащих отходов. Рентгеновские снимки, хранящиеся в архиве более пяти лет, обрезки пленки, остатки фиксажа собираются санитаркой, фиксируются в журнале ответственным рентгенолаборантом.
