Анатомия человека наука, изучающая форму и строение тела человека в связи с его функциями и закономерностями развития
| Вид материала | Закон |
- Анатомия человека наука, изучающая форму и строение тела человека в связи с его функциями, 3564.66kb.
- Методичка №46 : Физиология «жкт» Система пищеварения и обмена веществ, 6477.61kb.
- Ловека, как одна из фундаментальных дисциплин в системе высшего медицинского образования,, 419.21kb.
- Лекция 1 Введение. Общие сведения. Анатомия человека, 86.11kb.
- Патологическая анатомия это медико-биологическая наука, изучающая структурные и морфологические, 1590.52kb.
- Список рекомендуемой литературы. (Эволюция и анатомия нервной системы) Астапова, 10.69kb.
- И. П. Павлова в июне 2011 года Анатомия человека п 15/145/М 69-но михайлов, Сергей, 406.76kb.
- Тема: Значение дыхания. Органы дыхательной системы: дыхательные пути, голосообразование, 62.1kb.
- Отдел Билет Моховидные, классы, строение и роль в природе (РБ). Химические связи живых, 91.24kb.
- Сюзан Занос Человеческие типы Строение тела и психология, 3716.73kb.
^ Рассматриваемые вопросы
Классификация соединений костей верхних конечностей. Соединения грудного пояса: синдесмозы пояса верхней конечности и суставы пояса верхней конечности (акромиально-ключичный и грудино-ключичный суставы), их строение. Соединения свободной верхней конечности: плечевой, локтевой суставы, соединения костей предплечья, лучезапястный сустав, суставы кисти. Рентгеноанатомия соединений костей верхних конечностей.
^ Актуальность темы
Изучение соединения костей пояса верхних конечностей имеет большое практическое значение в связи с тем, что они с одной стороны соединяют свободную верхнюю конечность, которая является органом труда человека, с туловищем, с другой стороны — отставляют её oт торса, обеспечивая тем самым большой объём движений. Особенности строения плечевого сустава человека также дают возможность совершать движения с большой амплитудой. Соединения костей предплечья и запястья действуют как единый комбинированный сустав. Кости запястья современного человека прочно скреплены связками, что уменьшает их подвижность, но увеличивает прочность. Сила удара по одной из запястных костей равномерно распределяется между остальными и ослабляется, поэтому переломы костей запястья встречаются редко. Знание строения и понимание морфофункциональных особенностей соединений костей плечевого пояса и свободной верхней конечности имеет большое значение для практической медицины (травматология и ортопедия, хирургия, лечебная физкультура и др.), позволяя при необходимости оказывать высококвалифицированную медицинскую помощь.
^ Учебно-целевые задачи
Изучить анатомическое строение суставов плечевого пояса и свободной верхней конечности. Обратить внимание на особенности строения этих соединений, обеспечивающих возможность использовать верхнюю конечность как орган труда. Научить студентов правильно описывать рентгенограммы верхней конечности.
Студент должен знать:
– латинскую терминологию данной темы;
– анатомическую характеристику костей плечевого пояса и свободной верхней конечности;
– строение акромиально-ключичного, грудино-ключичного, плечевого, локтевого, лучезапястного суставов и суставов кисти согласно схеме описания суставов, обязательные и дополнительные элементы суставов;
– какие суставы плечевого пояса и свободной верхней конечности работают в комбинации друг с другом, и какие движения совершаются в результате этого;
– формы суставов и особенности их функционирования (элементы биомеханики);
– особенности рентгенологического изображения суставов;
– рентгеновское изображение суставов всех конечностей в норме. Отличие рентгеновской суставной щели от анатомической.
Студент должен уметь назвать и показать:
– правильное функциональное положение изучаемых суставов на скелете;
– принадлежность суставов к правой или левой половине туловища, правой или левой верхней конечности;
– части сочленяющихся костей на скелете;
– места прикрепления суставных капсул;
– классифицировать эти суставы;
– виды движений в каждом из перечисленных суставов;
– связки, укрепляющие данные соединения;
– рентгенограммы соединений костей плечевого пояса и свободной верхней конечности;
– препарировать суставы плечевого пояса и свободной верхней конечности.
Вопросы контроля исходного уровня знаний:
1. Характеристика атлантозатылочного сустава по схеме описания суставов.
2. Характеристика атлантоосевых суставов по схеме.
3. Виды соединений между костями черепа. Характеристика швов.
4. Строение височно-нижнечелюстного сустава по схеме.
5. Особенности височно-нижнечелюстного сустава (наличие и функция внутрисуставного диска, суставного бугорка).
6. Особенности связочного аппарата височно-нижнечелюстного сустава.
7. Особенности соединения костей черепа новорожденного.
8. Изображение черепа на рентгенограмме в прямой и боковой проекциях.
Практическое оснащение занятия: скелет, препараты предыдущего занятия, отдельные кости верхней конечности, суставы верхней конечности (грудинно-ключичный, акромиально-ключичный, плечевой, локтевой, плечелоктевой, плечелучевой, проксимальный и дистальный лучелоктевые, лучезапястный и соединения костей кисти), рентгенограммы скелета.
^ Самостоятельная работа студентов
В течение самостоятельной работы студенты с помощью учебника, атласа, методических разработок, таблиц, схем, на натуральных препаратах, компьютерных обучающих и контролирующих программ в электронном читальном зале кафедры и университета, с использованием методических изданий кафедры, под контролем и при консультации преподавателя, рассматривают строение суставов плечевого пояса и свободной верхней конечности. Определяют правильное анатомическое положение изучаемых суставов и принадлежность их к правой или левой половине туловища, правой или левой верхней конечности.
К соединениям костей верхней конечности относится как непрерывные (синартрозы), так и прерывные соединения (диартрозы).
1. Непрерывные соединения (синартрозы) представлены в виде связок, мембран, временных синхондрозов:
– в поясе верхней конечности выделяют собственные связки лопатки – клювовидно-акромиальная, верхняя поперечная связка лопатки;
– между обеими костями предплечья имеется непрерывное соединение – межкостная перепонка предплечья (служит основой для прикрепления мышц предплечья.
– временные синхондрозы между эпифизами и диафизами длинных трубчатых костей.
2. Прерывные соединения (диартрозы):
– между костями пояса верхней конечности и костями туловища;
– между лопаткой и ключицей;
– соединение лопатки со свободным отделом;
– соединение плечевой кости с костями предплечья;
– соединение костей предплечья;
– соединение лучевой кости с костями проксимального ряда запястья;
– соединения костей кисти.
При рассмотрении грудино-ключичного сочленения (art. sternoclavicu-lares) находят части соединяющихся костей, которые имеют округлую поверхность, в результате чего образуется шаровидный сустав. Внутрисуставной диск делит полость сустава на две части – нижнемедиальную и верхнелатеральную. На препаратах находят связки переднюю и заднюю грудино-ключичную, межключичную и рёберно-ключичную.
При рассмотрении акромиально-ключичного сустава (art. acromioclaviculares) обращают внимание на плоские суставные поверхности акромиона и акромиального конца ключицы, обеспечивающие скользящие движения вокруг 3-х осей, и наличие суставного диска. На натуральных препаратах находят акромиально-ключичную и клювовидно-ключичную связки.
Изучая связки лопатки, находят верхнюю поперечную связку, которая участвует в образовании надлопаточного отверстия, а также клювовидно-акромиальную, образующую свод плечевого сустава для ограничения движения плечевой кости выше уровня плеч. Третья связка лопатки — нижняя поперечная — проходит от основания акромиального отростка к заднему краю суставной впадины, под ней проходит а. suprascapularis.
При изучении плечевого сустава (art. humeri) находят сочленяющиеся части плечевой кости и лопатки, площадь которых не соответствует друг другу. Поэтому на натуральных препаратах необходимо найти хрящевую суставную губу, обеспечивающую конгруэнтность суставных поверхностей, которая находится внутри полости сустава, т.к. суставная капсула прикрепляется по костному краю суставной впадины лопатки. Сустав простой, с тремя осями движения, причем здесь совершается ещё и движение circumductio. Плечевой сустав имеет обширные движения вследствие наличия только одной слабой связки, протягивающейся между клювовидным отростком и большим бугорком плечевой кости, и тонкой суставной капсулы. Для предотвращения вывихов он укрепляется мышцами плечевого пояса. Анатомической особенностью плечевого сустава является прохождение сухожилия длинной головки двуглавой мышцы плеча, окруженной синовиальным влагалищем, внутри полости сустава. Кроме этого, между сухожилием подлопаточной мышцы и капсулой сустава заложена подлопаточная сумка, имеющая связь с полостью сустава.
Локтевой сустав (art. cubiti) является сложным и состоит из трех отдельных суставов, окружённых одной суставной сумкой. В винтообразном по форме плечелоктевом суставе (art. humeroulnaris) совершаются сгибание и разгибание предплечья с одновременным скольжением лучевой кости по головке плечевой.
Проксимальный лучелоктевой сустав (art. radioulnaris proximalis) имеет цилиндрическую форму и, работая в комбинации с дистальным лучелоктевым суставом, обеспечивает вращение кисти. Суставная капсула прикрепляется по верхнему краю локтевой ямки сзади и верхнему краю венечной и лучевой спереди. Синовиальная оболочка выстилает все ямки мыщелков плечевой кости и образует выпячивание между головкой лучевой кости и кольцевой связкой.
На натуральном препарате нужно найти связки сустава: коллатеральную локтевую, коллатеральную лучевую и кольцевидную.
Дистальный лучелоктевой сустав (art. radioulnaris distalis) также цилиндрический. Особенностью его является наличие суставного диска, который соединяет концы лучевой и локтевой костей, отделяя локтевую кость от лучезапястного сустава.
Суставы кисти (artticulationes manus) соединяют предплечье с кистью. Это сложное комбинированное сочленение, состоящее из двух отделов: проксимального— лучезапястного сустава и дистального — среднезапястного сустава.
В образовании лучезапястного сустава (art. radiocarpea) принимают участие запястная суставная поверхность лучевой кости, которая дополняется хрящевым discus triangularis и образует суставную впадину, а суставная головка этого сустава образована проксимальной поверхностью ладьевидной, полулунной и трёхгранной костей. Это эллипсовидный сустав с двумя осями движения: сагиттальной и горизонтальной. Локтевая кость не принимает непосредственного участия в образовании сустава.
В комбинации с ним работает среднезапястный сустав (art. mediocarpea), образованный костями первого и второго ряда запястья кроме гороховидной. Он является шаровидным, однако, ввиду особенностей суставных поверхностей и большого количества крепких коротких связок, движения в нём резко ограничены (малоподвижный сустав). При рассмотрении натуральных препаратов необходимо найти коллатеральные, ладонные и тыльные связки укрепляющие их.
К запястно-пястным суставам (artt. carpometacarpea) относится запястно-пястный сустав большого пальца кисти (art. carpometacarpea pollicis). По форме он седловидный. В суставе возможны сгибание, разгибание, приведение, отведение и противопоставление. Другие запястно-пястные суставы по форме плоские, они укрепляются дорсальными и ладонными запястно-пястными связками, ligg. carpometacarpea palmaria et dorsalia.
Межпястные суставы (artt. intermetacarpeae) образуются между основаниями пястных костей, укреплены дорсальными и ладонными межкостными связками и межкостными пястными связками (lig. metacarpea dorsalia et palmaria, ligg. metacarpea interossea).
Пястно-фаланговые суставы (artt. мetacarpophalangeae) укрепляются одной ладонной и двумя коллатеральными связками (lig.palmare et lig. collaterale). Глубокая поперечная связка, lig. metacarpeum tansversum profundum, соединяет головки пястных костей.
Межфаланговые суставы кисти (artt. interphalangeae) по форме блоковидные, укреплены одной ладонной и двумя коллатеральными связками, lig. palmare et lig. collaterale.
При препаровке плечевого сустава удаляют мышцы, окружающие сустав (дельтовидную и др.), затем ножницами подсекают синовиальное влагалищное сухожилие длинной головки двуглавой мышцы плеча. Далее продольным разрезом по ходу сухожилия разрезают капсулу сустава, после чего раздвигают края капсулы и рассматривают суставные поверхности. Чтобы увидеть покрытую хрящом головку плечевой кости, следует повернуть плечевую кость кнаружи, при этом чётко определяется головка плечевой кости и суставная впадина лопатки, окаймленная хрящевой губой.
При препаровке локтевого сустава необходимо учитывать, что суставная капсула оставляет свободными надмыщелки плечевой кости, сзади охватывает локтевую ямку, а спереди включает в полость сустава венечную и лучевую ямки. С латеральной стороны она прикрепляется на шейке луча, образуя спереди выпячивание синовиальной оболочки. С медиальной стороны капсула прикрепляется по краю блоковой вырезки. Спереди и сзади капсула свободна, а с боков - укреплена связками. Для вскрытия капсулы сустава проводят два продольных разреза. Разрез по передненаружной поверхности сустава производят при согнутом локте, соответственно промежутку между латеральной головкой трёхглавой мышцы плеча и плечелучевой мышцей. При сгибании в суставе можно определить, что имеется сообщение между латеральной и медиальной частями.
При препаровке лучезапястного сустава сначала нужно найти связки укрепляющие сустав на тыльной, ладонной и боковых сторонах сустава. Потом нужно пересечь их и сделать поперечный разрез. Вскрыв полость, следует обратить внимание на то, что суставная сумка прикрепляется по краю суставных поверхностей костей. Найдите хрящ, который дополняет суставную запястную поверхность лучевой кости.
В конце самостоятельной работы студенты рассматривают рентгенограммы плечевого пояса и свободной верхней конечности, обращая внимание на особенности каждого сустава.
Плечевой сустав: контуры латерального угла лопатки, акромиальный и клювовидный ее отростки, щель плечевого сустава, суставная впадина лопатки и головка плечевой кости.
Локтевой сустав: контуры суставных поверхностей, суставные щели, проксимальный лучелоктевой сустав, проекция его тени в виде узкой полоски, перпендикулярной головке лучевой кости. Боковые рентгенограммы: определить блок и головку мыщелка плечевой кости, тени которых накладываются друг на друга. Тень блока плечевой кости напоминает цилиндр, по краю которого располагается полулунной формы рентгеновская суставная щель плечелоктевого сустава.
Лучезапястный сустав: на передне-задней рентгенограмме различать тени переднего ряда костей запястья, рентгеновскую щель сустава. Различать шиловидные отростки локтевой и лучевой костей. Суставы кисти: рентгеновская щель межзапястного сустава, рентгеновская щель межзапястно-пястных суставов. Боковая проекция суставной щели запястно-пястного сустава большого пальца в виде вогнутой полоски. Наличие сесамовидных костей в первом пястно-фаланговом суставе. Рентгеновские суставные щели межфаланговых суставов.
Особенности детского возраста
Плечевой сустав. Суставная впадина лопатки у новорождённого плоская, овальной формы, суставная губа невысокая. Суставная капсула натянута, срастается с короткой и хорошо развитой клювовидно-плечевой связкой, что ограничивает объем движений в суставе. В период первого детства суставная впадина приобретает форму, типичную для взрослого человека. Суставная капсула становится более свободной, клювовидно-плечевая связка удлиняется.
Локтевой сустав. У новорожденного локтевая и лучевая коллатеральные связки связаны с фиброзными волокнами туго натянутой суставной капсулы. Кольцевая связка лучевой кости у новорождённого слабая. Окончательное формирование капсулы и связок локтевого сустава происходит к началу подросткового периода.
Лучезапястный сустав, суставы кисти. У новорождённого фиброзная мембрана капсулы лучезапястного сустава тонкая, местами между отдельными пучками её волокон имеются промежутки, заполненные рыхлой клетчаткой. Суставной диск лучезапястного сустава непосредственно переходит в хрящевой дистальный эпифиз лучевой кости. Движения в лучезапястном суставе и суставах кисти ограничены вследствие недостаточного соответствия сочленяющихся костей (угловатая форма хрящевых закладок). Только к завершению периода окостенения костей кисти происходит полное (окончательное) формирование суставных поверхностей, капсул и связок её суставов.
Вопросы итогового контроля:
1. Строение грудино-ключичного сустава.
2. Анатомические особенности акромиально-ключичного сустава, его классификационная принадлежность.
3. Анатомические особенности плечевого сустава.
4. Части локтевого сустава, их суставные поверхности.
5. Движения, совершаемые в отдельных частях локтевого сустава.
6. Какие кости принимают участие в образовании лучезапястного сустава? Классификационная характеристика сустава.
7. Суставы кисти и объем движений в них.
8. Особенности суставов большого пальца
9. Тесты и ситуационные задачи по теме.
^ ПРОГРАММА САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ
| Учебные задания | Конкретизация заданий |
| 1. Изучить строение грудино-ключичного и акромиально-ключичного суставов. | 1. Найти суставные поверхности грудины, ключицы и лопатки. 2. Дать их классификационную характеристику. 3. Найти связки этих суставов. |
| 2. Изучить строение плечевого сустава. | 1. Найти суставные поверхности лопатки и плечевой кости. 2. Дать их классификационную характеристику. 3. Охарактеризовать особенности сустава. |
| 3. Изучить строение локтевого сустава. | 1. Найти составные части локтевого сустава и суставные поверхности костей. 2. Дать их классификационную характеристику. 3. Найти связки сустава. |
| 4. Изучить строение лучезапястного и среднепястного суставов. | 1. Найти сочленяющиеся поверхности этих суставов. 2. Дать их классификационную характеристику. 3. Найти связки суставов. |
| 5. Изучить строение суставов кисти. | 1. Дать название суставам кисти. 2. Найти сочленяющиеся поверхности суставов кисти. 3. Дать общую характеристику связок этих суставов. |
| 6. Рассмотреть рентгенограммы суставов плечевого пояса и свободной верхней конечности. | 1. Найти суставные поверхности и рентгенологические суставные щели каждого из изученных суставов. |
По всем пунктам самостоятельной работы сделать записи в рабочих тетрадях (написать словарь анатомических терминов, описать изучаемые суставы по схеме).
Отпрепарировать соединения верхней конечности:
– грудинно-ключичный сустав;
– акромиально-ключичный сустав;
– плечевой сустав;
– локтевой сустав;
– лучезапястный сустав;
– соединения костей кисти.
При самоподготовке обязательно использовать учебные практикумы «Введение в анатомию. Опорно-двигательный аппарат», «Артросиндесмология»», лекции и на сайте кафедры анатомии www.anatomycsmu.at.ua.
^ Тема 8. СОЕДИНЕНИЯ КОСТЕЙ ПОЯСА И СВОБОДНОЙ НИЖНЕЙ КОНЕЧНОСТИ. ТАЗ В ЦЕЛОМ. Половые и возрастные особенности таза.
Рассматриваемые вопросы
Классификация соединений костей нижних конечностей. Соединения тазового пояса: синдесмозы, лобковый симфиз, крестцово-подвздошный сустав. Таз в целом: его строение, основные размеры. Возрастные, половые, индивидуальные особенности таза. Соединения свободной нижней конечности: тазобедренный сустав, коленный сустав, соединения костей голени, голеностопный сустав, суставы стопы. Рентгенанатомия соединений костей нижних конечностей.
^ Актуальность темы
Костный таз выполняет несколько основных функций:
1) защитную - для внутренних органов, расположенных в нём.
2) опорную - перенесение тяжести всей вышележащей части тела на нижние конечности.
3) женский таз является основой родового канала.
При соединении двух тазовых костей и крестца встречаются практически все виды соединений: синдесмозы (связки и мембраны), синостозы, гемиартроз и диастозы.
Знание соединений костей таза необходимо врачам многих специальностей: травматологам, хирургам, акушерам, гинекологам и др. Особую важность в гинекологии имеет определение размеров таза, его продольной оси и угла наклона (определения тактики ведения родов). Тазобедренный сустав обеспечивает движения нижней конечности относительно туловища. Возрастные изменения костной системы ведут к частным переломам шейки бедренной кости(внутрисуставные переломы), что необходимо учитывать травматологам.
Коленный сустав является самым большим и вместе с тем наиболее сложным из всех сочленений. Это обусловлено тем, что именно в этом месте сочленяются самые длинные рычаги нижней конечности (бедро и кости голени), совершающие наибольший размах движений при ходьбе. Соединения костей стопы (голеностопный, суставы предплюсны и других частей стопы) обеспечивает её функционирование в виде упругого подвижного свода, что является характерным признаком для человека, обусловленным его прямохождением. В связи с этим изучение соединений стопы необходимо врачу любого профиля для оказания правильной медицинской помощи при нарушениях их нормального функционирования. Основой этого является умение анализировать рентгенограммы нижней конечности.
^ Учебно-целевые задачи
Изучить анатомическое строение крестцово- подвздошных суставов, лобкового симфиза. Найти 2 отдела таза: большой таз и малый. Научить студентов определять размеры большого и малого таза. Научить студентов различать мужской и женский тазы. Изучить строение тазобедренного сустава, его клинико-анатомические особенности в различные возрастные периоды. Научить студентов описывать рентгенограммы таза, тазобедренного сустава. Изучить анатомическое строение коленного сустава и соединений костей стопы. Дать их классификационную характеристику, определить их биомеханику и особенности строения. Научиться анализировать рентгенограммы нижней конечности. Знать отличия стопы человека от стопы животных, свод стопы и их функциональное значение.
Студент должен знать:
– латинскую терминологию данной темы;
– строение тазовой и бедренной костей;
– строение крестцово-подвздошного сочленения;
– строение лобкового симфиза;
– собственные связки таза;
– 2 отдела таза: большой таз и малый, границу между ними;
– размеры большого и малого таза;
– продольную ось таза, угол наклона таза;
– половые особенности таза;
– строение тазобедренного сустава;
– рентгенологическое изображение таза и тазобедренного сустава.
– строение костей голени и стопы;
– характеристику коленного сустава: название, суставные поверхности, классификационную характеристику, связки, особенности строения;
– характеристику голеностопного сустава: название, суставные поверхности, классификационную характеристику, связки, особенности строения;
– характеристику соединений костей стопы: название суставов, суставные поверхности, классификационную характеристику, связки, особенности строения;
– продольные и поперечные своды стопы, их функциональное значение;
– рентгенограммы нижней конечности.
Студент должен уметь назвать и показать:
– правильное функциональное положение тазобедренного сустава;
– принадлежность тазобедренного сустава к правой или левой конечности;
– крестцово-подвздошное сочленение по схеме;
– лобковый симфиз;
– границу между большим и малым тазом;
– размеры большого и малого газа на костном препарате;
– угол наклона таза;
– половую принадлежность таза на костном тазу;
– тазобедренный сустав по схеме;
– правильное функциональное положение коленного сустава и соединений стопы на скелете;
– принадлежность коленного сустава к правой или левой нижней конечности;
– сочленяющиеся поверхности костей голени и стопы на костях скелета;
– места прикрепления суставных капсул и связок каждого сочленения костей голени и стопы на костях скелета;
– виды движения в голеностопном суставе и суставах стопы;
– особенности суставов голени и стопы на основании их строения;
– рентгенограммы соединений костей нижней конечности;
– препарировать соединения костей нижней конечности.
Вопросы контроля исходного уровня знаний:
1. Строение грудино-ключичного сустава, его характеристика по схеме.
2. Строение акромиально-ключичного сустава, его характеристика по схеме.
3. Собственные связки лопатки, их функции.
4. Строение плечевого сустава, его характеристика по схеме.
5. Анатомо-функциональные особенности плечевого сустава.
6. Строение локтевого сустава, его характеристика по схеме.
7. Строение лучезапястного сустава, его характеристика
8. Движения кисти: сгибание, разгибание, приведение, отведение, ротация – в каких суставах совершается.
9. Среднезапястный сустав по схеме.
10. Суставы кисти, их общая характеристика.
11. Особенности запястно-пястного сустава большого пальца.
12. Особенности скелета кисти, характерные для современного человека.
13. Рентгенограммы плечевого пояса и свободной верхней конечности.
14. Суставные поверхности крестца.
15. Части тазовой кости, участвующие в образовании соединений с крестцом и бедренной костью.
16. Строение проксимального эпифиза бедренной кости.
17. Методика препарирования крестцово-подвздошного и тазобедренного суставов.
18. Большой и малый таз, границы между ними, стенки большого таза
19.Чем образованы стенки малого таза?
20. Чем ограничены верхняя и нижняя апертуры таза?
21. Каковы половые отличия в строении таза?
Практическое оснащение занятия: скелет, препараты предыдущего занятия, отдельные кости таза и нижней конечности, суставы нижней конечности (крестцово-подвздошный сустав, лобковый симфиз, тазобедренный сустав, коленный сустав, межберцовый сустав, голеностопный сустав, соединения костей стопы), рентгенограммы скелета.
^ Самостоятельная работа студентов
В течение самостоятельной работы студенты с помощью учебника, атласа, методических разработок, таблиц, схем, на натуральных препаратах, компьютерных обучающих и контролирующих программ в электронном читальном зале кафедры и университета, с использованием методических изданий кафедры, под контролем и при консультации преподавателя, изучают соединения костей пояса и свободной нижней конечности. Таз в целом.
В соединении костей таза и свободной нижней конечности отмечаются все виды соединений – как непрерывные, так и прерывные.
1. Непрерывные соединения представлены:
а) синдесмозами в виде связок и мембран:
- связки (подвздошно-поясничная связка, крестцово-остистая связка, крестцово-бугорная связка);
- мембрана (запирательная мембрана, запирает одноименное отверстие).
б) синхондрозами:
- лобковый симфиз;
- соединение костей таза у детей.
в) синостозами:
- соединение костей таза у взрослых.
2. Прерывные соединения:
- крестцово-подвздошный сустав.
Необходимо найти суставные поверхности крестца и подвздошной кости, определить вид сустава и его функции Найти места прикрепления суставной капсулы и на натуральных препаратах найти связки, укрепляющие сустав. Необходимо обратить внимание, что сустав относится к «тугим», с общей подвижностью костей 4-10°.
Соединение между двумя лобковыми костями (symphysis pubica) осуществляется по типу полусустава в связи с необходимостью увеличить размеры малого таза в родах при прохождении головки плода через полость костного малого таза.
При рассмотрении вопроса «таз в целом», прежде всего, определяют стенки большого и малого таза, а также границу между ними, которая проходит по пограничной линии (linea terminalis). Затем необходимо определить размеры таза, пользуясь приведенной ниже схемой.
^ РАЗМЕРЫ ТАЗА

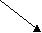
Размеры большого таза
Размеры малого таза
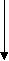
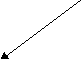
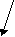

Размеры входа
Размеры выхода








Определяют размеры на препарате костного таза, после чего соединяют середины прямых размеров и получают ось таза, в виде кривой, вогнутой кпереди линии.
Потом необходимо найти угол наклона таза (inclinatio pelvis), который у женщин больше чем у мужчин и зависит от вертикального положения тела (при сидячем положении таз находится почти горизонтально).
Необходимо обратить внимание на половые отличия таза, которые резко начинают проявляться в период полового созревания: кости женского таза тоньше и более гладкие, крылья подвздошных костей более развёрнуты в стороны, вход в таз имеет поперечно-овальную форму, мыс менее выступает вперёд, крестец относительно шире и более плоский, тазовый выход шире, место схождения нижних ветвей лобковых костей у женщин имеет форму дуги. В общем, тазовая полость у женщин по форме больше приближается к цилиндру, а у мужчин имеет воронкообразную форму.
При рассмотрении тазобедренного сустава (art. coxae) определяют его правильное анатомическое положение и принадлежность к правой или левой нижней конечности. Отметить, что он относится к ореховидным суставам (art. cotilica) и площадь суставной поверхности полулунной поверхности вертлужной впадины дополняется хрящевой губой. Суставная капсула прикрепляется таким образом, что внутри сустава располагаются головка и шейка бедренной кости, а вертелы остаются вне полости сустава. Капсула не везде одинаковой толщины в связи с вплетением в неё фиброзных волокон zona orbicularis. Связки тазобедренного сустава делятся на внутрисуставные и внесуставные. Внесуставные связки идут от лобковой, седалищной и подвздошной костей к бедренной. Среди внутрисуставных важное значение имеет связка головки бедра (lig. capitis femoris), т.к. в ней проходит артерия, кровоснабжающая головку бедренной кости. При разрыве этой связки возникает внутрисуставной некроз головки бедренной кости.
Необходимо обратить внимание на наличие bursa iliopectinеa (подвздошно-гребешковой сумки), которая располагается между подвздошно-поясничной мышцей и капсулой сустава и часто сообщается с полостью сустава.
В конце занятия студенты знакомятся с рентгенограммами таза и тазобедренного сустава, находят на них их составные части и рентгеновские щели крестцово-подвздошного, тазобедренного суставов и лобкового симфиза.
В течение самостоятельной работы студенты с помощью атласа, учебника на натуральных препаратах под контролем и при консультации преподавателя изучают строение коленного сустава, суставов стопы и рентгенограммы скелета.
Сначала определяют правильное анатомическое положение изучаемых суставов на скелете и принадлежность их к правой или левой нижней конечности. При рассмотрении коленного сустава (art. genus) необходимо отметить, что это комплексный сустав, а по форме суставных поверхностей - блоковидно-вращательный. Суставные поверхности мыщелков бедра представляют отрезки эллипсоида. Слабо вогнутые верхние суставные поверхности большеберцовой кости дополняются двумя хрящевыми менисками: латеральным и медиальным. Своими утолщёнными краями они срастаются с суставной сумкой. Суставная сумка, прикрепляясь к бедренной кости, оставляет надмыщелки её свободными. Связки, укрепляющие сустав, делятся на две группы: внесуставные и внутрисуставные. Внесуставные связки располагаются на передней, задней и боковых поверхностях сустава и имеют следующие особенности: медиальная коллатеральная связка срастается с капсулой сустава, lig. patellae является сухожилием четырёхглавой мышцы бедра, a lig. popliteum obliquum на задней поверхности сустава — одним из З-х конечных пучков сухожилия полуперепончатой мышцы.
Внутрисуставные крестообразные связки связывают внутренние края мыщелков бедра с передним и задним межмыщелковыми полями большеберцовой кости. Хрящевые мениски и крестообразные связки делят полость коленного сустава на переднюю и заднюю части (связки) и верхний и нижний отделы (мениски), что препятствует распространению инфекции в случае воспаления.
Коленный сустав имеет наибольшее количество сумок. На передней поверхности: наднадколенниковая сумка (между бедренной костью и сухожилием четырёхглавой мышцы бедра), поднадколенниковая сумка (между местами нижнего прикрепления lig. patellae и большеберцовой костью), подкожная преднадколенниковая сумка, подфасциальная преднадколенниковая сумка, преднадколенниковая подсухожильная сумка (под апоневротическим растяжением четырехглавой мышцы бедра). На задней поверхности: под местами прикрепления почти всех мышц.
На рентгенограмме коленного сустава «рентгеновская суставная щель» является самой широкой во всём костно-суставном аппарате человека, т.к. она соответствует кроме истинной щели сустава ещё и хрящевым менискам.
Стопа представляет собой сложный артрологический комплекс, в котором кости соединены между собой при помощи малоподвижных соединений, укрепляющихся мощным связочным аппаратом.
При рассмотрении костей стопы, все сочленения между ними можно разбить на 4 группы:
1. Сочленение стопы с голенью;
2. Сочленения между костями предплюсны;
3. Сочленения между предплюсной и плюсной;
4. Сочленения костей пальцев.
Соединение костей голени с таранной костью образует art. talocruralis. Сустав относится к одноосным, однако в силу того, что задний участок блока таранной кости более узкий и не так крепко охватывается вилкой костей голени, при подошвенном сгибании возможно приведение, комбинирующееся с супинацией, и отведение — с пронацией в пределах 17°.
Кости предплюсны соединяются между собой 4-мя суставами: подтаранным (art. subtalaris), таранно-пяточно-ладьевидным (art. talocalcaneonavicularis), пяточно-кубовидным (аrt. calcaneocuboidea) и клиновидно-ладьевидным (art. cuneonavicularis). Каждый из этих суставов имеет свою суставную сумку. Эти суставы укреплены крепкими подошвенными, тыльными и межкостными связками. Выделяют ещё один сустав - поперечный сустав Шопара, играющий важную роль в соединении стопы (art. tarsi transversa). Он укреплён короткой крепкой связкой lig. bifurcatum, которая имеет две части: пяточно-ладьевидную и пяточно-кубовидную связки. При её повреждении стопа отвисает, что используется хирургами при необходимости широкого расхождения суставных поверхностей при операции вычленения стопы в этом суставе.
Движения в этих суставах совершаются по типу скольжения, а все вместе суставы обеспечивают движения вокруг трёх осей: сагиттальной, фронтальной и вертикальной.
Предплюсно-плюсневые суставы (artt. tarsometatarseae), или суставы Лисфранка, образованы тремя клиновидными костями, кубовидной и I-V плюсневыми костями, суставные поверхности плоские, суставы укреплены тыльными, подошвенными и межкостными связками. Медиальная межкостная предплюсно-плюсневая связка является «ключом» этих суставов: после её рассечения полностью открывается суставная щель. Предплюсневые суставы являются одним из уровней возможной ампутации стопы в хирургической практике.
Межплюсневые суставы (art. intermetatarsea) образуются между основаниями II-V плюсневых костей, часто сообщаются с полостью предплюcно-плюсневых суставов.
Соединения костей пальцев стопы: плюсно-фаланговые сочленения (artt. metatarsophalangeae) и межфаланговые (artt. interphalangeae pedis). По характеру своего устройства и связочному аппарату походят на аналогичные сочленения кисти, однако движения значительно ограничены.
Рассматривая стопу в целом, студенты должны знать, что кости стопы, соединённые при помощи тугих суставов, образуют твёрдую основу стопы, которая функционирует как упругий подвижный свод. Для укрепления свода решающую роль играет длинная подошвенная связка (lig. plantare longum).В сводчатом строении стопы выделяют пять продольных сводов и один поперечный, который соединяет передние части продольных сводов. Костный свод держится мышцами и фасциями. При ослаблении этого аппарата свод опускается и стопа уплощается (плоская стопа), что вызывает болезненные явления.
При препаровке тазобедренного сустава необходимо отпрепарировать окружающие мышцы и выделить повздошно – бедренную, седалищно-бедренную, лобково-бедренную связки и определить место нахождения круговой зоны (по разнице в толщине капсулы в различных её участках). Для вскрытия тазобедренного сустава капсулу можно рассечь по задней поверхности (разрез соответствует проекции шейки бедра). Однако, этот разрез не позволяет рассмотреть все внутрисуставные компоненты. Более демонстративен циркулярный разрез, проведённый через середину капсулы. Верхнюю и нижнюю части капсулы максимально откидывают, при этом видны места прикрепления капсулы: по краю вертлужной впадины, по межвертельной линии и межвертельному гребню. Перерезав связку головки бедра, выводят ее из вертлужной впадины, после чего отчётливо видны все составные компоненты сустава (хрящевая губа, поперечная связка вертлужной впадины, полулунная суставная поверхность, расширенное основание связки головки бедра). Обращают внимание на то, что синовиальная оболочка выстилает изнутри фиброзный слой капсулы, покрывает внутрисуставную часть шейки бедра, наружную поверхность вертлужной губы, связку головки бедра.
При препарировании коленного сустава послойно удаляют кожу, подкожную клетчатку, поверхностную фасцию и, по возможности, находят подкожную и подфасциальную преднадколенниковые сумки. Отсепаровывают связку надколенника и ищут наднадколенниковую, поднадколенниковую и подсухожильную преднадколенниковую сумки. Для изучения внутрисуставных образований коленного сустава его вскрывают дугообразным разрезом. Разрез начинают на 2 см ниже суставной линии и проводят кнутри от малоберцовой коллатеральной связки, поднимаясь на 2-3 см выше надколенника. Затем его продолжают вертикально по переднему краю большеберцовой коллатеральной связки. Надколенник вместе с мягкими тканями отворачивают книзу, отслаивают надколенниковую связку по её задней поверхности до места ее прикрепления к бугристости большеберцовой кости.
Голеностопный сустав: отсепаровывают окружающие его образования и обнажают капсулу. Вскрытие полости сустава производится путём рассечения передней части медиальной связки и прилежащего отдела капсулы до передней таранно-малоберцовой связки. Разрез производится в положении подошвенного сгибания. Сзади капсула голеностопного сустава рассекается вертикальным разрезом, проходящим между лодыжками. В этом положении лучше видны суставные поверхности.
Препарировать стопу можно одновременно с передней областью голени т.к мыщцы,сосуды и нервы, начинаются на голени, заканчиваются на стопе. Поэтому все эти образования препарируют целиком от начала до конца. Можно сразу после окончания работы над передней поверхностью голени приступить к тылу стопы и закончить препарирование на подошве стопы. При препарировании тыла стопы конечность укладывается в нормальном положении, стопа несколько сгибается.
Линии разрезов:
- Первый разрез проводится поперечно над основанием лодыжек.
- Второй разрез поперечный, слегка выпуклый дистально, проводится чуть проксимальнее межпальцевых промежутков.
- Третий разрез продольный проводится от переднего края большеберцовой кости к первому межпальцевому промежутку до встречи с дистальным поперечным разрезом.
Препарирование подошвы стопы несколько затруднено в связи с тем, что ткани подошвы плотные и отдельные слои сращены друг с другом. Для удобства препарирования стопы следует приподнять, уложить на подставку. Следует расположится напротив подошвы.
Линии разрезов:
- Первый разрез поперечный, соответствует нижнему разрезу задней поверхности голени, проводится на 3 см выше верхушки латеральной лодыжки. Рассекается только кожа.
- Второй разрез дугообразный, проводится в поперечном направлении, отступя 1-1,5 см от подошвенно-пальцевой складки.Рассекается только кожа.
- Третий разрез идет от средины первого пальца до пятки и далее, огибая пятку, по латеральному краю стопы до дистального поперечного разреза, с которым соединяется у основания мизинца.
Всеми разрезами рассекается только кожа. После этого идет препарирование лоскутов, поверхностных образований, подапоневротических образований, глубоких образований и выделяют выше описанные суставы стопы. Однако в каждом конкретном случае, учитываем методические установки кафедры, преподаватель может индивидуализировать подход к препарированию областей по своему усмотрению.
Приступая к описанию рентгеновских снимков, следует вспомнить общие принципы рентгенологических методов исследования. Следует знать, что рентгеновское изображение - это теневое изображение тканей, плоскостное изображение отдельных частей скелета. Затем студенты приступают к изучению изображений отдельных костей и суставов на рентгенограммах, пользуясь описаниями рентгенологического изображения костей и суставов в учебнике и материалом лекции.
При изучении отдельных рентгенограмм необходимо научиться различать на них изображения следующих элементов суставов:
Суставы таза: следует различать тело, крыло, гребень подвздошной кости, крестцово-подвздошный сустав, рентгеновскую щель лобкового симфиза. Тазобедренный сустав (прямая проекция): контуры вертлужной впадины, головки бедренной кости, суставную щель.
На рентгенограммах коленного сустава (прямая и боковая проекция), вследствие наличия менисков, рентгеновская суставная щель имеет большую высоту. Примерно в средней части суставная щель изогнута под межмыщелковым возвышением большеберцовой кости. Четко виден на снимках надколенник, который наслаивается на дистальный эпифиз бедренной кости; между медиальным и латеральным мыщелками бедренной кости находится более светлый участок, соответствующий межмыщелковой ямке. Мениски видны только при специальном исследовании.
Голеностопный сустав: рентгеновская щель сустава в виде буквы «П», латеральная и медиальная лодыжки. В боковой проекции наружная лодыжка несколько больше внутренней. Тени их накладываются друг на друга. Подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный, клиновидно-ладьевидный, предплюсно-плюсневые суставы различаются в виде четких линейных просветлений различной ширины и формы. У головки первой плюсневой кости видны две округлые небольшие, четко очерченные тени двух сесамовидных костей.
Особенности детского возраста
Тазобедренный сустав. Вертлужная впадина у новорожденного овальной формы, глубина её значительно меньше, чем у взрослого. Вследствие небольшой глубины вертлужной впадины большая часть головки бедренной кости расположена выше этой впадины. Суставная капсула тонкая, натянутая, подвздошно-бедренная связка развита хорошо; короткая седалищно-бедренная связка еще не сформировалась. С ростом тазовой кости в толщину и формированием края вертлужной впадины в периоде первого детства головка бедренной кости глубже погружена в полость сустава, круговая зона смещается в сторону шейки бедренной кости. В подростковом возрасте круговая зона уже занимает положение, типичное для взрослого человека (окружает шейку бедра).
^ Коленный сустав. Медиальный и латеральный мыщелки бедренной кости новорожденного почти одинакового размера, суставная капсула плотная, подколенные связки не сформированы, а мениски представляют собой тонкие соединительно-тканные пластинки. Короткие крестообразные связки коленного сустава в этот период ограничивают размах движений в суставе. В период второго детства мыщелки бедренной кости принимают форму, типичную для взрослого человека. Надколенниковая сумка у новорождённого не сообщается с полостью сустава, она формируется в течение первых лет жизни, но в 6% случаев эта сумка остается и у взрослого независимой от полости коленного сустава.
^ Голеностопный сустав и суставы стопы. Капсула голеностопного сустава новорожденного очень тонкая, связки развиты слабо, особенно медиальная (дельтовидная). Линия поперечного сустава предплюсны почти прямая (у взрослого S-образной формы). С момента начала стояния, хождения и окостенения костей стопы происходят укрепление и окончательное формирование суставных поверхностей, связочного аппарата и сводов стопы.
Вопросы итогового контроля:
1. Суставные поверхности крестца.
2. Части тазовой кости, участвующие в образовании соединений между крестцом и бедренной костью.
3. Какие кости участвуют в образовании крестцово-подвздошного сустава?
4. Классификационная характеристика крестцово-подвздошного сустава.
5. Особенности крестцово-подвздошного сустава.
6. Чем образованы стенки малого таза?
7. Классификация размеров таза.
8.Что такое угол наклона таза?
9. Составные части тазобедренного сустава. Его классификационная характеристика.
10. Внутрисуставные связки тазобедренного сустава.
11. Практическое назначение размеров таза.
12. Коленный сустав: название суставных поверхностей, классификационная характеристика.
13. Основные особенности коленного сустава: наличие сумок, внутрисуставных образований.
14. Суставы стопы: название, общая характеристика укрепляющих связок, виды движений.
15. Поперечный сустав Шопара: название его составных частей, характеристика основной связки, значение сустава.
16. Стопа в целом: продольные и поперечный своды стопы, их строение и значение.
17. Рентгенограммы крестцово-подвздошного, тазобедренного, коленного суставов и суставов стопы.
18. Тесты и ситуационные задачи по теме.
^ ПРОГРАММА САМОСТОЯТЕЛЬНОЙ ПОДГОТОВКИ
| Учебные задания | Конкретизация заданий |
| 1. Изучить крестцово-подвздошный сустав. | 1. Рассмотреть и назвать суставные поверхности. 2. Определить вид сустава. 3. Назвать виды движения. 4. Найти укрепляющие его связки. 5. Назвать особенности этого сустава. |
| 2. Изучить строение лобкового симфиза. | 1. Найти суставные поверхности. 2. Рассмотреть строение полусустава. |
| 3. Изучить строение костного таза. | 1. Найти стенки большого и малого таза. 2. Найти границу между большим и малым тазом. 3. Определить размеры таза. 4. Найти продольную ось таза и угол наклона. 5. Определить половые различия. |
| 4. Изучить строение тазобедренного сустава. | 1. Найти суставные поверхности. 2. Определить вид сустава. 3. Назвать виды движения в суставе. 4. Назвать особенности этого сустава. |
| 5. Рассмотреть рентгенограммы. | 1. Найти тазовую, бедренную кости. 2. Найти рентгеновские суставные щели подвздошно- крестцовых суставов, лобкового симфиза, тазобедренного сустава. |
| 6. Изучить коленный сустав. | 1. Дать название, найти сочленяющиеся поверхности костей, дать классификационную характеристику, определить виды движений, найти вне- и внутрисуставные связки. |
| 7. Изучить голеностопный сустав | 1. Дать название, найти сочленяющиеся поверхности, дать классификационную характеристику, определить виды движений и их особенности, найти укрепляющие связки. |
| 8. Изучить суставы стопы | 1. Дать название всем суставам стопы, найти сустав Шопара. 2. Определить особенности движения в них. 3. Дать общую характеристику связок. |
| 9. Изучить стопу в целом. | 1. Найти продольные и поперечный своды стопы. |
| 10. Рассмотреть рентгенограммы костей и суставов скелета туловища, конечностей и черепа. | 1. На рентгенограммах отдельных суставов найти сочленяющиеся кости, "рентгенологическую" суставную щель, особенности рентгенологического изображения суставов. |
По всем пунктам самостоятельной работы сделать записи в рабочих тетрадях (написать словарь анатомических терминов, описать изучаемые суставы по схеме).
Отпрепарировать соединения нижней конечности:
– крестцово-подвздошный сустав;
– тазобедренный сустав;
– коленный сустав;
– соединение костей голени (межберцовый сустав);
– голеностопный сустав;
– соединения костей стопы.
Для обобщения и закрепления материала по третьему смысловому модулю используйте учебно-методическое пособие «Артросиндесмология», а также вопросы текущего контроля смыслового моодуля 3, тестовые задания, ситуационные задачи и эталоны ответов по разделу «Артросиндесмология».
При самоподготовке обязательно использовать учебные пособия «Введение в анатомию. Опорно-двигательный аппарат», «Артросиндесмология», лекции и на сайте кафедры анатомии www.anatomycsmu.at.ua.
^ ВОПРОСЫ ТЕКУЩЕГО КОНТРОЛЯ СМЫСЛОВОГО МОДУЛЯ 3 ПО АНАТОМИИ ОПОРНО ДВИГАТЕЛЬНОГО АППАРАТА.
Смысловой модуль 3. Соединение костей скелета (артросиндесмология).
Студент должен назвать (охарактеризовать) и продемонстрировать:
1. Классификация соединений костей.
2. Классификация непрерывных соединений.
3. Амфиартрозы.
4. Разновидности синартрозов
5. Разновидности синдесмозов.
6. Разновидности швов (в т.ч. по форме и расположению)
7. Разновидности синхондрозов.
8. Основные элементы сустава.
9. Дополнительные элементы суставов.
10. Простые суставы.
11. Сложные суставы.
12. Комбинированные суставы.
13. Комплексные суставы.
14. Одноосные суставы, их разновидности.
15. Двухосные суставы, их разновидности.
16. Многоосные суставы, их разновидности.
17. Цилиндрические суставы и движения возможные в них.
18. Блоковидные суставы и движения возможные в них.
19. Элипсовидные суставы и движения возможные в них.
20. Мыщелковые суставы и движения возможные в них.
21. Седловидные суставы и движения возможные в них.
22. Шаровидные суставы и движения возможные в них
23. Плоские суставы и движения возможные в них
24. Классификацию суставов, по числу суставных поверхностей.
25. Классификацию суставов, по форме суставных поверхностей.
26. Классификацию суставов, по функции.
27. Гемиартрозы.
28. Синостозы.
29. На рентгенограмме рентгенологическую суставную щель. Ее отличия от анатомической суставной щели.
30. Синдесмозы тел позвонков.
31. Синхондрозы тел позвонков.
32. Синостозы тел позвонков.
33. Синдесмозы дуг позвонков.
34. Синдесмозы отростков позвонков.
35. Диартрозы отростков позвонков.
36. Суставные поверхности дугоотростчатых суставов.
37. Движения, возможные в дугоотростчатых суставах.
38. Выйную связку.
39. Суставные поверхности крестцово-копчикового соединения.
40. Связки, укрепляющие крестцово-копчиковое соединение.
41. Возрастные и половые особенности крестцово-копчикового соединения.
42. Суставные поверхности атланто-осевых суставов.
43. Суставные поверхности срединного атланто-осевого сустава.
44. Основные связки, укрепляющие срединный атланто-осевой сустав.
45. Вспомогательные связки, укрепляющие срединный атланто-осевой сустав.
46. Связки, укрепляющие зуб.
47. Движения, осуществляемые в срединном атланто-осевом суставе.
48. Срединный атланто-осевой сустав и дайте его характеристику (по классификациям).
49. Суставные поверхности боковых атланто-осевых суставов.
50. Связки, укрепляющие боковые атланто-осевые суставы.
51. Движения, осуществляемые в боковых атланто-осевых суставах.
52. Суставные поверхности атланто-затылочного сустава.
53. Связки, укрепляющие атланто-затылочный сустав.
54. Движения, осуществляемые в атланто-затылочном суставе.
55. Изгибы позвоночного столба.
56. Движения, возможные в позвоночном столбе.
57. Синдесмозы грудной клетки.
58. Синхондрозы и симфизы грудной клетки.
59. Диартрозы грудной клетки.
60. Суставные поверхности соединений головок ребер с позвонками.
61. Внутрисуставной элемент соединений головок ребер с позвонками.
62. Связки, укрепляющие соединения истинных ребер с грудиной.
63. Суставные поверхности соединений ребер с позвонками.
64. Связки, укрепляющие соединения ребер с позвонками.
65. Виды соединений костей черепа.
66. Суставные поверхности височно-нижнечелюстного сустава.
67. Границы прикрепления капсулы височно-нижнечелюстного сустава.
68. Поддерживающий аппарат нижней челюсти.
69. Дополнительные элементы виочно-нижнечелюстного сустава.
70. Связки, укрепляющие височно-нижнечелюстной сустав.
71. Движения, возможные в височно-нижнечелюстном суставе.
72. Височно-нижнечелюстной сустав и дайте его характеристику (по классификациям).
73. Синдесмозы черепа.
74. Синхондрозы черепа.
75. Роднички черепа.
76. Сроки окостенения родничков
77. Суставные поверхности грудинно-ключичного сустава.
78. Границы прикрепления капсулы грудинно-ключичного сустава.
79. Дополнительные элементы грудинно-ключичного сустава.
80. Связки, укрепляющие грудинно-ключичный сустав.
81. Движения, возможные в грудинно-ключичном суставе.
82. Грудинно-ключичный сустав и дайте его характеристику (по классификациям).
83. Суставные поверхности акромиально-ключичного сустава.
84. Границы прикрепления капсулы акромиально-ключичного сустава.
85. Дополнительные элементы акромиально-ключичного сустава.
86. Связки, укрепляющие акромиально-ключичный сустав.
87. Движения, возможные в акромиально-ключичном суставе.
88. Связки лопатки.
89. Кости, образующие плечевой сустав.
90. Суставные поверхности плечевого сустава.
91. Границы прикрепления капсулы плечевого сустава.
92. Связки, укрепляющие плечевой сустав.
93. Сухожилие, проходящее через полость плечевого сустава.
94. Дополнительные элементы плечевого сустава.
95. Движения, возможные в плечевом суставе.
96. Плечевой сустав и его характеристику (по классификациям).
97. Кости, образующие локтевой сустав.
98. Суставные поверхности локтевого сустава.
99. Соединения, входящие в состав локтевого сустава.
100. Суставные поверхности плече-локтевого соединения.
101. Суставные поверхности плече-лучевого соединения.
102. Суставные поверхности проксимального луче-локтевого соединения.
103. Границы прикрепления капсулы локтевого сустава.
104. Связки, укрепляющие локтевой сустав.
105. Движения, возможные в локтевом суставе.
106. Локтевой сустав и его характеристику (по классификациям).
107. Соединения между костями предплечья.
108. Суставные поверхности дистального луче-локтевого соединения.
109. Движения, возможные в луче-локтевых суставах.
110. Кости, участвующие в образовании лучезапястного сустава.
111. Суставные поверхности лучезапястного сустава.
112. Границы прикрепления капсулы луче-запястного сустава.
113. Связки, укрепляющие луче-запястный сустав.
114. Вспомогательные элементы лучезапястного сустава.
115. Движения, возможные в лучезапястном суставе.
116. Лучезапястный сустав и его характеристику (по классификациям).
117. Мелкие суставы кисти.
118. Связки, укрепляющие межфаланговые суставы кисти.
119. Связки ладони.
120. Структуры, образующие канал запястья.
121. Движения, возможные в запястно-пястном суставе большого пальца.
122. Движения, возможные в запястно-пястных суставах.
123. Суставные поверхности крестцово-подвздошного сустава.
124. Границы прикрепления капсулы крестцово-подвздошного сустава.
125. Связки, укрепляющие крестцово-подвздошный сустав.
126. Синдесмозы таза.
127. Синхондрозы таза.
128. Синостозы таза.
129. Отверстия, которые образуются связками таза.
130. Соединение между лобковыми костями, какие связки его укрепляют.
131. Границу малого и большого таза и элементы, которые ее образуют.
132. Нижнюю апертуру таза и элементы, которые ее образуют.
133. Distantia spinarum.
134. Distantia cristarum.
135. Distantia trochanterica.
136. Conjugata vera (gynecologica) представляет собой ...
137. Прямой размер входа в малый таз.
138. Поперечный размер входа в малый таз.
139. Косой диаметр входа в малый таз.
140. Прямой размер выхода из полости малого таза.
141. Поперечный размер выхода из полости малого таза.
142. Кости, участвующие в образовании тазобедренного сустава.
143. Суставные поверхности тазобедренного сустава.
144. Границы прикрепления капсулы тазобедренного сустава.
145. Внутрисуставные элементы тазобедренного сустава.
146. Внутрисуставные связки тазобедренного сустава.
147. Связки, укрепляющие тазобедренный сустав.
148. Движения, возможные в тазобедренном суставе.
149. Тазобедренный сустав и его характеристику (по классификациям).
150. Кости, участвующие в образовании коленного сустава.
151. Суставные поверхности коленного сустава.
152. Границы прикрепления капсулы коленного сустава.
153. Внутрисуставные элементы коленного сустава.
154. Внутрисуставной связочный аппарат коленного сустава.
155. Связки подколенной области.
156. Внесуставной связочный аппарат коленного сустава.
157. Синовиальные сумки, расположенные в области коленного сустава.
158. Связку, являющуюся продолжением четырехглавой мышцы бедра.
159. Движения, возможные в коленном суставе.
160. Коленный сустав и его характеристику (по классификациям).
161. Соединения костей голени.
162. Кости, участвующие в образовании голеностопного сустава.
163. Суставные поверхности голеностопного сустава.
164. Границы прикрепления капсулы голеностопного сустава.
165. Связки, укрепляющие голеностопный сустав.
166. Связки, укрепляющие голеностопный сустав с медиальной стороны.
167. Связки, укрепляющие голеностопный сустав с латеральной стороны.
168. Движения, возможные в голеностопном суставе.
169. Голеностопный сустав и его характеристику (по классификациям).
170. Суставные поверхности подтаранного сустава.
171. Суставы предплюсны.
172. Кости, образующие поперечный сустав предплюсны (Шопара).
173. Суставные поверхности поперечного сустава предплюсны (Шопара).
174. «Ключ» поперечного сустава предплюсны (сочленения Шопара).
175. Кости, образующие предплюсно-плюсневые суставы (сочленение Лисфранка).
176. «Ключ» предплюсно-плюсневых суставов (сочленения Лисфранка).
177. Поперечный свод стопы.
178. Продольные своды стопы.
179. Связки, укрепляющие продольный свод стопы.
180. Составляющие «твердой основы стопы».
181. Основные функциональные методы исследования костей и их соединений.
182. Какие образования выявляются на обзорной рентгенограмме позвоночного столба.
183. Магнитно-резонансную томограмму позвоночного столба.
184. На рентгенограмме височно-нижнечелюстной сустав.
185. В каких проекциях нужно исследовать суставы.
186. Рентгеновскую картину соединения костей плечевого пояса.
187. Рентгеновскую картину соединения костей лучезапястного сустава и суставов кисти.
188. Тазобедренный сустав на рентгеновском изображении.
189. Голеностопный сустав и суставы стопы на рентгеновском изображении.
^ СМЫСЛОВОЙ МОДУЛЬ 4.
аНАТОМИЯ КОСТЕЙ черепа (кРАНИОЛОГИЯ)
