Молодежь XXI века: шаг в будущее материалы
| Вид материала | Документы |
- Молодежь XXI века: шаг в будущее материалы, 4335.34kb.
- Молодежь XXI века: шаг в будущее материалы, 6027.56kb.
- Молодежь XXI века: шаг в будущее материалы, 5286.69kb.
- Приказ 28. 10. 2011 №164-7/о Об итогах XVIII научно-практической конференции «Шаг, 108.32kb.
- Положение о школьной конференции учебно-исследовательских работ обучающихся 1-11 классов, 140.62kb.
- Программы «Шаг в будущее Инникигэ хардыы» Начальникам муниципальных управлений образования, 359.34kb.
- Программа для молодёжи и школьников «шаг в будущее», 263.02kb.
- Основные тенденции развития мирового хозяйства в начале XXI века, 49.08kb.
- Методические материалы по проектной деятельности, 27.05kb.
- Секретариат программы «Шаг в будущее» Почтовый адрес, 1818.72kb.
Характеристика современной медико-демографической ситуации в Приамурье
Агаркова О.А., аспирант кафедры общественного здоровья и здравоохранения.
Научный руководитель: Войт Л.Н., д.м.н., профессор
ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Осуществляемые в России реформы, становление рыночной экономики привели к кардинальным изменениям в жизни общества. Медико-демографические процессы, происходящие на региональном уровне очень сильно влияют на ход развития всей страны в целом и, как следствие, интеграции нашей страны в мировое пространство, как полноправного его лидера.
Рассматривая предмет медико-демографических процессов, происходящих в области необходимо исходить из того, что область обладает специфическими особенностями, отсутствующими в других регионах. Во-первых, это приграничная зона; во-вторых, регион растянут как с севера на юг, так и с востока на запад, где очень разные условия проживания; в-третьих, большой регион и, как исторически сложилось, малая численность населения.
Демографическая ситуация в Приамурье ухудшилась. По данным Амурстата, численность постоянного населения Амурской области на 1 января 2011 года составила 828,7 тыс. человек, из них в городах проживает 553,9 тыс. человек, в сельской местности – 274,7 тыс. человек. За последние 5 лет в демографическом развитии области наблюдались некоторые позитивные тенденции. Так, по сравнению 2005 годом, произошло заметное сокращение уровня младенческой смертности с 18,7 до 12,8 на 1000 родившихся живыми, увеличилась рождаемость с 12,0 до 13,8 на 1000 населения. Но, следует отметить, что наряду с ростом рождаемости, происходил и рост общей смертности. В области сохраняется естественная убыль населения, которая за 2010 год составила 1261 человек или -1,5 на 1000, причем в целом по области среди женщин отмечался прирост (+211), в то время как среди мужчин – убыль (-1472)
Динамика рождаемости и общей смертности по Амурской области
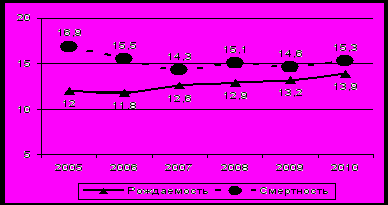
В 2010 году зарегистрировано 11479 новорожденных, что на 82 больше, чем за предыдущий год. Показатель рождаемости составил 13,8 на 1000 населения, что выше показателя предыдущего года в 1,1 раза – 13,2 промилле (РФ 12,4; ДВФО 13,0 – 2009 г.). Из общего числа родившихся 51% мальчиков; такое соотношение полов сохраняется на протяжении последних нескольких лет. Самый высокий уровень рождаемости был зарегистрирован в Шимановском районе - 17,4, Серышевском и Белогорском районах по 17,3, Константиновском районе 17,0 на 1000 населения. В г. Благовещенске родилось 2802 младенца, но показатель рождаемости составил лишь 12,8 на 1000 населения (12,5 в 2009 г.). Самые низкие показатели рождаемости зафиксированы в г. Зее – 11,2 на 1000 населения (282 ребенка) и г. Свободном – 11,9 (699 детей). По сравнению с прошлым годом рождаемость снизилась в г. Зее на 3,4 %, Райчихинске на 1,5 %, Свободном на 11,8%, Углегорске на 3,0 %.
В 2010 году от различных причин скончалось 12740 человек, что на 111 человек больше 2009 года. Коэффициент общей смертности в 2010 году повысился до 15,3 против 14,6 случаев на 1000 населения в 2009 г. (РФ 14,2; ДВФО 13,3 – 2009 г.). Самой высокой за отчетный период общая смертность была в Шимановском районе – 22,9 на 1000 населения (увеличение по сравнению с прошлым годом в 1,44 раза), а также в пгт. Прогресс (21,8 промилле, увеличение в 1,35 раза), Архаринском районе (21,1 промилле, увеличение в 1,12 раза), Завитинском районе (20,0 промилле, увеличение в 1,08 раза). Самой низкой общая смертность была в Углегорске – 6,8 на 1000 населения (5,3 в 2009 г.), Тынде – 11,0 промилле (10,7 в 2009 г.) и г. Благовещенске – 11,5 промилле (11,7 в 2009 г.).
Среди причин смерти жителей области первое место по-прежнему занимают болезни системы кровообращения – 51,1% от всех умерших. Среди умерших от этого класса причин в трудоспособном возрасте мужчины составляют большинство – 79,6%, а в возрастной категории старше трудоспособного возраста преобладают женщины – 57,2% умерших в этом возрасте. На втором месте - несчастные случаи, отравления и травмы - 17,4%. Группу риска в этом классе причин составляют люди трудоспособного возраста – 80%. Среди убитых и самоубийц их соответственно 87% и 70%, отравившихся алкоголем – 85%. На третьем месте – новообразования - 10,8% всех умерших.
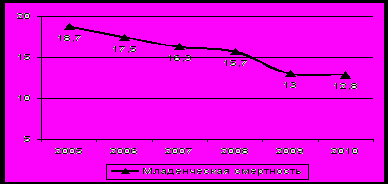
Главный резерв уменьшения смертности детского населения по-прежнему находится на первом году жизни, ибо на младенческую смертность падает до половины всех смертей в детском возрасте. В Приамурье за период с 2005 по 2010 гг. снижается уровень младенческой смертности. Но смертность новорожденных по-прежнему остается достаточно высокой и превышает средние российские и дальневосточные показатели. Главной причиной сохраняющегося высокого уровня смертности детей в возрасте до 1 года являются состояния, возникающие в перинатальном периоде и врожденные аномалии, которые составили соответственно 49,3 % и 25,3 % от всех заболеваний. Так на 1000 родившихся живыми – 6,3 умерло от болезней новорожденных, возникших в перинатальном периоде (родовая травма, внутриматочная асфиксия, синдром дыхательных расстройств, внутриутробные инфекции); 3,2 - от врожденных аномалий (причем данный показатель возрос по сравнению с предыдущим годом в 1,4 раза, т.к. сохраняется проблема своевременности и качества антенатального УЗИ скрининга, в ряде случаев имеют место категорические отказы женщин от прерывания беременности по показаниям); 0,3 - от болезней органов дыхания; 0,3 - от инфекционных и паразитарных болезней. В структуре младенческой смертности, как и в прошлые годы, 7,5 % приходится на XIX класс « Травмы, отравления…».
Младенческая смертность на 1000 родившихся живыми по Амурской области
В области сохраняется напряженная обстановка по материнской смертности. В 2010 году произошло 4 случая материнской смерти (2009 г. – 5). Показатель составил 34,9 на 100 000 живорожденных (2009 г. - 43,9).
Из Приамурья продолжают больше уезжать, чем приезжать.
Миграционный отток населения из области за 2010 год вырос в 1,4 раза за счет увеличения числа выбывших (на 18,8%) и составил 3,7 тыс. человек. Увеличилось число жителей за 2010 год в городском округе г.Благовещенск, Благовещенском, Свободненском, Тамбовском и Шимановском муниципальных районах, на всех остальных территориях произошло уменьшение численности населения.
В Приамурье утвержден план мероприятий по улучшению демографической ситуации. Реализовать положения документа предполагается с 2009-го по 2012-й год. Разработана программа стимуляции рождаемости, предусматривающая выплату материнского капитала – премии за рождение второго и последующего детей, источником которого является бюджет. Снизить уровень смертности планируется за счет обеспечения безопасности дорожного движения, совершенствования организации медицинской помощи, противодействия злоупотреблению наркотическими средствами. В 2011 году в центре внимания оказался ввод в действие объекта по охране материнства и детства - областного перинатального центра на 130 коек, одного из 23 перинатальных центров страны.
Согласно областной целевой программе в ближайшие 2 года планируется обеспечить жильем не менее 539 молодых семей».
ОСОБЕННОСТИ МАТЕРИНСКОЙ СМЕРТНОСТИ В АМУРСКОЙ ОБЛАСТИ
Агаркова О.А., аспирант; Масленикова К.А., Стокоз К.Ю., студенты 5 курса.
Научные руководители: Л.Н. Войт, д.м.н., профессор; Бердяева И.А., ассистент.
ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Улучшение репродуктивного здоровья нации – одна из важнейших задач государства в области социальной политики, поэтому в Концепции демографической политики Российской Федерации на период до 2025 г. вопросы его охраны занимают значительное место. В России проблемы акушерства воспринимаются особенно остро в связи с более высокой материнской смертностью по сравнению с развитыми странами Европы. Понятно, что основные показатели здоровья населения зависят в первую очередь от социальных условий. Если отдельно рассмотреть материнскую смертность, то она связана с условиями жизни, здоровьем беременных и уровнем медицинской помощи.
В динамике показателей материнской смертности в России с 2005 по 2010г. отмечается тенденция к снижению (25,4:16,5 на 100 000 родившихся живыми соответственно), однако в 2010 году в развитых странах показатель составил 9,0 на 100 000 родившихся живыми. В структуре материнской смертности преобладают: экстрагенитальные заболевания - 26,1%; другие причины акушерской смерти – 14,9%; акушерская эмболия – 13,2%; отеки, протеинурия и гипертензивные расстройства во время беременности – 9,5%; аборт, начатый вне лечебного учреждения и неустановленного характера – 8,8%.
В Амурской области сохраняется напряженная обстановка по материнской смертности. В 2010 году произошло 4 случая материнской смерти. Показатель составил 34,9 на 100 000 живорожденных. Причинами явились акушерские кровотечения в двух случаях, из них в одном случае женщина по беременности не наблюдалась, погибла на дому (Серышевский район), во втором случае имело место повреждение подключичной вены катетером при отслойке плаценты в срок 34-35 недель (Мазановский район). В двух случаях непрямыми причинами акушерской смерти явилась внебольничная пневмония (Сковородинский и Зейский районы)
В последние годы получены новые данные о патогенезе акушерских осложнений. Проведены исследования по факторам риска массивных акушерских кровотечений, показана роль системной воспалительной реакции в развитии синдрома полиорганной недостаточности, изучены методы лечения с использованием эфферентной терапии. Разработана система кровосбережения в акушерстве. Новые научно обоснованные методы профилактики и лечения перитонита после кесарева сечения позволили значительно снизить тяжелые осложнения и проводить органосберегающие операции. Абсолютно очевидно – акушерскую практику необходимо строить на современных представлениях о синдроме системного воспалительного ответа, аутоиммунной патологии, генетически обусловленной и приобретенной тромбофилии, патологии соединительной ткани. Перспектива дальнейшего снижения акушерских осложнений и материнской смертности состоит в использовании новых научных достижений. Улучшение условий жизни и здоровья беременных – это задача государства.
Задачи Концепции демографической политики Российской Федерации на период до 2025 года - это сокращение уровня материнской и младенческой смертности не менее чем в 2 раза, укрепление репродуктивного здоровья населения, здоровья детей и подростков (родовой сертификат, строительство перинатальных центров, расширение перинатального скрининга, расширение услуг ВМП, снижение числа абортов).
В план мероприятий программы модернизации службы родовспоможения и детства Амурской области на 2011-2012 гг.входит:
- внедрение федеральных стандартов акушерско-гинекологической и педиатрической помощи: стандарт медицинской помощи больным с гипертензией со значительной протеинурией, вызванной беременностью (приказ Минздравсоцразвития России от 10.04.2006 № 267).
- оптимизация коечной сети акушерских стационаров: реструктуризация маломощных акушерских отделений (менее 500 родов в год);
- создание четырех межмуниципальных перинатальных центров II уровня (на базе МУЗ «Городская клиническая больница г.Благовещенска», МУЗ «Свободненская городская больница», МОПУ «Белогорская городская больница», МУЗ «Тындинская центральная районная больница»);
- завершение строительства, оснащение оборудованием и ввод в эксплуатацию областного перинатального центра;
- увеличение (с вводом перинатального центра) коечного фонда III уровня оказания акушерской помощи (120 акушерских коек, 15 гинекологических коек, 30 коек второго этапа выхаживания новорожденных, 24 койки реанимации новорожденных).
- профилактика и снижение количества абортов: оказание медико-социальной поддержки беременным, оказавшимся в трудной жизненной ситуации, в рамках программы «Профилактика семейного неблагополучия и социального сиротства детей Амурской области на 2011 – 2013 годы»
- внедрение технологии социально-психологического сопровождения беременных женщин «Мой малыш»
- создание социальных комнат «Мать и дитя»
- предотвращение нежелательной беременности у женщин с тяжелой экстрагенитальной патологией;
- профилактика повторных абортов.
Перспектива дальнейшего снижения акушерских осложнений и материнской смертности состоит в использовании новых научных достижений. Улучшение условий жизни и здоровья беременных – это задача государства.
МЛАДЕНЧЕСКАЯ СМЕРТНОСТЬ И ПУТИ ЕЕ СНИЖЕНИЯ
Агаркова О.А., аспирант; Масленикова К.А., Стокоз К.Ю., студенты 5 курса.
Научные руководители: Л.Н. Войт, д.м.н., профессор; Бердяева И.А., ассистент.
ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Младенческая смертность — смертность среди детей младше одного года; один из базовых статистических показателей демографии, составляющих смертность населения. Младенческая смертность является важной характеристикой общего состояние здоровья и уровня жизни населения страны, региона, города, национального меньшинства и т. д. С середины ХХ века практически неизменно используется как один из важных факторов при классификации стран по уровню жизни населения.
Будучи фактически всегда острой, проблема смертности детей первого года жизни в России в настоящее время приобрела чрезвычайно актуальное значение, - и вот по каким четырем важнейшим причинам:
Первое. В грудном возрасте ребенок наименее защищен от неблагоприятных воздействий внешней среды и поэтому он крайне зависим от условий жизни, создаваемых ему обществом и семьей. К концу 90-х годов в стране резко изменилась экономическая и социальная ситуация. Переход к рынку и глубокий экономический кризис обусловили социальное расслоение и обнищание значительной части населения, а, следовательно, - существенно уменьшили степень безопасности для жизни грудного ребенка.
Второе. Переходный период в стране, мягко говоря, отрицательно сказался на состоянии репродуктивного здоровья населения. Не вдаваясь в подробности по данному вопросу, отметим, лишь один момент: только 20-30% родов сегодня можно отнести к разряду нормальных. Конечно, это обстоятельство не может не сказывается на перспективе сохранения его жизни.
Третье. В силу упомянутых выше обстоятельств к середине 90-х годов в России сложилась уникальная в своем роде медико-демографическая ситуация: уровень рождаемости типичен для экономически развитых стран, а показатели общей, материнской и младенческой смертности находятся на уровне, характерном для слаборазвитых государств. Такое положение обеспечило катастрофические цифры депопуляции (естественной убыли): 5-6 человек на 1000 населения. Поэтому сохранение каждого зачатия, жизни каждого новорожденного, грудного ребенка приобретает, без преувеличения, государственное и даже стратегическое для выживания значение.
Четвертое. Введение с 1993 года в России международных критериев живо - и мертворождения сформировало новую ситуацию, когда одно из приоритетных мест в охране материнства и детства должна занять система выхаживания новорожденных детей, формирование и функционирование которой требует существенных материальных затрат.
Главными причинами младенческой смертности являются: состояния, возникающие в перинатальном периоде и врожденные аномалии, которые составляют, в Амурской области, соответственно 49,3% и 25,3% от всех заболеваний.
В России за первое десятилетие ХХI века предприняты следующие шаги по снижению младенческой смертности: принятие правительством РФ в 2002 г. «Федеральной целевой программы «Дети России» на 2003 – 2006 гг.» с выделением в ней отдельной программы «Здоровый ребенок», национальные приоритетные проекты «Здравоохранение» и «Демографическая политика» реализуемые с 2006 г, правительственная программа «Модернизация системы здравоохранения», принятие базовых Федеральных законов по охране здоровья населения, формирование выраженного профилактического курса нынешней системы российского здравоохранения (законодательные меры по формированию ЗОЖ, организация центров Здоровья). Задачи которые ставит перед собой государство: сокращение уровня материнской и младенческой смертности не менее чем в 2 раза, укрепление репродуктивного здоровья населения, здоровья детей и подростков.
В результате проводимых мероприятий по борьбе со смертностью детей до года, за последнее десятилетие были получены положительные результаты, так если в 2000 году в России показатель младенческой смертности был 15,3 на 1000 родившихся живыми, то в 2010 году этот показатель 7,5 на 1000 родившихся живыми. По Дальневосточному Федеральному округу эти цифры выглядят следующим образом: 2000 год – 18,6 ‰, 2010 год – 9,6 ‰. По Амурской области: 2000 год – 23,8 ‰, 2010 год – 12,8 ‰.
Концепция демографической политики Российской Федерации на период до 2025 года предусматривает: выдачу женщинам родового сертификата, строительство перинатальных центров, расширение перинатального скрининга, расширение услуг ВМП, снижение числа абортов. Также с 1 января 2012 года в России вступил в силу новый Федеральный Закон «Об основах охраны здоровья граждан», в котором следующие статьи направлены на снижение младенческой смертности: Статья 52: «Права беременных женщин и матерей» (материнство поощряется государством, право госгарантий, бесплатное полноценное питание беременных и кормящих), Статья 53: «Рождение ребенка» (переход с2012 года на критерии регистрации с учетом рекомендаций ВОЗ), Статья 54: «Права несовершеннолетних» (диспансеризация, профориентация), Статья 55: «Применение вспомогательных репродуктивных технологий».
Можно выделить 3 уровня снижения младенческой смертности: государственный, отраслевой уровень (система здравоохранения) и семейный.
На государственном уровне должны приниматься следующие меры по снижению младенческой смертности: Разработка и принятие нормативных правовых и законодательных актов по охране материнства и детства, совершенствование системы и объемов финансирования службы охраны материнства и
детства (не менее 35-40% консолидированного бюджета здравоохранения), осуществление эффективной государственной социальной политики в отношении семей, относящихся к группе семей социального риска. Одним из главных факторов, способствующих снижению младенческой смертности, это доля ВВП выделяемого на здравоохранение
На отраслевом уровне: приоритетное финансирование охраны материнства и детства, обеспечение доступной и гарантируемой бесплатной медицинской помощи матерям и детям, развитие сети медицинских учреждений профилактической направленности, совершенствование системы и повышение эффективности оказания скорой неотложной и реанимационной помощи.
И наконец, самый главный уровень, это семейный, здесь должны быть приняты следующие меры: активное формирование здорового и социально эффективного стиля жизни, повышение медицинской активности семьи, формирование стереотипа поведения семьи, ориентированного на сохранение здоровья детей, профилактика социального сиротства, разработка и внедрение обучающих программ по
формированию ответственного родительства.
Во многом снижению младенческой смертности должно стать усиление (в определенном смысле восстановление) профилактического звена в охране здоровья матери и ребенка. Имеется в виду управление здоровьем путем усиления трех звеньев профилактической работы:
Первичной - преимущественно социальной - профилактики (обеспечение достойного жизненного уровня, оптимального образа жизни, охраны окружающей среды и сохранения генофонда человека);
Вторичной - медико -социальной (донозологической) - профилактики - раннее выявление риска заболеваний на основе скринирующих систем, предупреждение их развития;
Третичной - преимущественно медицинской - (реабилитация, предупреждение осложнений, инвалидности).
Наиболее результативна и эффективна первичная профилактика. Борьба за здоровье будущих поколений должна начинаться при подготовке родителей к выступлению в брак, в процессе беременности и родов, выхаживания новорожденного, роста и развития ребенка и подростка, который превратится в родителя и, при полноценно проведенной поэтапной профилактической работе, – будет иметь более здоровое потомство.
Таким образом, младенческая смертность в Российской Федерации, в том числе и в Амурской области за последнее десятилетие значительно снизилась, что является результатом активной позиции правительства, реализацией программ в сфере здравоохранения, охране материнства и детства. Также имеются предпосылки для дальнейшего снижения смертности детей до года за счет дальнейшей модернизации системы здравоохранения. Однако, в ближайшем будущем ожидается подъем показателей младенческой смертности за счет перехода к новым критериям регистрации младенческой смертности с учетом рекомендаций ВОЗ.
НЕКОТОРЫЕ АСПЕКТЫ ЗАБОЛЕВАЕМОСТИ ВРАЧЕЙ В АМУРСКОЙ ОБЛАСТИ
Бердяева И.А.,ассистент; Саидова О.Д., Головцов Е.Е., студенты 5 курса.
Научный руководитель: Войт Л.Н., д.м.н., профессор, зав. каф. ОЗЗ.
ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Охрана и укрепление здоровья работников здравоохранения относятся к числу важнейших мероприятий, определяющих успешность реализации приоритетного национального проекта «Здоровье». Работники медицинской отрасли находятся в группе профессий с наиболее высокими показателями заболеваемости. Вместе с тем частота их обращаемости в лечебно-профилактические учреждения за медицинской помощью традиционно является низкой вследствие распространенного само- и взаимолечения. В связи с этим достаточно трудно получить представление об истинном состоянии здоровья данного профессионального контингента, что препятствует научно обоснованной разработке и эффективной реализации целевых программ охраны и укрепления здоровья в медицинских коллективах.
Полная и объективная характеристика заболеваемости может быть дана только при изучении и сопоставлении ее различных видов: по обращаемости, с временной утратой трудоспособности, с помощью анамнестического метода. Заболеваемость по обращаемости дает представление преимущественно об острых заболеваниях и хронических процессах в стадии обострения. Она является только частью фактической заболеваемости, так как не учитывает заболеваний, по поводу которых больной не обращался в медицинское учреждение. Заболеваемость с временной утратой трудоспособности тоже является только частью фактической заболеваемости, так как не все заболевания влекут за собой утрату трудоспособности. Анамнестический метод позволяет ретроспективно изучить заболеваемость и влияние на нее условий жизни.
Характеристика первичной заболеваемости и распространенности была основана на материалах 5-летней обращаемости врачей в медицинские учреждения и регистрации каждого случая обращения в медицинской карте амбулаторного больного (ф. № 025/у). Всего было проанализировано 520 карт, средний возраст врачей составил 42,3±1,36, Большая часть карт принадлежали врачам женщинам – 69%, остальные – 31% мужчинам.
Общая заболеваемость врачей за период 2005-2010гг. не имеет четкой прямой тенденции к снижению или увеличению, наблюдается волнообразное изменение данного показателя. Самым высоким данный показатель был зарегистрирован в 2006г., он составил 1600,0 случаев на 1000 врачей.
В период с 2005-2009гг. общая заболеваемость врачей превышала аналогичные показатели среди взрослого населения Амурской области (в 2005г. на 12,6%, в 2006г. на 11,5%).
Наибольший вклад в распространенность заболеваний у врачей вносят следующие классы заболеваний (2010г.): болезни системы кровообращения – 276,9 случаев на 1000 врачей, болезни органов дыхания – 232,7 случаев на 1000 врачей, болезни мочеполовой системы – 207.7 на 1000 врачей, болезни органов пищеварения – 184,6 на 1000 врачей, болезни нервной системы – 165,4 на 1000 врачей.
В структуре общей заболеваемости врачей области (2010г.) болезни органов кровообращения занимают первое место (18,9%), болезни органов дыхания – второе (15,9%), болезни мочеполовой системы – третье (14,2%), болезни пищеварительной системы – четвертое (12,6%), болезни нервной системы пятое (11,3%), болезни костно-мышечной системы и соединительной ткани – шестое (9,3%).
За период с 2005-2010гг. отмечается увеличение первичной заболеваемости врачей с 701,9 до 780,8 на 1000 соответствующего контингента. Самый высокий показатель первичной заболеваемости врачей зарегистрирован в 2006г. (936,5‰), что значительно превышает аналогичный показатель взрослого населения Амурской области (734,1‰) (p<0,05).
В классе болезней системы органов кровообращения наиболее значимые: ишемическая болезнь сердца и болезни, характеризующиеся повышенным кровяным давлением. Показатель общей заболеваемости ИБС у врачей имеет тенденцию к увеличению и в 2010 году составил 65,3 на 1000 соответствующего контингента (2009г. – 62,6), что превышает показатель общей заболеваемости ИБС населения Амурской области – 59,5 на 1000 взрослого населения. Первичная заболеваемость ИБС с 2009г. возросла на 2,1% и составила в 2010г. 4,2 на 1000 врачей. Это свидетельствует об ухудшении здоровья врачей. Общая заболеваемость болезнями, характеризующимися повышенным кровяным давлением возросла на 4,4% и составила в 2010г году 88,2 на 1000 врачей, первичная заболеваемость снизилась и составила 4,8 на 1000 врачей, что превышает аналогичный показатель населения Амурской области - 4,0 на 1000 населения (в сравнении с 2009г.)
По классу болезней органов дыхания наблюдается снижение показателей заболеваемости: общая заболеваемость в 2010 году составила 232,7 случаев на 1000 врачей (2009 – 239,3), первичная 163,3 на 1000 врачей (2009 – 178,1). В классе болезней органов дыхания преобладают острые респираторные инфекции верхних дыхательных путей (74,2), бронхит (11,2), пневмонии (7,2).
Снижение показателей заболеваемости наблюдается также по классу болезней органов мочеполовой системы врачей: общая заболеваемость в 2010 году составила 163,3 на 1000 соответствующего контингента (2009г. - 171,4), первичная 63,5 на 1000 врачей (2009г. – 69,2). В данной группе преобладают - мочекаменная болезнь (14,1), невоспалительные болезни женских половых органов (7,5)
Данный результат может быть обусловлен повышением качества оказания медицинской помощи или снижением фактической обращаемости врачей за медицинской помощью в случае появления заболевания или обострения хронического процесса.
МЕНЕДЖЕР В СОВРЕМЕННОМ ЗДРАВООХРАНЕНИИ
Бердяева И.А., ассистент; Попова В.А., Комусиди К.В., студенты 5 курса.
Научный руководитель: Войт Л.Н., д.м.н., профессор, зав. каф. ОЗЗ.
ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Общая ситуация в современном российском здравоохранении становится все более сложной в связи с проводимой реформой административного управления. В результате реальная нагрузка на систему здравоохранения вследствие модернизации социальной сферы заметно увеличивается и вместе с ней возрастает роль управления кадрами в функционировании и развитии современной организации здравоохранения. В свете этой проблемы актуальным явилось рассмотрение отрасли развития трудовых ресурсов, базирующейся на экономических стимулах и социальных гарантиях, ориентированных на сближение интересов работника с интересами органов и учреждений здравоохранения в достижении высоких результатов труда по сохранению и охране здоровья человека и населения в целом.
Основными задачами для исследования стали выявление роли руководителей в разработке кадровой политики; анализ работы руководителей ЛПУ в Амурской области; выявить проблемы связанные с управлением кадровым составом; разработать предложения по улучшению кадровой политики в здравоохранении.
Данное исследование заключалось в пилотажном анкетировании 35 руководителей ЛПУ Амурской области. Анкеты содержали собой 37 вопросов, включавших выяснение сведений о стаже работы в должности главного врача и практическом здравоохранении в целом, специальности, аттестационной категории, ученой степени; кроме того ряд вопросов об организации трудового процесса и кадрового состава сотрудников, модернизации здравоохранения в конкретном лечебно-профилактическом учреждении.Опрошенная аудитория была представлена лицами в возрасте 32-45 лет (14,4%), 46-55 лет (71,4%), 56-58 лет (14,2%). Наибольшая часть опрошенных имела значительный общемедицинский стаж – 26 лет и более (56%), 16-20 лет (32%), 10-15 лет (12%).Сертификат специалиста по специальности «организация здравоохранения и общественное здоровье» имеют 28,6% опрошенных. Квалификационную категорию имеют 88,5% респондентов, из них у 85,7% - высшая категория, причем руководители не сочли нужным ответить на вопрос: когда они в последний раз проходили профессиональную подготовку по повышению квалификации. Ученое звание – к.м.н. имеют 5,7% респондентов.
72% отвечавших на вопросы руководителей отмечают необходимость в повышении квалификации по организации и управлению кадрового состава. Большинство руководителей ЛПУ положительно относятся к реструктуризации здравоохранения, так как это позволит стремиться к совершенствованию профессиональных навыков управления кадрами, а также на возможность получения консультативной помощи по вопросам управления в непрерывном режиме. В результате опроса в 80% случаев выяснилось, что руководители считают одной из наиболее значимых проблем современного здравоохранения отсутствие эффективной модели управления ресурсами здравоохранения, а также проблемы в системе кадрового обеспечения: снижение абсолютного количества высококвалифицированных специалистов (32%), предпочтение городских ЛПУ при выборе места работы у молодых специалистов (37,8%), при высокой конкурентоспособности профессии врача низкое материальное положение - 56,3%, а в связи с этим отток врачей из государственной системы здравоохранения в частную медицинскую практику46,7% ; проблемы социальной и правовой защищенности медицинских работников 82%. В связи с этим большинство предлагает разработку полноценной базы здравоохранения и продолжение реализации приоритетных нацпроектов в сфере здравоохранения.
В ряде учреждений здравоохранения области главные врачи, заинтересованные в решении вопроса укомплектованности медицинскими кадрами: работают с выпускниками ГБОУ ВПО Амурская ГМА Минздравсоцразвития – 92% опрошенных, заключают целевые договоры с обучающимися – 54%, привлекают врачей из других ЛПУ – 12% респондентов. На территории муниципальных образований действуют районные целевые программы «Обеспечение жильем молодых семей в Сковородинском районе на 2009 - 2010 годы», «Социальное развитие села до 2012 года», в рамках которых молодые специалисты системы здравоохранения приобретают жилье, получают субсидии на строительство (Октябрьский, Сковородинский районы).
74,3% опрошенных принимают участие при отборе специалистов и последующем трудоустройстве, причем 91,4% руководителей используют собеседование при приеме на работу, 17,1% - психологическое тестирование, а 5,7% опрошенных принимают на работу с испытательным сроком.
Большинство руководителей используют меры по повышению трудовой мотивации работников (стимулирующие выплаты, поощрения, награды) в ЛПУ - 80%.
На качество работы медицинского персонала, по мнению руководителей помимо материального стимулирования существенное влияние оказывают такие факторы, как: моральное стимулирование (35% опрошенных), личностная характеристика работника (23%), профессиональная подготовка (46%), моральный климат в коллективе (24%). Обращает внимание, что у 20% респондентов моральный климат в коллективе – неблагоприятный. Это может служить не только причиной возникновения конфликтных ситуаций, текучести кадров, отсутствия трудовой мотивации, но роста заболеваемости и развития синдрома эмоционального выгорания врачей.
Таким образом, на основе проведенного исследования было отмечено, что эффективность взаимодействия руководителя и персонала зависит от ценностной системы, которая выступает основой кадровой политики. Кадровая политика обеспечивает адаптацию системы к требованиям социальной среды и повышает интеграцию элементов внутри системы, культура которой состоит в определенном уровне осуществления процесса управления персоналом.
Следует подчеркнуть, что на первый план выступают проблемы экономического плана и современные руководители должны доказывать целесообразность приобретения того или иного дорогостоящего оборудования, просчитать экономическую эффективность вложения средств. Как решение данных ситуаций в настоящее время формируются принципиально новые учебные циклы, которые позволяют сформировать навыки и повысить квалификацию в области создания и реализации проекта, получить недостающую информацию по маркетингу и управлению персоналом, а также правовым аспектам деятельности лечебного учреждения.
ЗАБОЛЕВАЕМОСТЬ ОРГАНОВ ДЫХАНИЯ КАК ПОВОД ОБРАЩЕНИЯ НАСЕЛЕНИЯ ЗА СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩЬЮ
Демиденко Н.Л., аспирант, Борисова С.Н., Литвинцева К.О., студенты 5 курса.
Научный руководитель: Войт Л.Н., д.м.н., профессор, зав. каф. ОЗЗ.
ГБОУ ВПО «Амурская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Обращения населения за скорой медицинской помощью с патологией органов дыхания составляют в структуре всех вызовов 13,6%.
В структуре всех вызовов по поводу заболеваний органов дыхания 1-ое место занимают острые состояния; второе - пневмонии, третье – бронхиальная астма, четвертое- бронхиты и пятое - хронические заболевания дыхательных путей.
Таблица 1
Структура вызовов обращений за СМП по поводу заболеваний органов дыхания (%).
| нозология | 2008 | 2009 | 2010 |
| острые состояния | 69,2 | 65,4 | 73,3 |
| пневмонии | 17,3 | 25,5 | 18,5 |
| бронхиальная астма | 6,5 | 3,8 | 3,7 |
| бронхиты | 2,4 | 2,4 | 1,8 |
| хронические заболевания | 3,1 | 1,8 | 1,4 |
Анализ вызовов по поводу острых состояний показал их рост в течении изучаемого периода с 2008 по 2010г. (соответственно 69, 2% и 73,3%) (см. табл. №1).
На долю других заболеваний приходится в 2008 году – 1,5%,в 2009 году –1,1%, в 2010 году – 1,3%. (Группировка заболеваний произведена в соответствии МКБ 10).
В структуре обращаемости за СМП по поводу пневмоний, отмечается увеличение обращаемости в 2009 году, что связано со сложной эпидемиологической обстановкой в городе Благовещенске по поводу заболеваний органов дыхания.
Отмечается закономерное снижение заболеваний органов дыхания - бронхиальной астмы, что возможно связано с регулярным наблюдением больных с данной патологией на амбулаторно – поликлиническом уровне, а так же работой профильных школ.
Обращаемость по поводу бронхитов и хронических заболеваний имеет закономерный характер.
Проанализировав обращаемость у мужчин и женщин, отмечено что, уровень обращаемости мужчин по поводу заболеваний органов дыхания во всех нозологических группах превышает аналогичный показатель у женщин (мужчины - 58%; женщины – 42%), за исключением вызовов по поводу бронхиальной астмы (мужчины45%; женщины – 55%).
По возрасту острые заболевания дыхательных путей распределились следующим образом: дети -71%, взрослые 25% , люди пожилого возраста (старше 65 лет) -4 %; на долю пневмонии приходиться: детей21%, взрослых50%, людей пожилого возраста29%; на долю астмы: 9% - детей, 36% взрослых, 55% -людей пожилого возраста; на долю бронхита: 58% - детей, 24% - взрослых,18% - людей пожилого возраста; на долю хронических заболеваний: 11% - детей, 32% - взрослых, 57% - людей пожилого возраста; и на долю других заболеваний приходиться: 11% - детей, 71% - взрослых, 18% - людей пожилого возраста. Таким образом можно сделать следующий вывод детское население чаще обращается в СМП по поводу острых состояний и бронхита; трудоспособное население -пневмоний; лица старше 65 лет -пневмоний и хронических заболеваний органов дыхания.
Проанализировав обращаемость населения г. Благовещенска, также была выявлена сезонность: для острых заболеваний дыхательных путей пик обращаемости приходиться на октябрь, ноябрь в 2009 году составила 25,3%, 18,5% соответственно, а для пневмонии на тот же период 20%, 27% соответственно; на март и сентябрь – декабрь по поводу бронхита (март – 11,2%, сентябрь – 13,6%, октябрь – 10,5%, ноябрь – 11,7%, декабрь – 15%); в сентябре пик обращаемости по поводу астмы (12,5%).
Из общего количества обратившихся по поводу заболеваний органов дыхания в 2009 году госпитализировано 76,2% случаев; в 2010 году – 78,7%.
Все это необходимо учитывать при проведении участковым врачом профилактического лечения и оздоровительных мероприятий больных, и увеличении количества бригад СМП в периоды большей обращаемости.
