Н. Н. Алипова, канд биол наук О. В. Левашова и канд биол наук М. С. Морозовой под редакцией акад. П. Г. Костюка москва «мир» 1996 ббк 28. 903 Ф50
| Вид материала | Документы |
- Приглашение и программа разнообразие почв и биоты северной и центральной азии, 521.14kb.
- М. А. Ляшко доц., канд физ мат наук; Т. Н. Смотрова доц., канд, 2299.13kb.
- Современные направления развития физической культуры, спорта и туризма, 4493.6kb.
- Отчет о проведении Международной научной конференции-семинара «Современные методы психологии», 97.76kb.
- Образовательная программа дошкольного образования Москва «Просвещение», 5670.3kb.
- Пособие для врачей и среднего медицинского персонала Минск, 5480.63kb.
- Ббк 63. 3(0) Н72, 4378.93kb.
- Тезисы докладов, 4290.75kb.
- Строительные нормы и правила нагрузки и воздействия сниП 01. 07-85* министерство строительства, 1162.86kb.
- Ббк 63. 3(0) Н72, 5546.58kb.
17.5. Система коры надпочечников
Кора надпочечников состоит из трех зон, различающихся по морфологическому строению: наружной клубочковой зоны, расположенной под ней пучковой зоны и самой внутренней сетчатой зоны. Эти зоны вырабатывают разные гормоны. В сетчатой зоне образуются в основном андрогены, а также глюкокортикоиды, в пучковой зоне-глюкокортикоиды, а в клубочковой-минералокортикоиды [1, 28].
Глюкокортикоиды
Регуляция секреции глюкокортикоидов. Определенные гипоталамические нейроны вырабатывают сравнительно крупный пептид (41 аминокислотный остаток), называемый кортикотропин-рилизинг-гормоном (КРГ). Этот нейропептид поступает по воротной системе сосудов в переднюю долю гипофиза и стимулирует здесь секрецию АКТГ. Последний выделяется в кровь, достигает коры надпочечников и стимулирует образование в ее клетках глюкокортикоидов. Подробное описание химического строения стероидных гормонов можно найти в учебниках биохимии. У человека наиболее важным глюкокортикоидом является кортизол. Он выполняет в организме множество функций (с. 401), в том числе угнетает секреторную активность гипофиза и гипоталамуса, действуя по принципу отрицательной обратной связи и замыкая таким образом цепь регуляции, относящуюся к секреции КРГ и АКТГ [28]. Схема этой системы регуляции приведена на рис. 17.16.
Клетки, секретирующие проопиомеланокортин.
Раньше считали, что клетки, секретирующие АКТГ, вырабатывают только этот гормон. Но теперь пора отказаться от такого упрощенного представления. В связи с этим мы предлагаем концепцию, имеющую важное значение для понимания природы пептидных и белковых гормонов [4, 18, 22, 24]. Как уже
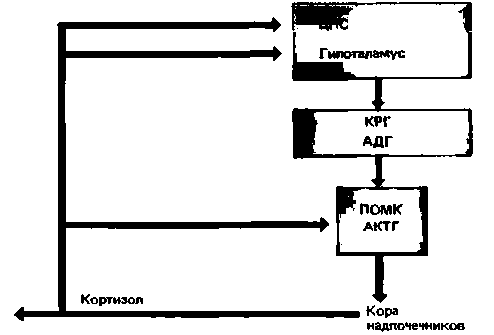 |
| Рис. 17.16. Система гипоталамус-гипофиз-кора надпочечников. Выделяемый гипоталамическими нейронами кортикотропин-рилизинг-гормон (КРГ) поступает по воротной системе в гипофиз и стимулирует секрецию АКТГ. Последний индуцирует в надпочечниках синтез и секрецию кортизола, который по механизму отрицательной обратной связи угнетает секреторную активность гипофиза и гипоталамуса. Равновесие этой системы может быть легко нарушено под действием факторов окружающей среды, особенно стрессовых факторов. Пока неясно, выступает ли в качестве дополнительного КРГ антидиуретический гормон (АДГ) в физиологических условиях. Из экстрагипоталамических структур, в частности из среднего мозга и лимбической системы, информация об эмоциях, болевых ощущениях и т. п. может передаваться в гипоталамус и затем в клетки, секретирующие АКТГ |
отмечалось, пептидные гормоны не синтезируются в биологически активной форме, а выщепляются из более крупных молекул-предшественников. Недавно была установлена аминокислотная последовательность предшественника АКТГ [18]. Помимо 39 аминокислотных остатков, составляющих АКТГ, эта молекула содержит аминокислотные последовательности эндогенного опиоидного пептида бета-эндорфина и альфа-меланоцит-стимулирующего гормона (α-МСГ). Таким образом, клетки, генетически запрограммированные на синтез этого предшественника, следует называть не АКТГ-синтезирующими (АКТГ-клетки), а проопиомеланокортин-синтезирующими клетками (ПОМК-клетки). В этих клетках из одного высокомолекулярного предшественника образуются три вещества - бета-эндорфин, альфа-МСГ и АКТГ. Иными словами, классические АКТГ-клетки передней доли гипофиза - это на самом деле клетки, вырабатывающие проопиомеланокортин - ПОМК-клетки. Насколько известно в настоящее время, наиболее важным продуктом секреции этих клеток является АКТГ. Хотя наряду с ним эти клетки вырабатывают и секретируют бета-эндорфин и альфа-МСГ; последние, вероятно, не играют существенной роли в качестве
ГЛАВА 17. ЭНДОКРИНОЛОГИЯ 401
гормонов. Известно, правда, заболевание, при котором наблюдается повышенная секреция альфа-МСГ. При этом заболевании надпочечники секретируют очень мало кортизола и альдостерона. В связи с этим гипофиз выделяет в повышенных количествах АКТГ, а поскольку одновременно высвобождаются равные количества альфа-МСГ, содержание последнего в крови резко возрастает, что приводит к повышенной пигментации кожи. Однако основные симптомы этого заболевания, называемого аддисоновой болезнью, связаны с недостаточным образованием минералокортикоидов.
Недавно было показано, что ПОМК-клетки имеются не только в передней, но и в промежуточной доле гипофиза, а также в гипоталамусе, вегетативной нервной системе, мозговом слое надпочечников и гонадах. Вероятно, в этих случаях фрагмент, соответствущий АКТГ, не играет решающей роли. Клетки, найденные в гипоталамусе, называют также бета-эндорфинергическими, поскольку главный продукт их секреции и носитель информации - бета-эндорфин. Эти клетки посылают длинные аксоны с ветвящимися коллатералями в различные отделы мозга и имеют какое-то отношение к развитию стресса и болевым ощущениям. Доказано, что они участвуют в регуляции секреции гипофизарных гормонов и, возможно, в развитии аменореи, вызываемой стрессом. Однако истинные функции этих бета-эндорфинергических нейронов не установлены. Ничего пока неизвестно и о роли пептидов, образующихся из проопиомеланокортина в промежуточной доле гипофиза, вегетативной нервной системе и гонадах.
Колебания уровня кортизола. АКТГ-это тропный гормон, стимулирующий в клетках коры надпочечников синтез и секрецию кортизола. В течение суток концентрация кортизола в крови подвергается существенным колебаниям, подчиняясь циркадианному (суточному) ритму. В утренние часы концентрация кортизола в крови значительно выше, чем в вечерние (рис. 17.17), причем колебания зависят не от режима сна, а от времени суток. Исследования, проведенные на людях, у которых меняется режим сна (например, работающих посменно), показали, что циркадианный ритм приспосабливается к таким изменениям крайне медленно. Отсюда следует, что высокий уровень кортизола в утренние часы является физиологичным, а сохранение его после полудня или в вечерние часы может указывать на патологию.
У всех людей надпочечники выделяют кортизол эпизодически, поскольку секреция АКТГ тоже имеет эпизодический характер. Как видно из нижней части графика иа рис. 17.17, основные суточные колебания уровня кортизола в крови связаны с большей частотой эпизодов секреции в ночные и ранние утренние часы [11]. Случайные выбросы АКТГ после полудня и в ранние вечерние часы могут вызывать временное повышение концентрации кор-
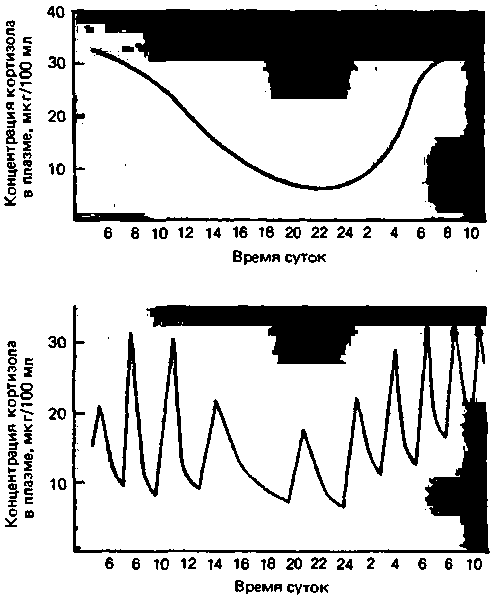 |
| Рис. 17.17. Внизу: эпизодический характер секреции кортизола клетками коры надпочечников. В ранние утренние часы число эпизодов и интенсивность секреции кортизола значительно выше, чем в другое время суток. Вверху: изменение концентрации кортизола в плазме в течение суток (в среднем для большой популяции). Максимальная концентрация наблюдается в ранние утренние часы, минимальная-в поздние вечерние часы. Эпизодический характер секреции кортизола определяется эпизодичностью секреции АКТГ |
тизола в крови. В клинике представление об эпизодическом характере секреции АКТГ имеет важное значение для дифференциальной диагностики гиперкортицизма (синдрома Кушинга1'; с. 403).
Влияние глюкокортикоидов на обмен веществ.
Свое название глюкокортикоиды получили по их наиболее важному метаболическому эффекту-стимуляции глюконеогенеза в печени. Под влиянием высокого уровня кортизола в крови аминокислоты метаболизируются с образованием глюкозы. Поскольку высвобождение аминокислот в организме происходит в результате расщепления мышечных белков, в целом этот процесс рассматривают как проявление катаболического действия кортизола на белки. Кроме того, глюкокортикоиды подавляют
1
 ) В отечественной литературе этот синдром называется болезнью Иценко-Кушинга.- Прим. перее.
) В отечественной литературе этот синдром называется болезнью Иценко-Кушинга.- Прим. перее.4Щ ЧАСТЬ IV. ПРОЦЕССЫ НЕРВНОЙ И ГУМОРАЛЬНОЙ РЕГУЛЯЦИИ
поглощение и использование глюкозы всеми клетками гела, т.е. противодействуют эффекту инсулина, вызывая повышение концентрации глюкозы в крови (поэтому повышенное образование глюкокортикоидов может служить причиной диабета). Наряду с катаболическим глюкокортикоиды обладают выраженным антианаболическим действием. Особенно сильно снижается под действием глюкокортикоидов синтез мышечных белков, поскольку глюкокортикоиды угнетают транспорт аминокислот в мышечные клетки. В то же время в печени кортизол усиливает поглощение аминокислот, которые используются клетками печени для синтеза глюкозы (глюконеогенез) или белков печени (подробное описание можно найти в учебниках биохимии) [6].
Глюкокортикоиды участвуют также в обмене липидов. Под их влиянием происходит расщепление триглицеридов, и в крови повышается содержание жирных кислот. Поглощение глюкозы жировыми клетками под действием глюкокортикоидов снижается; в результате в них образуется меньше триглицеридов, что приводит к уменьшению жировых запасов тела.
Реакция на стресс. В физиологических условиях перечисленные метаболические эффекты глюкокортикоидов сбалансированы. В случае необходимости они быстро обеспечивают снабжение организма энергетическим материалом. Эта роль глюкокортикоидов имеет жизненно важное значение, поэтому в острых стрессовых ситуациях гипоталамо-гипофизарно-надпочечниковая система активируется в первую очередь. При остром стрессе уровень кортизола в крови быстро повышается, но при повторном или длительном воздействии одного и того же стресс-фактора реакция гипоталамо-гипофизарно-надпочечниковой системы постепенно затухает (привыкание).
Другая важная функция кортизола при стрессе состоит в том, что он играет пермиссивную роль в действии катехоламинов на гладкую мускулатуру сосудов. При стрессе из мозгового вещества надпочечников выделяются адреналин и норадреналин, которые вызывают сокращения гладкой мускулатуры кровеносных сосудов в скелетных мышцах. Вследствие этого происходит перераспределение кровотока, обеспечивающее повышенное поступление в мышцы крови, насыщенной кислородом и питательными веществами, когда нужны силы для борьбы или бегства. Это действие катехоламинов проявляется только в присутствии кортизола. Таким образом, кортизол, не влияющий как таковой на скелетные мышцы, позволяет действовать катехоламинам, поэтому его действие и называют пермиссивным, т.е. разрешающим.
По химическому строению глюкокортикоиды
близки к минералокортикоидам, поэтому они всегда оказывают слабое вторичное действие и в качестве минералокортикоидов (с. 404).
Фармакологические аспекты. Поскольку вещества, обладающие глюкокортикоидным действием, широко применяются в настоящее время в качестве лекарственных препаратов, необходимо знать физиологическую и фармакологическую основы их действия. При избыточном образовании глюкокортикоидов в организме или при введении их в большом количестве описанные выше эффекты проявляются в усиленной форме. Расщепление белков может привести к мышечной дистрофии, а разрушение белкового матрикса костей - к патологическому состоянию, называемому остеопорозом. Из-за связанного с этим усиления образования глюкозы ее концентрация в крови возрастает, и в результате она превращается в печени в гликоген. Однако этот процесс протекает оптимально только в присутствии достаточного количества инсулина (с. 405), а секреция последнего легко подавляется глюкокортикоидами. Таким образом, вследствие высокого уровня глюкокортикоидов в организме развивается преддиабетическое состояние.
Противовоспалительное действие. При повышенном содержании в крови глюкокортикоиды вызывают наряду с возможными нарушениями обмена некоторые характерные эффекты. В частности, все глюкокортикоиды подавляют развитие воспалительных процессов, действуя при этом несколькими путями. Любой воспалительный процесс характеризуется тремя симптомами (кратко их называют покраснение, опухание, боль): 1) покраснением, вызванным повышенным притоком крови к воспаленному участку; 2) отеком, связанным с увеличением проницаемости капилляров в воспаленном участке и поступлением жидкости в межклеточное пространство; 3) болевыми ощущениями, вызываемыми раздражением тканей вследствие первых двух процессов. Все зти три симптома устраняются под действием глюкокортикоидов.
Вместе с тем глюкокортикоиды угнетают образование антител, что приводит к нарушению защитной реакции организма против инфекции. При кратковременном стрессе этот эффект незначителен, но при длительном сохранении высокого уровня кортизола становится весьма заметным. Это действие глюкокортикоидов используется в клинике для подавления аллергических реакций организма и предотвращения иммунного отторжения трансплантатов. Разнообразием перечисленных эффектов глюкокортикоидов и объясняется то, что лекарственные препараты, обладающие глюкокортикоидным действием, широко применяются в медицине. При назначении таких препаратов врач должен учитывать, что, подавляя воспалительные процессы, они могут одновременно ослаблять защитные иммунные реакции организма. Поскольку глюкокортикоиды лишь «снимают» симптомы заболевания и не обладают бактерицидным действием, при
ГЛАВА 17. ЭНДОКРИНОЛОГИЯ 403
их использовании бактериальная инфекция может быть замаскирована, не становясь менее опасной. В связи с этим больной, получающий глюкокортикоиды, должен находиться под постоянным наблюдением. Другим нежелательным побочным действием глюкокортикоидов является торможение образования рубца при заживлении язвы желудка или других внутренних повреждений тканей. Кроме того, глюкокортикоиды стимулируют секрецию соляной кислоты и поэтому противопоказаны больным с язвой желудка.
Патофизиологические аспекты. Из всего вышесказанного следует, что избыток или недостаток глюкокортикоидов нарушает гомеостаз. Избыток кортизола может быть связан с повышенным образованием КРГ и вызванной этим постоянной стимуляцией выделения АКТГ гипофизом. Кроме того, из гипофизарных клеток, секретирующих АКТГ, могут развиваться доброкачественные опухоли, автономно секретируюшие большие количества АКТГ. Патологическая гиперсекреция кортизола надпочечниками вызывает развитие болезни Кушинга, сопровождающейся гиперплазией обоих надпочечников. Такие же симптомы возникают при развитии опухолей (доброкачественных или злокачественных) самих надпочечников, приводящем к образованию избыточных количеств кортизола; в этих случаях гиперкортицизма применяют термин синдром Кушинга. Дифференциальная диагностика болезни и синдрома Кушинга основана на анализе механизма гиперпродукции кортизола (см. рис. 17.16). При наличии опухоли надпочечников, продуцирующей кортизол, секреция КРГ и АКТГ почти полностью подавлена и уровень АКТГ в крови крайне низок. Если же причиной заболевания служит гиперсекреция КРГ или АКТГ, содержание АКТГ в крови обычно повышено. Путем определения концентрации АКТГ в крови можно установить, где локализовано нарушение - на уровне центральной нервной системы и гипофиза или на уровне надпочечников Изредка встречаются случаи эктопической секреции АКТГ (т.е. секреции за пределами гипофиза) злокачественными опухолями, например карциномой легких.
Андрогены надпочечников
В течение всей жизни человека в сетчатой зоне коры надпочечников вырабатываются довольно большие количества андрогенов [1, 9, 11, 39] (пути синтеза показаны на рис. 17.18). Существует несколько видов этих С19-стероидов. Наибольшей физиологической активностью среди андрогенов обладает тестостерон, однако в коре надпочечников он образуется в незначительном количестве. В большом количестве образуются в сетчатой зоне коры надпочечников С19-стероиды, обладающие меньшей андрогенной активностью, чем тестостерон. Наиболее важен среди андрогенов надпочечников дегидроэпиандростерон. У женщин этот андроген выделяется надпочечниками в физиологических условиях, однако при некоторых патологических состояниях его в значительных количествах секре-
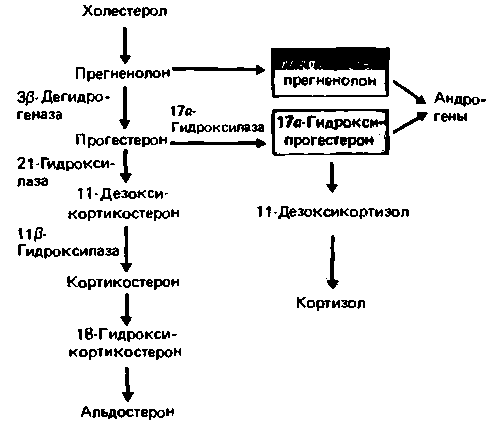 |
| Рис. 17.18. Образование кортикостероидов из холестерола. Общим предшественником всех кортикостероидов служит прегненолон. АКТГ стимулирует образование кортизола, а ангиотензин II-альдостерона. Клиницистам следует знать основные ферменты, участвующие в синтезе стероидов, поскольку с недостаточностью некоторых из этих ферментов связаны определенные синдромы |
тируют яичники. У мужчин 2/3 всего количества андрогенов секретируют семенники и только 1/3 - надпочечники. Высокая концентрация АКТГ стимулирует синтез и секрецию не только глюкокортикоидов (и в меньшей степени минералокортикоидов), но и андрогенов.
Патофизиологические аспекты. Описанное выше действие АКТГ играет центральную роль в развитии адреногенитального синдрома (называемого также врожденной гиперплазией надпочечников). При этом заболевании образование кортизола частично или полностью блокировано из-за ферментной недостаточности. На гипоталамо-гипофизарно-надпочечниковую систему данный дефект оказывает такое же влияние, как адреналэктомия, т.е. при нем отсутствует отрицательная обратная связь, осуществляемая в нормальных условиях кортизолом. Гипоталамус секретирует поэтому больше КРГ, что приводит к повышенной секреции АКТГ гипофизом. В связи с ферментной недостаточностью надпочечник не может вырабатывать достаточное количество кортизола, но секретирует в избытке другие стероиды, в том числе андрогены. Избыток андрогенов может вызвать вирилизацию плода, имеющего женский генотип, и развитие у него мужского фенотипа. Адреногенитальный синдром может быть выражен в разной степени, и в некоторых случаях имеет место не только вирилизация, но и потеря солей, связанная с низкой секрецией альдостерона. Иногда ферментная недостаточность сказывается в более позднем возрасте, и симптомы заболевания проявляются только в период полового созревания или вскоре после его завершения (поздний адреногенитальный синдром).
404 ЧАСТЬ IV. ПРОЦЕССЫ НЕРВНОЙ И ГУМОРАЛЬНОЙ РЕГУЛЯЦИИ
Известны случаи, когда по неизвестным причинам кора надпочечников начинает секретировать повышенные количества андрогенов (чаще всего дегидроэпиандростерона) при отсутствии признаков недостаточности ферментов, участвующих в синтезе кортизола. У женщин в таких случаях часто развиваются обволосение по мужскому типу (гирсутизм) и другие симптомы вирилизации (увеличение клитора, облысение, себорея и др.).
Минералокортикоиды
Минералокортикоиды синтезируются в надпочечниках главным образом в клубочковой зоне. Наиболее важный представитель этой группы -альдостерон (пути биосинтеза альдостерона показаны на рис. 17.18).
Действие альдостерона. Минералокортикоиды, в частности альдостерон, участвуют в регуляции обмена электролитов и водного баланса. Альдостерон повышает реабсорбцию натрия в почечных канальцах, связанную с реабсорбцией воды путем осмоса. Одновременно альдостерон способствует выделению калия и протонов. Аналогичное действие он оказывает на транспорт ионов и воды в кишечнике, а также в слюнных и потовых железах.
Механизмы регуляции. Регуляция синтеза и секреции альдостерона происходит несколькими путями. Во-первых, секреция альдостерона усиливается при недостатке натрия и повышенном содержании калия в крови. Во-вторых, если снижение концентрами натрия в крови сопровождает уменьшение почечного кровотока (например, при сильной кровопотере), эпителиальные клетки афферентных сосудов почек выделяют ренин (с. 537 и 797). Ренин-это протеаза, под действием которой из ангиотензиногена (а2-глобулина, образующегося в печени) образуется ангиотензин I. Под действием пептидазы, присутствующей в крови и в легких и называемой превращающим ферментом, декапептид ангиотензин I превращается в активный октапептид ангиотензин II, который в результате отщепления дополнительных аминокислотных остатков может превращаться в ангиотензин III. Ангиотензин II обладает двумя активностями-вызывает сужение сосудов (с. 538) и стимулирует секрецию альдостерона. Альдостерон способствует реабсорбции натрия в дистальных канальцах и в собирательных трубочках почек, увеличивая, следовательно, задержку воды в почках (с. 797). Таким путем система ренин-ангиотензин участвует в регуляции равновесия натрия, объема внеклеточной жидкости и кровяного давления.
Почечно-адреналовая система регуляции получает сигналы от многих систем, лежащих за пределами почек и надпочечников. Так, например, секрецию альдостерона может стимулировать
АКТГ. Однако этот механизм вызывает лишь кратковременную активацию клеток клубочковой зоны, и при повторных воздействиях АКТГ ответ постепенно ослабевает. Подобное угасание ответа на воздействие химических веществ - это довольно распространенное биологическое явление, обычно называемое тахифилаксией. Оно может быть связано с десенситизацией рецепторов, отсутствием свободных рецепторов или уменьшением их числа. Давно известно, что электрическое раздражение нервов, подходящих к почкам, тоже вызывает высвобождение ренина и что этот эффект подавляется ß-адреноблокаторами. Можно предположить, что симпатическая норадренергическая иннервация почек обеспечивает тонкую регуляцию секреции ренина юкстагломерулярным аппаратом. Многие прямые или опосредованные воздействия на секрецию ренина могут осуществляться непосредственно за счет иннервации, а также, возможно, за счет выделения катехоламинов и пептидов мозговым слоем надпочечников [29]. Так, например, секрецию ренина может вызывать раздражение барорецепторов, расположенных в каротидном синусе, а также другие внутренние или внешние факторы, стимулирующие симпатическую нервную систему. (Более подробное описание системы ренин-ангиотензин-альдостерон см. на с. 537 и 797.)
Краткая характеристика стероидных гормонов
Структура и синтез. Стероидные гормоны представляют собой соединения липидной природы. Они образуются в цепи реакций, включающих последовательное присоединение молекул исходного субстрата -ацетил-Ко А. Общим предшественником всех стероидов является холестерол. Под действием ферментной системы десмолазы боковая цепь холестерола расщепляется между 21-м и 22-м углеродными атомами, и образуются стероиды, содержащие 21 атом углерода (рис. 17.18; структурные формулы см. в учебниках биохимии). В результате отщепления боковой цепи холестерола образуется общий для всех стероидных гормонов предшественник - прегненолон, обладающий слабым прогестагенным действием, т.е. действующий подобно прогестерону (с. 828). Прегненолон является лишь промежуточным продуктом биосинтеза стероидов и в крови практически не обнаруживается. В яичниках он превращается в прогестерон. Значительные количества прогестерона секретируют клетки желтого тела и плаценты (с. 836), однако этот гормон может синтезироваться и в других клетках в качестве промежуточного продукта биосинтеза андрогенов и эстрогенов. Синтез эстрогенов включает обязательное образование андрогенов в качестве промежуточных продуктов. В коре надпочечников прегненолон превращается в другие стероиды-
ГЛАВА 17. ЭНДОКРИНОЛОГИЯ 405
глюкокортикоиды, минералокортикоиды и андрогены. Все андрогены являются С19-стероидами независимо от того, где они вырабатываются-в надпочечниках, семенниках или яичниках. Образуются андрогены из С21-стероидов в результате отщепления двууглеродной боковой цепи от 17-го углеродного атома. Эстрогены синтезируются из некоторых С19-стероидов (в яичниках и в меньшей степени в семенниках) путем ароматизации кольца А и отщепления одной СН3-группы. На рис. 17.18 и 23.1 указаны ферменты, участвующие в синтезе стероидов. Дефектность по некоторым из этих ферментов играет определенную роль в развитии заболеваний, рассматриваемых на с. 403.
Высвобождение, транспорт и распад. Секрецию стероидных гормонов регулируют другие гормоны. АКТГ стимулирует синтез и выделение кортизола корой надпочечников и в определенной степени влияет на синтез и секрецию андрогенов. Ангиотензин II стимулирует образование и высвобождение альдостерона корой надпочечников. ФСГ и ЛГ повышают уровень синтеза эстрогенов и прогестерона в гранулезных клетках или лютеальных клетках яичников (с. 828). ЛГ стимулирует также образование тестостерона в интерстициалъных клетках семенников (с. 825). Пока неясно, стимулирует ли ФСГ одновременно со сперматогенезом ароматизацию тестостерона и превращение его в эстрогены.
Как и все липиды, стероиды плохо растворимы в воде, поэтому в крови они связаны нековалентно с белками плазмы [40]. Лишь незначительная часть стероидов находится в крови в свободном виде, но именно эта свободная фракция и обладает биологической активностью. Некоторые стероиды превращаются в активные соединения, только поступив в клетки-мишени. Так, например, тестостерон сам по себе не обладает активностью в таких кожных структурах, как сальные железы или волосяные фолликулы, но приобретает ее после превращения в клетках этих структур в 5-а-дигидротестостерон. В то же время сигнал по принципу обратной связи в центральную нервную систему обеспечивается самим тестостероном. Здесь он связывается преимущественно с рецепторами тестостерона, но некоторые его эффекты, очевидно, осуществляются только после его ароматизации с образованием эстрогена. В центральной нервной системе и самцов, и самок имеются ферменты (ароматазы), способные ароматизировать тестостерон [32]. Основная часть молекул стероидных гормонов, присутствующих в крови, так никогда и не взаимодействует с клетками-мишенями и в конечном счете инактивируется в результате превращения в глюкуронид. В такой форме гормоны хорошо растворимы в воде и могут выводиться почками.
