Курс III курс Vсеместр Специальность: 060501 «Сестринское дело» Санкт-Петербург
| Вид материала | Документы |
- Программа учебной дисциплины физическая культура для специальности: 060501 «Сестринское, 1037.96kb.
- Перечень манипуляций к дифзачету II этапа аттестации, 13.64kb.
- Курс IV. Отделение «Сестринское дело». Дисциплина: «Сестринское дело в дерматовенерологии»., 313.4kb.
- Примерная программа учебной дисциплины математика, 566.38kb.
- Учебное задание Для заочной части очно-заочного цикла: «Сестринское дело в терапии», 34.81kb.
- Разработать рабочие программы, умо по уд, мдк, пм, основанные на компетенциях и реализовывать, 233.37kb.
- Курс 2 Семестр III астана 2008, 262.32kb.
- Программы и задания фен по специальность «Биология» 3-й курс, Vсеместр, 555.12kb.
- Должностная инструкция, 93.05kb.
- «Вторичная профилактика при заболеваниях желчного пузыря и желчевыводящих путей» для, 294.57kb.
 ГОУ СПО «Санкт-Петербургский акушерский колледж»
ГОУ СПО «Санкт-Петербургский акушерский колледж»| Рассмотрена на заседании ЦМК «_____»_______________2010г Протокол №________________ Председатель ЦМК__________ | «УТВЕРЖДАЮ» Методист _______Лутошкина Т.А. «____»__________2010г |
Шостак Н.В
Юдакова З.М.
лекции
по заболевани\м сердечно-сосудистой системы

Учебная дисциплина: С/Д в терапии Курс III курс V семестр
Специальность: 060501 «Сестринское дело»
Санкт-Петербург
2006 г
Уважаемые студенты!
Весь лекционный материал по СД в терапии излагается по следующему плану:
- определение заболевания;
- факторы риска (этиология);
- патогенез;
- клинические проявления: жалобы, объективные данные;
- дополнительные методы обследования;
- осложнения;
- принципы лечения;
- возможные проблемы пациента;
- особенности сестринского процесса.
Внимательно прочтите материал, выучите наизусть определение заболевания, уясните причины и клинические проявления. Обратите внимание на принципы диагностики заболевания, продумайте, как подготовить пациентов к назначенным обследованиям. Запишите возможные проблемы пациентов при изучаемом Вами заболевании. Будьте готовы спланировать сестринскую помощь пациента по выделенным проблемам.
Желаем удачи! Преподаватели ЦМК терапии.
ГОУ СПО Санкт-Петербургский акушерский колледж
Ревматизм
(лекция)
Специальность: "Акушерское дело" 060102,
"Сестринское дело" 060501
Подготовлена преподавателем Шостак Н.В.
2010 год
Ревматизм - это системное воспалительное заболевание соединительной ткани с преимущественным поражением сердечнососудистой системы.
Этиология
Возбудителем ревматизма является В-гемолитический стрептококк группы А. Предшествуют ревматизму ангины, ОРЗ, наличие хронических очагов инфекции (кариозные зубы, отиты, фарингиты). Однако только 3%, перенёсших ангину заболевают ревматизмом. Имеют значение предрасполагающие факторы:
- наследственная предрасположенность
- молодой возраст (7-15 лет)
- частые переохлаждения
Патогенез
В основе воспаления при ревматизме лежит иммунный процесс (взаимодействие антигена с антителом). Стрептококк и соединительная ткань имеют сходную антигенную структуру, поэтому антитела, которые вырабатываются организмом на стрептококк, являются и антителами к тканям сердца и другим системам.
В течение ревматизма выделяют две фазы: активную и неактивную.
Неактивная фаза характеризуется отсутствием признаков воспаления.
Активная фаза (ревматическая атака) характеризуется признаками воспаления.
Клиническая картина
Признаки заболевания начинаются примерно через 10-15 дней после перенесённой ангины. Проявления заболевания:
- Синдром интоксикации: слабость, снижение работоспособности,
повышение температуры от субфебрильной до 390С.
- Полиартрит: поражаются крупные суставы, характерна разная степень
боли и другие признаки воспаления; воспаляются симметричные
суставы, характерна летучесть болей. После ревматической атаки все
изменения суставов проходят.
- Ревматическое поражение кожи: в виде кольцевой эритемы - розовые
кольцевидные высыпания с неровными контурами, расположенные на
груди, шее, верхних конечностях. Вокруг суставов наблюдаются
подкожные узелки - маленькие (с горошину) плотные безболезненные
образования.
- Ревматическое поражение ЦНС – хорея с характерными непроизволь-ными подёргиваниями мимических мышц лица и конечностей.
- Кардит (ревмокардит) - характеризуется одышкой, сердцебиением,
перебоями в работе сердца, болями или неприятными ощущениями.
При аускультации: тоны сердца приглушены, часто аритмичны. В
лёгких появляются влажные застойные хрипы.
К большим признакам ревматизма относят: кардит, полиартрит, хорею, кольцевидную эритему.
Малые критерии: артралгия, лихорадка, >СОЭ, появление С-реактивного белка.
В зависимости от поражения слоя сердечной стенки выделяют: эндокардит, миокардит, перикардит, панкардит.
Дополнительные методы обследования:
- клинический анализ крови: ускорение СОЭ, лейкоцитоз;
- биохимический анализ крови: появление С-реактивного белка,
трансаминаз, увеличение альфа- и гамма глобулинов;
- эхокардиоскопия: выявляется патология створок клапанов;
- рентгенография грудной клетки: увеличение размеров сердца;
- изменения на ЭКГ.
Принципы лечения
У нас принята система этапного лечения: стационар - поликлиника - санаторий. Активные формы ревматизма лечатся стационарно, пациентам назначают постельный режим, диету № 10. Этиологическое лечение направлено на подавление стрептококковой инфекции – группа пенициллина (пенициллин и бициллин-5).
Противовоспалительная терапия:
- Группа нестероидных противовоспалительных препаратов (НПВП):
- ацетилсалициловая кислота
- ибупрофен (бруфен)
- вольтарен
- индометацин
- бутадион
- Гормональные препараты:
- Гормональные препараты:
- преднизолон
При снижении активности ревматического процесса - лечение продолжается в санатории или поликлинике.
Профилактика ревматизма
Профилактика ревматизма делится на первичную и вторичную. Цель первичной профилактики ─ предупредить первичную заболеваемость ревматизмом.
Задачи индивидуальные и общегосударственные:
- закаливание;
- развитие физкультуры и спорта;
- своевременное лечение ангин, фарингитов;
- повышение уровня жизни;
- санация хронических очагов инфекции.
Вторичная профилактика направлена на появление рецидивов (повторных ревматических "атак"). Проводится всем, перенёсшим ревматический процесс в течение последующих пяти лет. В течение первых трёх лет проводится круглогодичная, а последующие два года ─ весенне-осенняя сезонная бициллинопрофилактика рецидивов. Необходимо помнить о возможности аллергических реакций при бициллинопрофилактике.
Ревматоидный полиартрит
Ревматоидный полиартрит ─ это хроническое системное поражение соединительной ткани с преимущественным поражением периферических (синовиальных) суставов по типу эрозивно-деструктивного артрита.
Значимость этого заболевания велика, т.к. болеют им преимущественно молодые люди (20-50 лет), заболевание приводит к инвалидизации. Женщины болеют в 3-4 (9!) раз чаще, чем мужчины.
Этиология и патогенез
Этиология неизвестна; ведущее значение имеет наследственная предрасположенность; инфекция, преимущественно вирусная.
В основе лежит аутоиммунный процесс, который разыгрывается в соединительной ткани на суставных образованиях: синовиальной оболочке, синовиальной жидкости и суставных хрящах (см. рисунок 1 и 2).
Особенности сестринской помощи.
При ревматической атаке сестринская помощь, оказывается, по модели В. Хендерсен и Орэм. В стадии ремиссии М?
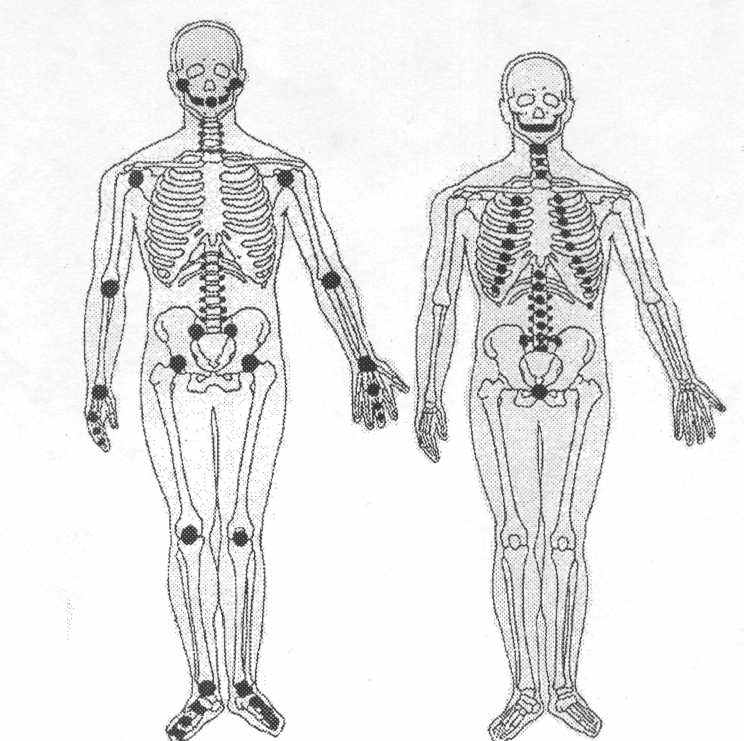
Рис. 1. Синовиальные суставы человека
Рис. 2. Хрящевые суставы человека
Рис. 3. Строение синовиального сустава
- - суставная капсула
-
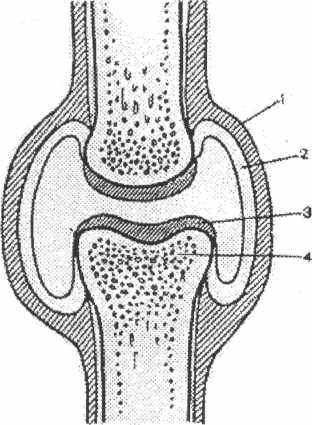
- синовиальная оболочка
- - хрящ
- - субхондральная кость
Ревматоидный полиартрит протекает в двух формах. Наиболее часто (80% случаев) - суставная форма, в остальных случаях - суставно-висцеральная.
Клинические проявления
Заболевание чаще всего начинается как моно- и полиартрит (20-30%). Симметрично поражаются мелкие суставы кистей и стоп: пястно-фаланговые, межфаланговые, в дальнейшем - лучезапястные, коленные, вплоть до височно-челюстных.
На первом этапе воспаления - экссудативном - характерны боли, припухлость, сглаженность суставов. Боли усиливаются ночью. Утром отмечается скованность воспалённых суставов. Этот этап длится около года. Затем наступает стадия пролиферации, при которой формируется стойкая деформация суставов. Происходит разрушение хрящей, прилежащей костной ткани, атрофия мышц. Формируется "ревматоидная кисть", "плавники моржа".
При суставно-висцеральной форме поражаются серозные оболочки внутренних органов: перикардиты, плевриты. Поражение почек связано с развитием амилоидоза, который появляется через 7-10 лет после суставного синдрома.
Внесуставные проявления: васкулиты, ревматоидные узелки.
Дополнительные методы исследования:
• Наличие в крови "ревматоидного фактора", присутствует у 80%
больных ревматоидным полиартритом.
- Ускорение СОЭ и лейкоцитоз.
- Изменения в биохимических показателях крови.
- Рентгенологические данные - картина остеопороза.
Основные критерии ревматоидного полиартрита
- Утренняя скованность.
- Боль при движении в суставах.
- Отёчность, припухлость суставов.
- Симметричность припухших суставов.
- Подкожные узелки.
- Наличие "ревматоидного фактора".
Лечение больных с ревматоидным полиартритом
Лечение ревматоидного полиартрита - очень трудная задача; оно должно быть длительным и комплексным.
Используют следующие группы препаратов:
1. НПВП:
- ацетилсалициловая кислота
- индометацин, метиндол
- реопирин, бутадион
- вольтарен ортофен
- бруфен
Эти препараты являются средствами быстрого противовоспалительного действия.
2. Базисные препараты:
Аминохинолиновые:
- делагил
- плаквенил
- резохин
Соли золота:
- кризанол
- санокризин
- ауропан
Цитостатики:
- лейкеран
- циклофосфамид
- азатиоприн
3. Кортикостероиды:
- преднизолон
- триамсинолон
4. Иммуномодуляторы:
- декарис
- тималин
Задание для студента.
После изучения материала Вы должны:
- дать определение заболеванию
- знать факторы риска (этиологию)
- знать клинические проявления заболевания (симптомы)
- возможные проблемы пациента
- принципы диагностики заболевания
- принципы лечения и ухода
- особенности профилактики заболевания
- знать алгоритм оказания неотложной помощи (при наличии неотложного состояния в изучаемой теме)
Литература для преподавателей
- Диагностика и лечение внутренних болезней /Руководство для
врача в 3-х томах/ под ред. Комарова Ф.И., М.: Медицина, 1991.
- Кардиология в таблицах и схемах, под ред. Фрида М. и Грайнс С,
перевод с англ., М.: Практика, 1996.
- Терапевтический справочник Вашингтонского университета, пер. с англ., М.: Практика, 1995.
- Терапия /Руководство для врачей и студентов/ перевод с англ., М.:
Гэотар, 1996.
- Внутренние болезни /в 10-ти томах/под ред. Браунвальда Е., М.:
Медицина, 1995.
- Болезни сердца и сосудов /в 4-х томах/ под ред. Чазова Е.И.,
М.: Медицина, 1992.
- Санкт-Петербургский акушерский колледж
ГОУ СПО Санкт-Петербургский акушерский колледж
Пороки сердца
(лекция)
Специальность: "Акушерское дело" 060102,
"Сестринское дело" 060501
Подготовлена преподавателем Шостак Н.В.
2010 год
Пороки сердца делятся на врожденные и приобретенные.
Порок сердца - это аномалия или деформация клапанов сердца, отверстий, перегородок сердца или отходящих от него сосудов.
Частота приобретённых пороков в последнее время снизилась и составляет 5-10 человек на 1000 населения. На врожденные пороки приходится 1-2%. Общее число взрослых с пороками 2002 г – 221063, дети – 3018, подростки – 2617. Повышается уровень пороков у взрослых на 5,3%, у детей – 4,4%.
Все пороки приводят к развитию острой или хронической сердечной недостаточности.
Приобретённые пороки возникают чаще вследствие ревматизма, атеросклероза и ИБС, инфекционного эндокардита.
Этиология
Темп развития порока будет зависеть от заболевания, которое ему предшествовало. При ревматизме порок формируется в течение 6-12 месяцев после ревматической атаки. После инфекционного миокардита порок развивается через 2 недели. Для атеросклероза характерны постепенные, годами прогрессирующие изменения клапанов. При ИБС формирование порока можно отметить с точностью до минуты (например, при некрозе сосочковой мышцы).
Недостаточность митрального клапана
Этот порок встречается чаще, чем другие (70%). При недостаточности митрального клапана во время систолы левого желудочка деформированный клапан не закрывает полностью атриовентрикулярное отверстие, вследствие чего происходит обратный ток крови из желудочка в левое предсердие.
Этиология
- Ревматический эндокардит.
- Септический эндокардит.
- Атеросклероз.
- Сифилитический эндокардит.
- Инфаркт миокарда.
Гемодинамика
Перенесённые заболевания приводят к изменению клапанов. Створки клапана деформированы, края их скручены, хорды укорочены. Такой деформированный клапан не плотно закрывает отверстие, и в зависимости от количества поступающей крови в левое предсердие будет зависеть тяжесть порока. Так, если в левое предсердие поступает 5 мл крови - это не сказывается на кровообращении, если более 10 мл - это приводит к существенному нарушению гемодинамики, а если 25-30 мл - это тяжёлое нарушение.
Клинические проявления
Порок долго остается компенсированным, жалобы в этот период отсутствуют. Постепенно развивается одышка, утомляемость, сердцебиение. При осмотре: цианоз губ. При аускультации: первый тон ослаблен (из-за отсутствия щелчка захлопывания клапана), систолический шум. Границы сердца расширены влево.
Стеноз левого атриовентрикулярного отверстия
Основная причина - ревматический эндокардит!
Митральный стеноз формируется постепенно, в более поздние сроки, чем недостаточность. У больных появляется немотивированная слабость, боль в области сердца, нарастающая одышка. Тяжесть будет зависеть от степени сужения отверстия. В норме его площадь равна 4-6 см2.
Митральный стеноз: клиника и осложнения
| | Лёгкая степень | Умеренная степень | Тяжёлая степень |
| Площадь отверстия | более 2 см2 | 1-2 см2 | менее 1 см2-0,5 см2 |
| Клинические | Бессимптомное | Одышка, | Одышка в покое, |
| проявления | течение или одышка | утомляемость, | кровохарканье, |
| | при физической | правожелудочковая | отёк легких, |
| | нагрузке | недостаточность | утомляемость, |
| | | | тяжёлая |
| | | | правожелудочковая |
| | | | недостаточность |
| Осложнения: | | | |
| Мерцательная | редко | + + | + + |
| аритмия | | | |
| Тромбоэмболия | не редко | + + | + + |
При осмотре: цианоз губ, цианотический румянец.
Аускультация: первый тон - хлопающий, диастолический шум.
Дополнительные методы исследования:
- УЗИ
- Rq-логическое исследование
Аортальные пороки
Недостаточность аортального клапана - второй по частоте порок после недостаточности митрального клапана.
Это порок, при котором створки полулунных клапанов не закрывают аортальное отверстие и во время диастолы кровь из аорты поступает в сердце.
Этиология
- Ревматизм
- Сифилис
- Септический эндокардит
- Атеросклероз
Клиника обусловлена большими перепадами давления в сосудах.. Кожные покровы бледные, сонные артерии пульсируют ("пляска каротид") с синхронным сотрясением головы. Пульс - тахикардия, АД систолическое повышено, диастолическое снижено до 50-30 мм рт.ст. Аускультация: диастолический шум на аорте (второе межреберье справа у грудины).
Пациенты жалуются на сердцебиение, головокружение. Порок долго остается компенсированным.
Стеноз устья аорты
Площадь устья аорты - примерно 3 см2, выраженные нарушения гемодинамики выявляются при стенозировании 0,5-0,6 см2.
Этиология: ревматизм.
Клиника: жалобы на ощущение сильных толчков в сердце, головокружение, обмороки. При осмотре: бледность кожных покровов. Аускультация: первый тон на верхушке ослаблен, выслушивается систолический шум на аорте. Шум очень выражен, слышен даже на расстоянии нескольких шагов от пациента. Пульс - малый, брадикардия. АД - снижено систолическое и диастолическое.
Осложнения стеноза устья аорты опасны для жизни, часты случаи внезапной смерти из-за фибрилляции желудочков.
Принципы лечения пороков
Компенсированные пороки не требуют лечения. При декомпенсации пороков появляются признаки хронической сердечной недостаточности (см. лекцию), которая и требует лечения. Радикальное лечение пороков заключается в хирургическом лечении: рассечении стеноза или вшивании искусственного клапана.
Сочетанные пороки – сочетание пороков, разных клапанов.
Задание для студента.
После изучения материала Вы должны:
- дать определение заболеванию
- знать факторы риска (этиологию)
- знать клинические проявления заболевания (симптомы)
- возможные проблемы пациента
- принципы диагностики заболевания
- принципы лечения и ухода
- особенности профилактики заболевания
- знать алгоритм оказания неотложной помощи (при наличии неотложного состояния в изучаемой теме)
Литература для преподавателей
- Диагностика и лечение внутренних болезней /Руководство для врача
в 3-х томах/ под ред. Комарова Ф.И., М.: Медицина, 1991.
- Кардиология в таблицах и схемах, под ред. Фрида М. и Грайнс С,
перевод с англ., М.: Практика, 1996.
- Терапевтический справочник Вашингтонского университета, пер. с
англ., М.: Практика, 1995.
- Терапия /Руководство для врачей и студентов/ перевод с англ., М.:
Гэотар, 1996.
- Внутренние болезни /в 10-ти томах/под ред. Браунвальда Е., М.:
Медицина, 1995.
Болезни сердца и сосудов /в 4-х томах/ под ред. Чазова Е.И.,
М.:Медицина, 1992.
ГОУ СПО Санкт-Петербургский акушерский колледж
Гипертоническая болезнь
(лекция)
Специальность: "Акушерское дело" 060102,
