Курс III курс Vсеместр Специальность: 060501 «Сестринское дело» Санкт-Петербург
| Вид материала | Документы |
- Программа учебной дисциплины физическая культура для специальности: 060501 «Сестринское, 1037.96kb.
- Перечень манипуляций к дифзачету II этапа аттестации, 13.64kb.
- Курс IV. Отделение «Сестринское дело». Дисциплина: «Сестринское дело в дерматовенерологии»., 313.4kb.
- Примерная программа учебной дисциплины математика, 566.38kb.
- Учебное задание Для заочной части очно-заочного цикла: «Сестринское дело в терапии», 34.81kb.
- Разработать рабочие программы, умо по уд, мдк, пм, основанные на компетенциях и реализовывать, 233.37kb.
- Курс 2 Семестр III астана 2008, 262.32kb.
- Программы и задания фен по специальность «Биология» 3-й курс, Vсеместр, 555.12kb.
- Должностная инструкция, 93.05kb.
- «Вторичная профилактика при заболеваниях желчного пузыря и желчевыводящих путей» для, 294.57kb.
-III
эдс
Рис.10. Формирование трёх стандартных электрокардиографических отведений от конечностей.
Внизу - треугольник Эйнтховена, каждая сторона которого является осью того или иного стандартного отведения.
I стандартное отведение - это разность потенциалов между правой и
левой рукой.
II стандартное отведение - это разность потенциалов между правой
рукой и левой ногой.
III стандартное отведение - это разность потенциалов между левой рукой
и левой ногой.
Три стандартных отведения образуют равнобедренный треугольник Эйнтховена, верхушками которого являются правая рука левая рука и левая нога.
I отведение - линия, лежащая горизонтально справа налево;
II отведение - линия направленная сверху вниз, справа налево;
III отведение - линия, направленная сверху вниз, слева направо (рис.11).
При декстракардии получается зеркальное перевернутое изображение.
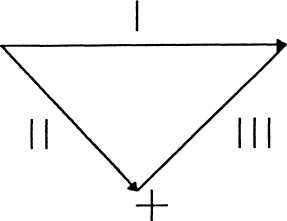
Рис. 11. Треугольник Эйнтховена.
Для записи этих отведений используют электроды следующей маркировки:
красный - правая рука жёлтый - левая рука зелёный - левая нога чёрный - правая нога
Запомните!
Стандартное отведение от конечностей регистрируют при следующем попарном подключении электродов:
- отведение - левая рука (+) и правая рука (-)
- отведение - левая рука (+) и правая нога (-)
- отведение - левая рука (+) и левая нога (-)
Усиленные отведения от конечностей.
Усиленные отведения от конечностей регулируют разность потенциалов между одной из конечностей (активный электрод данного отведения) и средним потенциалом двух конечностей. Они обозначаются: aVR, aVL, aVF.
Обозначение усиленных отведений от конечностей происходит от первых букв английских слов:
"а" - angmend - усиленный "V" - voltage - потенциал "R" - right - правый
"L" - left - левый
"F" - foot - нога
Оси усиленных однополюсных отведений от конечности получают, соединяя электрический центр сердца с местом наложения активного электрода данного отведения (рис. 12).

Рис.12. Равносторонний треугольник Эйнтховена.
Запомните!
Три усиленных однополюсных отведения от конечностей обозначают следующим образом:
aVR - усиленное отведение от правой руки aVL - усиленное отведение от левой руки aVF - усиленное отведение от левой ноги
Медсестре необходимо помнить, что при съёмке ЭКГ обязательно следует сохранять равносторонний треугольник, накладывая электроды в случае отсутствия конечности, при наличии гипса и т.д.
Грудные отведения.
Грудные однополюсные отведения, предложенные Вильсоном в 1934 году, регистрируют разность потенциалов между активным положительным электродом, установленным в определенной точке на поверхности грудной клетки, и отрицательным объединённым электродом Вильсона, который образуется в результате соединения трёх конечностей (правой руки, левой руки и левой ноги).
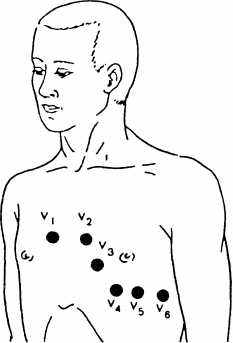
Основных грудных отведений - шесть. Они обозначаются латинской буквой V (потенциал напряжений) с добавлением номера позиции активного положительного электрода:
VI - активный электрод, установленный в четвёртом межреберье по правому краю грудины (у худых на 2 см вправо) (рис.13);
V2 - активный электрод, расположенный в четвёртом межреберье по левому краю грудины;
V3 - активный электрод, находящийся между второй и четвертой позицией;
V4 - активный электрод, установленный в пятом межреберье по левой серединно-ключичной линии;
V5 - активный электрод, расположенный в пятом межреберье по левой передней подмышечной линии;
V6 - активный электрод, расположенный по левой средней подмышечной линии в пятом межреберье.
Рис.13. Грудные отведения
Запомните!
Активный электрод в грудных отведениях белого цвета (один или все шесть). В импортных электрокардиографах активные электроды цветные (VI - красный, V2 - жёлтый, V3 - зелёный, V4 - коричневый, V5 -чёрный, V6 - фиолетовый).
Дополнительные отведения.
Для расширения диагностических возможностей ЭКГ используют дополнительные отведения. Они обозначаются V7, V8, V9.
V7 - активный электрод, который располагается по задней подмышечной линии (на уровне горизонтали V4 - V6);
V8 - активный электрод, который располагается по лопаточной линии;
V
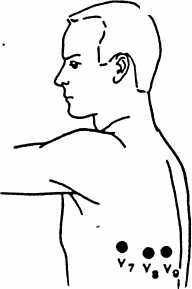 9 - активный электрод, который располагается по паравертебральной линии.
9 - активный электрод, который располагается по паравертебральной линии.Рис.14. Дополнительные отведения
Отведения по Нэбу.
Двухполюсные грудные отведения, предложенные в 1938 году Нэбом, фиксируют разность потенциалов между двумя точками, расположенными на поверхности грудной клетки. Они обозначаются: D - Dorsalis, А - Anterior, I - Inferior.
Для записи отведений по Нэбу используют электроды для стандартных отведений.
Красный электрод располагается во втором межреберье у правого края грудины.
Зелёный электрод располагается в позиции V4 по срединно-ключичной линии в пятом межреберье слева.
Жёлтый электрод - располагается в пятом межреберье по задней подмышечной линии (рис. 15).
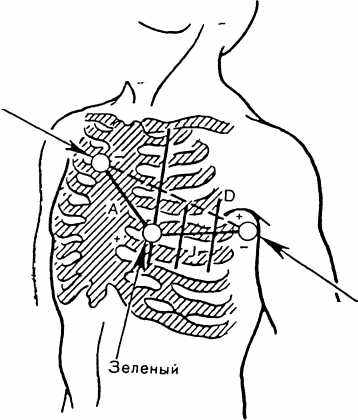
Красный
Жёлтый
Рис.15. Отведения по Нэбу.
Запомните!
При положении ручки переключателя:
I стандартное отведение - регистрируется отведение D – «Dorsalis»;
П стандартное отведение - А – «Anterior»;
III стандартное отведение - I - «Inferior»
Задание для студента.
После изучения материала Вы должны:
- дать определение заболеванию
- знать факторы риска (этиологию)
- знать клинические проявления заболевания (симптомы)
- возможные проблемы пациента
- принципы диагностики заболевания
- принципы лечения и ухода
- особенности профилактики заболевания
- знать алгоритм оказания неотложной помощи (при наличии неотложного состояния в изучаемой теме)
ГОУ СПО Санкт-Петербургский акушерский колледж
Хроническая
сердечная недостаточность
(лекция)
Специальность: "Акушерское дело",
"Сестринское дело"
Подготовлена преподавателем Шостак Н.В.
2010 г.
Недостаточность кровообращения - это неспособность системы кровообращения обеспечить организм достаточным количеством крови в покое и при физической нагрузке.
Различают острую и хроническую недостаточность кровообращения. В данной лекции мы рассмотрим хроническую сердечную недостаточность (ХСН).
Этиология
- Поражение сердечной мышцы (миокардит, кардиомиопатии,
постинфарктный кардиосклероз и т.д).
- Гемодинамическая перегрузка сердечной мышцы (гипертония большого
и малого кругов кровообращения, клапанные пороки сердца и т.д).
- Ревматизм, ишемическая болезнь сердца, гипертоническая болезнь
являются причинами развития у больных ХНК.
Стадии ХСН:
- стадия - начальная, скрытая ХСН проявляется при физической
нагрузке в виде одышки, тахикардии, повышенной утомляемости, снижения трудоспособности. В покое этих симптомов не отмечается.
- стадия - выраженная, одышка и тахикардия имеют более постоянный
характер, усиливаются при лёгкой физической нагрузке; отмечается увеличение и болезненность печени, отёки на голенях.
- стадия - характеризуется стойкими, необратимыми дистрофическими
изменениями внутренних органов (сердца, печени, почек).
Клиническая картина
Основными клиническими проявлениями ХСН являются:
- тахикардия;
- нарушения сердечного ритма;
- цианоз;
- одышка, часто сопровождающаяся кашлем с серозной мокротой;
- отёки;
- утомляемость при физической нагрузке;
- абдоминальные симптомы (асцит);
- увеличение и болезненность печени;
нарушение функции ЖКТ;
- набухание шейных вен.
Функциональные классы СН:
1964 г Нью-Йоркская кардиологическая ассоциация (УНА)
- обычная физическая активность, не вызывает симптомы СН
- лёгкое ограничение физической активности – в покое всё нормально, но обычная физическая нагрузка вызывает симптомы СН
- заметное ограничение физической активности – физическая нагрузка меньше, чем обычная, вызывающая симптомы СН
- симптомы в покое – невозможность физических нагрузок
6- минутный тест
Лёгкая СН – за 6 минут – 426-550 м
Средняя СН – за 6 минут – 150-425 м
Тяжёлая СН – за 6 минут – 150 м
Объективно:
При осмотре признаки застоя в большом круге кровообращения: отёки, асцит, набухшие шейные вены.
При перкуссии – увеличение границ сердца влево.
При пальпации - характеристика пульса – тахикардия, нарушения ритма.
Для ХСН по левожелудочковому типу наиболее характерными признаками являются одышка и кашель с серозной мокротой; для ХСН по правожелудочковому типу - цианоз, набухание вен шеи, отёки, увеличение и болезненность печени.
Тахикардия на ранних стадиях сердечной недостаточности возникает лишь при физической нагрузке, однако, пульс нормализуется не ранее, чем через 10 минут после окончания физической нагрузки. При прогрессировании сердечной недостаточности тахикардия отмечается и в покое.
Нарушения сердечного ритма чаще всего связаны с основным заболеванием, явившимся причиной для развития ХСН (вследствие гипертрофических и склеротических процессов в миокарде).
Одышка - при начальной стадии ХСН имеет связь с физической нагрузкой. В поздних стадиях ХСН приобретает характер ночных приступов удушья - сердечной астмы, при которой больной просыпается с мучительным ощущением нехватки воздуха, приобретает вынужденное положение – ортопноэ (затруднённое дыхание в положении покоя), часто дышит, появляется кашель с серозной мокротой. В нижних отделах лёгких выслушиваются влажные застойные хрипы. Затянувшийся приступ может перейти в отёк лёгких, который проявляется резчайшим удушьем, клокочущим дыханием, отделением жидкой серозной пенистой, иногда розовой мокроты. Над всеми отделами легких определяется масса влажных разнокалиберных хрипов.
Отёки - на ранних стадиях могут определяться скрытые отёки, т.к. задержка в организме до 5 литров жидкости может протекать внешне незаметно. Скрытые отёки определяются с помощью ежедневного взвешивания больного и определения суточного баланса жидкости. По мере прогрессирования ХСН отёки нарастают, появляются на голенях (особенно к вечеру), у лежачих больных ─ на пояснице; затем отёки становятся распространёнными (анасарка). Отёчная жидкость накапливается в полостях ─ асцит, гидроперикард, гидроторакс.
Увеличение печени ─ происходит вследствие переполнения кровью печёночных вен и капилляров. При растяжении увеличенной печенью её капсулы возникают боли. При ранних стадиях ХСН край печени гладкий, мягкий, с закругленным краем; при поздних стадиях печень плотная, с острым краем вследствие сердечного цирроза.
Нарушение функций ЖКТ ─ проявляется тошнотой, снижением аппетита, метеоризмом, запорами (это объясняется снижением мышечного тонуса и перистальтики пищеварительного тракта вследствие гипоксии).
Утомляемость при физической нагрузке – типичный и инвалидизирующий симптом, обусловленный недостаточностью питания скелетной мускулатуры (постепенный атрофией).
Дополнительные методы обследования:
- УЗИ=эхокардиография;
- Rq-графия;
- ЭКГ.
Требования к уходу за пациентом:
- обучение самоуходу;
- обучение близких уходу за тяжелобольным;
- уход за кожей;
- уход за волосами, ногтями, бритьё;
- уход за полостью рта;
- перемещение тяжелобольного в постели;
- размещение тяжелобольного в постели;
- приготовление и смена постельного белья;
- смена нательного белья;
- уход за промежностью;
- очистительная клизма, пособие при дефекации.
Обучение пациентов и близких самоконтролю
- исследование пульса;
- методика определения водного баланса;
- техника измерения АД;
- техника определения ЧДД;
- ведение дневника самоконтроля.
Принципы лечения
- Режимные моменты - ограничение физической активности с
последующим её расширением; оптимальный вариант физической
нагрузки ─ "до усталости".
- Диета должна быть достаточно калорийной и легкоусвояемой, содержать ограниченное количество соли и жидкости, быть богатой солями калия и магния, иметь нормальное соотношение белки─жиры─углеводы, включать необходимые витамины (группу В, аскорбиновую кислоту, никотиновую кислоту). Диета №10 и №10а и разгрузочные (Карреля, калиево-бессолевая). При всех диетах сохраняется 5-6 разовое питание, состав блюд включает продукты, богатые калием (картофель, капуста, изюм, курага, ягоды, рис, овсяная крупа), магнием (орехи, крупы), кальцием (молоко, несолёный сыр, творог, чернослив). Исключают продукты, вызывающие метеоризм и запоры, суточное количество жидкости ограничено 750-1000-1200 мл-2000 л.
Медикаментозная терапия:
- ингибиторы АПФ;
- диуретики;
- сердечные гликозиды;
- гипотензивные -блокаторы, Са-блокаторы;
- антиангинальные;
- противоаритмические..
Задание для студента.
После изучения материала Вы должны:
- дать определение заболеванию
- знать факторы риска (этиологию)
- знать клинические проявления заболевания (симптомы)
- возможные проблемы пациента
- принципы диагностики заболевания
- принципы лечения и ухода
- особенности профилактики заболевания
- знать алгоритм оказания неотложной помощи (при наличии неотложного состояния в изучаемой теме)
Литература для преподавателей
- Диагностика и лечение внутренних болезней /Руководство для
врача в 3-х томах/ под ред. Комарова Ф.И., М.: Медицина, 1991.
- Кардиология в таблицах и схемах, под ред. Фрида М. и Грайнс С,
перевод с англ., М.: Практика, 1996.
- Терапевтический справочник Вашингтонского университета, пер. с
англ., М.: Практика, 1995.
- Терапия /Руководство для врачей и студентов/ перевод с англ., М.:
Гэотар, 1996.
- Внутренние болезни /в 10-ти томах/под ред. Браунвальда Е., М.:
Медицина, 1995.
- Болезни сердца и сосудов /в 4-х томах/ под ред. Чазова Е.И.,
М.: Медицина, 1992.
