«Уральской государственной медицинской академии дополнительного образования Федерального агентства по здравоохранению и социальному развитию»
| Вид материала | Автореферат |
- «Ставропольской государственной медицинской академии Федерального агентства по здравоохранению, 531.55kb.
- Неспецифический остеомиелит позвоночника у взрослых (клиника, диагностика и лечение), 646.42kb.
- У населения крайнего севера, 1162.99kb.
- Российской Медицинской Академии последипломного образования по адресу: 123995, г. Москва,, 527.38kb.
- «Челябинской государственной медицинской академии Федерального агентства по здравоохранению, 754.08kb.
- «Санкт-Петербургская медицинская академия последипломного образования Федерального, 272.02kb.
- Особенности кардио-респираторной системы у больных зрелого возраста с воронкообразной, 306.11kb.
- «Санкт-Петербургской медицинская академия последипломного образования Федерального, 273.93kb.
- «Санкт-Петербургская медицинская академия последипломного образования Федерального, 365.8kb.
- «Санкт-Петербургская медицинская академия последипломного образования Федерального, 462.12kb.
Оценка факторов кардиоваскулярного риска проведена в объединенных по стадиям группах АГ. Данные представленные в таблице 8 отражают абсолютное число лиц с данным фактором риска, относительное число в процентах и относительный риск R-R. Ведущими факторами по величине R-R, при изолированной кардиальной АГ является наследственность, гиподинамия и стресс, при АГ, сочетанной с НПНКМ является наследственность, гиподинамия, стресс и алкоголь, а при АГ, сочетанной с ДЭП I ст. наследственность, гиподинамия, избыточная масса тела и алкоголь. При сочетании 3 ФР наблюдается достоверное увеличение R-R, наиболее выраженное при АГ, сочетанной с ДЭП I (R-R = 24,0).
Таблица 8
Показатели относительного риска развития ранних форм ХЦВП при АГ
| Факторы риска | Изолированная кардиальная АГ (n = 108) | АГ, сочетанная с ХЦВП: | Р | |
| НПНКМ (n = 243) | ДЭП I ст. (n = 127) | |||
| 1 | 2 | 3 | ||
| ИМТ | 50 (47%) RR = 0,89 | 123 (51%) RR = 1,04 | 91 (72%) RR = 2,57 | р1-3<0,05 |
| Наследствен-ность | 79 (73%) RR = 2,70 | 177 (73%) RR = 2,70 | 91 (73%) RR = 2,70 | |
| Курение | 45 (42%) RR = 0,72 | 94 (39%) RR = 0,63 | 36 (28%) RR = 0,39 | |
| Алкоголь | 49 (45%) RR = 0,82 | 170 (70%) RR = 2,33 | 72 (57%) RR = 1,32 | р1-2<0,05 |
| Гиподинамия | 69 (64%) RR = 1,78 | 177 (73%) RR = 2,70 | 110 (87%) RR = 6,69 | р1-3<0,05 р2-3<0,05 |
| Гипер-липидемия | 45 (42%) RR = 0,72 | 138 (57%) RR = 1,32 | 49 (39%) RR = 0,63 | |
| Стресс | 59 (55%) RR = 1,22 | 148 (61%) RR = 1,56 | 60 (47%) RR = 0,89 | |
| Сочетание 3-х ФР | 44 (42%) RR = 0,72 | 165 (67%) RR = 2,03 | 121 (96%) RR= 24,0 | р1-2<0,05 р1-3<0,01 р 2-3<0,01 |
По данного многофакторного регрессионного анализа при изолированной кардиальной АГ I стадии наиболее значимым ФР была ИМТ, при сочетании с НПНКМ и ДЭП I ст. ИМТ, стрессы, гиперлипидемия и употребление алкоголя.
При изолированной кардиальной АГ II и III стадий ИМТ и гиперлипидемия, при сочетании с НПНКМ и ДЭП I ст. ИМТ, стрессы, гиперлипидемия, употребление алкоголя и гиподинамия.
Данные полученные нами по результатам нейро-психологического тестирования у больных с АГ, осложненной ранними формами ХЦВП, проявляются в развитии эмоциональной нестабильности и высокого уровня невротизации (р < 0,05), на фоне личностной и реактивной тревожности (р < 0,05), прямо коррелируют с развитием психосоматического заболевания. В условиях хронического стресса у больных АГ, осложненной ранними формами ХЦВП больше страдает память на текущие события, чем работоспособность. Этот факт интересен тем, что он убедительно показывает во-первых: низкую самооценку пациентом своих возможностей, а во-вторых – отражает сохранность продуктивной деятельности у основной (70%) части пациентов при создании им определенных условий.
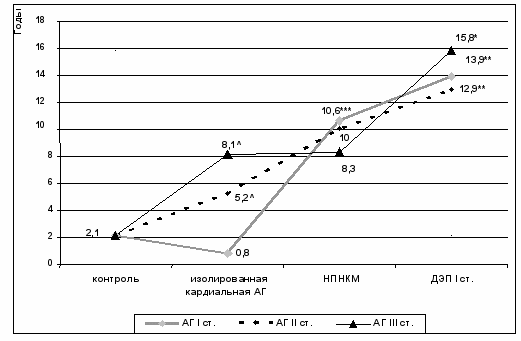
Биологический и кардио-пульмональный возраст. Более половины пациентов с АГ, сочетанной с НПНКМ находились в возрастной группе 40-49 лет. Около 60% пациентов с АГ, осложненной ДЭП I ст. были в возрасте 50 – 59 лет, то есть в среднем на десятилетие старше. Для решения вопроса о степени возрастного «износа» физиологических функций больных с АГ, сочетанной с ранними формами ХЦВП, и в частности кардио-пульмональной системы. Наибольший интерес представляет изучение динамики прироста КПВ по отношению к должному биологическому возрасту (ДБВ), являющемуся популяционным стандартом (рис. 10.).
Примечание:
* Р < 0,05 – Достоверность различий между АГ сочетанной с ДЭП I ст. с НПНКМ и изолированной кардиальной АГ у больных с АГ III ст.
** р < 0,05 – Достоверность различий между АГ, сочетанной с ДЭП I ст с изолированной кардиальной АГ у больных с АГ I и II ст.
*** р < 0,05 – Достоверность различий АГ, сочетанной с НПНКМ с изолированной кардиальной АГ у больных АГ I ст.
р < 0,05 – Достоверность различий с АГ III ст. и АГ II ст. с АГ I ст. у больных с изолированной кардиальной АГ.
Рис.10. Динамика прироста КПВ по отношению к популяционному стандарту (ДБВ) у больных с изолированной кардиальной АГ и АГ, сочетанной с НПНКМ или ДЭП I ст., и контрольной группы
Изолированная кардиальная АГ I стадии и АГ I стадии, сочетанная с НПНКМ отличаются от группы контроля более высоким темпом старения кардио-пульмональной системы в виде прироста или опережения КПВ в сравнении с популяционным стандартом, на 3 – 5 лет. При АГ I стадии, сочетанной с ДЭП I ст. КПВ дает прирост на 10 – 14 лет р < 0,05). При изолированной кардиальной АГ II и АГ II, сочетанной с НПНКМ КПВ = 7 – 9 лет, а при АГ II, сочетанной с ДЭП I ст. = 12 – 14 лет р < 0,05). При изолированной кардиальной АГ III КПВ = 5 – 8 лет, при АГ III, сочетанной с НПНКМ = 8 – 11 лет, а при АГ III, сочетанной с ДЭП I ст. = 12 – 16 лет (р < 0,05).
Проспективные исследования проводились в течение 8 лет с 2000 по 2007 годы. Критериями неблагоприятного течения и исходов АГ принимались: развитие осложнений (инфаркт миокарда, мозговой инсульт, транзиторная ишемическая атака, нарушения ритма, хроническая сердечная недостаточность и др.), утяжеление стадии АГ, летальные исходы (рис. 11).

Примечание:
* Р - достоверность различий АГ II и III ст с ДЭП со всеми группами
** - АГ II и III НПНКМ с АГ 1 ст. изолированной кардиальной и сочетанной с НПНКМ и контрольной группой
*** - изолированной кардиальной АГ II и III с АГ 1 ст. и контрольной группой
Рис. 11. Динамика состояния больных с АГ изолированной и сочетанной с НПНКМ и ДЭП I ст., и контрольной группы по данным восьмилетнего проспективного исследования.
.
В группе изолированной АГ I стадии динамика состояния здоровья не отличалась от группы контроля (4%). От группы больных с изолированной АГ I стадии к группам больных с АГ I стадии в сочетании с НПНКМ и ДЭП I ст., и далее к группам больных с II и III стадиями АГ как изолированной кардиальной, так и сочетанной с НПНКМ и ДЭП I ст. наблюдалось неуклонное увеличение частоты неблагоприятных исходов, которая составила при АГ с II и III стадий, в сочетании ДЭП I ст. 20,1% и была достоверно выше по сравнению с другими группами.
В течение 8 лет умерло 6 человек. У всех умерших в исходном периоде АГ сочеталась с ДЭП I ст., в том числе при АГ I стадии умерло 2, при АГ II стадии – 2 и при АГ III стадии – 2. Из общего числа больных с АГ в сочетании с ДЭП I ст. (117) умерло 6 (5,1%). Причиной смерти у 3 пациентов был острый инфаркт миокарда, у 2 – острое нарушение мозгового кровообращения и у 1 – тромбоэмболия легочной артерии.
Реабилитационный модуль больных АГ I ст. изолированной кардиальной и сочетанной с НПНКМ и ДЭП I ст.
Реабилитационный модуль больных АГ представляет собой технологический процесс совокупности последовательных действий, направленных на устранение или уменьшение уровня кардио-васкулярного риска у больных АГ, предупреждение прогрессирования заболевания и профилактику развития осложнений. Он включает диагностику изолированных и сочетанных форм АГ на ранних стадиях и дифференцированный подход к лечению, реабилитации и первичной, вторичной и третичной профилактике данного заболевания. Для дифференцированного подхода нами разработаны критерии формирования групп больных с изолированными и сочетанными кардио-цереброваскулярными формами АГ. На основе комплексного клинико-функционального обследования для выявления ранних форм необходимо использовать представленный в донном исследовании диагностический блок с минимизацией критериев. Особую значимость представляют: суточное мониторирование ЭКГ для диагностики безболевой ишемии миокарда, суточное мониторирования АД, кардиоинтервалография с анализом вариабельности сердечного ритма для оценки вегетативной регуляции, эхокардиография с определением ИММЛЖ и ФВ, велоэргометрия с определением толерантности к физической нагрузке, средне динамическим АД на высоте нагрузки и двойным произведением, УЗДГ магистральных артерий головы и ТКДГ с определением микроэмболических сигналов.
Нами были сформированы группы мужчин с АГ II стадии изолированной кардиальной и сочетанной с НПНКМ и ДЭП I ст. для проведения немедикаментозной медицинской реабилитации: гидрокинезотерапия в бассейне - 135 (средний возраст 47,1 ±0,8); сухие углекислые ванны - 87 (средний возраст 46,5±0,6); индивидуально дозированная лазеротерапия - 93 (средний возраст 42,8±0,7); гипербарическая оксигенация - 88 мужчин с АГ всех стадий сочетанной с ДЭП I и II ст. (средний возраст 74,2±0,9). Курсы лечения повторялись 1 – 2 раза в год, в результате у 81% больных были снижены дозы гипотензивных препаратов с пролонгированием гипотензивного эффекта в течении 6 – 8 месяцев.
Учитывая полученные данные о тесной связи темпов биологического старения с особенностями изолированных и сочетанных кардио-цереброваскулярных форм АГ, мы сочли целесообразным провести немедикаментозную медицинскую реабилитацию у лиц пожилого и старческого возраста.
Формирование групп для проведения профилактики и реабилитации:
I группа – практически здоровые лица, но с наличием факторов риска – избыточная масса тела, гиперлипидемия, гиподинамия, употребление алкоголя, стрессовые ситуации.
II группа – больные с АГ I стадии, без клинических проявлений поражения «органов-мишеней», отсутствии ГЛЖ по стандартным критериям.
III группа – больные с АГ I стадии в сочетании с НПНКМ и ДЭП I ст.
Диагностический блок включает диагностику кардио-васкулярной и цереброваскулярной патологии с обязательным выявлением признаков преждевременного старения и синдрома субъективных ощущений. Выявление признаков преждевременного старения позволяет заострить внимание врача на генетической предрасположенности пациента к раннему развитию АГ, НПНКМ и ДЭП I ст. и предусматривает формирование групп для дальнейшего наблюдения.
Профилактический блок включает модификацию факторов риска и изменение образа жизни у лиц с высоким кардио-васкулярным риском.
Реабилитационный блок рекомендован для больных с АГ изолированной кардиальной и сочетанной с НПНКМ и ДЭП 1, который включает медикаментозную, гипотензивную терапию, комплекс немедикаментозных лечебно-профилактических мероприятий (гидрокинезотерапия в бассейне, сухие углекислые ванны, индивидуально дозированная внутривенная и накожная лазеротерапия, гипербарическая оксигенация) с преимущественным использованием наиболее эффективного метода – гидрокинезотерапии в бассейне (рис. 12).
| Диагностический блок для выявления поражения сердца и цереброваскулярных расстройств при АГ: | ||||||||||||||
| | ↓ | | ↓ | | ||||||||||
| Кардио-васкулярная патология | | Цереброваскулярная патология | ||||||||||||
| | ↓ | | ↓ | | ||||||||||
| Функциональные методы исследования: | | Нейро-физиологические методы исследования: | ||||||||||||
| | ↓ | | ↓ | | ||||||||||
| | Биохимические методы исследования: | | ||||||||||||
| | ↓ | | | | ||||||||||
| Исследование признаков преждевременного старения по программе «BIOAGE» Киевского института геронтологии: | ||||||||||||||
| Клинические признаки преждевременного старения: | ||||||||||||||
| Синдром субъективных ощущений/жалобы больного: | ||||||||||||||
| | | ↓ | | | ||||||||||
| Формирование групп больных с ранними формами КЦВП | ||||||||||||||
| Лица с высоким кардио-васкулярным риском | | Изолированная кардиальная АГ I ст. без клинических поражений сердца | | АГ I ст. в сочетании с НПНКМ | | АГ I ст. в сочетании с ДЭП I. | ||||||||
| ↓ | ↓ | | ↓ | ↓ | ||||||||||
| Профилактический блок | | Реабилитационный блок | ||||||||||||
| |
| ||||||||||||
Рис. 12. Реабилитационный модуль для выявления АГ I, II, III стадий изолированной кардиальной и сочетанной с НПНКМ и ДЭП I ст.
Результаты проведенного комплексного исследования являются научной основой для уточнения изолированных и сочетанных форм кардиальной и цереброваскулярной патологии на доклинической и ранней клинической стадиях АГ, и позволяют уточнить факторы, определяющие преимущественное поражение основных «органов-мишеней» - сердца и головного мозга.
ВЫВОДЫ
1. Изолированная кардиальная АГ I стадии до появления клинических симптомов повреждения сердца и головного мозга при отсутствии признаков гипертрофии левого желудочка по стандартным критериям характеризуется развитием структурно-функционального ремоделирования сердца, достоверным снижением показателей вариабельности сердечного ритма, симпатико-парасимпатическим дисбалансом, снижением двойного произведения и порога нагрузки при велоэргометрии, удвоением доли «нон-дипперов» в суточном профиле АД.
2. АГ I стадии в сочетании с НПНКМ характеризуется достоверным увеличением числа сердечных сокращений, появлением «найт-пикеров», переходом на гуморально-метаболический уровень регуляции сердечного ритма, дальнейшим нарастанием признаков структурно-функционального ремоделирования миокарда и снижением фракции выброса. Главной особенностью является появление безболевой ишемии миокарда у 40% больных при суточном мониторировании ЭКГ.
3. Особенностью АГ I стадии в сочетании с ДЭП I ст. является достоверное увеличение доли «нон-дипперов» (50%) и «найт-пикеров» (30%), увеличение числа случаев безболевой ишемии миокарда (45%), снижение фракции выброса и двойного произведения при велоэргометрии.
4. Цереброваскулярные расстройства при изолированной кардиальной АГ I стадии проявляются достоверным снижением индекса цереброваскулярной реактивности, наличием гемодинамически не значимого стеноза магистральных артерий головы у 27% с асимметричностью кровотока у 45%.
5. Цереброваскулярные расстройства при АГ I стадии в сочетании с НПНКМ характеризуется разнонаправленными изменениями линейной скорости кровотока и индекса Гослинга в экстра- и интракраниальных сосудах, снижением индекса цереброваскулярной реактивности, повышением коэффициента асимметрии по внутренним сонным артериям, нарастанием дефицита мозгового кровотока в вертебробазилярном бассейне.
6. АГ I стадии в сочетании с ДЭП I ст. характеризуется снижением линейной скорости кровотока по всем экстра- и интракраниальным артериям с дефицитом мозгового артериального кровотока у 86%, причем у половины больных одновременно в каротидном и вертебро-базилярном бассейнах и выявлением микроэмболических сигналов у 43% по данным транскраниальной доплерографии.
7. При изолированной кардиальной форме АГ II и III стадий и сочетанной с НПНКМ и ДЭП I ст. наблюдается нарастание миокардиальной, коронарной и цереброваскулярной недостаточности, наиболее выраженные при АГ III стадии в сочетании с ДЭП I ст., что проявляется значительным увеличением доли лиц с безболевой ишемией миокарда (70%), «найт-пикеров» (68%), нарастанием ИММЛЖ и снижением ФВ, дефицитом мозгового артериального кровотока (86%) одновременно в вертебро-базилярном и каротидном бассейнах (50%), увеличением микроэмболических сигналов (72%).
8. Изолированная кардиальная АГ I стадии характеризуется достоверным повышением первичных продуктов свободнорадикального окисления, снижением пероксидазы, умеренной гипокоагуляцией и увеличением растворимых фибрин-мономерных комплексов. С увеличением стадии АГ повышаются триглицериды, нарастает содержание первичных продуктов перекисного окисления липидов, увеличиваются каталаза и пероксидаза, при снижении церулоплазмина, усиливаются процессы гиперкоагуляции со снижением активности противосвертывающей системы и достоверным повышением уровня NO.
9. При АГ I стадии в сочетании с НПНКМ повышаются первичные и вторичные продукты перекисного окисления липидов, пероксидаза и снижается церулоплазмин, усиливаются процессы гиперкоагуляции с повышением растворимых фибрин-мономерных комплексов при снижении эуглобулинового фибринолиза. При АГ I стадии в сочетании с ДЭП I ст. повышается уровень церулоплазмина, гиперкоагуляция сопровождается повышением эуглобулинового фибринолиза и антитромбина III. НПНКМ развиваются по механизму кардио-церебральной недостаточности с компенсаторным увеличением уровня оксида азота, а ДЭП I ст. – по механизму прогрессирующей кардио-церебральной недостаточности в сочетании с дефицитом оксида азота.
10. По данным многофакторного регрессионного анализа при изолированной АГ I стадии статистически значимым фактором риска является избыточная масса тела; при изолированной кардиальной АГ II и III стадий избыточная масса тела и гиперлипидемия; при АГ I стадии в сочетании с НПНКМ и ДЭП I ст. избыточная масса тела, стрессовые ситуации, гиперлипидемия и употребление алкоголя; при АГ II и III стадий в сочетании с НПНКМ и ДЭП I ст. избыточная масса тела, гиперлипидемия, стрессовые ситуации и гиподинамия.
11. С увеличением стадии АГ и сочетанием с ранними формами хронической цереброваскулярной патологии происходит ускорение темпов биологического и кардио-пульмонального старения. При изолированной кардиальной АГ I стадии показатели биологического и кардио-пульмонального возраста не имеют достоверных отличий от должного биологического возраста. При АГ I стадии в сочетании с НПНКМ и ДЭП I ст. темп старения организма опережает должный биологический возраст на 2-5 лет по биологическому и на 9 -12 лет по кардио-пульмональному возрасту. С нарастанием стадии АГ нарастает темп старения.
12. При АГ сочетанные нарушения основных «органов-мишеней» - сердца и головного мозга – выявляются в доклинической стадии заболевания. Преимущественное дальнейшее развитие изолированных кардиальных, цереброваскулярных или сочетанных форм АГ обусловлено особенностями воздействий факторов кардио-васкулярного риска, нарушениями липидного обмена, перекисного окисления липидов, гемостаза, эндотелиальной дисфункцией и темпами биологического и кардио-пульмонального старения. Наиболее тяжелое течение по данным комплексного клинико-функционального исследования и проспективного наблюдения, характерно для АГ всех стадий в сочетании с ДЭП I ст.
