Баймаканова Гульсара Есенгельдиевна Обострение хобл: диагностическое и прогностическое значение биологических маркеров 14. 01. 25 пульмонология
| Вид материала | Автореферат диссертации |
- Диагностическое и прогностическое значение уровней рарр-а и маркеров воспаления у больных, 308.52kb.
- На правах рукописи, 990.51kb.
- Курджиев Михаил Александрович Прогностическое и диагностическое значение повторной, 315.64kb.
- Прогностическое значение маркеров воспаления у больных ибс, оперированных в условиях, 339.25kb.
- «Диагностическое и прогностическое значение фно-α у больных ишемической болезнью сердца», 288.88kb.
- Особенности патологии пищеварительной системы у больных бронхиальной астмой и хронической, 1170.78kb.
- Прогностическое значение клинико-функциональных показателей и воспалительных маркеров, 500.64kb.
- Диагностическое и прогностическое значение клинико-иммунологических показателей у больных, 296.62kb.
- Структурно-денситометрический анализ ткани легких у больных хобл 14. 00. 43 пульмонология, 332.85kb.
- Влияние протоколов (стандартов) на качество оказания помощи больным хобл и результаты, 325.12kb.
Измерение уровней сывороточных/плазменных биомаркеров:
Уровень CRP в сыворотке крови измеряли у всех больных иммунометрическим экспресс-методом с помощью системы NycoCard II Test Kit (Axis-Shield of Oslo, Norway) и нефелометрическим методом на анализаторе белков крови «Беринг Нефелометр» модели BN Pro Spec производства Dade-Behring Marburg GmbH, Германия с использованием реагентов компании Dade-Behring (Германия).
Уровень IL-6 и TNF-α в сыворотке крови определяли методом твердофазного иммуноферментного анализа с использованием тест-систем Biosoruce (Бельгия) на микропланшетном ридере TECAN SUNRISE (Австрия).
Уровень D-димера измеряли иммунометрическим экспресс-методом с помощью системы NycoCard II Test Kit (Axis-Shield, Norway).
Концентрацию сывороточных Nt-pro-BNP и BNP-fragment определяли с помощью тест-систем Biomedica Medizinprodukte GmbH & Co KG (Австрия); данный тест основан на методе конкурентного иммуноферментного анализа.
С помощью метода твердофазного иммуноферментного анализа в сыворотке крови определяли уровни Tn I (Biomerica, США) и H-FABP (Hycult Biotech, Нидерланды).
Сывороточный лептин измеряли с помощью реагентов DBC (Канада).
2.2 Дизайн исследования.
Исследование открытое проспективное состояло из 5 этапов:

2.3. Статистический анализ
Статистическая обработка результатов была проведена при помощи пакета прикладных программ «SPSS 13 for Windows». Все численные данные представлены как mean ± SD или Mediana (M) c 25-75% интерквартильным размахом (IQR), и в абсолютных чисел с указанием процентов. Достоверность различий одноименных количественных показателей между группами определялись при помощи критерия Mann-Whitney U test, внутри групп с помощью критерия Wilcoxon, качественные различия между группами – при помощи Fisher’s exact test. Достоверность различий одноименных количественных показателей между несколькими группами определялась при помощи теста Krusskal-Wallis. Корреляционный анализ представлен с помощью Spearman rank correlation. Для определения диагностической ценности маркеров был использован ROC-анализ. Для определения риска развития события использована бинарная логистическая регрессия. Определение предикторов для 30-дневной летальности и летальности в течение 6 последующих месяцев наблюдения рассчитывалась модель пропорциональный рисков (Cox regression). Для оценки выживаемости пациентов в зависимости от признака использовался анализ Каплана-Майера. Различия считались статистически достоверными при р< 0,05.
3. Результаты собственных исследований.
3.1. Биомаркеры инфекции/ воспаления при обострении ХОБЛ.
В исследование были включены 123 госпитализированных больных с обострением ХОБЛ. Все пациенты были разделены в ходе исследования на три группы: с продукцией слизистой мокроты (n=26), с продукцией гнойной мокроты (n=74), c пневмонией на фоне ХОБЛ (n=23).
У пациентов без продукции гнойной мокроты отмечалось более низкие показатели нутритивного статуса, функции легких. Частые обострения болезни наблюдались в группе с гнойной мокротой (табл.2).
Таблица 2. Характеристика пациентов ХОБЛ.
| Параметры | О ХОБЛ без гнойной мокроты | О ХОБЛ с гнойной мокротой | О ХОБЛ + Пневмония | р | ||
| | 1 | 2 | 3 | 1-2 | 1-3 | 2-3 |
| Пол, м/ж | 26/0 | 65/9 | 22/1 | 0,107 | 0,469 | 0,443 |
| Средний возраст, лет | 64,9±8,7 | 65,4±8,5 | 65,9±10.3 | 0,620 | 0,688 | 0.915 |
| ИМТ, кг/м2 | 24,9±8,1 | 26,6±9,8 | 27,9±6,3 | 0,380 | 0,047 | 0,174 |
| Индекс курения, пачек/лет | 44,8±14,5 | 43,5±15,1 | 38,3±10.3 | 0,981 | 0,118 | 0.108 |
| Длительность ХОБЛ, лет | 10,7±5,4 | 11,2±5,4 | 7.5±5,6 | 0,713 | 0,028 | 0.003 |
| Частота обострений в год | 2,5±1,1 | 3,1±0,9 | 2.2±1.0 | 0,017 | 0,176 | <0.001 |
| Стадии ХОБЛ (GOLD), n(%) I II III IV | 1(3.8) 2(7,6) 11(42,4) 12(46,2) | - 17(22,8) 33(44,6) 36(48,6) | - 9(39,1) 11(47,8) 3(13,0) | 0,099 | 0,008 | 0,121 |
На момент госпитализации постоянный прием иГКС отмечался у половины (67/54,5%) больных, сГКС – у 15 (12,2%) пациентов, 17 (13,8%) пациентов применяли иГКС эпизодически. Домашнюю оксигенотерапию получали 13 (10,1%) больных. В условиях стационара проводилась НВЛ 12 (9,8%), ИВЛ – 2 (2,7%) больным.
У 42,3% пациентов со слизистой мокротой были нормальные уровни CRP, пациенты с продукцией гнойной мокроты имели нормальное значение CRP лишь в 5,4% случаях. У пациентов с продукцией слизистой мокроты уровень CRP был ниже, чем у больных с продукцией гнойной мокроты (12,1±7,0 мг/л vs 34,5±18,8 мг/л, p<0,001) (табл 3).
Таблица 3. Уровень биомаркеров воспаления при обострении ХОБЛ.
| Параметры | О ХОБЛ: без гнойной мокроты | О ХОБЛ: с гнойной мокротой | ХОБЛ + Пневмония | р | ||
| | 1 | 2 | 3 | 1-2 | 1-3 | 2-3 |
| Лейкоциты крови, 109/л | 9,7±2,4 | 9,5±2,8 | 11,8±4,9 | 0,443 | 0,266 | 0,041 |
| CRP, мг/л | 12,1±7,0 | 34,5±18,8 | 105,8±66,1 | <0.001 | <0.001 | <0.001 |
| | 1 | 2 | 3 | 1-2 | 1-3 | 2-3 |
| IL-6, пг/мл | 2,01 (1,9-4,6) | 9,1 (6,3-48,1) | 110,1 (7,4-416,9) | 0,351 | 0,024 | 0.010 |
| TNF-α, пг/мл | 2,5 (2,3-5,3) | 2,8 (1,5-6,6) | 8,7 (15,2-185,1) | 0,726 | 0,027 | 0.013 |
Концентрация сывороточного CRP у больных с пневмонией была значительно выше, чем у пациентов с гнойной и слизистой мокротой (105,8±66,1 мг/л vs 34,5±18,8 мг/л и 12,1±7,0 соответственно, p<0,001).
Продукция IL-6 и TNF-α была значимо повышена у больных с пневмонией, чем у больных с продукцией слизистой (р=0,024 и р=0,010; соответственно) и гнойной мокротой (р=0,027 и р=0,013; соответственно). Уровень лейкоцитов крови увеличивался только при развитии пневмонии у больных ХОБЛ (р=0,041) (табл. 3).
При ROC-анализе для прогнозирования пневмонии уровень CRP оказался наиболее достоверным признаком пневмонии у больных ХОБЛ по сравнению с температурой тела и лейкоцитозом периферической крови, уровнями IL-6 и TNF- (табл. 4). Площадь под кривой ROC для CRP была равна 0,921 (95%ДИ: 0,850-0,992, p<0,001).
Таблица 4. Диагностическая ценность биомаркеров воспаления для пневмонии у пациентов с ХОБЛ.
| Параметр | Площадь под кривой ROC | p | 95% ДИ | Пороговый уровень | Чувст. | Спец. |
| CRP, мг/л | 0,921 | <0,001 | 0.850-0.992 | 51.5 | 0.870 | 0.910 |
| tºC тела | 0,867 | <0.001 | 0.796-0.937 | 37.3 | 0.870 | 0.700 |
| Лейкоциты крови ×109/клеток | 0,629 | 0.055 | 0.485-0.772 | 9.1 | 0.739 | 0.490 |
| IL-6, пг/мл | 0,734 | 0,003 | 0,555-0,913 | 7,02 | 0,833 | 0,500 |
| TNF-α, пг/мл | 0,801 | 0,006 | 0,637-0,965 | 4,6 | 0,833 | 0,722 |
Пороговый уровень CRP≥51,5 мг/л для диагностики пневмонии у больных ХОБЛ имел чувствительность 0,870, специфичность 0,910 позитивную предиктивную ценность 0,688, негативную предиктивную ценность 0,968 (табл.5).
Таблица 5. Информативность показателя CRP для диагностики пневмонии у больных ХОБЛ.
| CRP, мг/л | Чувствительность | Специфичность | ППЦ | НПЦ |
| ≥30 | 0,870 | 0,650 | 0,362 | 0,956 |
| ≥40 | 0,870 | 0,730 | 0,424 | 0,961 |
| ≥50 | 0,870 | 0,910 | 0,688 | 0,968 |
| ≥75 | 0,739 | 0,980 | 0,894 | 0,942 |
| ≥100 | 0,391 | 0,990 | 0,899 | 0,876 |
Площадь под кривой ROC для CRP при гнойном бронхите была равна 0,932 (95%ДИ: 0,867-0,996, p<0,001) (рис. 1). Пороговый уровень CRP≥16,5 мг/л для диагностики гнойного бронхита у больных ХОБЛ имел чувствительность 0,932, специфичность 0,923, позитивную предиктивную ценность 0,971, негативную предиктивную ценность 0,823 (табл. 6).
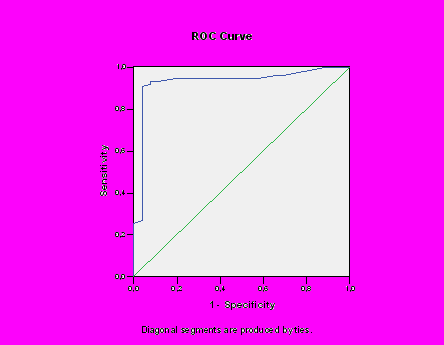
Рис. 1. Кривая ROC для CRP для диагностики гнойного бронхита
Таблица 6. Информативность CRP для гнойного бронхита.
| CRP, мг/л | Чувствительность | Специфичность | ППЦ | НПЦ |
| ≥10 | 0,946 | 0,423 | 0,823 | 0,733 |
| ≥15 | 0,932 | 0,923 | 0,971 | 0,823 |
| ≥20 | 0,878 | 0,962 | 0,985 | 0,734 |
| ≥25 | 0,649 | 0,962 | 0,979 | 0,491 |
| ≥30 | 0,486 | 0,962 | 0,973 | 0,336 |
Возбудители пневмонии и инфекции нижних дыхательных путей (ИНДП) представлены на рис.2. При пневмонии возбудители идентифицированы в 47,8%, при бронхите в 41,0% случаев.
Доминирующим этиологическим агентом при пневмонии был S.pneumoniae (21,7%). При обострении ХОБЛ чаще других высевалась Р. aeruginosa (13%), второе место занимал S.pneumoniae (9%), затем Acinetobacter spp. (5%) и Stenotrophomonas maltophilia (4%), S.aureus (3%), остальные возбудители встречались реже.
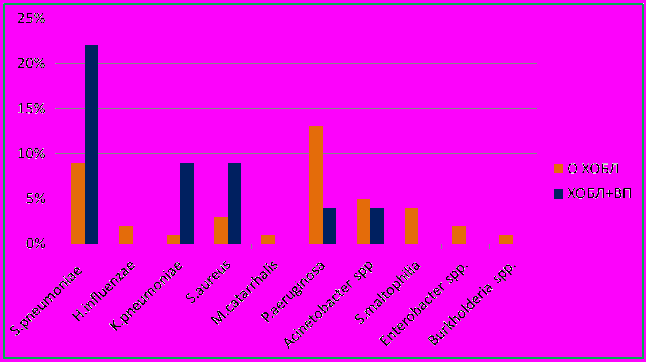
Рис. 2. Этиологическая структура инфекционного обострения ХОБЛ.
Уровень биомаркеров воспаления у больных ХОБЛ без пневмонии при позитивном и отрицательном результатах посева мокроты статистически не различался (табл. 7).
Таблица 7. Значение биомаркеров воспаления в зависимости от результатов бактериологического посева мокроты у больных ХОБЛ без пневмонии.
| Параметр | (+) посев | (-) посев | р |
| 1 | 2 | 3 | 4 |
| CRP, мг/л | 34,5(21,0-56,0) | 26(18,5-44,0) | 0.071 |
| IL-6, пг/м | 6,9(3,4-13,7) | 7,9(3,2-116,0) | 0.438 |
| 1 | 2 | 3 | 4 |
| TNF-α, пг/мл | 3,5(2,2-8,8) | 5,2(2,7-9,3) | 0.757 |
3.2. Роль внебольничной пневмонии и значение биомаркеров инфекции/ воспаления при обострении ХОБЛ.
Проанализирована клиническая картина больных с обострением ХОБЛ (табл. 8). Бóльшая половина больных в обеих группах обострение ХОБЛ связывали с перенесенной вирусной инфекцией. Тяжесть обострения по критериям Anthonisen была больше выражена в группе пациентов с пневмонией (p=0,024). При сравнении клинической картины отмечено более значимое повышение температуры тела у пациентов с ВП, по сравнению с больными без ВП (p<0,001), а также более частые ознобы (р<0,0001). У пациентов с ВП чаще наблюдались кровохарканье (21,7% vs 3,0%, p=0,006) и боли в грудной клетке (56,5% vs 15,0%, p<0.0001).
Согласно критериям включения, в наше исследование были включены только больные, госпитализированные в отделение стационара (но не в ОРИТ), поэтому среди обследованных больных на момент госпитализации не было пациентов с тяжелой пневмонией (т.е. с 3-4 баллами по шкале CRB-65). Однако, у ряда больных в процессе нахождения в стационаре состояние ухудшилось, и некоторые из больных (22%) были переведены в ОРИТ.
Таблица 8. Клиническая картина больных ХОБЛ.
| Параметры | О ХОБЛ без ВП (n=100) | О ХОБЛ с ВП (n=23) | р |
| 1 | 2 | 3 | 4 |
| Тяжесть обострения по Anthonisen, (n,%) I II | 63(63,0) 37(37,0) | 21(91,3) 2(8,7) | 0,024 |
| Связь с ОРВИ, n(%) | 53(53,0) | 14(60,9) | 0,643 |
| Средняя t, ºС | 37,0±0,7 | 38,1±0,7 | <0,0001 |
| Озноб, n(%) | 4(4,0) | 8(34,8) | <0,0001 |
| Кашель, баллы | 1,4±0,6 | 1,3±0,5 | 0,554 |
| Мокрота, баллы | 1,3±0,5 | 1,2±0,8 | 0,798 |
| Кровохарканье, n(%) | 3(3,0) | 5(21,7) | 0,006 |
| 1 | 2 | 3 | 4 |
| Боли в грудной клетке, n(%) | 15(15,0) | 13(56,5) | <0,0001 |
| Цианоз, n(%) | 52(52,0) | 10(43,5) | 0,496 |
| Снижение уровня сознания, n(%) | 9(9,0) | 2(8,6) | 0,663 |
| ЧДД, мин-1 | 24,0±3,9 | 23,4±4,1 | 0,322 |
| ЧСС, мин-1 | 99,7±14,9 | 97,2±14,6 | 0,302 |
| АДс, мм рт.ст. | 137,7±19,9 | 133,5±19,2 | 0,522 |
| АДд, мм рт.ст. | 82,4±9,5 | 80,9±9,5 | 0,534 |
| Одышка по шкале MRC, баллы | 3,6±0,5 | 3,4±0,7 | 0,113 |
| Одышка по шкале Borg, баллы | 6,0±1,6 | 5,4±1,8 | 0,100 |
Показатели оксигенации, гемодинамики малого круга, лейкоцитов крови, уровня глюкозы крови в обеих группах достоверно не различались (табл.9). Более низкие показатели гемоглобина крови наблюдалось у больных с пневмонией (р=0,027).
