Правила работы со стерильным материалом. 12 Анафилактический шок. Определение. Причины возникновения. Первая помощь. 13
| Вид материала | Документы |
- "Первая медицинская помощь при ожогах и обморожениях" Ожоги, их причины, признаки,, 209.39kb.
- 18. 2, 266.92kb.
- Анафилактический шок, 238.26kb.
- А. Л. Верткин, К. К. Турлубеков, А. В. Дадыкина,, 99.52kb.
- Елисеев о справочник по оказанию скорой и неотложной помощи, 12199.13kb.
- Тема: Первая медицинская помощь при кровотечениях и переломах костей, 395.63kb.
- Появляются, как правило, в течение первых месяцев эксплуатации батареи. Их внешние, 115.22kb.
- Получившему травму или страдающему от внезапного приступа заболевания, до момента прибытия, 157.81kb.
- Книга первая, 1415.69kb.
- Темы для рефератов по социологии (зачет в форме собеседования по реферату), 9.05kb.
Билет № 4.
1. Уход за пациентами с бредовыми синдромами.
Вмешательства м/с:
1. Усиленное наблюдение или обычное психиатрическое, в зависимости от состояния.
2. Принимать высказывания больного такие, какие они есть (Например: «Я верю, что вы так думаете, считаете»).
3. Не оспаривать убежденность больного, не вступать с ним в дискуссии (лучше поменяйте тему).
4. При снижении остроты переживаний использовать метод обоснованного сомнения, а также дать понять пациенту, что вы его убеждения не разделяете (Например: «Да, я вас понимаю, но я так не думаю»).
5. Почаще сосредотачивать больного на реальной действительности (Например: «От кого еще вы слышали такие убеждения?»).
6. Помочь больному установить связь ложных убеждений с периодами повышения тревоги и обучить методам снятия тревоги.
7. Использовать метод стоп-мысли (сказать пациенту это самому себе, когда голова забита бредовыми мыслями).
8.Поддерживать больного в рассказе о своих переживаниях и страхах в спокойной и неугрожающей обстановке.
9. Используйте метод положительного подкрепления, как только больной сможет отделять ложные убеждения от реальности (Например: «Да, вы правы, вы молодец, правильно решили…»).
10. Используйте метод выяснения (реагирования), чтобы правильно оценить высказывания больного, более полно, чтоб пациент смог развить свои мысли и высказывать их вслух.
2. Техника определения групп крови по системе АВ0.
Оснащение:
1. стандартные сыворотки 0 (I) – бесцветная, А (II) – синяя, В (III) – розовая, АВ (IV) – желтая групп крови, 2-х серий.
2. изотонический раствор (NaCl 0,09 %).
3. иглы.
4. тарелки.
5. стеклянные палочки.
6. пипетки.
7. резиновые перчатки.
8. маска, очки, клеенчатый передник.
9. дезинфицирующие растворы.
Последовательность выполнения:
1. Надеть спецодежду, маску, передник, очки.
2. Вымыть руки, обработать спиртом, надеть перчатки.
3. На тарелке написать Ф.И.О. реципиента.
4. Согласно обозначениям групп крови на тарелку нанести по одной капле стандартной сыворотки I, II, III групп 2-х серий, каждую каплю отдельной пипеткой. Соотношение сыворотки и крови 10:1.
5. Взять каплю крови реципиента в 10 раз меньшую капли сыворотки крови и нанести ее в каждую каплю рядом с сывороткой.
6. Каждую каплю крови и сыворотки смешать отдельной палочкой.
7. По мере наступления агглютинации, тарелку периодически покачивать, а через 2 мин. в каждую каплю добавить по 1 капле изотонического р-ра для исключения ложной агглютинации.
8. Результат читать через 5 мин.
Оценка результатов:
1. при отсутствии агглютинации во всех 3-х каплях смеси - I (0)
2. при наличии агглютинации в первой и третьей – II (А)
3. при наличии агглютинации в первой и второй – III (В)
4. при агглютинации во всех каплях смеси делают контрольное исследование со стандартной сывороткой АВ (IV), капаем сыворотку IV группы крови и рядом каплю крови в соотношении 10:1, если через 5 мин. агглютинация отсутствует, то это IV группа крови. Если произошла агглютинация, то это панагглютинация.
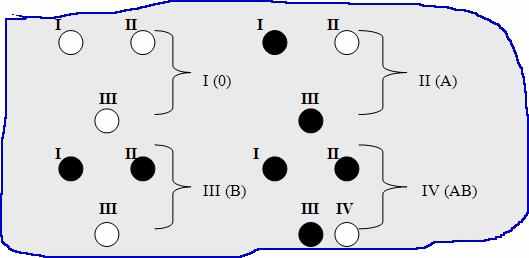
Панагглютинация – это склеивание эритроцитов между собой с помощью белочной оболочки. Под действием физ. р-ра ложная агглютинация распадается (при онкологических заболеваниях, при болезнях крови эритроциты покрыты белочной оболочкой).
Псевдоагглютинация – ложная, это способность эритроцитов накладываться друг на друга в виде монетных столбиков, но под действием физ. р-ра они распадаются.
Исследование проводят при хорошем освещении t +15 +20оС.
3. Организация рабочего процесса палатной медсестры в психиатрическом стационаре.
Должностная инструкция палатной м/с:
1. Несет сменные дежурства по графику. В экстренном случае м.б. вызвана вне очереди с зачетом отработанных часов.
2. Принимая дежурство обязана проверить:
- количество больных, их психическое и физическое состояние, режим наблюдения;
- медикаменты, относящиеся к списку «А», находящиеся на предметно-количественном учете, мединструментарий, документацию;
- наличие ключей от процедурного кабинета, запасного выхода;
- санитарное состояние всех помещений отделения.
3. Вести медсестринскую документацию по установленной форме:
- составлять сведения о движении больных;
- регистрировать выполненные назначения в соответствующих журналах;
- подготавливать истории болезни для консультаций смежными специалистами;
- вести дневник наблюдений.
4. Составлять заявку старшей м/с о требуемых на посту медикаментах, дез. средствах, предметах ухода за больными.
5. Присутствовать во время врачебного обхода, фиксируя все сделанные им назначения.
6. Выполнять врачебные назначения:
- раздача лекарств, согласно листа назначения;
- выполнять инъекции и др. манипуляции.
7. Принимать вновь поступивших больных:
- измерение t, АД;
- осмотр на педикулез, ЗКЗ, наличие телесных повреждений;
- проводится опрос на наличие кишечных расстройств;
- оценивать общее гигиеническое состояние.
8.Осуществлять сбор материала для лабораторных исследований (кровь, моча, кал, мокрота и др.), своевременно доставить их в лабораторию с соответствующим направлением.
9. Осуществлять наблюдение за больными, отмечая в дневнике наблюдений все особенности их состояния:
- изменения в психическом и соматическом состоянии;
- необычные высказывания;
- изменения в поведении и т.д.
Ставить в известность врача дежурного или лечащего об изменении состоянии больного, требуемого неотложных мероприятий.
10. Осуществление ухода за тяжелыми и ослабленными больными:
- туалет кожи, профилактика пролежней, кормление и т.д.
11. Организовать и принимать участие в питании больных:
- контроль за правильностью порционирования блюд;
- кормление ослабленных и отказывающихся от еды больных;
- прием и контроль за продуктами передач больных (соответствие ассортимента продуктов утвержденному перечню, сроки реализации скоропортящихся продуктов).
12. Организовать и контролировать работу младшего медперсонала:
- прием и сдача дежурств, отметка о приеме мягкого и твердого инвентаря в соответственном журнале;
- своевременность и качество проведения текущих и генеральных уборок;
- уборка закрепленной за отделением территории;
- соблюдение правил внутреннего распорядка отделения.
13. Организовать пребывание больных на прогулке.
14. Организовать проведения досуга больных в отделении.
15. Проводить санитарно-просветительные работы среди больных и родственников на актуальные темы.
16. По соблюдению санитарно-гигиенического, противоэпидемического режима, профилактике ВБИ руководствоваться действующими приказами, методическими рекомендациями, распоряжениями вышестоящих должностных лиц.
а) проводить все необходимые противоэпидемические мероприятия в случае выявления в отделении (или при поступлении) больных с инфекционным заболеванием.
б) соблюдать правила асептики и антисептики при выполнении мед. манипуляций.
в) контролировать качество проведения дезинфекции мест общего пользования, предметов ухода за больными и т.д.
г) проводить инструктаж младшего медперсонала по вопросам соблюдения санэпидрежима, профилактике ВБИ.
д) своевременно проходить мед. осмотры.
ж) организовать и контролировать соблюдение сангигиенического режима больными:
- соблюдение правил личной гигиены;
- смена нательного и постельного белья (не реже 1 р. в неделю);
- осмотр на педикулез, ЗКЗ – 1 р. в неделю;
- бритье и т.д.
17. Систематически работать над повышением своей квалификации.
18. Выполнять требования этики и деонтологии, хранить мед. тайну, соблюдать субординацию.
19. Палатная м/с обязана владеть:
- основными принципами охраны псих. здоровья;
- коммуникативными навыками общения;
- умение давать оценку психического состояния пациента и вовремя отмечать его изменения;
- организацией микроклимата и терапевтической среды в отделении;
- профилактикой возникновения экстренных ситуаций у пациентов в отделении;
- умение действовать в экстренных ситуациях, методами оказания 1-ой мед. помощи;
- формированием взаимоотношений «м/с - пациент»;
- понятиями о медсестринских моделях работы;
- принципами организации лечебно-охранительного процесса;
- мед. манипуляциями, входящими в компетенцию м/с;
- основами асептики и антисептики;
- способами применения и хранения лекарственных средств;
- профилактикой инфекционных и др. заболеваний;
- организацией санитарной пропаганды.
4. Отек легкого. Причины возникновения. Симптомы. Первая помощь.
Острая сердечная недостаточности - это резкое снижение сократительной функции сердца, приводящая к нарушениям внутрисердечной гемодинамики и легочного кровообращения, проявляется в виде сердечной астмы и отека легких.
Отек легких – пропотевание жидкой части крови в просвет альвеол.
При отеке легких резко нарушается газообмен. В крови меньше О2 и увеличивается СО2, что приводит к повышению возбудимости дыхательного центра и следовательно – одышка.
Причины:
1. При заболевании сердечно-сосудистой системы, вследствие остро возникшей слабости левого желудочка сердца (инфаркт миокарда, гипертоническая болезнь).
2. При крупозной пневмонии.
3. Пневмоторакс.
4. Травмы грудной клетки, черепа.
5. Тяжелые заболевания почек.
6. Острое нарушение мозгового кровообращения.
7. Тяжелые аллергические реакции.
8. Интоксикации (хлор, окись азота).
Клиника:
Резко выражено удушье, изо рта выделяется алая пенистая мокрота, положение со спущенными ногами, появляется клокочущее дыхание, на расстоянии слышны влажные хрипы, цианоз лица, шейные вены набухают, в легких выслушиваются разнокалиберные влажные хрипы, пульс – частый, аритмичный, 120-130 ударов/мин., слабого наполнения, АД падает, тахикардия.
Неотложная помощь:
1. Полный покой, положение больного сидя или полусидя, наложить венозные жгуты, асперировать пену из верхних дыхательных путей, проводить ингаляции кислорода с пеногасителями.
2. Для снижения возбудимости дыхательного центра – наркотические аналитики (морфин с атропином, омнопон, промедол в/в). С целью снятия болевого синдрома вводят в/в медленно в одном шприце 1 мл 1 % р-ра морфина или 1-2 мл 0,005 % р-ра фентанила и 2-4 мл 0,25 % р-ра дроперидола или 1-2 мл 0,5 % р-ра галоперидола. Показано введение антигистаминных средств (1-2 мл 1 % р-ра димедрола, 2 % р-ра супрастина или 2,5 % пипольфена).
3. Для повышения АД – ганглиоблокаторы: 5 % р-р пентамина 0,5-1 мл в/в медленно или 2 % р-р бензогексония в 20-40 мл изотонического р-ра. Обязательно контроль АД на другой руке, при достижении желаемого эффекта – немедленное прекращение. Глюкокортикоиды: преднизалон в дозе 90-150 мг или гидрокортизон 150-300 мг вводят в/в капельно до исчезновения симптомов отека легких (они снижают проницаемость сосудистой стенки).
4. Мочегонные: лазикс 60-120 мг в/в (ампула 2 мл 10 мг) – для уменьшения объема циркулирующей крови и дегидратации легких. При затянувшемся отеке легких целесообразно использование мочевины. Вводят 30 % р-р мочевины 150-300 мл в/в капельно со скоростью 60 кап. в мин. Мочевина противопоказана при тяжелой недостаточности печени и почек.
5. Для усиления сократительной способности миокарда достигают путем введения сердечных гликозидов. Р-р строфантина 0,05 % 0,5-0,75 мл, р-р корглюкона. 0,06 % 0,65-1 мл в 20 мл изотонического р-ра, затем каждые 4-6 часов по 0,2-0,25 препарата до четкого клинического эффекта. Использование сердечных гликозидов требует крайней осторожности, особенно на фоне лечения быстро действующими диуретиками.
6. Для борьбы с гипоксией обязательно оксигенотерапия, в качестве пеногасителей – этиловый спирт (30-50 % р-р у больных, находящихся в коматозном состоянии и 70-96 % - у больных в сохранном состоянии) или 10 % спиртовой р-р антифомсилана. Противопенную терапию применяют каждые 30-40 мин. с ингаляцией 50 % кислорода в течении 10-15 мин. Относительным противопоказанием к применению пеногасителей служит лишь некупированный болевой синдром при инфаркте миокарда.
5. Планирование сестринской помощи. Этапы сестринского процесса.
Сестринский процесс – это динамический процесс управления адаптации человека к окружающей среде и эффективного удовлетворения физиологических, психологических и социальных потребностей пациента. (семьи, группы людей).
Сестринский процесс – это поэтапная технология оказания мед. помощи (это глобальное определение).
Задачи сестринского ухода:
1. Поддержание здоровья на уровне достаточного физиологического, психического и социального функционирования.
2. Способствовать улучшению состояния в период болезни, ускорение процессов выздоровления, облегчения, сострадания.
3. Профилактика рецидива болезни.
4. Адаптировать к жизни, восстановить max независимую жизнь пациента в обществе.
5 этапов сестринского процесса:
Оценка пациента:
I. Сбор данных о пациенте и первичное обследование пациента.
II. Сестринская диагностика с формулировкой диагноза.
III. Планирование индивидуального ухода.
IV. Выполнение планового ухода.
V. Итоговая оценка эффективности ухода.
I этап – м/с собирает данные и обследует следующие реакции адаптации пациента:
а) сбор данных из анамнеза;
б) соматические реакции адаптационного, психического, социального условия, в которых проживает пациент.
Соматические реакции адаптации – это общий вид пациента, кожные покровы, оценка состояния сердечной системы, дыхательной, мочеполовой и т.д., кроме того, в описание соматической адаптации относят соблюдение диеты, течение менструаций, масса тела, сон, оказание самопомощи при физическом уходе.
Психические реакции адаптации – невербальный уровень коммуникации, особенности контакта общения, оценка психического процесса (нарушение мышления, восприятия, памяти, воли и т.д.), ориентировка в окружающем, самооценка, способность поддерживать безопасность в окружающей среде или эта реакция нарушена и в собственной личности; возможность самообслуживания, гигиенические мероприятия; понятия о здоровом образе жизни; предпочтения во влечении и в отдыхе; отношение пациента к больничным условиям и мед. персоналу.
Социальные реакции адаптации – описание социальных условий, т.е. трудоустройство, инвалидность, наличие близких людей, родственников; духовные ценности пациента, взаимоотношения с другими пациентами и людьми; умение занять свое свободное время.
1-ый этап заканчивается описанием пациента в сфере, в какой имеются проблемы.
II этап – сестринский диагноз – формулировка нарушенных потребностей, существующих и потенциальных проблем, связанных со здоровьем, их причин и проявлений, которые распознала м/с у конкретного человека, семьи или коллективе.
III этап – План работы.
| Дата | Ф.И.О. | Сестринский диагноз | Цели ухода | Вмешательства м/с по уходу | Периодичность, краткость оценки | Дата достиже- ния цели | Итоговая оценка результата |
| | | Проблема, причина, определенные черты | 1. Кратко- срочная 2. Долговре- менная | 1. ………. 2. ………. 3. ………. | Текущее описание состояния пациента | | |
Такой план ухода согласовывается с пациентом, м/с при этом оценивает, что пациент может выполнить сам, чему надо обучить м/с, что может выполнить при руководстве м/с или семьи дома. План д.б. согласован с лечащим врачом.
Цели ухода:
Цель – это ясное описание того, что требуется достичь. Она содержит в себе глагол, указывающий на действие, который должен выполнить пациент, условия, при которых будет выполнено это действие, точное время, когда цель будет достигнута.
1. Краткосрочная – цель устанавливается на несколько часов, дней, недель.
2. Долговременная – до конца ухода.
IV этап – выполнение планов ухода.
Вмешательства делятся на 3 группы:
1. зависимые вмешательства (м/с выполняет назначения врача или др. специалистов).
2. независимое вмешательство (это то, что м/с спланировали самостоятельно и за что несут полную ответственность).
3. взаимозависимые вмешательства (выполняет предложенные действия врача в какой-то кризисной (прогназируемой) ситуации).
Вмешательства м/с м.б. подразделены на следующие методы:
1. меры по спасению жизни;
2. оказание ежедневной помощи;
3. выполнение технических манипуляций (инъекций);
4. оказание психологической поддержки;
5. советы, обучения пациента;
6. меры по профилактике осложнений;
7. создание среды, благоприятной для удовлетворения потребностей пациента.
V этап
– итоговая оценка эффективности.
1. достигнута ли цель полностью
2. или цель достигнута частично (например: больной спит, но только с лекарствами)
3. цель полностью не достигнута.
Тогда м/с должна сделать: проанализировать, правильно ли она решила эту проблему, сроки лечения и т.д.
