Диссертация на соискание ученой степени
| Вид материала | Диссертация |
СодержаниеПосле лапароскопической холецистостомии |
- Диссертация на соискание учёной степени кандидата юридических наук, 1614.07kb.
- М. С. Тарков Математические модели и методы отображения задач обработки изображений, 17.1kb.
- Диссертация на соискание ученой степени кандидата экономических наук, 2079.82kb.
- Диссертация на соискание ученой степени доктора психологических наук, 5248.42kb.
- Диссертация в форме научного доклада на соискание ученой степени доктора медицинских, 907.5kb.
- Диссертация на соискание ученой степени, 3924.03kb.
- Диссертация на соискание ученой степени, 2781.79kb.
- Диссертация на соискание ученой степени, 2577.32kb.
- Диссертация на соискание ученой степени, 2127.42kb.
- Диссертация на соискание ученой степени, 3107.61kb.
^ ПОСЛЕ ЛАПАРОСКОПИЧЕСКОЙ ХОЛЕЦИСТОСТОМИИ
4.1 Сроки выполнения операций на желчных путях
после лапароскопической холецистостомии
Арсенал операций на желчных путях пополнился в настоящее время еще одним видом вмешательств. Это операции, завершающие этапное хирургическое лечение осложненного холецистита. В качестве объекта растворения они представляют интерес по ряду причин. Во-первых, данные операции у наиболее тяжелой категории больных. Во-вторых, сочетая в себе черты первичных и повторных вмешательств, они имеют определенные особенности, которые, на наш взгляд, недостаточно освещены в литературе /107, 145, 224/. В-третьих, завершающие операции представляют возможность объективно и достоверно оценить эффективность воздействия превентивной хирургической декомпрессии желчных путей на течение острого воспалительного процесса в гепатобилиарной зоне.
В связи с изложенным нами были изучены сроки выполнения завершающих операций в зависимости от характера основной и сопутствующей патологии, некоторые особенности техники этих вмешательств, а также данные интраоперационной ревизии, позволяющие судить об эффективности ЛХС, как способа купирования острого воспалительного процесса в желчевыводящих путях.
Мы наблюдали 117 больных с повышенным операционным риском (как правило, в связи с пожилым и старческим возрастом), которым на высоте приступа острого холецистита была выполнена ЛХС по разработанной в клинике методике. Доля больных старше 75 лет составила 35%. Показанием к ЛХС являлись неэффективность консервативной терапии (отсутствие клинических и ультразвуковых признаков разрешения обтурации желчного пузыря) в течение 6-12 часов от момента поступления. 73 пациента из 117 (62%) поступили позже 24 часов от начала приступа; таким образом, в подавляющем большинстве наблюдений от начала острого воспалительного процесса в желчном пузыре до его декомпрессии прошло более суток. Тем не менее практически во всех случаях эндоскопических диагноз формулировался как острый обтурационный флегмонозный холецистит. У 88 больных (75%) констатирован местный или диффузный перитонит. На желчных путях оперированы 90 больны, однако у 22 из них операции носили либо срочный характер, либо проводились в отдаленный после ЛХС период. Таким образом, в планируемые сроки завершающие операции удалось выполнить у 68 больных.
Наркозно-операционный риск был обусловлен сопутствующей патологией, причем почти в каждом наблюдении она была представлена сочетанием нескольких нозологических форм /256/.
Ведущей была сердечно-сосудистая патология, имевшая место во всех 117 наблюдениях. Что касается больных, оперированных в плановом порядке, то в 36 наблюдениях сочетались различные сердечно-сосудистые заболевания (атеросклероз коронарных и мозговых сосудов, ишемическая болезнь сердца и головного мозга, гипертоническая болезнь). У 16 из 68 больных наряду с сердечно-сосудистыми имелись также легочные заболевания (пневмосклероз и эмфизема легких), в 5 случаях – почечная патология (мочекаменная болезнь, пиелонефрит), у 11 больных отмечалась комбинация патологии со стороны сердца, сосудов и сахарного диабета, а также других заболеваний.
Следует отметить, что относительно оптимальных сроков выполнения завершающих операций существуют неоднозначные точки зрения. Одни авторы указывают на достаточность для предоперационной подготовки 5-6 суток, другие называют цифру 12-14, третьи – 18-20 суток /77, 140, 145, 160, 224, 291, 292, 303/. Такая вариабельность связана, по-видимому, с различиями, касающимися тяжести контингента больных, характером воспалительного процесса в желчевыводящих путях, а также тем, что продолжительность подготовки к завершающей операции зависит от довольно большого числа факторов. Так, например, в наших наблюдениях ими являлись прежде всего быстрота купирования острого холецистита и степень компенсации сопутствующей патологии, а также выраженность воспалительных изменений тканей передней брюшной стенки в области дренажа, наличие или отсутствие каких-либо осложнений после ЛХС, психологическая готовность пациента к повторному вмешательству.
С целью достоверной оценки динамики воспалительного процесса в желчном пузыре после его лапароскопического дренирования мы совместно с А.Н.Овчаровым использовали холецистоскопию (ХЦС) с биопсией слизистой оболочки пузыря и бактериологическим изучением биоптатов и оттекающей желчи /145/. Исследование проводилось через холецистостомический дренаж, имеющий внутренний диаметр 4,7 мм. ХЦС удалось выполнить в динамике 16 пациентам. Первая манипуляция производилась в течение ближайших часов после ЛХС, вторая – через сутки после разрешения обтурации пузырного протока. Признаком наступившей деблокады служило появление желчи в дренажной трубке. Кроме того, факт деблокады устанавливался во время рентгенотелевизионной холефистулоскопии. Сроки разрешения обтурации пузыря колебались от 2 до 6 суток. Последняя ХЦС проводилась через14-16 суток, так как к этому времени, как принято считать, отмечается стихание воспалительного процесса в желчевыводящих путях после ликвидации приступа. Макроскопические изменения желчного пузыря во время лапароскопии и ХЦС во всех наблюдениях были расценены как флегмонозные. Отмечалась картина выраженного воспаления, проявляющегося отеком и гиперемией слизистой оболочки, в ряде наблюдений – очаговыми или массивными кровоизлияниями, налетом фибрина и налетом гноя в полости желчного пузыря. При гистологическом исследовании в 14 наблюдениях констатирован флегмонозный холецистит, однако у двух больных найденные изменения расценены как катаральные. При динамической эндоскопии у этих двух пациентов уже через сутки после деблокады желчного пузыря обнаружено полное исчезновение отека слизистого и подслизистого слоев, снижение гидропии стенок кровеносных сосудов, прекращение миграции нейтрофилов, лимфоидных клеток и макрофагов между гладкомышечными волокнами. При исследовании биоптатов на 14-16 сутки после ЛХС отмечено лишь микроочаговое скопление лимфоцитов и незначительное разрастание рубцовой соединительной ткани с замещением микродефектов слизистой оболочки. Холецистоэндобиопсия, выполненная в те же сроки, при флегмонозном холецистите показала, что при этой форме воспаления процесс реконваленсценции растягивается во времени. Так, после разрешения обтурации пузырного протока еще отмечались диффузные воспалительные инфильтраты перикапиллярного типа во всех слоях слизистой и подслизистой оболочек, а также с частичным захватом внутренних пластов мышечной оболочки, располагаясь в отечной межмышечной соединительной ткани. При этом во всех случаях наблюдались геморрагии как в слизистой, так и в подслизистой оболочках стенки желчного пузыря. На 14-16 сутки после ЛХС процесс реституции клеточных и тканевых элементов еще не заканчивался, однако отек стенки желчного пузыря значительно уменьшался, так же, как и гидропичность стенок крупных интрамуральных кровеносных сосудов. В эти сроки наблюдались тенденции нормализации гемодинамики за счет уменьшения фибриноидного пропитывания стенок мелких артерий, разрешения стазов в венурярном и капиллярном участках микроциркуляторного русла. Кроме того, в этот период отмечено повышение регенераторной способности покровного эпителия в зонах бывших язвенных дефектов. Слизистая оболочка начинала замещаться молодой грануляционной тканью со значительным количеством макрофагов и незрелых фибробластов. Выявлено наличие групп макрофагов с гранулами гемосидерина в цитоплазме, причем они располагались обычно в зонах бывших геморрагий во всех слоях стенки желчного пузыря. При бактериологическом исследовании биоптатов слизистой оболочки и желчи, оттекающей по холецистостоме, были получены идентичные результаты: исходная микробная флора была представлена E.coli и Ps.aeruginosa. при последующих посевах оказалось, что начиная с седьмых суток после дренирования желчного пузыря практически во всех наблюдениях регистрировалось постепенное исчезновение бактериальной обсемененности желчи и слизистой оболочки желчного пузыря, так что к концу недели после ЛХС результаты посева оказались стерильными у большинства больных. Сопоставление полученных данных с клинической картиной показало, что основные патологические симптомы острого флегмонозного холецистита полностью исчезают через 7-10 суток от начала лапароскопического дренирования желчного пузыря, значительно опережая, таким образом, темпы истинной регрессии воспалительного процесса. Последний купируется, таким образом, при флегмонозном холецистите не ранее чем через 2-2,5 недели, причем следует подчеркнуть, что это происходит в условиях деблокады желчного пузыря.
Полученные данные были использованы в дальнейшем для выбора сроков оперативного вмешательства в качестве ориентира.
Ретроспективный анализ клинического материала показал, что сроки завершающих операций варьировали в очень широких пределах, однако, в большинстве наблюдений они составили в среднем 2-3 недель. Статистическая оценка величин сроков была проведена по группам наблюдений, выделенным в зависимости от характера основной и сопутствующей патологии (см. табл. 22 и 23).
Таблица 22
Сроки выполнения завершающих операций
в зависимости от характера патологии желчных путей
| Характер патологии | Число больных | Сроки выполнения завершающих операций (в сутках) | |
| Колебания | Средняя величина (М±m) | ||
| Холецистит без патологии протоков | 40 | 7 - 31 | 16,3±0,8 |
| Холецистит, осложненный патологией протоков | 28 | 6 - 34 | 17,5±1,2 |
Таблица 23
Сроки выполнения завершающих операций
в зависимости от характера сопутствующей патологии
| Характер сопутствующей патологии | Число больных | Сроки выполнения завершающих операций (в сутках) | |
| Колебания | Средняя величина (М±m) | ||
| Сочетание сердечно-сосудистых заболеваний | 36 | 6-34 | 16,7±0,9 |
| Сочетание сердечно-сосудистых и легочных заболеваний | 16 | 7-31 | 16,8±1,6 |
| Сочетание сердечно-сосудистых и почечных заболеваний | 5 | 10-31 | 21,7±3,7 |
| Сердечно-сосудистые заболевания и сахарный диабет | 6 | 12-23 | 16,7±1,9 |
| Другие заболевания | 5 | 8-19 | 12,8±2,2 |
Оказалось, что сроки предоперационной подготовки, позволившей выполнить оперативное вмешательство у больных с холециститом, неосложненным и осложненным патологией протоков, были примерно одинаковыми. По нашему мнению, это обстоятельство может рассматриваться как косвенный, но важный аргумент применения превентивной ЛХС в хирургии холецистита при патологии магистральных желчных протоков. Не было выявлено также существенного различия между величинами сроков выполнения завершающих операций у больных с различной сопутствующей патологией.
Рассматривая в качестве ориентира средние сроки, варьирующие в пределах 2-3 недели, мы изучили те отдельные наблюдения, где эти сроки были либо значительно больше, либо меньше средних величин. В первой группе оказалось 7 больных. Операции на желчных путях были выполнены через 23-34 суток после ЛХС.
Причинами «задержки» операции явились: обострение хронической легочной патологии (четверо больных), необходимость имплантации кардиостимулятора (один больной), необходимость длительной психологической подготовки (один больной), подостро текущий холецистит со стойкой непроходимостью пузырного протока – у одного больного, и медленно разрешающийся серозный перитонит – у одного больного. Таким образом, в 5 из 7 случаев причиной длительной подготовки к завершающим операциям явилась сопутствующая патология и только в двух – основная.
Вторую группу из 5 больных составили противоположные наблюдения, когда период от ЛХС до завершающей операции составил всего 6-9 суток. Возраст пациентов колебался от 69 до 75 лет. В двух случаях удалось выполнить холецистэктомию с вмешательством на желчных протоках с благоприятным исходом. Короткие сроки предоперационной подготовки объяснялись быстрым декомпрессионным эффектом ЛХС и стойкой компенсацией функций сердечно-сосудистой и дыхательной систем.
Таким образом, при выборе соков завершающих операций прежде всего следует учитывать регрессии воспалительных изменений в желчевыводящих путях, а также эффективность терапии, корригирующей сопутствующие патологические процессы. В среднем для этого требовалось не более 3 недель. Вместе с тем необходимо подчеркнуть важность строго индивидуального подхода к определению оптимального срока выполнения завершающей операции.
4.2 Характер и особенности завершающих операций (Исследования проводились совместно с сотрудником клиники С.С.Нестеровым)
Как уже отмечалось, из 117 больных, которым была произведена ЛХС, на желчных путях оперированы 90 пациентов, причем операции носили различный характер. Так, например, у 10 больных они были вынужденными и выполнялись в срочном порядке по таким причинам, как неадекватность ЛХС, выпадение дренажной трубки, прогрессирование перитонита, гангрена желчного пузыря. 12 операций были произведены в отдаленные сроки после ЛХС, при повторном поступлении больных в стационар, причем причиной поступления 9 из 12 больных был рецидив приступа острого обтурационного холецистита. Таким образом, в качестве типичных завершающих полостных вмешательств после ЛХС были рассмотрены 68 операций, выполненные в планируемы сроки, о которых упоминалось выше. Объем операций представлен в табл. 24. практически все больные оперированы радикально. Обращает на себя внимание, что в 28 наблюдениях (40%) холецистэктомия сопровождалась вмешательством на магистральных желчных протоках, причем чаще всего оно заканчивалось папиллосфинктеропластикой.
Первостепенным этапом любой операции является доступ. Важной особенностью, которая учитывалась при его выборе в наших наблюдениях, являлось наличие холецистостомы. Так как обычно выполнялась чрезпузырная ЛХС, то дренажная трубка располагалась не в межреберье, а на 1-2 см ниже края реберной дуги. Практическое значение при этом имела выраженность и характер воспалительной реакции тканей брюшной стенки вокруг дренажной трубки. В 32 случаях использован разрез Кохера, в 36 – верхнесрединный доступ. Воспалительные осложнения со стороны раны при подреберном доступе наблюдались у 10 больных (31%), при срединном – у 7 человек (19%). По мере накопления опыта предпочтение отдавалось верхнесрединной лапаротомии с обязательным обходом пупка слева или справа и обязательным применением ранорасширителей Сигала. Такой доступ открывал операционное поле особенно широко. Исчезала потребность в довольно травматической тракции краев передней брюшной стенки и прилегающих к зоне операции органов с помощью зеркал. Еще одна существенная техническая особенность завершающей операции определялась, по нашему мнению, наличием в брюшной полости свищевого хода, проходящего между дном пузыря и брюшной стенкой. Он формировался вокруг дренажной трубки. При этом из тканей большого сальника образовывалась «муфта», хорошо отграничивающая свищевой ход от свободной брюшной полости.
После лапаротомии и идентификации желчного пузыря тотчас на его дно, несколько ниже предполагаемого отверстия, накладывался окончатый зажим. Эта манипуляция предотвращала затекание содержимого пузыря в брюшную полость в случае вскрытия свищевого хода.
В связи с тем, что в тканях «муфты» из-за их длительного инфицирования отмечались выраженные воспалительные изменения, одновременно с мобилизацией дна желчного пузыря от сращений выполнялась резекция свищевого хода вместе с «муфтой» в пределах неизмененной ткани сальника. Отверстие в брюшной стенке со стороны брюшной полости ушивалось и только после этого начиналась холецистэктомия.
Таблица 24
Виды завершающих операций в зависимости от характера патологии желчных путей
| Виды завершающих операций | Характер патологии желчных путей - холецистит | |||||||
| Неосложненный патологией протоков | Осложненный патологией протоков (холедохолитиаз, стеноз БДС) | Всего | ||||||
| Опери- ровано боль- ных | Умер- ло после опера- ции | Опери- ровано боль- ных | Умер- ло после опера- ции | |||||
| Без желтухи | С желтухой | |||||||
| Опери- ровано боль- ных | Умер- ло после опера- ции | Опери- ровано боль- ных | Умер- ло после опера- ции | |||||
| Холецисто-стомия | 1 | - | - | - | - | - | 1 | - |
| Холецист- эктомия | 17 | 1 | - | - | - | - | 17 | 1 |
| Холецист- Эктомия, дренаж пузырного протока | 21 | 1 | 1 | 1 | - | - | 22 | 2 |
| Холецист- эктомия, холедохото- мия, Т-образный дренаж холедоха | 1 | - | 4 | - | 6 | - | 11 | - |
| Холецист- эктомия, холедоходуо- деностомия | - | - | 4 | 1 | - | - | 4 | 1 |
| Холецист- Эктомия, папиллосфин- ктеропластика | - | - | 7 | - | - | 1 | 13 | 1 |
| Всего | 40 | 2 | 16 | 2 | 12 | 1 | 68 | 5 |
Известно, что главным преимуществом операций, выполняемых в так называемом «холодном» периоде, является то, что они производятся в условиях, когда выраженные воспалительные изменения в зоне желчных путей стихают. Принято считать, что это происходит примерно через 2 недели после ликвидации острого приступа /160, 199/. Вместе с тем показано, что на фоне клинического благополучия могут сохраняться тяжелые воспалительно-деструктивные изменения в области желчных путей, прилегающих органов и тканях. Перипузырные абсцессы, плотный инфильтрат, захватывающий желчный пузырь, гепатодуоденальную связку, двенадцатиперстную или ободочную кишку, осложняют выполнение операций, резко затрудняют или делают невозможным выполнение холедохо- или дуоденотомии /31, 47, 136, 202, 210, 238/. Так, Ю.Г.Шапошников и Е.А.Решетников (1982) обнаружили деструктивные изменения в желчном пузыре у 64,6% оперированных ими после стихания острых воспалительных явлений: у 17% пациентов была обнаружена прикрытая перфорация, у 19,6% - пенетрация, у 28% - околопузырный абсцесс, у 10,9% больных отмечались серозно-гнойные воспалительные изменения и только у 24,5% - хронический рецидивирующий холецистит. При анализе причин этого явления указывается, что в последние годы массовое применение мощных антибиотиков в консервативном лечении приступа холецистита привело к появлению атипично протекающих его форм, характеризующихся бессимптомным формированием гнойных экстрапузырных осложнений /65, 238/.
Важное значение в этом плане имеют результаты исследований, полученные сотрудником нашей клиники В.И.Кручем /130/. Он сопоставил клинические признаки, свидетельствующие о стихании острого холецистита, и интраоперационные данные во время отсроченной операции у 155 больных (табл.25).
В 86 из 155 наблюдений обнаружены флегмонозные и гангренозные изменения в желчном пузыре. Как правило, у этих больных отмечались выраженные сращения желчного пузыря с сальником, двенадцатиперстной, ободочной кишкой. Ключевым фактором, по нашему мнению, явилось то, что во всех случаях желчный пузырь оставался блокированным, то есть обтурация желчного пузыря к моменту выполнения операции не разрешалась.
Таблица 25
Патологические изменения в желчном пузыре
при отсроченной операции (В.И.Круч, 1975)
| Изменения в желчном пузыре | Число больных |
| Обтурация желчного пузыря: - флегмонозный и гангренозный холецистит - хроническая эмпиема - хроническая водянка | 65 21 10 |
| Хронический калькулезный холецистит | 59 |
| Всего | 155 |
Приведенные материалы мы использовали в качестве контроля при оценке тех воспалительных изменений в зоне желчных путей, которые обнаруживались при выполнении завершающих операций. Состояние желчных путей, прилегающих органов оценивалось по двум позициям: 1) изменения желчного пузыря (макроскопические, а также результаты гистологического исследования); 2) наличие сращений или воспалительных инфильтратов, создающих технические трудности или препятствующих выполнению холедохо- и дуоденотомии; 3) наличие экстрапузырных гнойников.
Результаты оказались следующими. Во всех наблюдениях отмечены признаки холецистита, проявлявшегося обычно значительным утолщением стенки, субсерозными кровоизлияниями. Следует подчеркнуть, что характерным являлось отсутствие напряжения желчного пузыря, что позволяло практически во всех наблюдениях пальпировать через утолщенную стенку конкременты, в том числе и небольшого размера. При гистологическом исследовании удаленных желчных пузырей были получены неоднородные данные, в связи с чем больные были разделены на три группы. В первой группе из 9 наблюдений констатирован гангренозный холецистит. Сроки завершающих операций в этих наблюдениях колебались от 7 до 18, составляя в среднем около 14 суток. Во второй группе, состоящей из 36 больных, обнаружен флегмонозный холецистит. Сроки операции варьировали от 8 до23, составляя в среднем около 16 суток. Третью группу составили 23 наблюдения, в которых при гистологическом исследовании желчного пузыря признаков деструктивного или флегмонозного воспаления не обнаружено и морфологическая картина расценена как обострение хронического воспаления. Больные данной группы оперированы в сроки от 9 до 34 суток после ЛХС.
Таким образом, более чем в половине наблюдений завершающие операции проводились на фоне флегмонозного или гангренозного холецистита, то есть до стихания острого воспалительно-деструктивного процесса в стенке пузыря. Можно было бы предположить, что в этих группах пациентов во время операции, учитывая сроки их проведения, будут отмечаться тяжелые экстрапузырные воспалительные проявления, затрудняющие ход операций и препятствующие выполнению их в полном объеме, как это отмечалось в контрольных наблюдениях. Однако ни в одном случае таких прецедентов не отмечено. В процессе интраоперационной ревизии, как правило, выявлялись довольно выраженные сращения, но они локализовались в области дна пузыря и свищевого хода. После их рассечения, что не представляло трудностей, легко открывалась область гепатодуоденальной связки, шейки желчного пузыря. Отсутствие в этой зоне каких-либо выраженных воспалительных изменений позволило во всех случаях, где для этого имелись показания, мобилизовать двенадцатиперстную кишку и выполнить холедохо- или дуоденотомию.
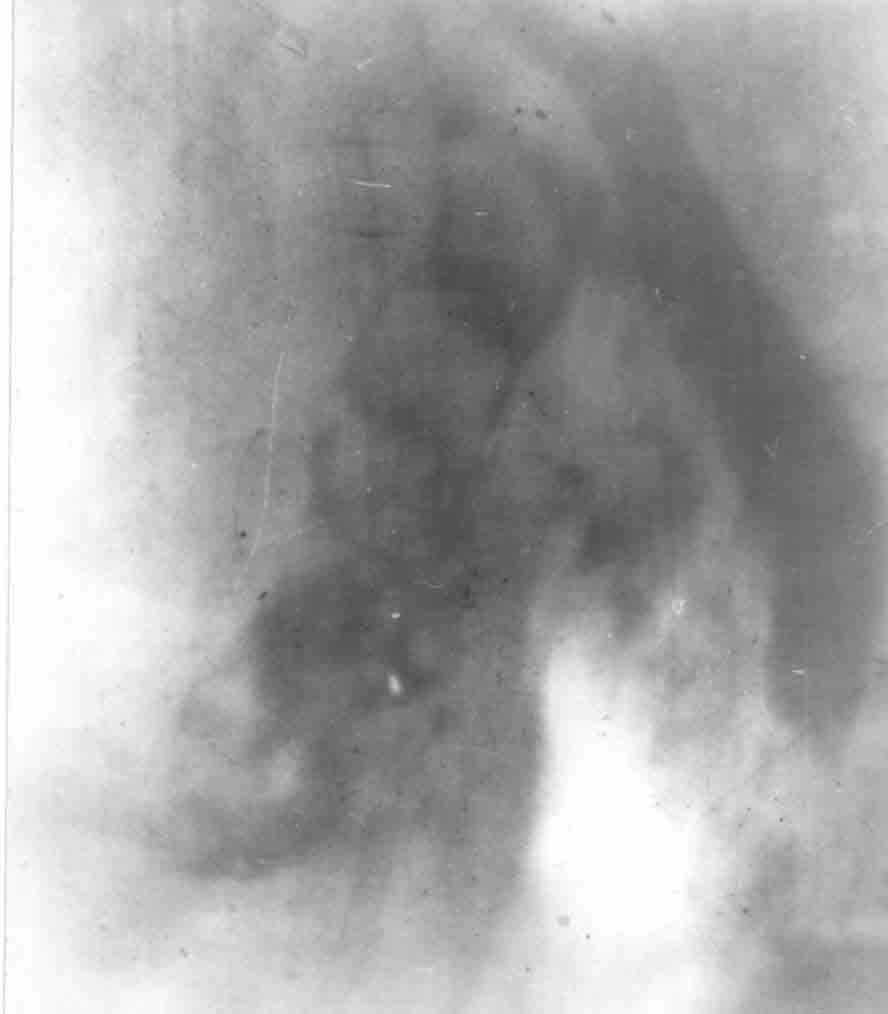
Последней особенностью завершающих операций, которую следует отметить, является возможность отказа от интраоперационной холангиографии без риска диагностической ошибки. Это становится возможным благодаря получению достоверных сведений о состоянии желчных протоков с помощью холангиофистулографии до оперативного вмешательства. По мере накопления опыта стало очевидным, что наибольшей информативностью обладают фистулограммы, выполненные накануне предполагаемой операции, то есть примерно через 2-3 недели после декомпрессии желчных путей (рис. 9). Полнота и достоверность дооперационного диагноза являются серьезным преимуществом завершающих операций, особенно в тех случаях, когда патология протоков клинически не манифестирует.
а
б
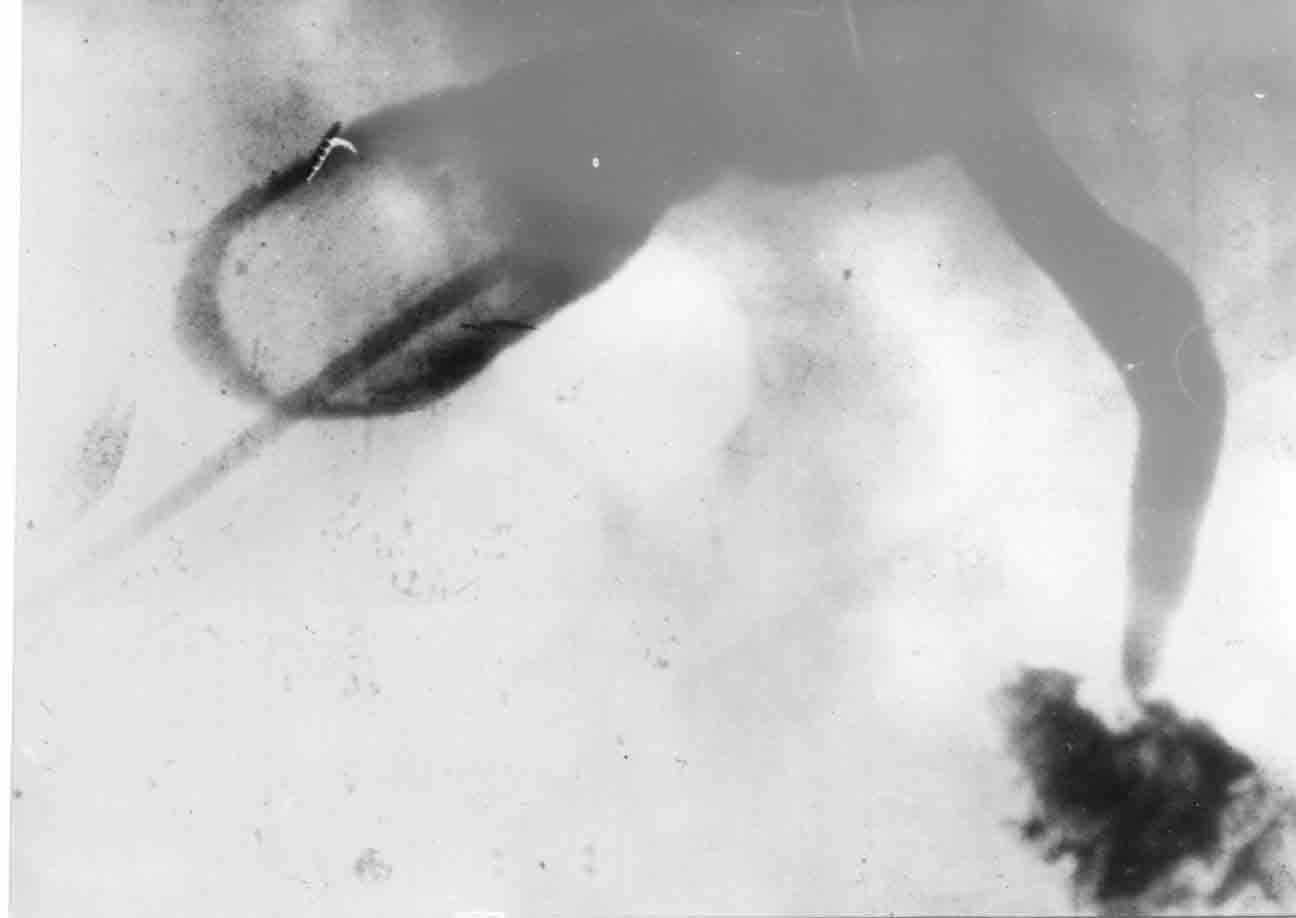
Рис. 9. Дооперационная диагностика патологии желчных путей с помощью предоперационной холангиофистулографии через лапароскопическую холецистостому:
а) патология протоков;
б) отсутствие патологии протоков
Таким образом, данные, полученные нами при анализе операций, выполненных после превентивной ЛХС, свидетельствуют об эффективности и патогенетичности этого вмешательства не только в плане лечения острого обтурационного холецистита, но и профилактики его гнойно-воспалительных экстрапузырных осложнений. Стойкая декомпрессия желчного пузыря купирует и локализует воспалительно-деструктивный процесс, препятствуя, таким образом, его выходу за пределы желчных путей.
Резюмируя, можно сделать вполне обоснованный вывод, что основным критерием стихания острого воспалительного процесса в желчных путях у больных с осложненными формами холецистита следует считать не только (и не столько) исчезновение клинических симптомов, нормализацию лабораторных показателей, сколько исчезновение обтурации (блокады) желчного пузыря.
Необходимо также учитывать, что в настоящее время наиболее надежным способом ликвидации такой блокады является хирургическая декомпрессия.
