Мержоева Замира Магомедовна Одышка и толерантность к физическим нагрузкам у больных с идиопатическим легочным фиброзом 14. 00. 43 Пульмонология диссертация
| Вид материала | Диссертация |
- Оценки адаптации к физическим нагрузкам васильков А. А. Южно-Уральский государственный, 78.92kb.
- Особенности патологии пищеварительной системы у больных бронхиальной астмой и хронической, 1170.78kb.
- Пособие для врачей Томск 2004 аннотация, 586.47kb.
- Вопросы к экзамену по дисциплине «спортивная физиология», 205.39kb.
- Рабочей учебной программы дисциплины б в. 05. «Физиология физической культуры», 10.21kb.
- «структура питания населения и ее влияние на формирование неинфекционных заболеваний,, 203.36kb.
- Пояснительная записка. Направленность, 154.39kb.
- Характеристика средств и методов восстановления, 296.83kb.
- Остеопороз у взрослых больных муковисцидозом 14. 01. 25 пульмонология, 405.16kb.
- Российском Государственном Медицинском Университете по адресу: 117997, г. Москва, ул., 514.67kb.
2.4. Статистический анализ.
Все численные данные представлены как mean ± SD (или medain, 25-75% при ненормальном распределении). Достоверность различий одноименных показателей внутри одной группы определяли при помощи парного t-критерия Student и парного критерия Wilcoxon. Достоверность различий количественных показателей между несвязанными группами определялись при помощи непарного t-критерия Student и критерия Mann-Whitney U test (при ненормальном распределении), качественные различия между группами – при помощи теста 2 с поправкой Yates для пропорций или Fisher's exact test (при численных значениях < 5). Анализ связи признаков проводилась при помощи метода ранговой корреляции по Spearman. Различие выживаемости между группами больных оценивалась при помощи кривых Kaplan-Meier и Log-Rank test. Для анализа влияния различных факторов летальность использовалась пропорциональная модель Сох, сначала унивариантный анализ, а затем мультивариантный анализ (включались только параметры с р<0.05 по данным унивариантного анализа). Для определения диагностической ценности предикторов летального исхода был использован ROC-анализ. Статистическая обработка результатов была проведена при помощи пакетов прикладных программ «Statistica for Windows, Release 6.0. StatSoft, Inc.» и «SPSS for Windows, Release 13».
3. Результаты собственных исследований
3.1. Характеристика больных ИЛФ.
В исследование было включено 50 больных с диагнозом «идиопатический легочный фиброз», которые находились на стационарном лечении в пульмонологическом отделении ГКБ №57 (клиническая база НИИ пульмонологии) или наблюдались амбулаторно. Среди них женщин было 36 (72%), мужчин – 14 (28%) человек. Средний возраст больных составил 58,312,0 лет. Длительность заболевания составила 3,973,0 лет. Активными курильщиками были 10 пациентов (20%) с индексом курения 25,09,7 пачка/лет. Характеристика обследованных пациентов по полу, возрасту, нутритивному статусу, длительности болезни, статусу курения приведена в таблице 1. Большинство пациентов имели сопутствующие заболевания. Среди них часто встречались ИБС (54%), артериальная гипертензия (62%), гастроэзофагеальная рефлюксная болезнь (20%).
Таблица 1. Характеристика обследованных больных ИЛФ (n=50).
| Показатель | meanSD | Range |
| Пол, мужчины/женщины | 14/36 | |
| Возраст, лет | 58,3412,00 | 4078 |
| BMI, кг/м2 | 26,124,13 | 1935 |
| Длительность заболевания, лет | 3,973,01 | 110 |
| Курильщики, n (%) | 10 (20%) | |
| Стаж курения, пачка/лет | 25,009,69 | 040 |
| ЧД, мин-1 | 23,725,29 | 1634 |
| ЧС, мин-1 | 82,4213,20 | 67105 |
| АДс, мм рт.ст. | 128,510.60 | 110130 |
| АДд, мм рт.ст. | 75,39,8 | 6080 |
| SpO2, % | 93,024,05 | 8097 |
| 6-MWT, метры | 411,4±17,7 | 80650 |
| РаO2, мм рт.ст. | 71,95±4,74 | 5490 |
| FVC, % | 75,93±5,30 | 26,7153,2 |
| FEV1, % | 74,50±4,83 | 26,3145,2 |
| DLCO, % | 47,82±1,20 | 1675,5 |
| DLCO SB/Va, % | 63,63±8,77 | 1,056,41 |
| RV, % | 98,29±17.55 | 74,6198,2 |
| TLC, % | 82,32±18,46 | 44,2134,7 |
| Альвеоломуцин, Ед/мл | 124,7657,45 | 11200 |
BMI – индекс массы тела, ЧСС – частота сердечных сокращений, ЧД – частота дыхания, Borg – визуально шкала одышки, SрО2 – насыщение артериальной крови кислородом, PaO2 – парциальное насыщение артериальной крови кислородом, АД – артериальное давление, 6-MWT – тест с 6-мин ходьбой, MRC – шкала оценки одышки, CRP – шкала одышки, специально адаптированная для больных с ИЛЗ, TLC – общая емкость легких, FVC – форсированная жизненная емкость легких, FEV1 – объем форсированного выдоха за 1 секунду, DLCO – диффузионная способность легких, RV – остаточный объем.
Основной жалобой у всех больных являлась одышка различной степени тяжести. Другими жалобами были преимущественно сухой кашель (72%), с выделением мокроты и кровохарканьем у 4 (8%) пациентов (табл.2). Указания на повышение температуры тела в дебюте заболевания отмечалось почти у четверти больных (24%), заметную общую слабость отмечал каждый второй пациент (52%). Барабанные палочки наблюдались у 40% больных, крепитация в легких выслушивалась у 84% (42) больных (табл.2).
Таблица 2. Основные клинические симптомы (кроме одышки).
| Симптом | n | % |
| Кашель | 36 | 72 |
| Слабость | 26 | 52 |
| Эпизоды лихорадки (выше 37.0 0С) | 12 | 24 |
| Кровохарканье | 4 | 8 |
| Крепитация | 42 | 84 |
| «Барабанные палочки» | 33 | 66 |
У 24 пациентов была проведена бронхоскопия с исследованием БАЛ (табл.3). При проведении БАЛ преобладали в цитограмме макрофаги, в меньшей степени нейтрофилы. Данные бронхоальвеолярного лаваша имели значение для назначения терапии и оценки ее эффективности.
Таблица 3. Цитологическое исследование БАЛ (n=24).
| Клетки | Макрофаги | Лимфоциты | Нейтрофилы | Эозинофилы |
| % | 49,73±27,32 | 6,79±6,32 | 33,50±31,96 | 6,00±4,06 |
У всех больных с ИЛФ оценивали степень выраженности фиброзно-воспалительных изменений при помощи КТВР. У 44 пациентов выявили сотовое легкое и ретикулярные изменения, в одном случае наблюдалось только сотовое легкое, в трех случаях наблюдалось сотовое легкое и «матовое стекло», в двух случаях сотовое легкое и консолидация (табл.4).
Таблица 4. КТ-признаки больных ИЛФ (n=50).
| КТ-признаки | n |
| Общее число больных | 50 |
| Сотовое легкое + «матовое стекло» | 3 |
| Сотовое легкое + консолидация | 2 |
| Сотовое легкое + ретикулярные изменения | 44 |
| Сотовое легкое | 1 |
В таблице 5 приведены данные полученные в результате проведения бальной оценки КТ изменений у больных с ИЛФ по Kazerooni (1997).
Таблица 5. Бальная оценка КТ-изменений у больных ИЛФ (n=50).
| КТ-изменения по Kazerooni (1997) | Баллы |
| Альвеолярный счет, баллы | 1.64±0.78 |
| Интерстициальный счет, баллы | 1.91±0.67 |
| Общий счет, баллы | 3.55±0.73 |
3.2. Оценка одышки у больных ИЛФ.
Основной жалобой пациентов ИЛФ была одышка различной степени выраженности (табл.6). Одышка оценивалась по различным шкалам: одышка по шкале СRP – 6,983,96 баллов; одышка по шкале MRC – 2,560,88 баллов; одышка по шкале Borg до 6-MWT – 0,40,86 баллов, одышка по шкале Borg после 6-MWT – 3,081,04 баллов. Корреляция между одышкой, оцененной по разным шкалам, представлена на рисунке 2. Наибольшая корреляция отмечена между шкалами одышки СRP и MRC (r=0,66; p<0,001).
Таблица 6. Оценка одышки у больных ИЛФ.
| Шкала одышки | Баллы |
| СRP | 6,983,96 |
| MRC | 2,560,88 |
| Borg в покое | 0,460,86 |
| Borg в конце 6-MWT | 3,081,04 |
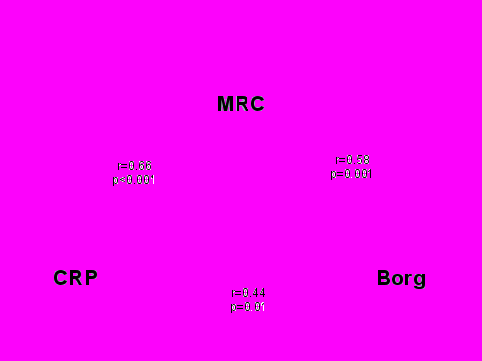
Рисунок 2. Корреляция между одышкой, оцененной с помощью разных шкал у больных с ИЛФ.
Корреляция шкал одышки с функциональными параметрами представлена в таблице 7. Обращает на себя внимание, что все шкалы одышки умеренно коррелировали с такими функциональными параметрами, как FEV1, FVC и SpO2. Одышка по шкале MRC имела наибольшую корреляцию с параметрами PaO2, DLCO и пройденной дистанцией в 6-MWT. Одышка по шкале CRP имела наибольшую корреляцию с параметрами ЧД и TLC. Одышка по шкале Borg (в конце теста 6-MWT) лучше всего коррелировала с параметрами оксигенации PaO2 и SpO2. Таким образом, различные шкалы одышки могут отражать различные физиологические нарушения у больных ИЛФ: шкалы СRP и MRC тесно связаны как с параметрами оксигенации, так и с параметрами легочной механики (TLC), а шкала Borg – c параметрами оксигенации, причем, наилучшая корреляция отмечена с параметром десатурации во время физической нагрузки (r=0,71, p<0,001).
Таблица 7. Корреляция между клиническими, функциональными параметрами и шкалами диспноэ по шкалам MRC, CRP и Borg.
| Шкалы одышки | MRC | CRP | Borg | |||
| Корреляция | r | р | r | р | r | р |
| РаCO2 | NS | NS | NS | NS | NS | NS |
| РаO2 | -0,59 | <0,001 | -0,44 | <0.001 | -0,55 | <0,001 |
| SpO2 | -0,55 | <0,001 | -0,55 | <0.001 | -0,52 | <0.001 |
| SpO2 | 0,44 | <0,001 | 0,42 | 0.001 | 0,71 | <0.001 |
| ЧД | 0.54 | <0,001 | 0.64 | 0.001 | NS | NS |
| FEV1 (%) | -0,45 | <0,001 | -0,38 | 0,001 | -0,36 | 0,01 |
| FVC (%) | -0,50 | <0,001 | -0,38 | 0,001 | -0,47 | <0.001 |
| TLC (%) | -0.58 | 0,007 | -0.56 | <0.001 | -0,28 | 0,06 |
| DLCO, % | -0,69 | <0,001 | -0,54 | <0.001 | -0,48 | <0,001 |
| 6-MWT | -0,69 | <0,001 | -0,50 | <0.001 | -0,46 | <0.001 |
| Альвеоломуцин | 0,41 | 0,01 | 0,32 | 0,04 | NS | NS |
| СДЛА | 0,42 | <0,001 | NS | NS | 0,31 | 0,03 |
СДЛА - систолическое давление в легочной артерии, 6-MWT – тест с 6-мин ходьбой, TLC - общая емкость легких, FVC - форсированная жизненная емкость легких, FEV1 - объем форсированного выдоха за 1 секунду, DLCO -диффузионная способность легких.
3.2.2. Качественная оценка одышки («язык одышки»).
В среднем больные ИЛФ выбрали 4,3±2,3 характеристик одышки (а больные ХОБЛ – 3,9±2,1 характеристик). Пациенты с ИЛФ наиболее часто описывали свою одышку как «Я чувствую, что мне не хватает воздуха» (70%), «Я чувствую необходимость вдохнуть глубже» (52%), реже «Я чувствую, что нуждаюсь в большем дыхании» (36%). Пациенты с ХОБЛ отмечали в 78% «нехватку воздуха», и в 76% случаях, что их дыхание «требует дополнительной работы». Достоверные различия между больными ИЛФ и ХОБЛ были выявлены по 6-ми категориям одышки (рис.3).

Рисунок 3. Качественная оценка одышки у больных ИЛФ («язык одышки»).
Таблица 8. «Язык одышки» у больных с «далекозашедшими стадиями» и более легким течением ИЛФ.
| Категория (описание) ощущения | ИЛФ (DLCO≤39%) N=36 | ИЛФ (DLCO>39%) N=14 | р |
| 1.Мое дыхание поверхностное | 7 (19%) | 3 (21%) | 0.813 |
| 2.Я чувствую необходимость вдохнуть глубже | 18 (50%) | 8 (57%) | 0.890 |
| 3.Моя грудная клетка сдавлена | 0 (0%) | 1 (7%) | 0.621 |
| 4.Мое дыхание требует дополнительного усилия | 8 (22%) | 0 (0%) | 0.135 |
| 5.Я чувствую, что мне не хватает воздуха | 22 (61%) | 13 (93%) | 0.063 |
| 6.Я чувствую, что мое дыхание останавливается | 1 (3%) | 1 (7%) | 0.926 |
| 7.Мне трудно выдохнуть | 1 (3%) | 0 (0%) | 0.621 |
| 8.Моя грудная клетка заложена | 0 (0%) | 1 (7%) | 0.621 |
| 9.Мое дыхание требует дополнительной работы | 8 (22%) | 0 (0%) | 0.135 |
| 10.Я ощущаю удушье | 1 (3%) | 0 (0%) | 0.621 |
| 11.Мне трудно вдохнуть | 5 (14%) | 2 (14%) | 0.676 |
| 12.Я чувствую, что нуждаюсь в большем дыхании | 17 (47%) | 1 (7%) | 0.020 |
| 13.Мое дыхание тяжелое | 1 (3%) | 1 (7%) | 0.923 |
| 14.Я чувствую, что мое дыхание частое | 5 (14%) | 3 (21%) | 0.823 |
| 15.Я чувствую свое трудное дыхание | 2 (6%) | 1 (7%) | 0.652 |
Мы сравнили характеристики языка у больных с «далекозашедшими стадиями» ИЛФ (DLCO≤39%) [Egan et al., 2005] и у больных с более легким течением ИЛФ (соотношение больных 36 и 14). Оказалось, что данные две группы больных достоверно различались между собой по такой категории одышки как «Я чувствую, что нуждаюсь в большем дыхании» (47% против 7%, р=0.020) (табл.8). Также следует отметить, что ни у одного из больных ИЛФ с DLCO>39% не было отмечено таких характеристик одышки, как «Мое дыхание требует дополнительной работы» (22% против 0%, р=0.135) и «Мое дыхание требует дополнительного усилия» (22% против 0%, р=0.135) (табл.8).
