Оптимизация программ профилактики нарушений нервно-психического развития детей групп перинатального риска 14. 03. 11 Восстановительная медицина, спортивная медицина, лечебная физкультура, курортология и физиотерапия 14. 01. 08 Педиатрия
| Вид материала | Автореферат |
- Дыхательная гимнастика в комплексной реабилитации детей больных аллергическим ринитом, 264.09kb.
- Оценка и коррекция функциональных нарушений у детей раннего возраста в зависимости, 319.48kb.
- Восстановительное лечение детей первого года жизни с врожденной патологией тазобедренных, 535.09kb.
- Стабилометрия в диагностике и лечении детей с гемипаретической формой детского церебрального, 219.34kb.
- Структурно-резонансная электромагнитотерапия и жидкие синбиотики в восстановительном, 348.4kb.
- Комплексная оценка эффективности патогенетической и восстановительной терапии больных, 611.78kb.
- Восстановительное лечение больных затяжной пневмонией с использованием природного нафталана, 299.26kb.
- Вич оптимизация восстановительной коррекции функционального состояния пациентов с хроническими, 579.38kb.
- Шуляковский владимир владимировыич, 511.31kb.
- Морфо-функциональные особенности сердечно-сосудистой системы у ветеранов спорта, 256.54kb.
На правах рукописи
Туленкова Татьяна Евгеньевна
ОПТИМИЗАЦИЯ ПРОГРАММ ПРОФИЛАКТИКИ
НАРУШЕНИЙ НЕРВНО-ПСИХИЧЕСКОГО РАЗВИТИЯ
ДЕТЕЙ ГРУПП ПЕРИНАТАЛЬНОГО РИСКА
14.03.11 – Восстановительная медицина, спортивная медицина, лечебная физкультура, курортология и физиотерапия
14.01.08 – Педиатрия
АВТОРЕФЕРАТ
диссертации на соискание учёной степени
кандидата медицинских наук
Москва - 2010
Работа выполнена в ФГУ «Российский научный центр восстановительной медицины и курортологии Росздрава»
Научные руководители:
Доктор медицинских наук, профессор М.А. Хан
Доктор медицинских наук В.В.Попов
Официальные оппоненты:
Доктор медицинских наук, профессор О.В. Ярустовская
Доктор медицинских наук, профессор К.И. Григорьев
Ведущая организация:
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского
Защита диссертации состоится « 27 » мая 2010 г. в 11.00 часов
на заседании диссертационного совета Д.208.060.01 при ФГУ «Российский научный центр восстановительной медицины и курортологии Росздрава» по адресу: 121069, г. Москва, ул. Борисоглебский переулок, 9.
С диссертацией можно ознакомиться в библиотеке ФГУ «Российский научный центр восстановительной медицины и курортологии Росздрава»
Автореферат разослан « » 2010г.
Ученый секретарь
диссертационного совета
доктор биологических наук,
профессор Фролков В.К.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность. В последние годы большое внимание уделяется развитию такой области знаний, как восстановительная медицина, и одному из типов её технологий – информационно-обучающим, направленным на формирование у населения навыков здорового образа жизни, на выявление и устранение факторов риска развития заболеваний и функциональных нарушений. Одним из актуальных направлений научных исследований в восстановительной медицине является разработка программ и технологий для применения в домашних условиях (Разумов А.Н., Бобровницкий И.П.,2008).
Общие положения восстановительной медицины являются базовыми и для педиатрии раннего возраста, где обучение родителей методам профилактики и реабилитации, проводимым в условиях семьи, становится необходимым фактором предупреждения нарушений нервно-психического развития детей.
В настоящее время в России рождение детей, относящихся к группе риска по нарушениям нервно-психического развития, составляет от 85 до 93 % (Володин Н.Н.,2004,2005; Ратнер А.Ю.,2006; Лильин Е.Т., Доскин В.А.,2008). Причинами перинатальных поражений нервной системы являются не только патология беременности и родов, но и развитие новых репродуктивных технологий, выхаживание детей группы высокого перинатального риска, снижение смертности среди недоношенных и новорожденных с низкой массой тела (Барашнев Ю.И.,2001; Яцык Г.В.,2002; Пальчик А.Б., Шабалов Н.П.,2006; Ярустовская О.В.,2008; Хан М.А.,2009; Perlman J.M.,2006; Ramsey P.S.,2002; Volpe J.J., 2003; Thomas E.,2003; Van Handel M. et al.,2007; Robertson C.M.T. et al.,2009).
Перинатальная церебральная патология вызывает нарушение формирования основных взаимосвязанных функций организма ребёнка (двигательной, сенсорной, речевой), что предполагает комплексное применение методик ранней медико-психолого-педагогической реабилитации, недостаточно распространенной в современной педиатрической практике в связи с организационными особенностями системы оказания медицинской помощи новорожденным. В связи с этим, очевидна необходимость разработки новых технологий и дополнительных форм помощи матери и ребёнку
(Разенкова Ю.Я.,2002; Стребелева Е.А.,2002; Цыбульская И.С.,2007).
Сегодня в программах «Школ матерей» женских консультаций и детских поликлиник отсутствует обучение матерей методам реабилитации ребёнка с перинатальной патологией. В связи с этим, в целях оптимизации данных программ представляется перспективным использование информационно-обучающих технологий, обеспечивающих участие семьи в системе профилактики нарушений психомоторного развития детей, анамнез которых отягощен перинатальной церебральной патологией.
Данные факты явились теоретическим обоснованием для создания практической модели Службы ранней медико-психолого-педагогической помощи семье - Школы для родителей «Здоровый ребёнок», в основе которой лежит разработка информационно-обучающей программы профилактики нарушений нервно-психического развития детей групп перинатального риска.
Цель исследования. Научное обоснование информационно-обучающей программы профилактики нарушений нервно-психического развития детей группы перинатального риска.
Задачи исследования:
1. Изучить современную структуру перинатальных факторов риска по нарушениям нервно-психического развития детей первого года жизни;
2. Разработать программу профилактики нарушений нервно-психического развития детей групп перинатального риска и адаптировать для применения в домашних условиях на основе информационно-обучающих технологий восстановительной медицины;
3. Изучить эффективность программы профилактики нарушений нервно-психического развития;
4. Создать модель Службы ранней медико-психолого-педагогической помощи семье в виде Школы для родителей «Здоровый ребёнок»; разработать научно-методическое обеспечение Службы ранней медико-психолого-педагогической помощи для учреждений охраны материнства и детства.
Научная новизна. Впервые создана модель Службы медико-психолого-педагогической помощи семье, обеспечивающая систему профилактики психомоторных нарушений детей на пре- и постнатальном этапах.
Впервые дано научное обоснование медико-психолого-педагогической программы профилактики нарушений нервно-психического развития детей групп перинатального риска. Доказана эффективность программы на основе применения информационно-обучающих технологий, являющихся одной из ведущих технологий восстановительной медицины, но не имеющих в настоящее время широкого применения.
Изучена современная структура пре-, интра- и постнатальных факторов риска по нарушениям психомоторного развития детей. Выявлено, что основными клинико-анамнестическими характеристиками детей групп перинатального риска явились: хроническая внутриутробная гипоксия, внутриутробное инфицирование, родовой травматизм, синдромы двигательных расстройств, гипервозбудимости, морфофункциональной незрелости, аллергический дерматит, кривошея.
При нарушениях формирования основных функций организма наибольшие корреляционные связи установлены с речевой функцией, что доказывает целесообразность оказания ранней логопедической помощи детям с перинатальной патологией.
Для выявления более раннего формирования функций организма детей оптимизирована нормативная «Шкала количественной оценки нервно-психического развития ребёнка первого года жизни» (Журба Л.Т. с соавт.,1981,2003) путем введения дополнительных баллов, способствующих объективизации оценки состояния ряда параметров шкалы, что позволяет разработать адекватную программу реабилитации с учетом особенностей возрастного становления навыков.
Впервые разработана регрессионная модель прогнозирования количественной оценки возрастного развития ребёнка в возрасте 1 года по клинико-анамнестическим характеристикам ребёнка в возрасте 1 месяц, что позволяет решить вопрос о необходимости разработки адекватной программы лечебно-коррекционных мероприятий и оценке эффективности проводимой реабилитации.
Показано, что минимальная ошибка прогнозирования количественной оценки (±1 балл) отмечалась в 45,6% случаях при применении шкалы Журбы и в 64,2% при использовании оптимизированной шкалы, что указывает на более точное прогнозирование уровня нервно-психического развития ребёнка в возрасте 12 месяцев при оценке по оптимизированной шкале и является подтверждением её большей информативности.
Практическая значимость.
Проведенные исследования позволили разработать и внедрить информационно-обучающую программу профилактики нарушений нервно-психического развития детей на этапах раннего онтогенеза: в пренатальном периоде – в виде проведения тематических семинаров для будущих родителей по методам развивающего ухода за ребёнком первого года жизни и ранней диагностике отклонений в развитии; в постнатальном периоде – в виде методических занятий по обучению матерей современным методам медико-психолого-педагогической реабилитации ребёнка с перинатальной патологией, направленных на своевременное развитие моторных, психических и речевых функций с учетом уровня нервно-психического развития ребёнка.
Использование оптимизированной шкалы количественной оценки и способ прогнозирования уровня психомоторного развития позволяют решить вопрос о тактике ведения ребёнка группы перинатального риска, разработке и назначении превентивных лечебно-коррекционных мероприятий, направленных на «опережение» формирования патологических отклонений.
Применение метода прогнозирования количественной оценки психомоторного развития целесообразно при проведении катамнестического наблюдения, при формировании групп «абилитации» и «раннего развития» для проведения методических занятий с родителями детей первого года жизни. Разработаны организационно-методические предложения по созданию Служб ранней медико-психолого-педагогической помощи семье в учреждениях охраны материнства и детства (Проекты: «Положение об организации системы ранней медико-психолого-педагогической помощи семье», «Положение о Службе ранней медико-психолого-педагогической помощи семье»). Разработано научно-методическое обеспечение (программы, методики, информационно-методические материалы) Служб ранней медико-психолого-педагогической помощи ребёнку группы перинатального риска.
Основные положения, выносимые на защиту:
1. Негативные тенденции в состоянии нервно-психического здоровья детей первого года жизни определяются неблагоприятными перинатальными факторами риска с преобладанием в современной структуре: хронической внутриутробной гипоксии, внутриутробного инфицирования, аномалий родовой деятельности, приводящих к родовому травматизму; неврологической патологии в виде синдрома двигательных расстройств и синдрома гипервозбудимости; сопутствующей патологии в виде синдрома морфофункциональной незрелости, аллергического дерматита, кривошеи;
2. Включение в комплекс реабилитационных мероприятий разработанной информационно-обучающей программы медико-психолого-педагогической коррекции, проводимой в домашних условиях предварительно обученными родителями, является эффективным методом профилактики психомоторных нарушений детей групп перинатального риска, увеличивая уровень их нервно-психического развития. Использование оптимизированной шкалы для определения текущей и прогнозируемой количественной оценки уровня нервно-психического развития ребёнка первого года жизни определяет целесообразность, адекватность и эффективность проведения лечебно-коррекционных мероприятий.
3. Организация Служб ранней медико-психолого-педагогической помощи семье в учреждениях охраны материнства и детства повышает эффективность системы профилактики нарушений нервно-психического развития детей групп перинатального риска. Модель Службы ранней помощи семье создана с учетом принципов преемственности и взаимосвязи профилактических и лечебно-коррекционных мероприятий, в основе которых лежит обучение родителей.
Внедрение. Результаты исследования внедрены в практику и используются в работе отделения восстановительного лечения Городской детской поликлиники, ГУ «Центр «Семья» (г. Реутов, М.О.). Информационно-методические материалы, разработанные автором, используются в работе учреждений социального обслуживания семьи и детей Московской области.
Апробация работы. Материалы диссертационной работы доложены и обсуждены на областной научно-практической конференции «Современные проблемы реабилитации детей-инвалидов» (2006, М.О.); на IV Международном конгрессе «Российская семья» (2007,Москва); на Международном форуме женщин «Пульс планеты» (2007,М.О.); на научно-методическом семинаре для руководителей структурных подразделений материнства и детства УЗН МО (2008,М.О.); на областной Научно-практической конференции «Организация ранней медико-психолого-педагогической помощи в учреждениях социального обслуживания семьи и детей» (2009,М.О.); V,VI Международных конгрессах «Восстановительная медицина и реабилитация», (2008,2009,Москва), на всероссийском форуме «Здравница 2009» (Москва).
Публикации. По теме диссертации опубликовано 9 научных работ, две из которых - в рекомендованных ВАК журналах. Апробация работы состоялась на заседании научно-методического совета Российского научного центра восстановительной медицины и курортологии.
Структура и объём диссертации. Диссертационная работа состоит из введения, обзора литературы, описания материалов и методов исследования,
3 глав собственных исследований, заключения, выводов, практических рекомендаций, списка литературы, включающего 175 отечественных и 32 иностранных источников, изложена на 168 страницах машинописного текста, иллюстрирована 17 таблицами, 54 рисунками.
Материалы и методы исследования
Настоящая работа проводилась в отделе восстановительной педиатрии ФГУ «Российский научный центр восстановительной медицины и курортологии Росздрава» (руководитель – д.м.н., профессор М.А.Хан). Клинические наблюдения и специальные исследования проведены на базе отделения восстановительного лечения Городской детской поликлиники МУ «ЦГБ
г. Реутов» и отдела медико-социальной помощи ГУ «Центр «Семья» (М.О.).
Программа исследования включала динамическое наблюдение 174 семей, анализ анамнестических данных и оценку нервно-психического статуса детей первого года жизни.
I этап исследования. Изучение степени грамотности будущих матерей (n=54) по вопросам подготовки к рождению ребёнка, неблагоприятных медицинских и социальных факторов риска в дородовый период и социального запроса на тематику занятий показало необходимость обучения семьи профилактическим и реабилитационным мероприятиям, направленным на предупреждение нарушений нервно-психического развития детей групп перинатального риска. Использовались методы медико-социологического анализа: анкетирование, социологический опрос, интервьюирование, тестирование, беседа.
На основании проведенных исследований, была разработана оптимальная информационно-обучающая программа профилактики нарушений НПР детей групп перинатального риска и создана модель Службы ранней медико-психолого-педагогической помощи семье в виде Школы для родителей «Здоровый ребёнок».
II этап исследования. Группу риска по нарушениям нервно-психического развития составили 120 детей первого года жизни с перинатальным поражением ЦНС. С целью апробации разработанной программы профилактики нарушений нервно-психического развития были сформированы основная (n=60) и контрольная (n=60) группы детей по принципу случайного отбора. Матери детей основной группы активно посещали цикл дородовой подготовки и методические занятия в постнатальном периоде в возрасте детей 1,3,6,9 и 12 месяцев. Матери детей контрольной группы не посещали цикл дородовой подготовки и методические занятия в постнатальный период. Дети обеих групп получали методы физической реабилитации и медикаментозное лечение (по показаниям) в лечебно-профилактических учреждениях. Дети в группах были сопоставимы по возрасту, полу, основным клинико-анамнестическим характеристикам, уровню НПР. Анализ анамнестических данных проводился на основании отчетно-учетной документации («Обменная карта» ф.№113/у, «История развития ребёнка» ф.№112/у) и специально разработанных регистрационных форм.
Катамнестическое наблюдение осуществлялось в возрасте ребёнка 1,3,6,9,12 месяцев педиатром, неврологом, врачом восстановительной медицины, логопедом, психологом на основе общеклинических и дополнительных методов исследования (нейросонографии в динамике, электроэнцефалографии – по показаниям), количественной оценки уровня НПР детей.
Количественная оценка НПР ребёнка проводилась с помощью оценочной шкалы (Л.Т. Журба с соавт.,1981,2003) по десяти параметрам, определяющим состояние двигательной, сенсорной и речевой сфер, наличие стигм дизэмбриогенеза и неврологической симптоматики. Каждый параметр оценивался в пределах от 0 до 3-х баллов: оптимальное развитие функций предполагало максимальную оценку параметра. Введение дополнительных 4 и 5-го баллов при оценке ряда параметров выявляло более раннее формирование возрастных навыков на 1 и более эпикризных срока, что позволяло ребёнку относиться к более высокому уровню развития и имело значение для разработки адекватной лечебно-коррекционной программы: высокий уровень развития >30 б, оптимальный – 30 б, вариант нормы с динамическим наблюдением – 27 - 29 б, группа риска – 22-26 б, отставание в развитии – <22 б. Количественная оценка проводилась по обеим шкалам с целью разработки формулы прогнозирования уровня НПР детей в возрасте 1 год по ряду клинико-анамнестических показателей в возрасте 1 месяц.
Статистическая обработка материала проводилась с использованием критерия Стъюдента, дисперсионного анализа, непараметрических критериев Колмогорова-Смирнова и Манна-Уитни, многомерного линейного регрессионного анализа. Для обработки полученных данных использовали компьютерные программы Microsoft Excel, SPSS 15.0.
Методики лечения
На дородовом этапе беременные посещали семинары по подготовке к рождению ребёнка. Цикл обучения составлен из 10 семинаров, длительность одного занятия - 3 часа, режим посещений - 2 раза в неделю. Тематика цикла занятий содержала вопросы первичной и вторичной профилактики перинатальных факторов риска, ранней диагностики отклонений в НПР и принципы развивающего ухода за ребёнком группы перинатального риска. Структура занятия: лекция с демонстрацией наглядных и видеопособий, информационно-методических материалов (памятки, буклеты, брошюры), отработка практических навыков на муляжах, решение ситуационных задач, тестирование, дискуссия. Принципы обучения и контроля повышали информированность и формировали мотивацию у будущих матерей к активному участию в реабилитационном процессе после рождения ребёнка.
В послеродовом периоде для матерей детей основной группы были организованы методические занятия, в рамках которых проходило обучение методам реабилитации, проводимым в домашних условиях. Распределение по целевым группам осуществлялось с учетом уровня НПР: дети с «оптимальным» и «высоким» уровнями развития занимались в группе раннего развития, дети «группы риска» и «варианта нормы» – в группе абилитации, дети с отставанием развития – находились под наблюдением невролога и получали индивидуальные рекомендации по коррекции НПР.
В основе реабилитационной программы, направленной на профилактику нарушений НПР детей с перинатальным поражением ЦНС, лежали способы немедикаментозной стимуляции и коррекции формирования двигательной, сенсорной и речевой функций (Мастюкова Е.М.,1997; Столович М.Н., Коломенская А.Н., 2001; Токовая Е.Н., 2001; Приходько О.Г.,2004 и др.). Наряду с методами физической реабилитации, проводимыми в ЛПУ (массаж, лечебная физкультура), и медикаментозной терапией (по показаниям) в программу реабилитации был введен дополнительный комплекс лечебно-коррекционных мероприятий, применяемый в домашних условиях родителями после соответствующего обучения.
В состав комплекса входили методики развивающего ухода, формирования крупной и мелкой моторики, сенсорной сферы и речевого развития. Принципы развивающего ухода основаны на организации оптимальной среды для развития ребёнка и включали современные рекомендации по рациональному вскармливанию, режиму и воспитанию. Развитие двигательной сферы достигалось методами кинезитерапии: регуляцией мышечного тонуса, упражнениями по формированию моторных навыков (рефлекторными, пассивными, активными), тренировкой равновесия и координации. Для развития сенсорных функций проводилась стимуляция: зрительного и слухового анализатора, тактильной чувствительности. Мелкая моторика формировалась с помощью рефлекторных упражнений, пальчиковой гимнастики, методики тонкого пальцевого тренинга. Стимуляция голосовых реакций и артикуляционная гимнастика способствовали речевому развитию.
Разработка лечебно-коррекционных программ проводилась с учетом «ближайшей зоны развития»: детям с более ранним формированием функции назначали упражнения по её совершенствованию, со своевременным формированием функции – упражнения по её тренировке на текущий возрастной период, с отставанием формирования функции – упражнения по её стимуляции на ближайший возрастной период.
Результаты исследования
Результаты исследования показали, что в 77,8% случаев причиной посещения занятий у будущих матерей являлся дефицит знаний; 92,6 % женщин - испытывали потребность в занятиях с педиатром. При начальном тестировании беременные показали высокий уровень знаний в 55,6%, низкий – в 16,7%. По окончании цикла занятий – высокий уровень знаний показали 83,3% женщин, низкий – 0%. К неблагоприятным факторам риска по нарушениям НПР, выявленным в дородовый период, относились: невысокий уровень материального положения (70,37%), неблагоприятные жилищные условия (62,96%), неполноценное питание (31,48%), необходимость работать в декретном отпуске (24,07%), отсутствие высшего образования (46,30%), неполная семья (16,67%), отсутствие здорового образа жизни (40,74%), опыт прерывания беременности (естественное–7,41%; искусственное–33,33%), отсутствие планирования настоящей беременности (18,52%), осложненное течение настоящей беременности (77,78%), возраст беременной менее 18 лет (3,7%) и более 30 лет (25,93%), отсутствие начальной мотивации к грудному вскармливанию – (20,37%).
На основании изученных потребностей в информации по подготовке к рождению ребёнка и анализа медико-социальных факторов перинатального риска у беременных (n=54) была разработана оптимальная программа профилактики нарушений нервно-психического развития детей, по которой в дальнейшем проводилось обучение родителей.
Анализ современной структуры перинатальных факторов риска определил клинико-анамнестические характеристики новорожденных детей основной (n=60) и контрольной (n=60) групп и выявил наличие: ХВУГ - в 76,7%, ВУИ - в 72,5%, осложнений в родах, приводящих к травматическому поражению ЦНС– в 55,8%, асфиксии– в 25,8%, кесарева сечения - в 25,8% случаев. Из общего числа новорожденных мальчики составили 53,3%, девочки - 46,7%. Среди неврологической перинатальной патологии у всех новорожденных детей отмечался синдром двигательных расстройств, синдром гипервозбудимости выявлен у 55,8%, гипертензионно-гидроцефальный синдром – у 8,3%. Сопутствующая ортопедическая и соматическая патология представлена: синдромом морфофункциональной незрелости – в 44,2% случаев, аллергическим дерматитом - в 35,0%, внутриутробной инфекцией - в 19,2%, неонатальной гипербилирубинемией – в 19,2%, кривошеей - в 25,8%, дисплазией тазобедренных суставов – в 7,5%, ВПР - в 5,8% случаев. Сравнительный анализ показал недостоверность различий в группах детей по характеру и частоте встречаемости перинатальных факторов риска.
Согласно полученным данным нейросонографии, изменения в виде постгипоксических проявлений, признаков незрелости, дилятации ликворной системы отмечались у 22,5% детей. У 3,3% детей было отмечено формирование эпиактивности при электроэнцефалографическом обследовании. Анализ динамики показателей дополнительных методов исследования (НСГ, ЭЭГ) показал отсутствие достоверных различий в группах, что говорило о сопоставимости детей в группах по неврологическому статусу на протяжении всего периода исследования.
Использование шкалы оценки фоновых факторов риска, разработанной автором, позволяло учитывать степень влияния группы здоровья, социального статуса семьи и типа вскармливания на психомоторное развитие ребёнка (Таблица 1). Суммарный балл ФФ являлся критерием оценки общего фона, на котором происходило НПР ребёнка: 9-7 б – благоприятный фон, 6-2 б – неблагоприятный фон, менее 2 б – крайне неблагоприятный фон.
Таблица 1
Шкала оценки фоновых факторов
| Балл Фактор | 3 балла | 2 балла | 1 балл | 0 баллов |
| ГЗ | I | II.А | II.Б | III-V |
| ССС | Социально благополучная семья | Социально неблагополучная семья по одному из критериев: неполная, малообеспеченная, многодетная, плохие жилищные условия и др. | Сочетание 2-х и более факторов семейного неблагополучия | 1) Асоциальная семья; 2) Пренебрежительное, жестокое обращение с детьми, безнадзорность, беспризорность, дети-сироты; 2) Родители-инвалиды |
| ТВ | Грудное вскармливание | 2/3– грудное, 1/3–искусственное | 2/3-искусственное, 1/3–грудное | Искусственное |
Исследование показало, что развитие детей в обеих группах проходило на неблагоприятном фоне в течение всего периода исследования. Корреляционный анализ не выявил зависимости нервно-психического развития детей от фоновых факторов в обеих группах.
Результаты проведенного исследования позволили исключить статистически значимые различия по клинико-анамнестическим данным и влиянию фоновых факторов на нервно-психическое развитие детей в обеих группах.
Катамнестический скрининг возрастного развития детей с использованием обеих шкал позволил проследить динамику среднего балла НПР, состояния параметров оценки НПР, изменений в распределении детей по уровням психомоторного развития, что имело значение для изучения эффективности программы домашней реабилитации.
На основании проведенных исследований получены данные о достоверном преимуществе среднебалльной оценки детей основной группы в возрасте 6,9, и 12 месяцев (Таблица 2 и рис.1).
Дети основной группы имели более высокую среднюю количественную оценку возрастного развития к 1 году (30,50±0,29 б в основной группе с р<0,001 против 26,47±0,24 б в контрольной с р<0,001), несмотря на более низкую среднюю количественную оценку в возрасте 1 месяц (23,75±0,37 б в основной группе с р=0,169 против 24,37±0,33 б в контрольной с р=0,217).
Таблица 2
Сравнение средних баллов нервно-психического развития по группам
-
ГРУППА
основная (n=60)
контрольная (n=60)
Ср. балл НПР:
M±m
M±m
p
1 мес.
23,75±0,37
2,850
24,37±0,33
2,584
0,217
3 мес.
25,92±0,38
2,965
25,57±0,35
2,689
0,500
6 мес.
28,77±0,33
2,534
26,23±0,25
1,943
<0,001
9 мес.
30,17±0,33
2,546
26,40±0,24
1,834
<0,001
12 мес.
30,50±0,29
2,236
26,47±0,24
1,873
<0,001

В течение первого года жизни средняя количественная оценка НПР детей в основной группе увеличивалась на 6,75 б, что указывало на эффективность программы профилактики нарушений НПР и факты более раннего формирования навыков, учитываемых при оценке по оптимизированной шкале. В группе сравнения увеличение количества баллов за тот же период происходило на 2,1, что го-
ворило о менее значительной динами-
ке уровня НПР детей. Рис. 1. Динамика среднего уровня НПР
Использование программы профилактики нарушений НПР в домашних условиях в среднем обеспечило ребёнку дополнительные 4,65 б, что давало ему возможность принадлежать к группе с более высоким уровнем НПР.
Распределение детей в возрасте 1 год по числу набранных баллов, характеризующих уровень НПР, достоверно демонстрирует количественное преимущество в более высоком уровне НПР у детей основной группы (рис.2).
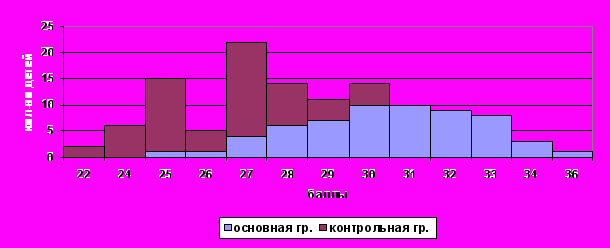
Рис. 2. Распределение детей по количественной оценке нервно-психического развития в возрасте 1 год (р<0,001)
В основе оценки состояния параметра развития лежало его отклонение от оптимального развития функции (оценка параметра < или > 3б). В связи с этим, достоверных различий в состоянии аналогичных параметров между детьми основной и контрольной групп в возрасте 1 месяц выявлено не было. К возрасту 1 год более раннее формирование коммуникативных (р=0,042), речевых (р=0,003), двигательных и сенсомоторных навыков (р<0,001) достоверно чаще регистрировалось в основной группе. Отставание в развитии достоверно чаще регистрировалась в группе сравнения по аналогичным параметрам оценки НПР (р<0,001), а также по состоянию мышечного тонуса (р<0,001) и патологическим движениям (р=0,003).
Анализ корреляционной зависимости между параметрами нервно-психического статуса выявил наибольшие взаимосвязи с другими линиями развития (с двигательной, сенсорной, коммуникативной, рефлекторной) у речевой функции (значение коэффициента корреляции R в пределах 0,3-0,4 при значении р от 0,003 до <0,001), что определяло целесообразность оказания ранней логопедической помощи детям с ПП ЦНС.
В результате сравнительного анализа динамики удельного веса детей, имеющих различный уровень НПР, получены следующие данные (Рис.3):
1) В возрасте 1 месяц дети основной группы уровня «отставание развития» составили 35%, уровня «группа риска» - 50%, уровня «вариант нормы»-13,3%, уровня «оптимальное развитие» -1,6%, «высокого уровня развития» отмечено не было. В контрольной группе распределение детей по уровням развития составило – 23,3%, 53,%, 23,3%, 0% соответственно.
2) В возрасте 12 месяцев в основной группе детей уровня «отставание развития» отмечено не было, к уровню «группа риска» относились 3,3% детей, к уровню «вариант нормы» - 28%, к уровню «оптимальное развитие» - 16,7%, к «высокому уровню развития» - 51,7%. В контрольной группе распределение детей по уровням развития составило - 3,3%, 40%, 50%, 6,7%, 0% соответственно.
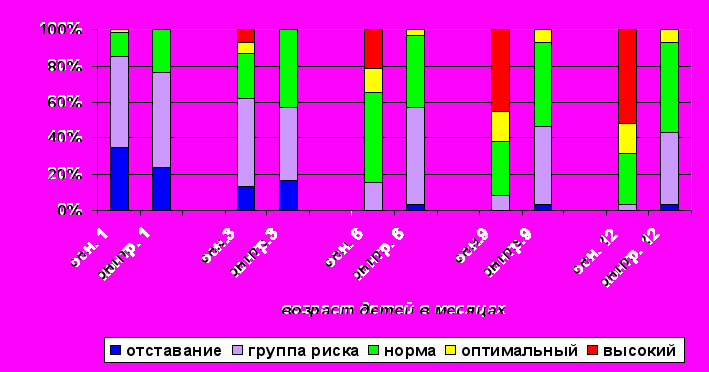
Рис. 3. Динамика распределения детей по уровням
нервно-психического развития
По результатам проведенных исследований эффективность применения программы профилактики психомоторных нарушений на основе информационно-обучающих технологий в сочетании с физическими методами реабилитации в ЛПУ составила 96,7%. В группе сравнения эффективность реабилитационных мероприятий составила 60% (р<0,05).
На основании материалов исследования и использования многомерного линейного регрессионного анализа получена формула прогнозирования динамики НПР развития ребёнка первого года жизни.
Характер совместного распределения прогноза и фактического значения количественной оценки НПР ребёнка в возрасте 12 месяцев (Рис.4) и гистограмма распределения ошибки прогнозирования (Рис.5) демонстрируют более точный прогноз уровня НПР при использовании оптимизированной шкалы, что является подтверждением её большей информативности. Показано, что минимальная ошибка прогнозирования количественной оценки (±1 балл) отмечалась в 45,8% случаях при применении шкалы Журбы и в 64,2% при использовании оптимизированной шкалы.
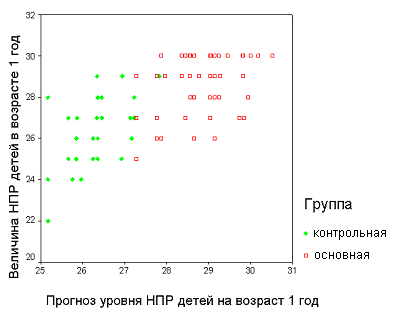
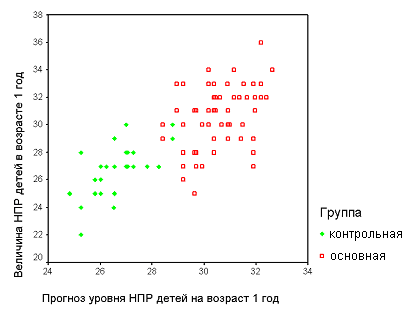
Рис.4. Прогноз количественной оценки нервно-психического развития ребёнка 1 года жизни по данным возраста 1 месяц (слева – при оценке по шкале Журбы, справа – при оценке по оптимизированной шкале)
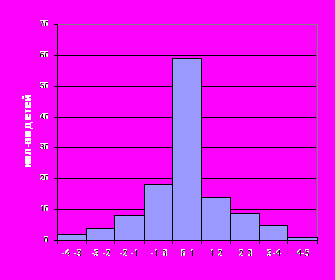

Рис.5. Распределение ошибки прогнозирования количественной оценки НПР (слева – при оценке по шкале Журбы, справа – при оценке по оптимизированной шкале)
При расчете прогнозируемой количественной оценки НПР в возрасте ребёнка 1 год используется ряд начальных данных ребёнка в возрасте 1 месяц.
При вводе данных в формулу используется цифровая кодировка переменных: 42,423 - 4,373׫группа» - 0,524׫пол» - 0,972׫Задержка развития двигательных функций» - 1,264׫ВУИ» - 0,763׫Аллергический дерматит» - 1,212׫Стигмы дизэмбриогенеза» + 1,807׫Опережение развития в коммуникативных функциях» = результат,
где в возрасте ребёнка 1 месяц: «группа»=2 при проведении медико-психолого-педагогической программы домашней реабилитации (основная группа) и «группа»=3 при отсутствии проведения программы домашней реабилитации (контрольная группа); «пол» =1 для женского и =2 для мужского пола.
По остальным показателям: «параметр»=0 при его диагностировании или =1 при отсутствии данного показателя у ребёнка.
Расчет количественных оценок проводится с учетом принадлежности ребёнка, как к основной (переменная «группа»=2), так и к контрольной группам (переменная «группа»=3). Сравнение полученных значений позволяет решить вопрос о необходимости проведения в домашних условиях реабилитационных мероприятий, направленных на предупреждение отклонений в НПР ребёнка, и определить их эффективность по фактическому значению оценки развития ребёнка в возрасте 1 год.
Организационная схема модели Службы ранней медико-психолого-педагогической помощи семье отражает принципы преемственности и взаимосвязи профилактических и лечебно-коррекционных мероприятий, в основе которых лежит обучение родителей (Рис.6).
Вопросы профилактики отклонений в развитии ставятся перед семьей в пренатальный период, повышая уровень подготовки к рождению ребёнка. В пренатальный период основной задачей является максимально раннее формирование базы знаний будущих родителей по вопросам первичной и вторичной профилактики перинатальных факторов риска, ранней диагностики отклонений в НПР, особенностей воспитания детей раннего возраста.
Работа в постнатальном периоде базируется на скрининге НПР и проведении обучающих методических занятий по стимуляции и коррекции формирования возрастных навыков у детей первого года жизни. Критериями разделения детей на целевые группы и выбора тактики их ведения является текущая и прогностическая оценка НПР. Специалистами Службы ранней помощи семье являются: врач ВМ, педиатр-неонатолог, невролог, психолог, педагог, логопед. Подготовка и распространение информационно-методических материалов является обязательным условием функционирования Службы.

Рис. 6. Модель Службы ранней медико-психолого-педагогической
помощи семье
Таким образом, на основании проведенного исследования определена современная структура перинатальных факторов риска; разработана программа профилактики нарушений НПР детей, охватывающая пре- и постнатальный периоды, доказана её эффективность; создана модель Службы ранней помощи семье, разработано научно-методическое обеспечение для её функционирования. Результаты проведенного исследования позволили дать научное обоснование применения информационно-обучающих технологий восстановительной медицины в системе профилактики нарушений нервно-психического развития детей групп перинатального риска.
Выводы:
1) Современную структуру основных перинатальных факторов риска составляют: хроническая внутриутробная гипоксия-76,7%, внутриутробное инфицирование-72,5%, аномалии родовой деятельности, приводящие к травматическому поражению ЦНС новорожденного–55,8%, асфиксия в родах –25,8%, кесарево сечение-25,8%. Среди неврологической перинатальной патологии у всех детей групп перинатального риска отмечается синдром двигательных расстройств, синдром гипервозбудимости выявлен у 55,8% детей. Сопутствующая патология представлена: синдромом морфофункциональной незрелости – в 44,2%, аллергическим дерматитом - в 35,0%, внутриутробной инфекцией - в 19,2%, кривошеей в 25,8%, дисплазией тазобедренных суставов в 7,5%, врожденными пороками развития – в 5,8% случаев.
2) Применение информационно-обучающих технологий, обеспечивающих активное участие родителей в реабилитационных мероприятиях, дало основание для оптимизации программ профилактики нарушений нервно-психического развития детей групп перинатального риска.
Обучение будущих родителей вопросам профилактики факторов перинатального риска, методам развивающего ухода и ранней диагностики отклонений в нервно-психическом развитии является дородовым этапом программы профилактики психомоторных нарушений у детей.
Обучение матерей лечебно-коррекционным мероприятиям по формированию моторных, сенсорных и речевых функций ребёнка с помощью методов кинезитерапии, сенсорной стимуляции, пальчиковой и артикуляционной гимнастики на основе информационно-обучающих технологий составляет основу послеродового этапа программы профилактики нарушений нервно-психического развития.
3) Для оценки эффективности программы реабилитации оптимизирована шкала количественной оценки возрастного развития детей в результате введения дополнительных критериев оценки параметров НПР (4-го и 5-го баллов), что выявляет факт более раннего формирования возрастных навыков и имеет значение для назначения адекватных лечебно-коррекционных мероприятий и более объективной оценки уровня нервно-психического развития ребёнка.
Формула прогнозирования уровня возрастного развития ребёнка первого года жизни позволяет разработать программу, направленную на предупреждение нарушений формирования основных функций, и оценить её эффективность.
4) Проведение обученными родителями комплекса лечебно-коррекционных мероприятий в домашних условиях детям основной группы в сочетании с методами физической реабилитации и медикаментозного лечения в ЛПУ является достоверно более эффективным методом реабилитации (96,7%), чем в группе сравнения (60%).
5) Создана концептуально новая модель оказания профилактической и реабилитационной помощи детям групп перинатального риска на основе применения информационно-обучающих технологий - в виде Службы ранней медико-психолого-педагогической помощи семье.
Разработано научно-методическое обеспечение в виде предложений по организации деятельности Службы ранней помощи семье и информационно-методических материалов для специалистов и населения.
Практические рекомендации
1) В работу «Школ матерей» женских консультаций и детских поликлиник рекомендовано ввести тематику по профилактике перинатальной патологии и её последствий: по первичной и вторичной профилактике перинатальных факторов риска, ранней диагностике отклонений в развитии, по методам стимуляции и коррекции формирования основных функций у детей первого года жизни, относящихся к группам перинатального риска.
Семинары с будущими родителями рекомендуется проводить в форме лекционных занятий и практической отработки навыков, с решением ситуационных задач, проведением тестирования, дискуссией. Оптимальное количество тематических занятий в цикле обучения - 10, длительность одного занятия - 3 часа, режим посещений - 2 раза в неделю.
2) В детские лечебно-профилактические учреждения рекомендовано: внедрить медико-образовательные формы работы с семьёй для обучения родителей практическим навыкам реабилитации детей в домашних условиях; ввести в штат педиатров-неонатологов, перинатальных неврологов, психологов, педагогов, логопедов для проведения комплексной лечебно-коррекционной работы с детьми раннего возраста.
4) Для работы с детьми раннего возраста в отделениях восстановительного лечения, кабинетах здорового ребёнка, кабинетах катамнеза и абилитации рекомендован метод текущей и прогностической количественной оценки психомоторного развития ребёнка первого года жизни с использованием оптимизированной шкалы в целях объективной оценки нервно-психического развития в процессе динамического наблюдения, разработки превентивных лечебно-коррекционных программ и оценки их эффективности.
Список работ, опубликованных по теме диссертации:
- Медико-социальные формы профилактики действия перинатальных факторов риска / Т.Е.Туленкова //Сборник материалов I Междисциплинарной Конференции по акушерству, перинатологии, неонатологии «Здоровая женщина – здоровый новорождённый», СПб.-2006.-С.180-190;
- Комплексное медико-социальное сопровождение семьи в период подготовки к родительству/Т.Е.Туленкова //Отечественный журнал социальной работы.№1.-2007.-С.79-84;
- Модель раннего сопровождения семьи (опыт работы Школы «Здоровый ребёнок»)/ Т.Е.Туленкова, Е.А.Изотова//«Региональные модели организации социального обслуживания семьи и детей».М.-2007,С.36-40;
- Организация системы пропаганды грудного вскармливания в учреждениях медико-социального профиля/ Т.Е.Туленкова //Тезисы регионального научного форума «Мать и дитя» (Казань, 20-22 марта 2007), С.405-408;
- Первичная медико-социальная профилактика ранней детской инвалидности./Туленкова Т.Е.// Детская и подростковая реабилитация, №1.-2007, С.47-53;
6) Профилактика детской инвалидности/Т.Е.Туленкова//Социальная работа.№2.-2007,С.32-33;
- Раннее сопровождение материнства как фактор формирования психофизического здоровья ребёнка./Вопросы психического здоровья детей и подростков, №2.-2007,-С.80-86;
- Формирование здоровья семьи на ранних этапах её развития/ Т.Е.Туленкова //Тезисы регионального научного форума «Мать и дитя» (Казань, 20-22 марта 2007), С.408-412;
- Формирование медицинской активности молодой семьи. / Т.Е.Туленкова //Сборник научных трудов ФГУ ЦНИИОИЗ Росздрава «Новые технологии в современном здравоохранении» (по итогам конференции 29-30 мая 2007, Москва), С.226-231;
- Организация Служб ранней медико-психолого-педагогической помощи в учреждениях охраны материнства и детства/Хан М.А., Попов В.В., Туленкова Т.Е.//Вестник восстановительной медицины, №6, (34) -2009,-С.4-7.
Список сокращений
б - балл
ВМ – восстановительная медицина
ВПР – врожденные пороки развития
ВУИ – внутриутробное инфицирование
ГЗ – группа здоровья
ЛПУ – лечебно-профилактические учреждения
М.О. – Московская область
НПР – нервно-психическое развитие
НСГ – нейросонография
ПП ЦНС – перинатальное поражение центральной нервной системы
СПНРВ – синдром повышенной нервно-рефлекторной возбудимости
ССС – социальный статус семьи
ТВ – тип вскармливания
ФФ – фоновые факторы
УСЗН МО – управление социальной защиты населения Московской области
ХВУГ – хроническая внутриутробная гипоксия
ЦНС – центральная нервная система
ЭЭГ - электроэнцефалография
