«Ижевская государственная медицинская академия»
| Вид материала | Автореферат |
СодержаниеРезультаты исследования и их обсуждение Таблица 1. Характеристика групп беременных женщин Таблица 2. Параметры липидтранспортной системы у беременных |
- «Ижевская государственная медицинская академия», 397.35kb.
- «Ижевская Государственная медицинская академия», 307.6kb.
- Детерминирующих давность механической травмы, 420.46kb.
- Ижевская Государственная Медицинская Академия. Кафедра общей и клинической фармакологии, 240.32kb.
- Оптимизация системного подхода в реабилитации больных сахарным диабетом с высокой коморбидностью, 922.15kb.
- Клинико-функциональные и метаболические характеристики ишемической болезни сердца, 748.58kb.
- «профилактика донозологической формы йоддефицитного состояния у детей предпубертатного, 303.28kb.
- «Пермская государственная медицинская академия им академика Е. А. Вагнера Росздрава», 313.5kb.
- Тревожные расстройства у больных сахарным диабетом 2 типа 14. 01. 06 психиатрия (медицинские, 336.08kb.
- «Тверская государственная медицинская академия», 300.23kb.
Результаты исследования и их обсуждение
Структура ССЗ у женщин, прошедших госпитальный этап наблюдения и лечения в женском кардиологическом отделении РКДЦ в 2000–2007 гг., представлена на рис. 2.
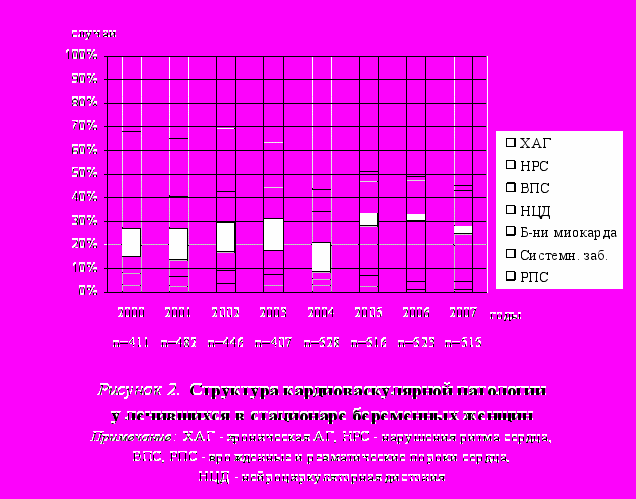
Характерной закономерностью является значительное возрастание доли хронической АГ. Распространенность ХАГ в последние годы заметно растет во всем мире. P.R. James и C. Nelson-Piercy (2004) объясняют это тем, что в индустриально развитых странах женщины все чаще откладывают рождение детей до 30- или даже 40-летнего возраста. В нашем наблюдении средний возраст беременных возрос с 25,4±0,1 года в 2000 г. до 28,4±0,2 года в 2007 (p<0,001). В нозологической структуре ХАГ значительно преобладала ГБ – 95,8%, в 4,2% случаев встречались симптоматические АГ (при хроническом гломерулонефрите, коарктации аорты, стенозе почечных артерий, СД и др.). В 63,5% всех случаев ГБ у беременных была диагностирована I стадия болезни, в 35,3% – II и в 1,2% – III стадия ГБ. Следует отметить, что в 18,3% случаев диагноз ГБ был впервые установлен во время настоящей беременности.
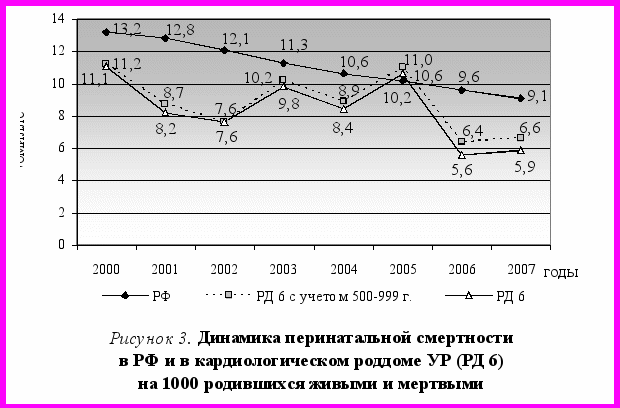
ХАГ считается примером экстрагенитальной патологии, при которой высоки показатели перинатальной смертности (ПС) и заболеваемости новорожденных, но относительно редко (лишь при неквалифицированном лечении) бывает материнская смерть [Медведь В.И., 2007]. Тем не менее, у беременных с ХАГ в 20–50% случаев присоединяется гестоз [Ткачева О.Н. и др., 2006], который занимает в России 3–5 место в структуре причин материнской смертности [Кулаков В.И. и др., 2004; Серов В.Н., 2007]. По данным И.С. Сидоровой и соавт. (2008), в 40,9% случаев материнской смертности от гестоза у женщин была выявлена кардиоваскулярная патология (ГБ, НЦД, пороки сердца и др.), в 25% – МС (который часто сочетается с АГ). В нашем исследовании при частоте развития гестоза 10,5–17,8% и эклампсии – 0–0,05% у беременных с ССЗ в течение 8 лет не было ни одного (!) случая материнской смерти. Показатель ПС (в том числе ПС с учетом потерь рожденных с МТ 500–999 г), характеризующий состояние здоровья как матери, так и ребенка, а также качество оказания медицинской помощи во время беременности, родов и после рождения, представлен на рис. 3 в сравнении с данными Росстата РФ [Фролова О.Г. и др., 2005]. Уровень ПС при некотором росте в 2003–2005 гг. до 10,6‰ имел четкую положительную динамику и снизился за 8 лет в 1,9 раза, или на 46,8%. В 2007 г. показатель ПС составил 5,9 на 1000 родившихся живыми и мертвыми и был в 1,5 раза ниже, чем в целом по РФ. По итогам 2008 г. ПС снизилась до 5,5‰ (6,0‰ с учетом потерь рожденных с МТ 500–999 г), то есть в 2,0 (!) раза по сравнению с уровнем 2000 г. До создания комплексной системы наблюдения беременных в РКДЦ показатель ПС у женщин с ССЗ в УР был равен 40‰.
В I группе беременных женщин с ГБ и ГАГ нами были изучены и проанализированы важнейшие параметры сердечно-сосудистого континуума в сравнении с данными контрольной группы практически здоровых беременных. Больные ГБ были старше (р<0,001) и имели более частую, чем беременные контрольной группы, наследственную отягощенность по ССЗ (табл. 1). До беременности курили 3,1–8,2% женщин обеих групп (р>0,05), статус пассивного курильщика (нахождение в помещении, где курят, не менее 1 часа в день в течение 3 и более лет [Гогин Е.Е., 1998]) чаще отмечали больные ГБ (р<0,05). 9,4% и 24,6% респонденток (р<0,05) имели опыт применения комбинированных оральных контрацептивов (КОК). Женщины контрольной группы до наступления настоящей беременности имели тенденцию к более частому потреблению достаточного количества овощей и фруктов (р<0,1) и достоверно чаще, чем больные АГ, регулярно занимались физическими упражнениями (р<0,01). Исходный ИМТ был выше у беременных с ГБ (р<0,001); женщины с неосложненным течением гестационного процесса значительно реже имели избыточный вес (р<0,001), у них чаще встречалось глютеофеморальное ожирение (р<0,05), и не было ни одного случая абдоминального ожирения (р<0,01). В 20,5% случаев беременностей с АГ отмечалось тревожно-депрессивное состояние, что было существенно больше (р<0,05), чем у практически здоровых беременных (6,3 %). Частота отягощенной наследственности по гестозу не различалась в сравниваемых группах (13,7 и 9,4%), но гестоз в анамнезе предыдущих беременностей имели 16,4% женщин с ГБ (р<0,05), и течение настоящей беременности в основной группе осложнилось развитием сочетанного гестоза в каждом пятом случае (р<0,05). Как итог, МТ при рождении у женщин с неосложненным течением беременности была больше, а оценки по шкале Апгар – выше, чем у больных с гипертензивными нарушениями (р<0,001).
У здоровых женщин контрольной группы липидный и апобелковый профиль сыворотки крови существенно отличался от липидного спектра у больных ГБ в течение всей беременности (табл. 2). У беременных с АГ отмечались более высокие значения общего ХС, ХС ЛНП, ЛОНП, ТГ, апо-В, ЛП (а), более низкие показатели ХС ЛВП, апо-АI. Исходная (в I триместре) атерогенная дислипидемия у беременных с ГБ четко ассоциировалась с гестозом и низкой МТ новорожденных (менее 2500 г). Так, наличие перенесенного гестоза в анамнезе коррелировало с концентрацией ХС (rs=0,63; р<0,001), ТГ (rs=0,57; р<0,001), ХС ЛНП (rs=0,48; р<0,001), холестериновым индексом атерогенности (rs=0,51; р<0,001), апо-В/апо-АI (rs=0,55; р<0,001). Развитие сочетанного гестоза было связано со значениями ТГ (rs=0,38; р<0,01), ХС ЛОНП (rs=0,37; р<0,01), ХС ЛВП (rs=-0,45; р<0,001), ХС ЛВП /ХС ЛНП (rs=-0,42; р<0,01), апо-АI (rs=-0,38; р<0,01), апо-В/апо-АI (rs=0,46; р<0,001); рождение детей с низкой весом – с ХС (rs=0,35; р<0,05), ХС ЛНП (rs =0,32; р<0,05), апо-В/апо-АI (rs=0,38; р<0,01).
Таблица 1. Характеристика групп беременных женщин
| Показатель | Беременные I гр. с ГБ, n=73 | Беременные I гр. с ГАГ, n=42 | Здоровые беременные, n=32 | р ГБ–ГАГ | р ГБ–З | р ГАГ–З |
| Возраст, лет | 28,6±0,6 | 25,2±0,5 | 22,6±0,4 | <0,01 | <0,001 | <0,01 |
| Преконцепционные данные: гестоз в анамнезе, % (n) | 16,4 (12) | 4,8 (2) | 0 | нд | <0,05 | нд |
| оральная контрацепция в анамнезе, % (n) | 24,6 (18) | 35,7 (15) | 9,4 (3) | нд | <0,05 | <0,05 |
| курение, % (n) | 8,2 (6) | 19,0 (8) | 3,1 (1) | нд | нд | <0,05 |
| пассивное курение, % (n) | 21,9 (16) | 9,5 (4) | 6,3 (2) | нд | <0,05 | нд |
| регулярная физическая активность, % (n) | 27,4 (20) | 21,4 (9) | 56,3 (18) | нд | <0,01 | <0,05 |
| достаточное потребление овощей и фруктов, % (n) | 32,9 (24) | 28,6 (12) | 53,1 (17) | нд | <0,1 | <0,05 |
| регуляр. употребление малых доз алкоголя, % (n) | 8,2 (6) | 9,5 (4) | 12,5 (4) | нд | нд | нд |
| Наследственная отягощенность по ССЗ, % (n) | 57,5 (42) | 52,4 (22) | 28,1 (9) | нд | <0,01 | <0,05 |
| Наследственная отягощенность по гестозу, % (n) | 13,7 (10) | 21,4 (9) | 9,4 (3) | нд | нд | нд |
| Индекс массы тела, кг/м2 | 26,9±0,4 | 25,4±0,3 | 22,8±0,3 | <0,05 | <0,001 | <0,01 |
| Окружность талии, см | 86,1±1,2 | 82,2±1,1 | 73,8±1,0 | <0,1 | <0,001 | <0,001 |
| Окружность талии / окружность бедер | 0,81±0,01 | 0,79±0,01 | 0,75±0,01 | нд | <0,001 | <0,05 |
| Избыточная МТ, % (n) | 38,4 (28) | 38,1 (16) | 6,3 (2) | нд | <0,001 | <0,01 |
| Абдомин. ожирение, % (n) | 37,0 (27) | 31,0 (13) | 0 | нд | <0,01 | <0,05 |
| Глютеофеморальное ожирение, % (n) | 1,4 (1) | 4,8 (2) | 15,6 (5) | нд | <0,05 | нд |
| Метабол. синдром, % (n) | 82,2 (60) | 69,0 (29) | 0 | нд | <0,001 | <0,001 |
| Тревожно-депрессивный синдром, % (n) | 20,5 (15) | 21,4 (9) | 6,3 (2) | нд | <0,05 | <0,05 |
| Развитие гестоза, % (n) | 21,9 (16) | 9,5 (4) | 0 | нд | <0,05 | нд |
| МТ новорожденных, г | 3112,3±62,1 | 3328,2±55,1 | 3551,3±53,8 | <0,05 | <0,001 | <0,05 |
| Оценка по шкале Апгар на 1-й мин., баллы | 7,12±0,09 | 7,83±0,08 | 8,22±0,07 | <0,001 | <0,001 | <0,01 |
| Оценка по шкале Апгар на 5-й мин., баллы | 7,86±0,08 | 8,52±0,08 | 8,91±0,08 | <0,001 | <0,001 | <0,01 |
Примечание: ГБ – гипертоническая болезнь, ГАГ – гестационная артериальная гипертензия, З – контрольная группа здоровых беременных, ССЗ – сердечно-сосудистые заболевания, МТ – масса тела, нд – недостоверность различий (р > 0,05)
Таблица 2. Параметры липидтранспортной системы у беременных
  Группа ГруппаТриместр Показатель | Беременные I группы с ГБ (n = 73) | Здоровые беременные (n = 32) | ||||
| I | II | III | I | II | III | |
| ХС, ммоль/л | 5,32±0,11* рI-II <0,001 | 6,21±0,12** pII-III<0,01 | 6,95±0,12** pIII-I<0,001 | 4,83±0,10 рI-II <0,01 | 5,56±0,11 pII-III<0,01 | 6,12±0,12 pIII-I<0,001 |
| ТГ, ммоль/л | 1,62±0,04** рI-II<0,001 | 2,15±0,05** pII-III<0,001 | 2,93±0,07** pIII-I<0,001 | 1,17±0,04 рI-II<0,001 | 1,55±0,05 pII-III<0,001 | 2,04±0,06 pIII-I<0,001 |
| ХС ЛНП, ммоль/л | 3,36±0,08** рI-II<0,05 | 3,69±0,09** pII-III<0,01 | 4,24±0,09** pIII-I<0,001 | 2,53±0,05 рI-II<0,001 | 2,97±0,06 pII-III<0,05 | 3,29±0,08 pIII-I<0,001 |
| ХС ЛОНП, ммоль/л | 0,74±0,06* рI-II<0,05 | 0,98±0,07** pII-III<0,01 | 1,34±0,09** pIII-I<0,001 | 0,53±0,04 рI-II<0,05 | 0,70±0,05 pII-III<0,05 | 0,94±0,07 pIII-I<0,001 |
| ХС ЛВП, ммоль/л | 1,29±0,03** | 1,32±0,03** | 1,41±0,04** | 1,48±0,04 рI-II<0,01 | 1,78±0,05 | 1,86±0,05 pIII-I<0,001 |
| Индекс атерогенности | 3,12±0,08** рI-II<0,001 | 3,80±0,09** | 4,02±0,09** pIII-I<0,001 | 2,26±0,05 рI-II<0,1 | 2,12±0,04 pII-III<0,1 | 2,25±0,05 |
| ХС ЛВП /ХС ЛНП | 0,38±0,02** | 0,36±0,02** | 0,32±0,01** pIII-I<0,05 | 0,56±0,02 | 0,60±0,03 | 0,57±0,03 |
| Апо-АI, мг/дл | 138,5±2,2** | 142,3±2,4** | 148,7±2,4** pIII-I<0,05 | 151,2±2,1 рI-II<0,01 | 164,2±2,4 pII-III<0,01 | 178,5±2,5 pIII-I<0,001 |
| Апо-В, мг/дл | 135,3±2,1** рI-II<0,001 | 155,1±2,5** pII-III<0,05 | 166,2±2,7** pIII-I<0,001 | 94,5±2,0 рI-II<0,01 | 109,2±2,1 | 115,3±2,4 pIII-I<0,001 |
| Апо-В / Апо-АI | 0,98±0,03** рI-II<0,1 | 1,09±0,04** | 1,12±0,04** pIII-I<0,05 | 0,62±0,02 | 0,66±0,03 | 0,63±0,03 |
| ЛП (а), мг/дл | 24,4±1,2** рI-II<0,05 | 29,2±1,3** pII-III<0,001 | 35,6±1,7** pIII-I<0,001 | 18,3±1,1 | 20,2±1,2 | 22,5±1,4 |
