М.І. Пирогова затверджено на методичній нараді кафедри Завідувач кафедри 20 р. Методичні рекомендації
| Вид материала | Методичні рекомендації |
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 280.36kb.
- М.І. Пирогова «Затверджено» на методичній нараді кафедри внутрішньої медицини №3 Завідувач, 744.18kb.
- М.І. Пирогова,,Затверджено,, на методичній нараді кафедри очних хвороб 2ОО8р.№ завідувач, 381.56kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини №1 Завідувач, 1218.04kb.
- М.І. Пирогова затверджено на методичній нараді кафедри Завідувач кафедри 20 р. Методичні, 1007.04kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 265.61kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини медичного, 5283.46kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри внутрішньої медицини №3 Завідувач, 767.44kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 415.01kb.
- М.І. Пирогова «затверджено» на методичній нараді кафедри Завідувач кафедри 200 р. Методичні, 253.1kb.
Резолюція засідання групи експертів з інноваційних технологій у клінічній аритмології Асоціації кардіологів України Наша країна посідає одне з провідних місць в Європі за рівнем серцево-судинної смертності. Щорічно в Україні реєструють понад 50 тисяч випадків інфаркту міокарда та більш ніж 100 тисяч мозкових інсультів. Значною мірою це пов'язано з великою поширеністю порушень серцевого ритму, зокрема, фібриляції передсердь. За даними проведених у Національному науковому центрі «Інститут кардіології ім. академіка М.Д. Стражеска». АМН України популяційних досліджень, у 1/3 населення у віці від 20 до 65 років реєструють різноманітні порушення ритму та провідності серця, а поширеність у цій віковій групі фібриляції та тріпотіння передсердь досягає 2,4 %, причому в 96,7% випадків цей вид аритмії розвивається на тлі структурної патології серця. Згідно з реєстром REACH, на підставі аналізу даних 63 122 пацієнтів, встановлено, що фібриляція та тріпотіння передсердь підвищують рівень серцево-судинної смерті у 2,5 разу, нефатальних мозкових інсультів - у 1,6 разу, а госпіталізацій, пов'язаних з прогресуванням серцевої недостатності, - у 3,1 разу. Фахівці вважають, що не менше 20 % порушень мозкового кровообігу пов'язані з фібриляцією передсердь. Донедавна не було доведено впливу антиаритмічних лікарських засобів на частоту серцево-судинної смертності та рівень мозкових інсультів у хворих з фібриляцією/тріпотінням передсердь. Але протягом останніх років було проведено 5 плацебо-контрольованих досліджень (DAFNE, ERATO, EURIDIS, ADONIS, ATHENA), у яких були рандомізовані та отримали лікування загалом 6666 пацієнтів, 3524 з яких лікувалися новим антиаритмічним препаратом дронедароном, а 3142 - отримували плацебо. Проведені дослідження показали ефективність та безпечність препарату дронедарон. Крім того, у дослідженні DIONYSOS при обстеженні 504 хворих було доведено, що при застосуванні дронедарону рідше виникають прояви органо-токсичності, порівняно з аміодароном. У досліджені АСТ2401 не відзначено достовірних розбіжностей між групами хворих, що вживали дронедарон чи плацебо, щодо погіршення дисфункції лівого шлуночка. А у дослідженні DAFNE, на підставі спостереження за 270 хворими було показано, що оптимальна доза дронедарону становить 400 мг двічі на добу. Найбільшим з проведених досліджень було ATHENA, у якому взяли участь 4628 пацієнтів, а максимальна тривалість спостереження становила 30 міс. У дослідження включали хворих з факторами ризику: у віці більше 75 років, чи до 75 років, але при наявності артеріальної гіпертензії, діабету, мозкового інсульту чи транзитор-ної ішемічної атаки в анамнезі, розміру лівого передсердя 50 мм і більше, та фракції викиду лівого шлуночка 40 % і нижче. У цьому дослідженні було доведено, що на тлі терапії дронедароном відбувалося зниження: • часу до першої госпіталізації з приводу серцево-судинного захворювання чи смерті на 24% (Р<0,001); • серцево-судинної смерті на 29 % (Р<0,034); • госпіталізацій з приводу серцево-судинного захворюваня на 25 % (Р<0,001); • госпіталізацій з приводу гострих коронарних синдромів на 30 % (Р<0,01); • смерті від аритмій серця на 45 % (Р<0,01); • мозкових інсультів на 34 %; • загальної смерті на 16 %. Таким чином, на підставі вищевикладеного, группа експертів вважає за потрібне: 1) визначити, що дронедарон (Мультак) - перший антиаритмічний препарат, для якого доведено зменшення смертності і ризику розвитку інсультів у хворих з фібриляцією передсердь, і який є метаболічно нейтральним; 2) розробити програму подальших наукових досліджень дронедарону в Україні; 3) сприяти підготовці та друку публікацій, що стосуються досвіду використання дронедарону; 4) на даний момент є підстави для призначеня дронедарону хворим з фібриляцією передсердь для збереження синусового ритму з такими характеристиками: - вік старше 18 років; - зі структурним ураженням серця і без нього; - з фракцією викиду лівого шлуночка 35 % і вище; - з серцевою недостатністю І-ІІ ФК NYHA; - з частотою скорочень серця не менше 50 за 1 хв; - за відсутності атріовентрикулярної блокади ІІ-ІІІ ступеня; - з коригованим інтервалом ОГне больше 500 мс; - з кліренсом креатиніну не менше 30 мл/хв; - за відсутності тяжкої печінкової недостатності; - за відсутності вагітності чи можливості запліднення; 5) створити інформаційний лист про підходи до призначення дронедарону хворим з фібриляцією передсердь; 6) запропонувати Робочій групі з порушень серцевого ритму Асоціації кардіологів України внести доповнення до Національних рекомендацій щодо тактики ведення хворих з фібриляцією передсердь, що стосується призначення дронедарону, з подальшою публікацією у фахових виданнях, обговоренням та затвердженням на XI Національному конгресі кардіологів України 28-30 вересня 2010 р. в м. Києві (проект додається); 7) резолюцію опублікувати у медичних виданнях.  Практическое руководство АСС/AHA/ESC по ведению пациентов с желудочковыми аритмиями и предотвращению внезапной сердечной смерти Проблема раптовоїкардіальної смерті (РКС) дотепер навіть у розвинутих країнах світу залишається невирішеною. Близько 13% випадків смерті від усіх причин виникають раптово і 88% з них зумовлені РКС. У розвинутих країнах щороку раптово помирає 1 людина з кожної 1000 дорослих осіб. Причиною звернення експертів до цієї проблеми стала поява і накопичення значної кількості нових даних (за результатами великих рандомізованих і проспективних досліджень) щодо раптової смерті хворих з інфарктом міокарда (ІМ) і серцевою недостатністю (СН), а також людей з більш рідкими захворюваннями, за яких раптова смерть також є частим ускладненням. Протягом останніх років уперше на підставі вивчення патогенетичних механізмів РКС і завдяки визначенню найбільш інформативних критеріїв ризику та розвитку сучасних медичних технологій зародився новий напрямок сучасної кардіології— первинна профілактика РКС, частота якої стала однією з первинних кінцевих точок найбільших досліджень з лікування кардіологічних захворювань, зокрема ІМ і СН. Спостерігається значний прогресу з'ясуванні механізмів формування РКС в осіб без наявних ознак порушень структурно-функціонального стану міокарда. Протягом останнього десятиріччя проведено багато контрольованих досліджень, які дозволили визначити місце антиаритмічних препаратів та пристроїв і довели, зокрема, переваги β-адреноблокаторів, аміодарону та автоматичних внутрішніх кардіовертерів-дефібриляторів для первинної та вторинної профілактики РКС у пацієнтів з кардіологічними захворюваннями, передусім з ІМ і СН. Було істотно вдосконалено стратегію лікування хворих із шлуночковими аритміями на основі ретельної індивідуалізованої оцінки клініко-гемодинамічного та прогностичного значення порушення ритму, порівняння потенційної користі лікування та можливого ризику розвитку кардіальних і екстракардіальних побічних ефектів, даних щодо здатності антиаритмічних препаратів покращувати тривалий прогноз виживаності хворих та зумовлювати небезпечну аритмогенну дію. Ці рекомендації є документом, узгодженим провідними дослідниками, відомими фахівцями в галузі кардіології. В ньому запропоновано методи як первинної, так і вторинної профілактики, засновані на чіткій стратифікації чинників ризику, підтверджені результатами проведених протягом останнього часу міжнародних багатоцентрових досліджень. Слід відзначити, що в даних рекомендаціях більше уваги приділено стратифікації ризику виникнення шлуночкових аритмій і підходам до їх лікування як головного чинника ризику РКС. Документ запропоновано як узгоджений Європейським Кардіологічним Товариством, Американською Колегією Кардіологів та Американською Асоціацією серця у якості базового - для розроблення національних рекомендацій різних країн. При цьому необхідно пам'ятати, що можливості оцінки ризику і профілактики РКС у пацієнтів із структурними захворюваннями серцево-судинної системи і у разі «первинних електричних захворювань серця» відрізняються і значною мірою залежать від рівня суспільного розвитку та медичних технологій, що існують в різних країнах. Дані рекомендації призначені для використання практичними лікарями та як навчальний посібник для вищихмедичнихзакладів. О.С. Сичов, професор, д-р мед. наук, завідуючий відділом аритмій серця Інституту кардіології їм. М.Д. Стражеска АМН України 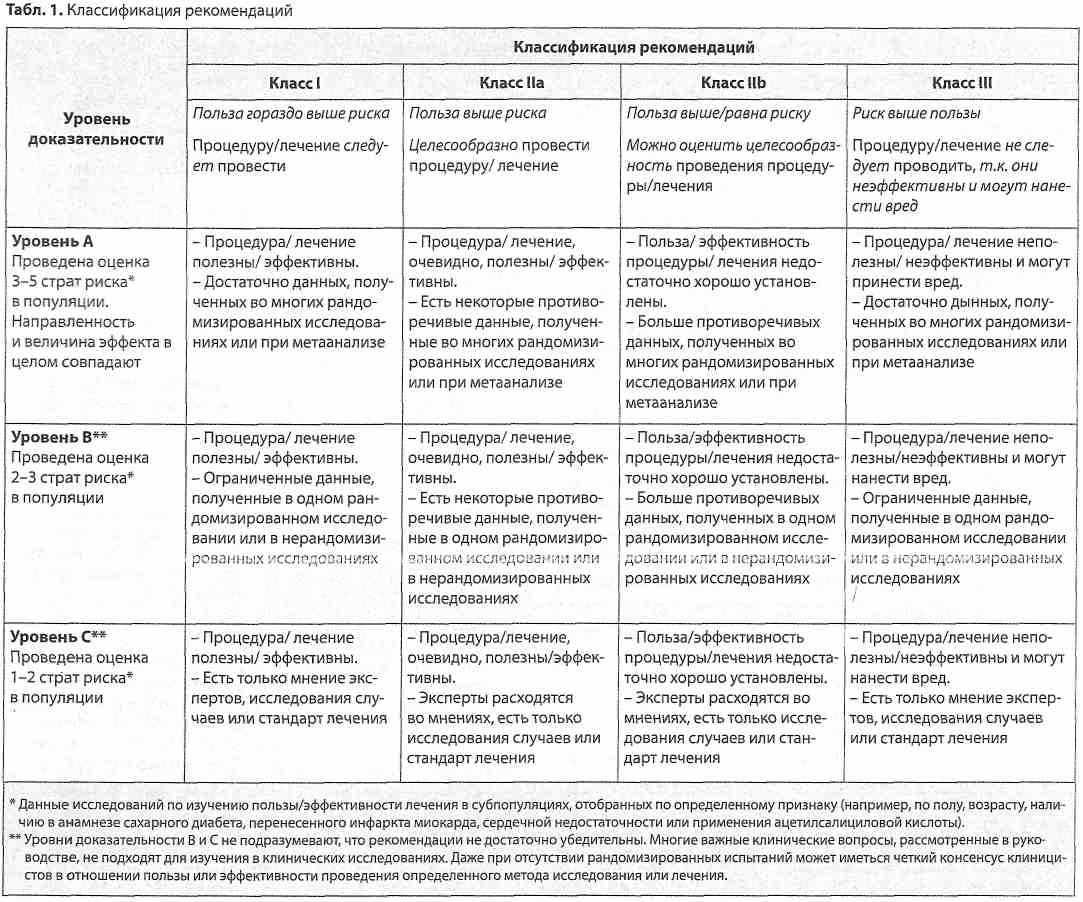 В руководстве используется классификация рекомендаций и уровней доказательности, принятая ACC/AHA/ESC (табл. 1). Рекомендации по профилактическому применению имплантируемого кардиовертера-дефибриллятора (ИКД) В табл. 2 представлены рекомендации по профилактическому применению ИКД с целью первичной профилактики для снижения общей смертности посредством уменьшения случаев внезапной сердечной смерти (ВСС). В ней указаны различия между данным руководством ACC/AHA/ESC и другими руководствами АСС/АНА, ESC и NASPE (Североамериканским обществом по электрокардиостимуляции и электрофизиологии), опубликованными в последние годы. Более подробную информацию можно найти в полном варианте руководства. 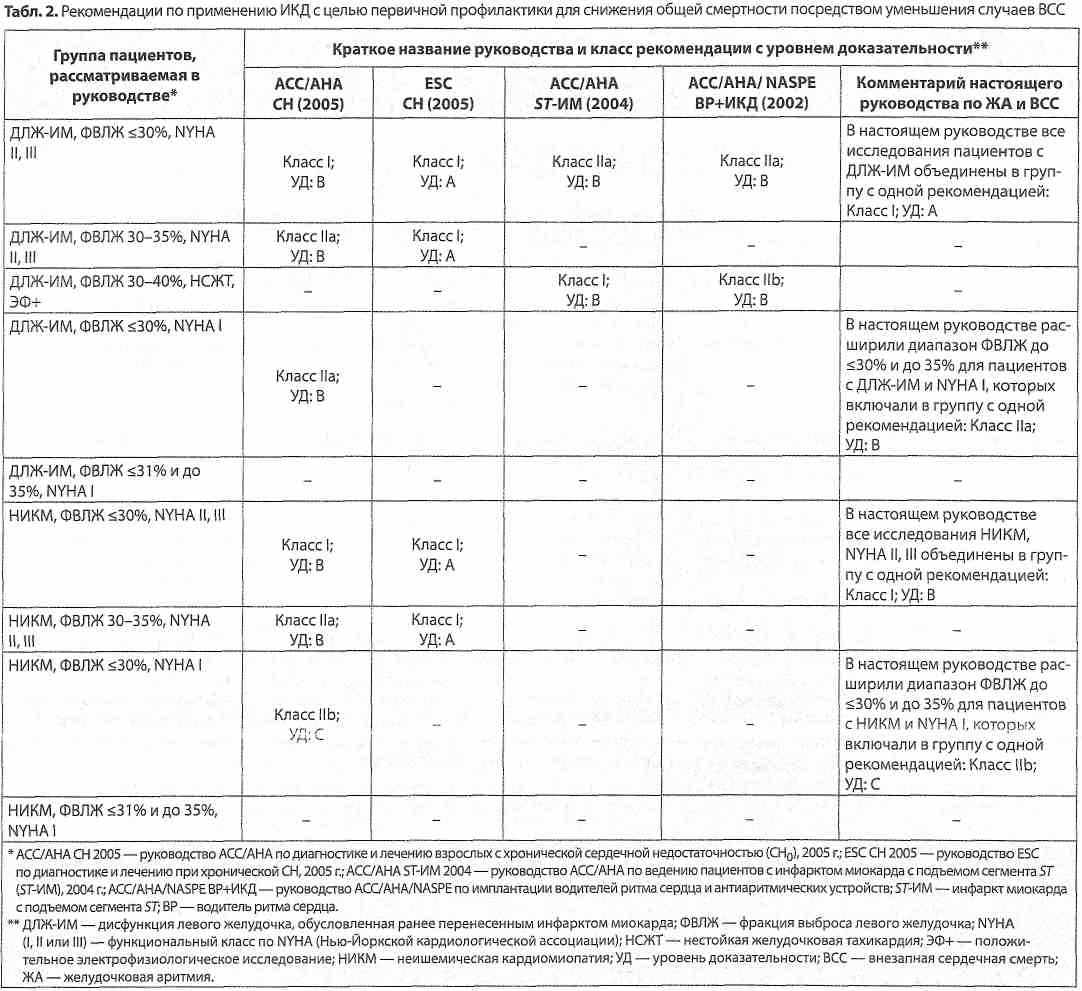 Классификация желудочковой аритмии и ВСС В карманном руководстве представлена та часть классификации, которая основана на данных электрокардиографии (ЭКГ) (табл. 3). Частота случаев ВСС В географическом отношении частота случаев ВСС варьирует в зависимости от распространенности ишемической болезни сердца (ИБС) в различных регионах мира. В США, по разным оценкам, ежегодно отмечается от менее 200 000 до более 450 000 ВСС (чаще всего указывают 300 000-350 000 ВСС/год). Различия отчасти обусловлены использованием разных критериев включения в отдельные исследования. В целом данные по Европе сходны с полученными в США, хотя имеются значительные различия в зависимости от региона. Приблизительно 50% всех случаев смерти по поводу ИБС являются внезапными и непредвиденными, отмечающимися вскоре (немедленно или в пределах 1 ч) после начала изменений в клиническом состоянии пациента, с некоторыми колебаниями частоты случаев ВСС в разных странах. 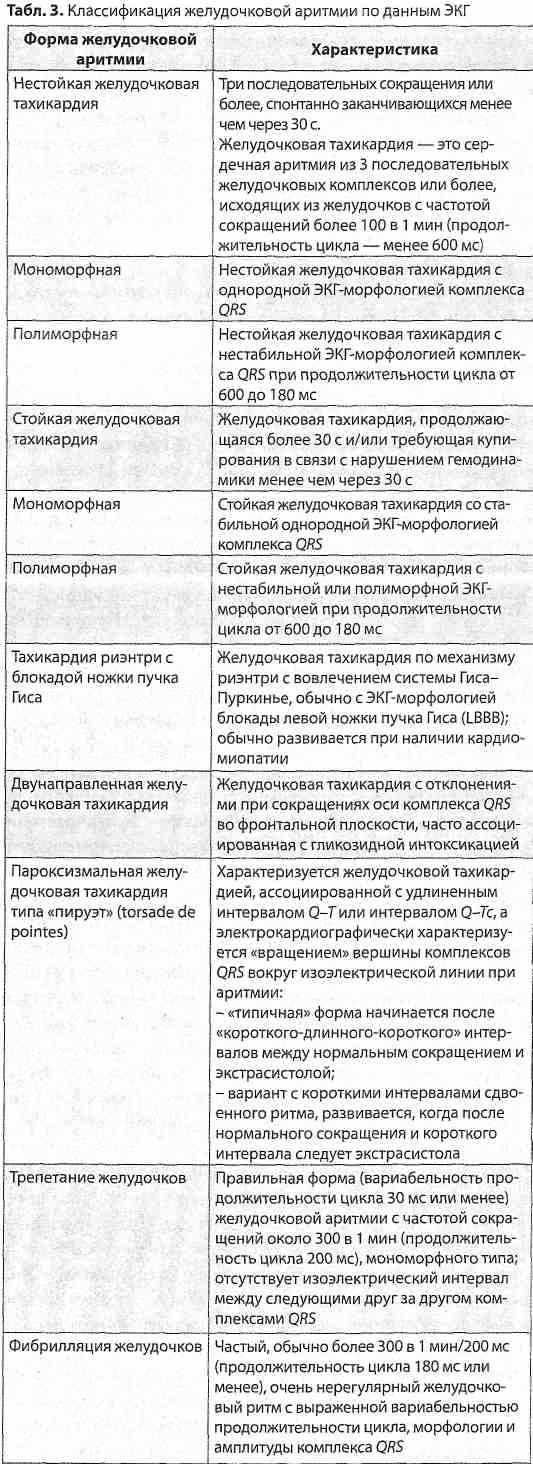 Клиническая симптоматика у пациентов с желудочковой аритмией и ВСС Желудочковые аритмии могут развиваться у пациентов с наличием или отсутствием заболеваний сердца. Имеется значительное сходство в клинической симптоматике (табл. 4), степени тяжести и форме заболеваний сердца. Прогноз и ведении пациентов зависят от индивидуальных особенностей, в том числе от характера симптомов и степени тяжести имеющегося заболевания сердца. Общая оценка состояния пациентов с диагностированной желудочковой аритмией или при подозрении на нее ЭКГ в состоянии покоя Рекомендации Класс І Запись ЭКГ в 12 отведениях в состоянии покоя показана всем пациентам, которых обследуют на наличие желудочковой аритмии. (Уровень доказательности А) Пробы с физической нагрузкой Рекомендации Класс I 1. Пробы с физической нагрузкой (ПФН) рекомендуются у взрослых пациентов с желудочковой аритмией, у которых имеется умеренная или высокая вероятность наличия ИБС (с учетом возраста, пола и отмечаемой симптоматики), которая может спровоцировать развитие ишемических изменений или желудочковую аритмию. (Уровень доказательности В) 2. ПФН целесообразно проводить у пациентов (независимо от их возраста) с диагностированной желудочковой аритмией, спровоцированной физической нагрузкой, или при подозрении на нее, в том числе с катехоламинергической желудочковой тахикардией (ЖТ), с целью спровоцировать аритмию и установить диагноз, а также определить реакцию пациента на тахикардию. (Уровень доказательности В) Класс ІІа Проведение ПФН может быть полезным при оценке реакции на медикаментозную или абляционную терапию у пациентов с диагностированной желудочковой аритмией, спровоцированной физической нагрузкой. (Уровень доказательности В)  Класс ІІb Проведение ПФН может быть целесообразным у пациентов с желудочковой аритмией и низкой вероятностью ИБС (с учетом возраста, пола и отмечаемой симптоматики). (Уровень доказательности С) Проведение ПФН может быть целесообразным при исследовании изолированных преждевременных желудочковых комплексов (ПЖК) у пациентов среднего или пожилого возраста, у которых отсутствуют другие признаки ИБС. (Уровень доказательности С) Класс III Противопоказания указаны в табл. 1 обновленного руководства АСС/АНА по пробам с физической нагрузкой (АСС/АНА 2002 Guideline Update for Exercise Testing). (Уровень доказательности В) Проведение ЭКГ в амбулаторных условиях Рекомендации Класс I Регистрация ЭКГ в амбулаторных условиях показана в случаях, когда необходимо уточнить диагноз посредством выявления аритмий, изменений интервала Q-T, альтернации зубца Гили изменений интервала S-T, а также оценить риск или метод лечения. (Уровень доказательности А) В случае нерегулярно отмечаемых симптомов показано применение монитора с активацией записи при их развитии с тем, чтобы установить, связано ли появление симптомов с тран-зиторными аритмиями. (Уровень доказательности В) Имплантируемые регистраторы целесообразно применять у пациентов при подозрении, что нерегулярные симптомы, например синкопальные состояния, обусловлены аритмией, в случаях, когда корреляцию между развитием симптома и нарушением сердечного ритма невозможно выявить с помощью стандартных диагностических методик. (Уровень доказательности В) Методики и показатели ЭКГ Рекомендации Класс ІІа Целесообразно определять альтернацию зубца Т для уточнения диагноза и стратификации риска у пациентов с желудочковыми аритмиями или улице повышенным риском развития опасных для жизни желудочковых аритмий. (Уровень доказательности А) Класс ІІb Методики ЭКГ (например, сигнал-усредненная ЭКГ, анализ вариабельности сердечного ритма, определение барорефлек-торной чувствительности и турбулентности сердечного ритма) помогают уточнить диагноз и стратификацию риска у пациентов с желудочковыми аритмиями или у лиц с повышенным риском развития опасных для жизни желудочковых аритмий. (Уровень доказательности В) Оценка функции и методы визуализации левого желудочка Рекомендации Класс I Проведение эхокардиографии рекомендуется пациентам с желудочковой аритмией с подозрением на органическое заболевание сердца. (Уровень доказательности В) Проведение эхокардиографии рекомендуется подгруппе пациентов с высоким риском развития опасных желудочковых аритмий или ВСС, например лицам с кардиомиопатиями (дилатационной, гипертрофической или кардиомиопатией правого желудочка), пациентам, перенесшим острый инфаркт миокарда, или родственникам больных с наследственными нарушениями, ассоциированными с ВСС. (Уровень доказательности В) Рекомендуется проведение ПФН с каким-либо методом визуализации (эхокардиографией или радиоизотопной перфузионной сцинтиграфией [однофотонной эмиссионной компьютерной томографией - ОФЭКТ]) для выявления немой ишемии у пациентов с желудочковой аритмией, у которых существует умеренная вероятность наличия ИБС (с учетом возраста, пола и отмечаемой симптоматики) и у которых регистрация ЭКГ является менее надежным методом в связи с применением препаратов дигоксина, наличием гипертрофии левого желудочка, депрессии сегмента ST в покое более чем на 1 мм, синдрома Вольфа-Паркинсона-Уайта (WPW-синдром) или блокады левой ножки пучка Гиса. (Уровень доказательности В) .4. Рекомендуется проведение стресс-тестов с фармакологическими пробами и каким-либо методом визуализации (эхокардиографией или ОФЭКТ с перфузией миокарда) для выявления немой ишемии у пациентов с желудочковыми аритмиями, у которых имеется умеренная вероятность наличия ИБС (с учетом возраста, пола и отмечаемой симптоматики), и которые физически неспособны выполнять ПФН до момента появления симптомов. (Уровень доказательности В) Класс ІІа 1. Проведение магнитно-резонансной томографии, компьютерной томографии сердца или радиоизотопной ангиографии могут быть целесообразны у пациентов с желудочковыми аритмиями в случаях, когда эхокардиография не позволяет точно оценить функцию левого или правого желудочка сердца и/или характер структурных изменений. (Уровень доказательности В) 2. Проведение коронарной ангиографии помогаетустановить или исключить наличие ИБС с выраженной окклюзией коронарных артерий у пациентов с опасными для жизни желудочковыми аритмиями или лиц, перенесших ВСС, у которых имеется умеренная вероятность наличия ИБС (с учетом возраста, пола и отмечаемой симптоматики). (Уровень доказательности С) 3. Визуализация левого желудочка может быть целесообразна у пациентов, которым устанавливают бивентрикулярный кардиостимулятор. (Уровень доказательности С) Электрофизиологическое исследование Проведение электрофизиологического исследования (ЭФИ) с внутрисердечной регистрацией и электростимуляцией в исходный период и после применения лекарственных средств использовали для оценки аритмии и стратификации риска ВСС ЭФИ применяли для регистрации легкости индукции ЖТ, контроля абляции, оценки эффектов лекарственных средств и риска развития рецидива ЖТ или ВСС, определения потери сознания у отдельных пациентов, при подозрении, что оно вызвано аритмией, а также для изучения показаний к проведению лечения с помощью ИКД. ЭФИ у пациентов с ИБС Рекомендации Класс І 1. Рекомендуется проведение ЭФИ в качестве диагностического исследования у пациентов, перенесших инфаркт миокарда в отдаленный период, с симптомами, указывающими на наличие желудочковых тахиаритмий, включая сердцебиение, предобморочное и обморочное состояние. (Уровень доказательности В) 2. Проведение ЭФИ рекомендуется у пациентов с ИБС для контроля проведения абляции очага ЖТ и оценки эффективности этого метода. (Уровень доказательности В) 3. Оправдано проведение ЭФИ у пациентов с ИБС для диагностической оценки тахикардии с широким комплексом QRS неясного генеза. (Уровень доказательности С) Класс ІІа 1. Целесообразно проведение ЭФИ для стратификации риска у пациентов, перенесших инфаркт миокарда в отдаленный период, с нестойкой ЖТ и фракцией выброса левого желудочка 40%.(Уровень доказательности В) ЭФИ у пациентов с синкопальным состоянием Рекомендации Класс I Проведение ЭФИ рекомендуется у пациентов с синкопальным состоянием неизвестного генеза и с нарушением функции левого желудочка или с органическим заболеванием сердца. (Уровень доказательности В) Класс ІІа Проведение ЭФИ может быть целесообразно у пациентов с синкопальными состояниями в случае подозрения, что они обусловлены бради- или тахиаритмией, а также у лиц, у которых проведение неинвазивных диагностических исследований не позволило сделать окончательное заключение. (Уровень доказательности В) Методы лечения при желудочковых аритмиях При желудочковых аритмиях используют такие методы лечения как терапия антиаритмическими средствами (например, блокаторами β-адренорецепторов, амиодароном, соталолом), применение медицинских устройств (например, ИКД), абляции, оперативных вмешательств и проведение реваскуляризации. За исключением абляции, рекомендации по применению каждого из указанных методов лечения приведены в разделах данного руководства, посвященных отдельным патологическим состояниям (например, сердечной недостаточности). Абляция Рекомендации Класс I 1. Проведение абляции показано у пациентов с низким риском ВСС и у которых имеется стойкая, преимущественно мономорфная ЖТ, устойчивая к применению лекарственных средств, или у пациентов с непереносимостью некоторых препаратов, или у тех, кто отказывается от проведения длительной медикаментозной терапии. (Уровень доказательности С) 2. Проведение абляции показано у пациентов с ЖТ риэнтри с блокадой ножки пучка Гиса. (Уровень доказательности С) 3. Показано проведение абляции в качестве вспомогательного лечения у пациентов с ИКД, которые получают множественные шоковые разряды в связи с наличием стойкой ЖТ, которая не устраняется посредством изменения схемы медикаментозной терапии, или у пациентов, которые отказываются от проведения длительной медикаментозной терапии. (Уровень доказательности С) 4. Проведение абляции показано у пациентов с WPW-синдромом, после реанимации в связи с внезапной остановкой сердца, обусловленной фибрилляцией предсердий и быстрым проведением по дополнительным путям, вызывающим фибрилляцию желудочков. (Уровень доказательности В) Класс ІІа 1. Проведение абляция может оказать благоприятный эффект у пациентов с низким риском ВСС, с наличием симптомов нестойкой мономорфной ЖТ, устойчивой к медикаментозной терапии, с непереносимостью лекарственных средств или у тех, кто отказывается от проведения длительной медикаментозной терапии. (Уровень доказательности С) 2. Абляция может оказать благоприятный эффект у пациентов с низким риском ВСС и у которых часто отмечаются симптомы преимущественно мономорфных ПЖК, устойчивых к медикаментозной терапии, непереносимость лекарственных средств или у тех, кто отказывается от проведения длительной медикаментозной терапии. (Уровень доказательности С) 3. Абляция может оказать благоприятный эффекту пациентов с симптомами WPW-синдрома, у которых имеются дополнительные пути проведения с рефрактерным периодом продолжительностью менее 240 мс. (Уровень доказательности В) Класс ІІb 1. Абляция потенциалов волокон Пуркинье может быть целесообразна у пациентов с пароксизмами желудочковой аритмии, постоянно провоцируемым ПЖК, имеющими сходную морфологию. (Уровень доказательности С) 2. Абляция бессимптомно протекающих ПЖК может быть целесообразна в случае, когда эти комплексы очень частые, в целях терапии или предотвращения кардиомиопатии, вызываемой тахикардией. (Уровень доказательности С) Класс III Не показано проведение абляции при бессимптомно протекающих нечастых ПЖК. (Уровень доказательности С) Неотложная терапия при отдельных формах аритмий Ведение пациентов с остановкой сердца Рекомендации Класс I 1. После того как диагностирована остановка сердца, при подозрении на нее или при ее угрозе, в первую очередь необходимо привлечь соответствующую группу специалистов, которые могут быстро установить конкретный патофизиологический механизм, обусловивший развитие данного состояния, и немедленно провести вмешательство. (Уровень доказательности В) 2. Проведение сердечно-легочной реанимации (СЛР) необходимо начинать сразу же после оповещения группы специалистов. (Уровень доказательности А) 3. В амбулаторных условиях следует немедленно использовать автоматизированный наружный дефибриллятор (при его наличии) и провести шоковую терапию в соответствии с алгоритмами, указанными в документах по СЛР, разработанных AHA совместно с Международным комитетом по обеспечению взаимодействия в области реанимации (ILCOR) и Европейским советом по реанимации (ERC). (Уровень доказательности С) 4. Пациентам, у которых остановка сердца обусловлена механизмами желудочковой тахиаритмии, когда рецидивы отмечаются после приложения максимального разряда для дефибрилляции (обычно 360 Дж для однофазных дефибрилляторов), предпочтительнее в качестве антиаритмического средства внутривенно вводить амиодарон для восстановления стабильного ритма после проведения последующей дефибрилляции. (Уровень доказательности В) 5. При рецидивирующей желудочковой тахиаритмии или при остановке сердца, не обусловленной тахиаритмическими механизмами, рекомендуется следовать алгоритмам, указанным в документах по СЛР, разработанных AHA совместно с ILCOR и/или ERC. (Уровень доказательности С) 6. При наличии обратимых причин или факторов, способствующих остановке сердца, лечение, направленное на их устранение, следует проводить во время принятия дополнительных мер по поддержанию жизнедеятельности, включая устранение гипоксии, нарушений электролитного баланса, отрицательных факторов механического характера и гиповолемии. (Уровень доказательности С) Класс ІІа Если время от остановки сердца до проведения реанимационных мер составляет 5 мин, перед дефибрилляцией целесообразно кратковременное проведение СЛР (в течение <90 с и не более 180 с). (Уровень доказательности В) Класс ІІb Медицинский работник, прибывший для оказания помощи при засвидетельствованной остановке сердца, может оценить целесообразность выполнения прекардиального удара. (Уровень доказательности С) Желудочковая тахикардия, ассоциированная с инфарктом миокарда при незначительном повышении уровня тропонинов Рекомендации Класс I Пациентов со стойкой ЖТ, у которых зарегистрировано незначительное повышение уровня сердечных биомаркеров в результате повреждения/некроза кардиомиоцитов, следует лечить так же, как и пациентов со стойкой ЖТ, у которых не зарегистрировано повышение уровня биомаркеров. (Уровень доказательности С) Стойкая мономорфная желудочковая тахикардия Рекомендации Класс I 1. Тахикардию с широкими комплексами QRS следует расценивать как ЖТ в случаях, когда диагноз неясен. (Уровень доказательности С) 2. Проведение кардиоверсии постоянным током с соответствующей седацией рекомендуется на любом этапе лечения пациентов с подозрением на стойкую мономорфную ЖТ с нарушениями гемодинамики. (Уровень доказательности С) Класс ІІа 1. Целесообразно внутривенное введение прокаинамида (или аймалина в некоторых европейских странах) для начальной терапии пациентов с гемодинамически стабильной стойкой мономорфной желудочковой аритмией. (Уровень доказательности В) 2. Оправдано внутривенное введение амиодарона пациентам со стойкой мономорфной ЖТ с нестабильной гемодинамикой и рефрактерной к электрошоку или при развитии ее рецидивов, несмотря на применение прокаинамида либо других лекарственных средств. (Уровень доказательности С) 3. Чрезвенозная катетерная электрокардиостимуляция для подавления очага автоматизма может оказать эффект при лечении пациентов со стойкой мономорфной ЖТ, рефрактерной к проведению кардиоверсии, или при частых рецидивах данного состояния, несмотря на применение антиаритмических средств. (Уровень доказательности С) Класс ІІb Может быть оправдано внутривенное введение лидокаина для начальной терапии пациентов с гемодинамически стабильной стойкой мономорфной ЖТ, ассоциированной с острой ишемией или инфарктом миокарда. (Уровень доказательности С) Класс III Не следует применять такие блокаторы кальциевых каналов, как верапамил и дилтиазем, для купирования тахикардии с широким комплексом QRS неизвестной этиологии, особенно у пациентов с наличием в анамнезе дисфункции миокарда. (Уровень доказательности С) Рецидивирующая мономорфная желудочковая тахикардия Рекомендации Класс ІІа Внутривенное введение амиодарона, блокаторов β-адрено-рецепторов и прокаинамида (соталола или аймалина в европейских странах) может оказать эффект при лечении пациентов с рецидивирующей мономорфной ЖТ на фоне ИБС и идиопати-ческой ЖТ. (Уровень доказательности С) Полиморфная желудочковая тахикардия Рекомендации Класс I 1. Проведение электрической кардиоверсии с соответствующей седацией, если необходимо, рекомендуется у пациентов со стойкой полиморфной ЖТ с нарушениями гемодинамики. Ее проведение также целесообразно на любом этапе лечения. (Уровень доказательности В) 2. Внутривенное введение блокаторов Р-адренорецепторов оправдано у пациентов с рецидивирующей полиморфной ЖТ, особенно при подозрении на ишемию или невозможности ее исключения. (Уровень доказательности В) 3. Внутривенное введение амиодарона оправдано у пациентов с рецидивирующей полиморфной ЖТ при отсутствии нарушений реполяризации, обусловленных врожденным или приобретенным синдромом удлиненного интервала Q-T. (Уровень доказательности С) 4. Если невозможно исключить ишемию миокарда у пациентов с полиморфной ЖТ, следует рассмотреть целесообразность проведения неотложной ангиографии с учетом возможной реваскуляризации. (Уровень доказательности С) Класс ІІb Может быть целесообразно внутривенное введение лидо-каина для лечения пациентов с полиморфной ЖТ, ассоциированной с острой ишемией или инфарктом миокарда. (Уровень доказательности С) Желудочковая тахикардия типа «пируэт» (torsades de pointes) Рекомендации Класс I 1. У пациентов с torsades de pointes рекомендуется отменить препараты, провоцирующие данное состояние, и устранить нарушения электролитного баланса. (Уровень доказательности А) 2. Проведение неотложной и длительной электрокардиостимуляции рекомендуется у пациентов с torsades de pointes, обусловленной блокадой сердца и брадикардией. (Уровень доказательности А) Класс ІІа 1. Целесообразно внутривенное введение магния сульфата пациентам с синдромом удлиненного интервала Q-T и редкими эпизодами torsades de pointes. Вероятно, у пациентов с нормальным интервалом Q-T препараты магния неэффективны. (Уровень доказательности В) 2. Проведение неотложной и длительной электрокардиостимуляции целесообразно у пациентов с рецидивами паузозави-симой torsades de pointes. (Уровень доказательности В) 3. Целесообразно применение блокаторов β-адренорецепторов в сочетании с электрокардиостимуляцией в качестве неотложной терапии у пациентов с torsades de pointes и синусовой брадикардией. (Уровень доказательности С) 4. Оправдано применение изопреналина в качестве временного метода лечения в острых случаях у пациентов с рецидивами паузозависимой torsades de pointes, у которых отсутствует врожденный синдром удлиненного интервала Q-T. (Уровень доказательности В) Класс ІІb 1. У пациентов с torsades de pointes можно рассмотреть вопрос о целесообразности восполнения содержания калия в организме до 4,5-5 ммоль/л. (Уровень доказательности В) 2. У пациентов с вариантом LQТЗ-синдрома удлиненного интервала Q-T и torsades de pointes можно оценить целесообразность внутривенного введения лидокаина или перорального применения мексилетина. (Уровень доказательности С) Стойкая желудочковая тахикардия Рекомендации Класс I 1. У пациентов с рецидивирующей или стойкой полиморфной ЖТ, обусловленной острой ишемией миокарда, рекомендуется проведение реваскуляризации или применение блокаторов β-адренорецепторов с последующим внутривенным введением антиаритмических средств, например прокаинамида или амиодарона. (Уровень доказательности С) Класс ІІа Внутривенное введение амиодарона или прокаинамида с последующей абляцией очага ЖТ может быть эффективно при лечении пациентов с часто рецидивирующей или стойкой мономорфной ЖТ. (Уровень доказательности В) Класс ІІb 1. Внутривенное введение амиодарона или блокаторов β-адренорецепторов (раздельно или в комбинации) может быть целесообразно у пациентов с пароксизмами ЖТ. (Уровень доказательности С) 2. У пациентов с частыми рецидивами или стойкой ЖТ можно оценить целесообразность проведения ускоренной электрокардиостимуляции или общей анестезии. (Уровень доказательности С) 3. Может быть целесообразной модуляция активности нейронов спинного мозга у некоторых пациентов с частыми рецидивами или стойкой ЖТ. (Уровень доказательности С) Желудочковые аритмии и ВСС, обусловленные определенными патологическими состояниями Дисфункция левого желудочка в результате перенесенного инфаркта миокарда Рекомендации Класс I 1. Следует предпринять активные меры лечения при сердечной недостаточности у некоторых пациентов с дисфункцией левого желудочка (ДЛЖ), обусловленной ранее перенесенным инфарктом миокарда и желудочковыми тахиаритмиями. (Уровень доказательности С) 2. Необходимы активные меры лечения при наличии ишемии миокарда у некоторых пациентов с желудочковыми тахиаритмиями.(Уровень доказательности С) 3. Проведение реваскуляризации коронарных артерий показано для снижения риска ВСС у пациентов с фибрилляцией желудочков, при наличии документально подтвержденных убедительных доказательств того, что развитию фибрилляции желудочков непосредственно предшествует острая ишемия миокарда. (Уровень доказательности В) 4. При невозможности проведения реваскуляризации коронарных сосудов и наличии данных о перенесенном инфаркте миокарда и выраженной ДЛЖ основным методом лечения пациентов после реанимации по поводу фибрилляции желудочков должна быть установка ИКД тем пациентам, которым проводят длительную оптимальную медикаментозную терапию, и тем, у кого благоприятный прогноз выживания в течение более года при сохранении хорошего функционального состояния. (Уровень доказательности А) 5. В качестве первичной профилактики рекомендуется применение ИКД для снижения общей смертности путем уменьшения числа случаев ВСС у пациентов с ДЛЖ, обусловленной ранее перенесенным инфарктом миокарда, если после него прошло не менее 40 дней, фракция выброса левого желудочка составляет не более 30-40%, у пациента II или III функционального класса сердечной недостаточности по NYHA, ему проводят длительную оптимальную медикаментозную терапию и у него благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности А) 6. Применение ИКД является эффективной терапией для снижения смертности путем уменьшения числа случаев ВСС у пациентов с ДЛЖ, обусловленной ранее перенесенным инфарктом миокарда, с гемодинамически нестабильной стойкой ЖТ, которым проводят длительную оптимальную медикаментозную терапию и в отношении которых имеется благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности А) Класс ІІа 1. Установка ИКД целесообразна у пациентов с ДЛЖ, обусловленной перенесенным инфарктом миокарда, если после него прошло не менее 40 дней, фракция выброса левого желудочка составляет не более 30-35%, у пациента I функционального класса сердечной недостаточности по NYHA, ему проводят длительную оптимальную медикаментозную терапию и у него благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности В) 2. Применение амиодарона, часто в комбинации с блока-торами β-адренорецепторов может оказать эффект у пациентов с ДЛЖ, обусловленной перенесенным инфарктом миокарда и симптомами ЖТ, устойчивой к терапии блокаторами β-адренорецепторов. (Уровень доказательности В) 3. Лечение соталолом целесообразно для ослабления выраженности симптомов ЖТ у пациентов с ДЛЖ, обусловленной перенесенным инфарктом миокарда, устойчивой к применению блокаторов β-адренорецепторов. (Уровень доказательности С) 4. При применении ИКД целесообразно использование дополнительных методов лечения, включая катетерную абляцию или хирургическую резекцию аритмогенного очага, а также медикаментозную терапию такими средствами, как амио-дарон или соталол, для устранения симптомов, обусловленных частыми эпизодами стойкой ЖТ или фибрилляции желудочков у пациентов с ДЛЖ в результате ранее перенесенного инфаркта миокарда. (Уровень доказательности С) 5. Проведение терапии амиодароном целесообразно для уменьшения выраженности симптомов, обусловленных рецидивирующей гемодинамически стабильной ЖТ у пациентов с ДЛЖ в результате ранее перенесенного инфаркта миокарда, которым нельзя установить ИКД или которые отказались от его имплантации. (Уровень доказательности С) Установка ИКД целесообразна для лечения пациентов с рецидивирующей стойкой ЖТ, перенесших инфаркт миокарда, при нормальной или почти нормальной функции желудочков, которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности С) Класс ІІb 1. Можно оценить возможность лечения катетерной абляцией или амиодароном на фоне применения ИКД для устранения симптомов у пациентов с ДЛЖ, обусловленной ранее перенесенным инфарктом миокарда, и рецидивирующей гемодинамически стабильной ЖТ, если ФВЛЖ составляет >40%.(Уроеень доказательности В) 2. Терапия амиодароном может быть целесообразна у пациентов с ДЛЖ, обусловленной ранее перенесенным инфарктом миокарда, которым показано применение ИКД, как указано выше, но которым нельзя его имплантировать или отказавшимся от его установки. (Уровень доказательности С) Класс III 1. Проведение профилактической терапии антиаритмическими препаратами не показано для снижения смертности у пациентов с бессимптомным течением нестойкой желудочковой аритмии. (Уровень доказательности В) 2. У пациентов с наличием в анамнезе инфаркта миокарда не следует применять антиаритмические средства класса Іс. (Уровень доказательности А) Поражение клапанов сердца Рекомендации Класс I У пациентов с поражением клапанов сердца и желудочковой аритмией следует оценивать состояние и проводить лечение в соответствии с современными рекомендациями относительно каждого отдельного заболевания. (Уровень доказательности С) Класс ІІb 1. У пациентов с пролапсом митрального клапана, тяжелой митральной регургитацией и тяжелой формой желудочковой аритмии эффективность реконструкции митрального клапана или его замены для снижения риска ВСС точно не установлена. (Уровень доказательности С) Врожденные пороки сердца Рекомендации Класс I 1. Пациентам с врожденным пороком сердца, выжившим после остановки сердца, показана установка ИКД после проведения обследования для определения причины остановки сердца и исключения всех обратимых причин такого состояния. Установка ИКД показана пациентам, которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности В) 2. Пациентам с врожденным пороком сердца и спонтанной стойкой ЖТ следует провести оценку гемодинамики посредством инвазивной процедуры и ЭФИ. Рекомендуемые методы лечения включают катетерную абляцию или хирургическую резекцию для устранения ЖТ. При неэффективности указанных методов рекомендуется установка ИКД. (Уровень доказательности С) Класс ІІа 1. Целесообразно провести оценку гемодинамики посредством инвазивной процедуры и ЭФИ пациентам с врожденным пороком сердца, синкопальным состоянием неизвестной этиологии и нарушением функции желудочков. При отсутствии установленных и обратимых причинных факторов целесообразна установка ИКД тем пациентам, кому проводят длительную оптимальную медикаментозную терапию, и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности В) Класс ІІb Можно оценить целесообразность проведения ЭФИ для определения риска стойкой желудочковой аритмии у пациентов с врожденным пороком сердца и парными желудочковыми экстрасистолами или нестойкой ЖТ. (Уровень доказательности С) Класс III Проведение профилактической антиаритмической терапии не показано пациентам с врожденным пороком сердца и изолированными ПЖК при отсутствии симптомов. (Уровень доказательности С) Болезни перикарда Рекомендации Класс I При желудочковых аритмиях, развивающихся у пациентов с болезнью перикарда, следует проводить такое же лечение, как и при таких аритмиях у пациентов с другими заболеваниями, включая установку ИКД. ИКД следует устанавливать пациентам, которым проводят длительную оптимальную медикаментозную терапию, и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности С) Легочная артериальная гипертензия Рекомендации Класс III Обычно не показано проведение профилактической антиаритмической терапии для первичной профилактики ВСС у пациентов с легочной артериальной гипертензией или другой патологией со стороны легких.(Уровень доказательности С) Транзиторные аритмии с обратимым причинным фактором Рекомендации Класс I 1. В соответствующих случаях следует проводить реваску-ляризацию миокарда для снижения риска ВСС у пациентов с остановкой сердца в результате фибрилляции желудочков или полиморфной ЖТ в условиях острой ишемии или инфаркта миокарда. (Уровень доказательности С) 2. За исключением случаев, когда установленной причиной являются нарушения электролитного баланса, обследование и лечение пациентов, выживших после остановки сердца вследствие фибрилляции желудочков или полиморфной ЖТ, и у которых выявлены нарушения электролитного баланса, следует проводить практически так же, как и пациентов, выживших после остановки сердца, но у которых отсутствуют нарушения электролитного баланса. (Уровень доказательности С) 3. Обследование и лечение пациентов со стойкой ЖТ, развивающейся на фоне терапии антиаритмическими средствами или нарушений электролитного баланса, следует проводить так же, как и пациентов с ЖТ без нарушений электролитного баланса или без применения антиаритмических средств. Терапию антиаритмическими средствами или нарушения электролитного баланса не следует рассматривать в качестве единственной причины стойкой мономорфной ЖТ. (Уровень доказательности В) 4. Пациентам, у которых отмечается полиморфная ЖТ в сопровождении удлиненного интервала Q-T, обусловленного применением антиаритмических средств или других препаратов, рекомендовано избегать воздействия любых факторов, ассоциированных с удлинением интервала Q-T. Перечень таких лекарственных средств размещен на веб-сайтах ссылка скрытаи ссылка скрыта. (Уровень доказательности В) Желудочковые аритмии, ассоциированные с кардиомиопатиями Дилатационная кардиомиопатия (неишемическая) Рекомендации Класс I 1. Целесообразно проведение ЭФИ для диагностики тахикардии риэнтри с блокадой ножки пучка Гиса и контроля абляции у пациентов с неишемической дилатационной кардиомиопатией (ДКМ). (Уровень доказательности С) 2. Целесообразно проведение ЭФИ для диагностического обследования пациентов с неишемической ДКМ с длительным сердцебиением, тахикардией с широким комплексом QRS, синкопальным или пресинкопальным состоянием. (Уровень доказательности С) 3. Следует установить ИКД пациентам с неишемической ДКМ и выраженной ДЛЖ, со стойкой ЖТ или фибрилляцией желудочков, кому проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. {Уровень доказательности А) 4. Применение ИКД рекомендуется в качестве первичной профилактики для снижения общей смертности за счет уменьшения случаев ВСС у пациентов с неишемической ДКМ, у которых ФВЛЖ не более 30-35%, II или III функциональный класс сердечной недостаточности по NYHA, которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности В) Класс ІІа 1. Установка ИКД может оказать благоприятный эффекту пациентов с недиагностированной причиной синкопального состояния, значительной ДЛЖ и неишемической ДКМ, которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности С) 2. Установка ИКД может быть эффективной для купирования стойкой ЖТ у пациентов с нормальной или почти нормальной функцией желудочков и неишемической ДКМ, которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности С) Класс ІІb 1. У пациентов с неишемической ДКМ можно оценить целесообразность лечения амиодароном по поводу ЖТ или фибрилляции желудочков (Уровень доказательности С) 2. Можно рассмотреть вопрос об установке ИКД пациентам с неишемической ДКМ, ФВЛЖ не более 30-35%, у кого I функциональный класс сердечной недостаточности по NYHA, которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности С) Гипертрофическая кардиомиопатия Рекомендации Класс I 1. Установку ИКД следует использовать для лечения пациентов с гипертрофической кардиомиопатией (ГКМ), у кого имеется ЖТ и/или фибрилляция желудочков, кому проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более чем 1 года при сохранении хорошего функционального состояния. (Уровень доказательности В) Класс ІІа 1. Установка ИКД может быть эффективной в качестве первичной профилактики ВСС у пациентов с ГКМ, имеющих один или несколько основных факторов риска ВСС (табл. 5), которым проводят длительную оптимальную медикаментозную терапию и у кого благоприятный прогноз выживания в течение более 1 года при сохранении хорошего функционального состояния. (Уровень доказательности С) 2. Терапия амиодароном может быть эффективной у пациентов с ГКМ и наличием в анамнезе стойкой ЖТ и/или фибрилляции желудочков, когда невозможна установка ИКД. (Уровень доказательности С) Класс ІІb 1. Можно рассмотреть вопрос о целесообразности проведения ЭФИ для оценки риска ВСС у пациентов с ГКМ. (Уровень доказательности С) 2. Если невозможна установка ИКД, можно оценить целесообразность применения амиодарона в качестве первичной профилактики ВСС у пациентов с ГКМ, у которых имеется один или несколько основных факторов риска ВСС (см. табл. 5). (Уровень доказательности С) 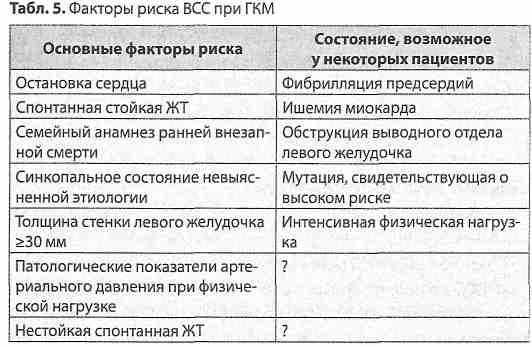 |
