Лекции по факультетской терапии-2 пневмония
| Вид материала | Лекции |
- 1. Модель пациента, 570.67kb.
- Вызванной streptococcus pneumoniae, 911.91kb.
- Календарно-тематический план лекций по факультетской терапии 4 курс (8 семестр) специальность, 119.31kb.
- Лекции по факультетской терапии ревматическая лихорадка (РЛ, Ревматизм, болезнь Сокольского-Буйо), 638.63kb.
- Программа по внутренним болезням и военной-полевой терапии для студентов высших медицинских, 217.53kb.
- Календарно-тематический план лекций по дисциплине: «Внутренние болезни» кафедра факультетской, 110.76kb.
- Аспирационная пневмония: некоторые аспекты этиологии, патогенеза, диагностики и проблемы, 176.64kb.
- На правах рукописи, 547.28kb.
- Учебное пособие может быть использовано для занятий по терапии студентами IV-VI курсов,, 861.98kb.
- Хроническая венозная недостаточность нижних конечностей в практике терапевта, 48.47kb.
ЛЕКЦИИ ПО ФАКУЛЬТЕТСКОЙ ТЕРАПИИ-2
| ПНЕВМОНИЯ ОСТЕОАРТРОЗ (ОА) ХРОНИЧЕСКАЯ ПОЧЕЧЕНАЯ НЕДОСТАТОЧНОСТЬ (ХПН) РЕАКТИВНЫЕ АРТРИТЫ (РеА) ЯЗВЕННАЯ БОЛЕЗНЬ (ЯБ) ГЛОМЕРУЛОНЕФРИТЫ (ГН) ХРОНИЧЕСКИЙ БРОНХИТ (ХБ), дыхательная недостаточность (ДН) РЕВМАТОИДНЫЙ АРТРИТ (РА) ХРОНИЧЕСКАЯ ЛУЧЕВАЯ БОЛЕЗНЬ (ХЛБ) |
ПНЕВМОНИЯ
Высокий процент заболеваемости. Летальность – 16%.
Пневмония – инфекционное заболевание преимущественно бактериальной этиологии, локализующееся дистальнее терминальных бронхиол с наличием внутриальвеолярной экссудации и выраженной в разной степени лихорадкой и интоксикацией.
Классификация отечественная.
| По этиологии | По патогенезу | Клинико-морфологическая | ||||||
| Бактериальные | Пневмококк – 70% Стафилококк – 8% Стрептококк – 3-4% Менингококк Гемофильная палочка Клебсиелла Протей Легионелла Сальмонелла | Вирусные: грипп А, РС-вирус, парагрипп | Микоплазменные | Смешанные | Неизвестной этиологии | Первичная (у здоровых) | Вторичная: Гипостатическая Инфарктная С нарушением бронхиальной проходимости Аспирационная Посттравматическая Послеоперационная Асептически-метастатическая | Крупозная Очаговая Интерстициальная |
| По течению | ||||||||
| Острая (до 6 нед.) Затяжная (> 6 нед.) Хроническая* | ||||||||
| По функциональным изменениям | ||||||||
| ДН 0 – III | ||||||||
- - периодически повторяющиеся острые воспаления на фоне локального пневмосклероза в одном и том же участке легкого.
Классификация ЕРО (Европейского Респираторного общества).1992.
- Пневмония у больных в тесно взаимодействующих коллективах (внебольничная, домашняя) (пневмококк, микоплазма, хламидии, легионелла, гемофильная палочка, вирусы).
2. Пневмония у больных с тяжелыми соматическими заболеваниями (пневмококк, стафилококк, гемофильная палочка, грам-отрицательные микроорганизмы).
3. Нозокамиальная пневмония (госпитальная) – пневмония, возникшая через 2 и более суток после поступления в стационар (грам-отрицательная флора, стафилококк).
4. Пневмония у больных с иммунодефицитом (грам-отрицательная флора, грибы пневмоциста, цитомегаловирус).
Патогенез
Пути проникновения микроорганизмов в легкие:
1.ингаляционный
2. аспирационный
3. гематогенный
4. контактный
Факторы защиты легких:
Механические:
-фильтр носоглотки;
-аэродинамическая фильтрация (рефлексы – чих, кашель, бронхоспазм, надгортанник);
-реснитчатый эпителий и слизь.
Иммунные:
-Ig A (секреторный) – особенно в верхних дыхательных путях, противовирусная защита;
-Ig G – препятствует фиксации бактерий, вызывая их опсонизацию, агглютинацию и лизис, активирует систему комплемента, хемотаксис нейтрофилов и макрофагов.
-система комплемента – воздействует на клеточные мембраны, вызывает продукцию гистамина, хемотаксис лейкоцитов, нейтрализацию вирусов, связан с системой свертывания крови и фибринолиза
-система клеточного иммунитета. CD4 и CD8. CD4/CD8 <1 – пневмония вирусной этиологии, CD4/CD8 = или CD4/CD8 > 1 – пневмония бактериальной этиологии.
Неспецифической защиты:
-лизоцим; -интерферон; -лактопирон; -ингибиторы протеаз; альвеолярные макрофаги и сурфактант.
Болезнь возникает при снижении защитных факторов.
Токсические, гипоксические и инфекционные факторы создают условия для усиления окисления липидов клеточных стенок, активируют эндогенные фосфолипиды, ингибируют антиоксиданты, что приводит к образованию перекисей, гидроперекисей, жирных кислот, которые вызывают повреждение альвеолоцитов.
Предрасполагающие факторы к развитию пневмонии:
-частые ОРВИ – «лысые пятна»;
-алкоголь;
-иммунодефицит;
-мозговые нарушения;
-передозировка лекарственных препаратов, особенно гидрокортикостероидов (ГКС) и цитостатиков;
-возраст;
-травмы;
-авитаминозы;
-вдыхание токсических веществ;
-курение;
-неспецифические факторы (стресс, переохлаждение);
-истощающие заболевания.
Схема патогенеза
- развитие инфекционного процесса (главное – кто и сколько их).
- нарушение проходимости сегментарного бронха в очаге поражения.
- нарушение гуморального и клеточного иммунитета.
- миграция гранулоцитов в очаг воспаления и высвобождение ими лизосомальных ферментов.
- нарушение микроциркуляции.
- нарушение антиоксидантной защиты.
Патанатомия
Крупозная пневмония:
У пневмококков нет факторов агрессии – они сапрофиты глотки – проникают дистальнее бронхиол и повреждают мембраны микробный отек пораженного участка размножение под защитой слизи через поры Кона и каналы Ламбера на соседние участки до плевры (плевропневмония). Стадия прилива, красного опеченения, серого опеченения и обратного развития – не четко. Исход инфекции зависит от 1) скорости размножения и вирулентности и 2) напряженности фагоцитоза. Из легких микроорганизмы через ворота проникают в лимфоузлы (ЛУ) (вторая линия защиты) через грудной лимфатический проток бактериемия.
Бронхопневмония.
Спускание инфекции дистальнее терминальных бронхиол закупорка ателектаз вторичная инфекция.
Клиника
- Легочные проявления:
-кашель, покашливание (крупозная – через 1 – 2 суток, бронхопневмония – сразу после начала заболевания);
-мокрота;
-боль в грудной клетке:
--миалгия, межреберная невралгия,
--плеврит;
-одышка:
--ДН,
--рефлекторно на кашель;
-уплотнение легочной ткани:
--усиление голосового дрожания,
--притупление перкуторного звука,
--бронхиальное дыхание,
--крепитация;
-плеврального выпота:
--тупость при перкуссии, косая верхняя граница по линии Демуазо;
-ателектаз:
--резкое ослабление или отсутствие везикулярного дыхания.
2. Внелегочные проявления:
-лихорадка:
--гектическая,
--литическая;
-ознобы, потливость;
-миалгии, головная боль – интоксикация;
-герпес назалис, лабиалис;
-кожная сыпь, поражение слизистых;
-спутанность сознания;
-диарея;
-желтуха – интоксикация.
Лабораторные данные
Кровь:
Нейтрофильный лейкоцитоз со сдвигом влево вплоть до юных (миелоциты и метамиелоциты) форм, токсическая зернистость нейтрофилов, лимфопения (неблагоприятный признак), А-эозинофилия, ускорение СОЭ;
Увеличение 2- и -глобулинов, появление CR-белка, повышение ЛДГ3. При деструктивных процессах – повышение суммарных липидов.
Моча:
Лихорадочная альбуминемия, эритроциты.
Мокрота, рентген.
Осложнения пневмонии
- Гнойно-воспалительные:
-абсцесс
-гангрена
-пара- и метапневмонические плевриты
-пиопневмоторакс
-перикардит
-менингит
-другие очаги хронической инфекции
-сепсис
2. Обусловленные интоксикацией:
-инфекционно-токсический шок
-коллапс
-инфекционно-токсическая почка
-инфекционно-токсический гепатит
-острый некроз
-ДВС-синдром
3. Иммунно-воспалительные:
-миокардиты
-васкулиты
4. ОДН
5. Шоковое легкое (токсический отек)
- Острое легочное сердце
Особенности течения
- Крупозной пневмонии:
Острое начало, среди полного здоровья, t 39 – 40 С, однократный озноб, кашель на 2 день, сухой со ржавой мокротой, боли в грудной клетке, герпес симплекс, гиперемия щеки на стороне поражения, бледность носогубного треугольника, вынужденное положение на больном боку.
В дебюте притупление перкуторного звука, усиление голосового дрожания, ослабление везикулярного дыхания, шум трения плевры, крепитация indox, отставание в дыхании. Затем усиление голосового дрожания, перкуторная тупость, бронхиальное дыхание. Потом крепитация redox, ослабление симптомов.
2. Бронхопневмонии:
Постепенное начало, t С, симптомы интоксикации, миалгия, невралгия, кашель сухой, с мокротой, одышка, познабливание. Тяжесть состояния определяется распространенностью процесса. Участки притупления, сухие и влажные звонкие хрипы.
3. Стафилококковой пневмонии:
а) легочно-абсцедирующая форма – множество гнойников. Интоксикация, септическая лихорадка;
б) легочно-плевральная форма – см. а) плюс пневмо- или пиопневмоторакс;
в) буллезная форма – образование полостей более 1 см – подсасывание воздуха в абсцесс.
Стафилококк выделяет некротоксин, плазмокоагулазу, гиалуронидазу, что приводит к образованию абсцесса. Распространяется гематогенно, брохогенно.
4. Легионеллезной пневмонии:
Фактор риска – земляные работы, проживание возле водоемов, кондиционирование.
Тяжелое течение, относительная брадикардия, признаки внелегочного поражения:
- диарея
- увеличение печени
- желтуха
- трансаминаз
- мочевой симптом
- энцефалопатия.
Долевое затемнение в нижних отделах, выпот. Смерть обычно наступает на 7 день болезни при явлениях печеночно-почечной недостаточности или инфекционно-токсического шока.
5. Микоплазменной пневмонии:
Начало – ОРЗ: t C, интоксикация субфебрилитет с упорным кашлем. Миалгия, конъюнктивит, гемолитическая анемия.
- Клебсиелезной пневмонии:
Фактор риска – хронический алкоголизм, сахарный диабет. Начало как у крупозной. Продолжение как у стафилококковой мокрота с запахом горелого мяса.
4. Вирусной пневмонии:
Чаще – в комбинации со стафилококком. Интоксикация, светобоязнь, слезотечение + признаки бактериальной инфекции.
Лечение
- ранняя диагностика и определение показаний к госпитализации
- назначение антибактериальных средств
- дренирование очага воспаления
- классификация
- адекватная оксигенация
- адекватная вентиляция
- иммунокоррекция
- лечение осложнений
Показаниями к госпитализации являются:
-тяжелая и осложненная пневмония
-сопутствующие заболевания
-возраст старше 60 лет
-отсутствие эффекта от антибактериальной терапии в течение 3 дней
-невозможность лечения дома
-неуверенность в диагнозе.
Антибиотик должен быть 1. Длительность его применения – 3 дня после нормализации температуры при нормализации лейкоцитарной формулы.
Макролиды – 12 – 14 дней. До 21 дня при иммунодефицитах.
Если не попал – через 48 – 72 часа смена препарата.
Критерии эффективности
- снижение температуры
- интоксикации
- улучшение общего состояния больного
- изменение степени гнойности мокроты
- динамика аускультативных данных
Показания к комбинации антибиотиков:
- тяжелое течение при неизвестном возбудителе
- на фоне иммунодефицита
- у пожилых
- микробная ассоциация
Комбинации: Полусинтетический пенициллин + аминогликозид (гентамицин). Если есть анаэробная флора – метранидазол, трихопол.
Детоксикация: на 1 градус повышения температуры 1 л жидкости.
Коррекция иммунного статуса (первичный иммунодефицит, пожилой возраст, тяжелое течение, затяжное течение): Т-активин, тимолин, зиксалин, интерглобин, эндобулин, сандоглобулин.
Коррекция микроциркуляции: гиперкоагуляция – антикоагулянты (гепарин, трексан, курантил, тиклид, аспирин), коагулопатия – гордокс, трасилол, плазма.
Антиоксиданты – аскорбиновая кислота, токоферол, АЦЦ
Лечение ДН: Дистресс-синдром – ГКС, мочегонные, кардиотоники.
ОСТЕОАРТРОЗ (ОА)
До 60%, чаще женщины.
Остеоартроз (ОА) – хроническое прогрессирующее заболевание суставов, характеризующееся дегенерацией суставного хряща и структурными изменениями субхондральной пластинки.
Факторы риска
- наследственная предрасположенность
- физический стресс
- травма
- обменные нарушения (ожирение, сахарный диабет)
- поражение сосудов нижней конечности (варикозная болезнь)
Хрящ
- клетки хондроциты
- межклеточное вещество (хрящевой матрикс): вода (75%) и белки – коллагены и протеогликаны (ПГ)
Патогенез
Нарушение синтетической функции хондроцитов разрывы коллагена концентрации хондроитинсульфата в хрящах и межпозвоночных дисках ПГ связывают меньше воды хрящевой матрикс становится менее упругим содержание хондроитинсульфата и гиалуроновой кислоты расщепление матрикса высыхание хряща эрозии, язвы остеофитоз
Клиника
Заболевание относительно доброкачественное
- стартовые боли в суставах, после физической нагрузки, не сильно интенсивные, вначале артралгия
- поражение коленного, тазобедренного суставов. На кисти – дистальные межфаланговые суставы кисти. Образуются узелки Гебердена
- воспаление гипертермия, функции, объема
Диагностика
Кровь – при обострении – СОЭ, CR-белка; Lc (лейкоциты) не характерно
Синовеальная жидкость – Lc
Рентген – поздние симптомы (более 6 месяцев)
Диагностические критерии
- боли в суставах в конце дня, в первую половину ночи – 1 ЕД
- боли в суставах после физической нагрузки, исчезающие в покое – 2 ЕД
- деформация суставов за счет остеофитов (узелки Гебердена) – 4 ЕД
- Рентгенологически – сужение суставной щели – 2 ЕД
- Рентгенологически – остеосклероз суставной поверхности – 4 ЕД
- Рентгенологически – остеофиты – 6 ЕД
Диагноз определенный –
 8 ЕД
8 ЕДДиагноз вероятный – 4 – 7 ЕД
Рентгенологические стадии ОА
0 стадия – нет изменений на рентгенограмме (до полугода)
1 стадия – сужение суставной щели до 50%
2 стадия – сужение суставной щели более 50%
3 стадия – слабая ремодуляция костей (остеофиты, субхондральный остеосклероз, регионарный остеопороз)
4 стадия – средняя ремодуляция костей (остеофиты, субхондральный остеосклероз, регионарный остеопороз)
5 стадия – выраженная ремодуляция костей (остеофиты, субхондральный остеосклероз, регионарный остеопороз)
Для постановки диагноза необходимо:
- анамнез
- осмотр
- общий анализ крови (CR-белок), рентген, артроскопия, сцинтиграфия, КТ
Дифференциальный диагноз
- реактивный артрит
- ревматоидный артрит
- подагра
- диффузные заболевания соединительной ткани, ревматизм
- туберкулез
Артрит суставов стоп – hallux valgus
Лечение
I Базисные препараты:
- Хондропротекторы:
-структум
-глюкозамин хондроитин
-рулеалон
-артеропорон
-алфлутон
Необходимо их длительное применение для оценки их эффективности (до полугода)
- НПВП (неспецифические противовоспалительные препараты):
-вольтарен (диклофенак)
-индометацин
-пироксикам
- Препараты, улучшающие микроциркуляцию в субхондральной кости:
-трентал
-ксантинол-никотинат
-вобензим
- ГКС (внутримышечно и/или парентерально по строгим показаниям):
-дипроспан
-кеналог
II Оперативное лечение
-эндопротезирование суставов
III Локальная терапия воспалительного процесса
-местно:
мази с НПВП
компрессы с димексидом
-иглорефлексотерапия
-физиотерапевтическое лечение
IV Реабилитация больных
-ЛФК, массаж
-специальные программы
V Санаторно-курортное лечение
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ХПН)
ХПН – клинико-лабораторный синдром, обусловленный необратимым уменьшением числа и массы функционирующих нефронов, прогрессирующий в связи с основным заболеванием или независимо от первопричины в срок от 2 – 3 лет до нескольких десятилетий.
Азотемия – азотсодержащих веществ в плазме (при декомпенсированной ХПН).
Уремия – совокупность клинико-лабораторных признаков терминальной ХПН
Острая почечная недостаточность (ОПН) – кратковременное и обратимое нарушение функций почек.
Быстро прогрессирующая почечная недостаточность (ПН) – подострая ПН – синдром ПН до стадии уремии, прогрессирующий от нескольких месяцев до 1 – 2 лет.
Причины ХПН
- первичное поражение клубочков
-гломерулонефрит
- поражение клубочков и интерстиция почки при системных заболеваниях соединительной ткани и васкулитах
-синдром Бегинера
-синдром Гудпасчура
- сосудистые заболевания
-артериальные гипертензии (АГ) различной этиологии
- инфекционные заболевания почек
-хронический пиелонефрит
-сифилис почки
-туберкулез почки
-поражение почки вирусами HBV, HCV
-поражение почки при малярии
- нефропатия при нарушении обмена веществ
-сахарный диабет
- нефропатия от экзогенной интоксикации, в т. ч. лекарственное поражение почки
-анальгетическая почка
-героиновая почка
-поражение тяжелыми металлами
- врожденные заболевания почек
-поликистоз
-гипо- и аплазия
- обструктивные заболевания мочевыводящих путей
-МКБ (мочекаменная болезнь)
-аденома простаты
-стриктуры
Частота заболеваемости увеличивается с возрастом. Профиль заболеваемости:
- Гломерулонефрит – 25%
- Урология – поликистоз, хронический пиелонефрит
- Диабетическая патология
- АГ
- Лекарственная почка
- Неясной этиологии (выявлено в стадии уремии)
Морфология
размеров и массы почек, истончение паренхимы, зернистость поверхности (сморщенная почка) – разрастание соединительной ткани почки гломерулосклероз облитерация капилляров клубочка из-за пролиферации мезангиума, отложения мезангиального матрикса (коллаген 4 и 5 типов, протеогликаны, хондраитинсульфат) инфильтрация клубочков макрофагами (Mph), атрофия эпителия канальцев. В интерстиции – пролиферация фибробластов, отложение коллагена, инфильтрация Mph. Кроме атрофированных и склерозированных клубочков в почке имеются и нормальные и гипертрофированные клубочки.
Механизмы прогрессирования гломерулосклероза
В 70-х годах Бренер показал в опытах на крысах, что при субтотальной нефрэктомии развивается вначале гипертрофия интактных клубочков, а затем их гломерулосклероз.
При массы действующих нефронов возникает адаптивная внутриклубочковая гипертензия удельная скорость кровотока на 1 нефрон (гиперперфузия), а также активация юкстагломерулярного аппарата увеличение удельной фильтрации (гиперфильтрация). В результате:
- возникает стресс давления на эндотелий клубочка (повреждение) местная агрегация тромбоцитов (Trc) нарушение клубочкового кровотока из Trc и эндотелия – факторы роста пролиферация эндотелия.
- гиперфильтрация БАВ-митогенов (ИЛ 1, факторы роста, трансформирующий фактор роста В, АТ II, цитокины, эндотелины, ЛПНП) в почку пролиферация мезангия, фибробластов образования коллагена и мезангия матрикса облитерация клубочка.
- вазоконстрикция ишемия повреждение интерстиция.
Процесс развития АГ ускоряется:
- внутриклубочковой гипертензии
- системной АГ
- внутриклубочковой коагуляции.
Метаболические факторы:
- Гиперлипидемия
- Гиперурикемия
- Гиперфосфатемия
- Гиперфосфатурия
А также – при протеинурии, белковом питании.
Основные клинико-лабораторные синдромы и их патогенез
Клубочек: фильтрация экскреция
Канальцы: поддержание водно-электролитного баланса и гомеостаза
Секреция: эритропоэтины, простогландины (PG), кинины
Фильтрация
В N – 90 – 125 мл/мин. экскреция , если фильтрация уменьшена в половину
А) белковых продуктов в моче:
-мочевина (80%)
-креатинин
-метилгуанидин
-аммиак и цианиты
-АК
-олигопептиды (средние молекулы)
-полипептиды
--инсулин
--глюкагон
--парат-гормон
--гормон роста
--Na-уретический гормон
--пролактин
--ЛГ (лютеинизирующий гормон)
А) нуклеиновых продуктов в моче:
-мочевая кислота, ураты
мочевины выделение ЖКТ уремическая гастроентеропатия, кристаллы на коже уремическая пудра зуд, запах мочи.
Метаболические эффекты гиперазотемии
- азотемический псевдодиабет – утилизации глюкозы (блок рецепторов к инсулину при уровне инсулина)
- нарушение липидного обмена – триглицеридемия (атерогенна)
- нарушение трансмембранного транспорта калия (К+) и натрия (Na+) внутриклеточного Na+ гипергидратация; К+ потеря К+
- гипотермия
Канальцы:
Нарушение реабсорбции, разведения мочи, канальцевой секреции удельного веса мочи гипостенурия (больше удельного веса плазмы) изостенурия (равен удельному весу мочи = 1010 – 1011) прозрачная моча (задержка урохромов). Возникают монотонный диурез, никтурия, полиурия (до 2 – 3 литров), полидипсия. В терминальных стадиях свойственна олиго-, анурия резкие нарушения водно-электролитного баланса.
Водный: при потерях жидкости нет реабсорбции гипогидратация, при диуреза гипергидратация.
Na+: – нарушение реакции на резкую потерю Na+ гипонатриемия. В терминальных стадиях – гипернатриемия.
К+: нормальный при скорости канальцевой фильтрации (СКФ) более 20 – 25 мл/мин. При полиурии – гипокалиемия. СКФ менее 10 – 15 мл/мин. – задержка К+ (гиперкалиемия).
Причины ранней ХПН
- усиленное потребление белков
- быстро нарастающий ацидоз
- острая блокада синтеза альдостерона: ингибиторы АПФ, антагонисты альдостерона, НПВП.
КЩР: в норме, при сдвиге рН в кислую сторону выведение Н+ компенсированный метаболический ацидоз декомпенсированный метаболический ацидоз.
Р/Са: СКФ менее 30 мл/мин. задержка Р гиперфосфатемия гиперфосфатурия прогрессия парат-гормон.
При гемодиализе возможна гиперкальциемия образование кальцинатов вне костей.
Внепочечные изменения
- почечные остеодистрофии:
-остеопороз
-остеомаляция
-фиброзный остеит
- анемии:
-нарушение синтеза эритропоэтина почкой нормохромная нормоцитарная анемия
-дефицит железа в результате:
--нарушения всасывания
--кровотечение
--пища, содержащая мало железа
-фолиевая кислота
-гемолиз в результате микроангиопатии
- ЖКТ:
-анорексия
-тошнота, рвота
-гастриты:
--эрозивный
-желудочно-кишечное кровотечение (ЖКК)
-поносы
-запоры
-стоматит
-хиелит
-глоссит
-гепатит
-асептический перитонит
- кожа:
-бледность с грязно серо-коричневым оттенком (анемия + урохром)
-сухая
-расчесы (ураты)
-азотемическая пудра
-подкожные кровоизлияния
- кости:
-остеодистрофия (см. выше)
-боли в костях
-патологические переломы
-рентгенологические признаки
- суставы:
-уремическая подагра ( мочевой кислоты)
- мышцы:
-проксимальная миопатия
-мышечная слабость, судороги (нарушение электролитного обмена)
- НС: полинейропатия
-парестезии
- чувствительности
-энцефалопатия:
--сонливость
--вялость
--заторможенность
--апатия
--кома (характерно дыхание Кусс-Мауля)
- ССС:
-АГ ( Na+, ренина, нейрогормонов, PG, кининов почки)
-гипертоническое сердце (гипертрофия – ГТ левого желудочка – ЛЖ) нарушение диастолической функции нарушение систолической функции
-сердечная недостаточность (СН) – в терминальной стадии + нарушение водно-электролитного баланса К+
-аритмии, блоки проводимости
-уремический перикардит: ST + шум трения перикарда
- кровь:
-анемия
-нарушение свертываемости:
--гипо- и/или гиперкоагуляция ДВС
-Lc в норме или снижены (терминальная стадия)
-Trc
- иммунитет:
-иммунодефициты
--вторичные инфекции
- эндокринная система:
- пролактина:
--аменорея
--импотенция
--гинекомастия
Классификация
I. Латентная стадия: СКФ более 50 мл/мин., креатинин в норме, удельная плотность 1025, количество мочи не изменено
II. Компенсированная стадия (полиурическая): СКФ 25 – 50 мл/мин., креатинин 3,33 – 72,0, гипостенурия 1022, полиурия. Полидипсия, анемия, остеодистрофия, полинейропатия, гипокалиемия, гипонатриемия, дегидратация.
III. Декомпенсированная стадия (уремическая): СКФ 10 – 25 мл/мин., креатинин более 710 мкмоль/л, изостенурия, поли- олигурия. Внепочечные изменения смотри выше соответствующий раздел.
IV. Терминальная стадия: СКФ менее 10 мл/мин.
Функциональные пробы
- Определение СКФ (проба Ройберга)
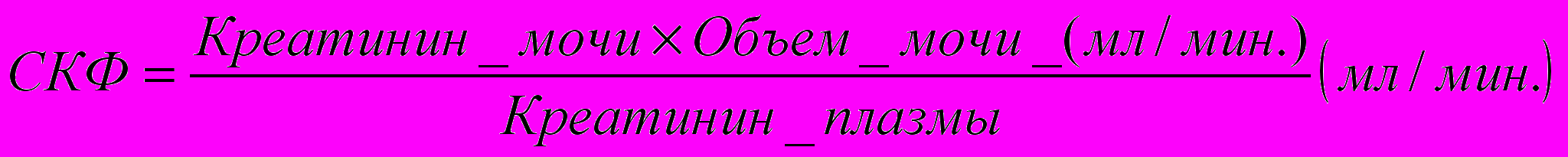
В норме СКФ 91 – 130 мл/мин.
- Оценка реабсорбции:
После ночи удельный вес не менее 1025
Можно пробу по Земницкому: каждые 3 часа в разные банки определение удельного веса в каждой, его колебания, суточный, ночной и дневной диурез
Проба с сухоядением.
- БХ крови: мочевина, креатинин, Na+, К+, Сa2+, Р, Mg2+, рН, ВД.
- Моча – цилиндры.
- УЗИ, Сцинтиграфия - размеров, толщины паренхимы.
Могут быть экстраренальные провокаторы ХПН
- АД (резко)
- СН
- обструкция мочевыводящих путей
- инфекции мочевыводящих путей
- беременность
Диагноз: основное заболевание. ХПН, стадия, основная клиника.
Лечение
- консервативное
- гемодиализ
- трансплантация почки
Консервативное
Цели:
- замедление прогрессирования ХПН
- улучшение качества жизни
Принципы:
- лечение основного заболевания
- профилактика провоцирующих факторов:
-ограничение белка в питании: I – 1 – 1,2 г/кг массы; II – 0,8 – 1 г/кг; III – 0,6 – 0,8 г/кг. При этом содержание животных белков не менее 40%
--кетосерил – 4 – 8 таб. 3 раза в сутки
-гиперкалорийность питания – не менее 35 – 50 ккал/кг в сутки
--углеводы и жиры
-коррекция гиперлипидемии
--статины
-лечение АГ
--показаны ингибиторы АПФ, обладающие нефропротективными свойствами – внутриклубочковую гипертензию, уменьшенные дозы, для фазиноприла – обычные дозы (не выводится почками)
--диуретики. Калийсберегающие нежелательны
-лечение СН
--сердечные гликозиды ½ дозы через день – два
- протеинурии
--ингибиторы АПФ
-ограничить нефротоксические факторы
--НПВП
--АБ (особенно аминогликозиды)
--ограничить проведение экскреторной урографии
- профилактика нарушений водно-электролитного баланса:
-расчет потребления воды = объем диуреза + 400 – 500 мл
-при сохраненном диурезе нормальное потребление Na+
-если СФК 20 – 25 мл/мин. – К+ нормальный. При гиперкалиемии ионообменные смолы перорально, исключение калийсодержащих продуктов.
-ацидоз щелочные воды, гидрокарбонат Na+ – 1 – 4 г/сут
-остеодистрофия Р, Al внутрь – плохо
--реногель - всасывание Р
--препараты Са2+: СаСО3 0,5 – 2 г, липокальцит
--тиреоэктомия
-анемия – синтетические эритропоэтины:
--эпрекс, эпомакс, эпокрил – по 25 – 50 МЕ 2 – 3 раза в неделю в/в под контролем АД и Hb
--анаболические стероиды
--препараты железа
--фолиевая кислота
гемотрансфузия противопоказана
-азотемия
-- белка
-- калорийности
--анаболики – ретаболил 5% – 1 мл 1 раз в 2 – 3 недели
-- водной нагрузки – осмослабительные (сорбитол), энтеросорбенты (активированный уголь, поливинилпироллидон – энтеродез, пироксикам), ионообменные смолы (леспенетрил, респефлен), перитонеальный диализ (осможидкость вводится в брюшную полость, затем эвакуируется) – показан при III стадии, но не более чем на 2 – 3 года (опасность перитонита, склероз брюшины).
Показания к гемодиализу:
- СКФ менее 10 мл/мин.
- стойкое диуреза менее 700 мл
- креатинина плазмы более 1000
- уремический перикардит, нарастающая энцефалопатия.
