Особенности эпидемиологии и вторичной профилактики нарушений ритма сердца у водителей транспорта 14. 00. 05 внутренние болезни
| Вид материала | Автореферат диссертации |
- Федеральный детский центр диагностики и лечения нарушений ритма сердца, 103.08kb.
- Календарно-тематический план лекций по дисциплине «Внутренние болезни» 3 курс (6 семестр), 51.68kb.
- Патогенез нарушений ритма сердца при инфаркте миокарда, 369.49kb.
- Макаров Л. М. Клиническое значение изменений циркадного ритма cердца при холтеровском, 108.96kb.
- Диагностика и лечение нарушений ритма сердца в Окружном кардиологическом диспансере, 72.79kb.
- Программа №4 санаторно-курортного лечения больным с ишемической болезнью сердца: стенокардией,, 41.79kb.
- Клинико-генетическое прогнозирование риска развития ишемической болезни сердца 14., 572.45kb.
- Гендерные особенности гипертонического ремоделирования сердца 14. 01. 04 Внутренние, 439.71kb.
- Клиническая электрофизиология и интервенционная аритмология томск, 24-25 мая 2012, 10.6kb.
- «Нарушения ритма сердца у новорожденных детей», 18.33kb.
Особенности клиники НРС среди мужчин и женщин обеих групп, профессиональная работоспособность. В результате специального клинического и инструментального обследования выборки мужчин и женщин обеих групп, анализа анамнестических данных частота НРС среди водителей мужчин (76,5 %) и женщин (61,9 %) оказалась выше при сравнении с аналогичными данными в КГ – 51,7% у мужчин и 37,5% у женщин.
Основные причины аритмий у мужчин и женщин ВТ продемонстрированы на рисунке.
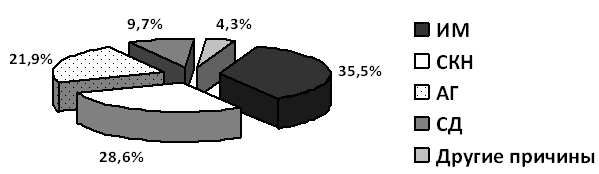
Рис. Структура основных причин НРС (%)
Видно, что ИБС – ИМ (35,5%), СКН (28,6 %), АГ (21,9%) и СД 2 типа (9,7 %) были основными причинами НРС у водителей транспорта; другой генез (пороки сердца, кардиомиопатии) определен в остальных 4,3 % наблюдений.
Показательно, что уровень информированности о наличии НРС у мужчин и женщин ВТ был достоверно ниже (43,8 и 51,4%) сравнительно с КГ (66,7 и 76,7%). Среди ВТ мужчин и женщин НРС чаще сочетались с ЭТИМ (49,4%), чем в КГ (29,3%). Наряду с этим, частота пограничных нервно-психических расстройств (ПНПР), в т.ч. тревоги и депрессии, оказалась выше в ОГ (85,4 % среди мужчин и 88,6 % среди женщин), чем в КГ – 64,6 и 70,6 % соответственно (р<0,01). При сравнении усредненных профилей СМОЛ отмечено повышение по шкалам «невротической триады»: ипохондрии (64,3), депрессии (74,2), истерии (63,0). Самым частым оказалось ипохондрическое состояние с тревожными расстройствами (28,6%). Это обстоятельство вкупе с другими, по видимому, предопределило достаточно высокую частоту выявления клинически выраженных симптомов аритмий, субъективно плохо переносимых, у 77,3 и 68,4 % ВТ мужчин и женщин соответственно по сравнению с КГ (40,0 и 36,4 %), с нарушениями гемодинамики (48,0 и 45,7 % в ОГ; 31,2 и 23,5 % в КГ), а также «немых» вариантов НРС у ВТ (54,2 и 45,7 %), при сравнении с лицами неводительских профессий – 37,5 и 35,3 % (р<0,01). Кроме этого, состояние профессиональной работоспособности у первых характеризовалось снижением операторских качеств, о чем свидетельствовали результаты ПФТ: у ВТ с НРС без изменений гемодинамики отмечено достоверное замедление скорости латентной (1,7940,087) и моторной (0,3740,096) реакции, а также СДО (20,920,85) по сравнению с аналогичными параметрами здоровых ВТ. В то же время, среди ВТ с пароксизмальными формами НРС наблюдались более выраженные отклонения этих параметров – 1,8970,146 (латентный), 0,4961,087 (моторный), 23,141,06 (СДО). В сочетании с АГ I и II ст. и СД 2 типа отмеченные изменения системы оперативного реагирования достигали максимальных величин – до 1,9970,137 – 2,1340,078, 0,5980,09 – 0,6240,094, 24,871,04 – 25,840,94 – латентный, моторный периоды и СДО соответственно. Эти данные документируют негативные изменения профессиональной работоспособности (повышение вероятности принятия ошибочных решений в связи с расстройствами корково-подкорковых взаимоотношений, снижение БДД и возрастание риска ДТП).
Итак, характерными чертами клинической картины НРС можно считать их высокую частоту и сочетание с ЭТИМ, значительный процент асимптомных форм, комбинацию с ПНПР, достоверное угнетение ПЗФиК.
Фармакотерапия мужчин водителей транспорта с НРС. В исходном состоянии у ВТ с НРС и АГ наряду с частыми головными болями, сердцебиением, болями в области сердца, раздражительностью и возбудимостью, неустойчивостью настроения, бессонницей, повышенной утомляемостью, отмечены значительные уровни САД и ДАД – 196,7±4,2 и 102,5±3,4 мм рт.ст. соответственно, выраженные отклонения суточного профиля АД у 75,0 % водителей, ЭТИМ, в том числе в сочетании с НРС – у 50,0 и 66,7 % обследованных лиц. Заслуживает внимания частота «немых» ЭТИМ (45,5 %) и аритмий сердца (54,2 %), что подчеркивает практическое значение СМ ЭКГ в рамках мониторинга ВТ. Безболевые ЭТИМ и НРС в значительной степени определяют кардиоваскулярный риск, имеющий особое значение для лиц, управляющих транспортными средствами (Рябыкина Г.В. с соавт., 2002; Радзевич А.Э. с соавт., 2006; Попов В.В., Радзевич А.Э., 2007).
Cравнительный анализ результатов ПФТ ВТ с НРС и АГ после купирования приступов пароксизмальной тахикардии, ФП через 3, 6 и 10 дней обнаружил независимо от характера сердечной аритмии высоко достоверные различия (р<0,001) ПЗФиК наблюдавшихся ВТ от аналогичных показателей как здоровых, так и ВТ с АГ I и II ст. В течение первых 10 дней после успешной антиаритмической терапии наблюдалось значительное восстановление основных параметров системы оперативного реагирования шоферов, на что указывали уменьшение времени латентного (до 1,694±0,087), моторного (до 0,356±0,096) периодов сложной реакции и СДО (до 22,02±0,85). Отмечены индивидуальные различия в тенденции к восстановлению системы оперативного реагирования от 6 до 14 дней после купирования приступа аритмий сердца. Это означает, что принятие экспертного решения о состоянии ВТ с НРС и его профессиональной пригодности должно быть обеспечено объективной оценкой операторских функций с помощью ПФТ в динамике. Даже в случаях преходящих аритмий сердца возвращение лиц к управлению транспортом целесообразно только после специального тестирования. Комплексная оценка результатов до и после фармакотерапии небилетом обнаружила: во-первых, улучшение самочувствия и снижение (p<0,05<0,01) средних CАД и ДАД до 139,8±4,1/88,3±3,6 мм рт.ст., восстановление показателей суточного профиля АД у 69,4 % ВТ, сокращение частоты ЭТИМ (в 1,9 раза) и НРС (в 2,5 раза); во-вторых, из 19 ВТ с пароксизмами аритмий пропафенон (разовая доза 600 мг) восстановил ритм у 78,9 % через 2 часа, а у остальных 21,1 % – через 12 часов после повторной дозы (300 мг). Заключительное ПФТ, несмотря на благоприятную клинико-гемодинамическую динамику изученных показателей установило стабилизацию измененных («угнетенных») ПЗФиК у всех ВТ с НРС, которые сохранялась до 14 дней после купирования аритмий сердца. В остальных случаях применение небилета у ВТ с АГ I и II ст. сопровождалось достоверным (р<0,05) улучшением системы оперативного реагирования индивида, что имеет практическое значение для обеспечения БДД.
Фармакотерапии женщин водителей транспорта с НРС. До лечения у ВТ с НРС и АГ I и II ст. регистрировались характерные жалобы, изменения общеклинического и психологического статуса, результатов дополнительного (СМАД, ЭКГ, ПФТ). ПЗФиК ВТ с НРС и АГ достоверно отличались от параметров здоровых женщин-водителей (р<0,001). Осуществленное лечение больных НРС в сочетании с АГ одновременно с улучшением общесоматического статуса женщин выявило динамику основных параметров СМАД и ЭКГ, ПФТ, формирующую терапевтический результат комплексной терапии. В 1-й группе ВТ к середине лечения (5-6 неделя) трандолаприлом благоприятные изменения клинико-гемодинамических показателей достигли достоверных (p<0,05) величин: выявлены снижение средних дневных САД (от 179,81,27 до 135,61,45 мм рт.ст.) и ДАД (от 98,91,21 до 84,71,20 мм рт.ст.), тенденция к восстановлению параметров суточного профиля АД
(50,0 %); восстановление и/или улучшение параметров сохранились до окончания курса лечения (12 недель). Установлено также сокращение ЭТИМ и частоты НРС соответственно в 66,7 и 62,5 % случаев. Побочные эффекты отмечены у 16,7 % женщин ВТ – вялость, утомление, сонливость. В этой группе целевые уровни достигнуты в 83,3 % наблюдений. Повторное ПФТ зарегистрировало угнетение системы оперативного реагирования у 88,9 % лиц, что требует контрольной оценки операторских реакций перед возвращением к прежней деятельности. Во 2-й группе улучшение состояния достигло максимума с 3-4 недели. К окончанию фармакотерапии небилетом установлены достоверная динамика средних дневных САД (от 179,11,37 до 134,31,1 мм рт.ст.) и ДАД (от 98,91,3 до 83,91,3 мм рт. ст.), восстановление основных параметров суточного профиля АД (66,7 %), достоверное сокращение ЭТИМ (на 76,9 %) и НРС (на 72,2 %), а также улучшение системы оперативного реагирования – ПЗФиК всех ВТ. Побочные эффекты не наблюдались. Эффективность применения небилета установлена у 88,9% ВТ.
Санаторно-курортное лечение ВТ с НРС. По клинико-гемодинамическим, психофизиологическим проявлениям обе группы ВТ с НРС не различались. До лечения наряду с клиническими проявлениями АГ и НРС (головные боли, раздражительность, плохой сон, боли в области сердца, сердцебиение и чувство «комка» в горле, утомляемость, признаки вегето-сосудитых, астенических, неврастенических и тревожно-депрессивных расстройств с преобладанием симптомов тревоги) у ВТ установлены повышение средних суточных (а также дневных и ночных) систолического (САД, до 147,8±2,1 мм рт.ст.) и диастолического (ДАД, до 89,4±1,9 мм рт.ст.), выраженные отклонения параметров суточного профиля АД (65-75 %), а также ЭТИМ (57,6 %) и НРС (52,7 %). При этом, более половины случаев ЭТИМ и НРС (56,3 и 50,9 % соответственно) клинически не проявлялись. ПЗФиК ВТ с НРС и АГ были угнетены у всех пациентов, степень которых в обеих группах также не различалась. В результате бальнеотерапии азотно-термальными ваннами отмечены динамика клинических и объективных параметров: средние САД (до 138,8±1,3 мм рт.ст.) и ДАД (до 84,1±1,5 мм рт.ст.), а частота ЭТИМ и НРС сократилась соответственно в 1,9 и 1,2 раза. ПЗФиК улучшились во всех случаях, а в 27,2 % они достигли нормальных величин. У лиц 2 группы также обнаружены снижение параметров СМАД и СМ ЭКГ, однако положительная тенденция гемодинамических показателей уступала аналогичным изменениям у лиц 1 группы. Кроме этого, система оперативного реагирования ВТ у 25,0 % ВТ ухудшилась, у остальных не претерпела изменений. Это обстоятельство имеет практическое значение при выборе метода лечебно-профилактического мониторинга ВТ и обеспечения необходимого контроля психофизиологического статуса в процессе выполнения профессиональных обязанностей для сохранения работоспособности, предупреждения развития дорожных инцидентов. На основании положительной динамики общего самочувствия, показателей клинико-инструментального и психофизиологического наблюдения улучшение зарегистрировано у 86,4 % ВТ после 1-го и у 80,0 % – после 2-го бальнеологического комплекса. Об этом свидетельствовали исчезновение и/или значительное сокращение общесоматических и гипертензивных жалоб, а также, астено- неврастенических и тревожно-депрессивных расстройств, что демонстрировало положительное влияние бальнеотерапии на ВТ с НРС и АГ. Вместе с этим, гипотензивный эффект
1 комплекса оказался несколько выше, чем 2 комплекса. После лечения у
83,3 % шоферов с НРС в 2-2,5 раза сократилось число обращений (в т.ч. и за неотложной помощью), частота и длительность временной утраты трудоспособности, что подтверждает значение азотно-термальных и бромйодных ванн в системе восстановительного лечения ВТ с НРС в cочетании с ИБС, АГ и СД. При этом, отсутствие терапевтического результата констатировано в 13,6% и 20,0 % наблюдений соответственно. Учитывая характер работы шоферов и значение состояния их здоровья в обеспечении безошибочного управления транспортом, принципиальное значение имели данные ПФТ до и после бальнеотерапии. Установлено достоверное (р<0,01) улучшение основных величин ПЗФиК ВТ после использования 1 комплекса: сокращение (в сек.) латентного – с 1,7450,093 до 1,0280,084, моторного – с 0,4960,093 до 0,3020,091 периодов и СДО – с 22,820,93 до 16,091,01. На этом фоне, демонстративным оказалась отрицательная динамика обсуждаемых параметров системы оперативного реагирования у 25 % ВТ после 2 комплекса: увеличение латентного – с 1,7490,086 до 1,9840,092, моторного – с 0,4620,096 до 0,5410,002 периодов реакции и СДО – с 22,690,93 до 23,991,02 (р<0,05). Таким образом, достоверные благоприятные изменения системы оперативного реагирования ВТ с НРС и АГ после азотнотермальных ванн свидетельствуют как о высокой эффективности, так и безопасности данной разновидности бальнеотерапии, что означает целесообразность широкого и регулярного применения природных преформированных факторов окружающей среды и, азотно-термальных ванн, в частности, для восстановительного лечения водителей транспорта с НРС.
ВЫВОДЫ
1. Частота нарушений ритма сердца среди мужчин (76,5%) и женщин (61,9 %) водителей транспорта достоверно выше, чем у лиц неводительских профессий – 51,7 и 37,5% соответственно, что обусловлено характером и особенностями операторской деятельности и значительной частотой факторов риска основных сердечно-сосудистых заболеваний, формирующих высокий профессиональный риск.
2. Среди водителей транспорта установлено явное преобладание факторов риска атеросклероза, а также тревожно-депрессивных расстройств и основных сердечно-сосудистых заболеваний, связанное с влиянием специфических производственных факторов и, прежде всего, психоэмоционального перенапряжения.
3. Характерными чертами клиники аритмий у водителей транспорта являются высокая их частота, в том числе асимптомных форм, тревоги, депрессии и пограничных нервно-психических расстройств (86,7 %), основных факторов риска атеросклероза, а также синдрома обструктивного апноэ во сне, комбинация с артериальной гипертонией (61,5 %), сахарным диабетом (12,1%), эпизодами транзиторной ишемии миокарда (49,4 %), достоверное ослабление системы оперативного реагирования индивида.
4. Лечение водителей транспорта с нарушениями ритма сердца – медикаментозное (антиаритмическое, антигипертензивное) и санаторно-курортное – обеспечивает достижение терапевтического эффекта в 83,3-88,9 % и 80,0-86,4 % наблюдений соответственно. Обнаружено разнонаправленное влияние вида терапии на профессионально значимые функции и качества водителей.
5. Полученные результаты могут быть использованы для внесения изменений в официальные медицинские противопоказания для управления автотранспортом лицами с нарушениями ритма сердца.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Частота НРС среди водителей-профессионалов мужчин и женщин выше при сравнении с лицами неводительских профессий, что обусловлено спецификой транспортной профессии. Структура НРС зависит от возраста, пола и особенностей производственной деятельности. Эти данные необходимо учитывать при организации медико-психологического мониторинга мужчин и женщин водителей транспорта.
НРС в сочетании с ОССЗ (ИБС, АГ), СД 2 типа ухудшают систему оперативного реагирования водителей мужчин и женщин. Выбор антиаритмической терапии лиц транспортных профессий с НРС требует учета особенностей их клинического течения, а также выраженности и характера пограничных нервно-психических расстройств, темпов прогрессирования и частоты осложнений, обусловленных фоновыми заболеваниями и особенностями работы.
Лекарственное антиаритмическое, антигипертензивное (трандолаприл, небилет, пропафенон) и санаторно-курортное лечение ВТ с НРС и АГ эффективно. Оценка лечебного результата наряду с контролем общесоматического, психофизиологического статуса требует психофизиологического тестирования в связи с разнонаправленным влиянием терапии на профессионально значимые функции и качества индивида.
Значительная частота и клинико-прогностическое значение ЭТИМ и НРС, а также их асимптомных форм у водителей транспорта – основание для обязательного систематического применения СМ ЭКГ.
Психофизиологическое тестирование водителей транспорта с НРС имеет особое прикладное значение при решении медицинских и социальных вопросов в рамках оценки эффективности и безопасности антиаритмического лечения, а также уровня профессиональной работоспособности и рекомендуется в качестве обязательного способа мониторирования психосоматического статуса лиц операторских профессий.
Полученные результаты необходимо использовать для внесения изменений в официальные медицинские противопоказания для управления транспортными средствами.
Список опубликованных работ по теме диссертации
- Калмыкова М.А., Эльгаров А.А., Эльгаров М.А Аритмии сердца у водителей автотранспорта и безопасность дорожного движения // Материалы VI съезда кардиологов ЮФО. – Ростов-на-Дону, 2007. – С. 129-130.
- Карданова О.А., Эльгаров А.А., Калмыкова М.А. Регистр артериальной гипертонии в сельском районе // Медицина труда и промышленная экология. – 2007. – № 5. – С. 37-40.
- Асанова Ж.И., Калмыкова М.А., Эльгарова Д.А. Сахарный диабет у водителей автотранспорта – частота, профессиональная работоспособность // Медицина труда и промышленная экология. – 2007. – № 5. – С. 40-44.
- Эльгаров А.А., Сибекова Т.В., Эльгарова Р.М., Керефова З.Ш., Калмыкова М.А., Асанова Ж.И. Хронические неинфекционные заболевания среди водителей автотранспорта – частота, особенности вторичной профилактики, профессиональная работоспособность // «Актуальные проблемы клиники внутренних болезней». Материалы Международной научно-практической конференции ЮФО. – Владикавказ, 2007. – С. 103-110.
- Калмыкова М.А. Нарушения ритма сердца и проводимости у водителей автотранспорта – фактор риска кардиоваскулярных осложнений и дорожно-транспортных происшествий // «Актуальные проблемы клиники внутренних болезней». Материалы международной научно-практической конференции ЮФО. – Владикавказ, 2007. – С. 51-54.
- Эльгаров А.А., Арамисова Р.М., Эльгаров М.А., Калмыкова М.А. Автотранспортная медицина – право на признание // II Национальный конгресс терапевтов «Новый курс: консолидация усилий по охране здоровья нации». – М., 2007. – С. 256.
- Эльгаров А.А., Калмыкова М.А., Чочаева М.Ж. Эпидемиология нарушений ритма сердца среди водителей автотранспорта // Вестник Аритмологии. VIII межд.славян.конгресс по электростимуляции и клин. электрофизиологии сердца. – СПб., 2008. – С. 178.
- Калмыкова М.А., Эльгаров А.А., Эльгаров М.А. Нарушения ритма сердца и проводимости у водителей автотранспорта // Вестник Аритмологии. VIII межд.славян.конгресс по электростимуляции и клин. электрофизиологии сердца. – СПб., 2008. – С. 179.
- Калмыкова М.А., Эльгаров А.А. Система оперативного реагирования водителей автотранспорта с нарушениями ритма и артериальной гипертонией // Сб. материалов III межд. конгресса «Психосомат. медицина». – СПб., 2008. – С. 56-57.
- Эльгаров А.А., Арамисова Р.М., Жилова И.И., Калмыкова М.А., Асанова Ж.И., Керефова З.Ш. Мониторинг водителей автотранспорта и кардиоваскулярная смертность // Мат. III Всерос. съезда профпатологов. – Новосибирск, 2008. – С. 546-547.
- Калмыкова М.А., Эльгаров А.А., Эльгаров М.А. Комплексная терапия водителей автотранспорта с артериальной гипертонией и нарушениями ритма сердца, безопасность дорожного движения // Материалы III Всерос. съезда профпатологов. – Новосибирск, 2008. – С. 252-253.
- Калмыкова М.А. Артериальная гипертония и нарушения ритма сердца у водителей автотранспорта // Материалы Х Юбилейного научно-образовательного форума. Кардиология. – 2008. – С. 40.
- Калмыкова М.А., Эльгаров М.А. Бальнеотерапия водителей автотранспорта с артериальной гипертонией и нарушениями ритма сердца // Материалы Всероссийского научного форума по восстановительной медицине, ЛФК, курортной, спортивной медицине и физиотерапии. – М., 2008 – С. 114-115.
- Калмыкова М.А., Эльгаров М.А., Сибекова Т.В., Эльгаров А.А. Факторы риска атеросклероза и нарушения ритма сердца среди женщин-водителей транспорта // Материалы VII съезда кардиологов ЮФО. – Ростов-на-Дону, 2008 . – С. 118-119.
- Эльгаров А.А., Калмыкова М.А., Эльгаров М.А. Медико-психологический мониторинг водителей автотранспорта (сравнительные клинические исследования) // Материалы VII съезда кардиологов ЮФО. – Ростов-на-Дону, 2008. – С. 246-247.
- Калмыкова М.А., Эльгаров М.А., Эльгаров А.А. Артериальная гипертония и аритмии сердца у водителей автотранспорта, профессиональная работоспособность // Материалы Всероссийской конференции посвященной 85-летию ГУ НИИ МТ РАМН «Медицина труда: Реализация Глобального плана действий по здоровью работающих на 2008-2017 гг.». – М., 2008. – С. 126.
- Эльгаров А.А., Калмыкова М.А., Эльгаров М.А. Транспортная кардиология // Материалы 8 съезда ЮФО «Совершенствование оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями – новые подходы и перспективы». – Ростов-на-Дону, 2009. – С. 246-247.
- Эльгаров А.А., Калмыкова М.А., Эльгаров М.А. Кардиологические аспекты безопасности дорожного движения // КАРДИОЛОГИЯ: реалии и перспективы. Материалы конгресса 6-8 октября 2009. – М., 2009. – С. 410.
СПИСОК СОКРАЩЕНИЙ
А – употребление алкоголя
АГ – артериальная гипертония
АД – артериальное давление
АС – атеросклероз
БДД – безопасность дорожного движения
ГЛЖ – гипертрофия левого желудочка
ДАД – диастолическое артериальное давление
ДЛП – дислипопротеинемия
ДТП – дорожно-транспортные происшествия
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ИМТ – избыточная масса тела
ИБС – ишемическая болезнь сердца
ЖТ – желудочковая тахикардия
ЖЭ – желудочковые экстрасистолы
К – курение
КГ – контрольная группа
НЖЭ – наджелудочковые экстрасистолы
НЖТ – наджелудочковая тахикардия
НРС – нарушения ритма сердца
НФА – низкая физическая активность
ОГ – основная группа
ОССЗ – основные сердечно-сосудистые заболевания
ПЗФиК – профессионально значимые функции и качества
ПФТ – психофизиологическое тестирование
ПЭН – психоэмоциональное напряжение
САД – систолическое артериальное давление
CКН – стенокардия напряжения
СМАД – суточное мониторирование АД
СМ ЭКГ – суточное мониторирование ЭКГ
ФП – фибрилляция предсердий
ФР – факторы риска
ХНИЗ – хронические неинфекционные заболевания
ЭТИМ – эпизоды транзиторной ишемии миокарда
В печать 30.10.2009. Тираж 100 экз. Заказ № 5882.
Полиграфический участок ИПЦ КБГУ
360004, г. Нальчик, ул. Чернышевского, 173.
