Гульмурадова Наргис Ташпулатовна применение лазерных технологий в лечении острого деструктивного панкреатита
| Вид материала | Автореферат |
| Результаты лечения острого отечного панкреатита Результаты лечения острого деструктивного панкреатита. |
- К вопросу о раннем энтеральном питании у больных с деструктивным панкреатитом, 115.83kb.
- Рименение лазерных технологий в лечении заболеваний лор органов в Окружном кардиологическом, 31.97kb.
- Острого деструктивного панкреатита, 300.67kb.
- Место ронколейкина в лечении тяжелого острого панкреатита, 125.81kb.
- «Фиброэндоскопические санации при лечении гнойно-некротических осложнений деструктивного, 387.89kb.
- Методическая разработка по хирургии для студентов IV курса медицинского факультета, 49.72kb.
- «Концерн апф» офіційне представництво зат «Фарм Синтез» в Україні, 230.4kb.
- Применение алгоритма диагностики и лечения тяжелого острого панкреатита 14. 01., 517.82kb.
- Применение споробактерина в комплексном лечении острого холецистита у пациентов пожилого, 606.3kb.
- Березницкий александр павлович пути оптимизации применения малоинвазивных технологий, 263.1kb.
Результаты лечения острого отечного панкреатита
При выполнении работы мы изучали эффективность лазерной и антиоксидантной терапии у 39 больных ООП, которым было проведено комплексное лечение с применением сеансов НИЛИ-ВЛОК и антиоксидантного препарата Мексидол (5%-4,0 в/м или в составе инфузии однократно в течение 8- сут.).
Контрольная группа включала 40 пациентов ООП, которым проводили комплексную консервативную терапию, в соответствии с протоколами диагностики и лечения острого панкреатита.
Благодаря противовоспалительному и ПОЛ-ингибирующему эффектам комплексной лазерной и антиоксидантной терапии, в основной группе больных страдавших ООП, купирование клинических проявлений заболевания было достигнуто на 3-4 сутки (табл.10), а нормализация размеров и эхогенности паренхимы ПЖ наступала на 6-7 сутки от начала лечения, т.е. на 7,1 суток раньше, чем у пациентов, которым проводили традиционную консервативную терапию. При этом в контрольной группе у 2 (5%) больных развился панкреонекроз.
Лабораторный контроль показателей уровня эндогенной интоксикации и ПОЛ показал, что у больных обеих групп имелась исходно выраженная интоксикация, которая сопровождалась повышением уровня средних молекул (0,68±0,02 и 0,65±0,06 мм), МДА (2,12±0,09 и 2,18±0,17 ммоль/л), карбонилов (0,90±0,04 и 0,91±0,14 нмоль/мг) и снижением уровня SH-групп (0,32±0,9 и 0,35±0,06 мµ).
Таблица 10
Динамика клинической симптоматики ООП на фоне проводимой терапии
| Симптомы | Контрольная группа (n=40) | Основная группа (n=39) | ||||||
| 1 сут | 3 сут | 7 сут | 14 сут | 1 Сут | 3 сут | 7 сут | 14 сут | |
| Болевой синдром | 40 100% | 23 57,5% | 9 22,5% | - | 39 100% | - | - | - |
| Тошнота и рвота | 32 80% | 16 48,5% | 5 15,2% | - | 30 76,9% | - | - | - |
| Желтуха | 3 7.5% | 2 5.0% | 1 2.5 | - | 2 5,1% | - | - | - |
| Метеоризм | 9 22,5% | 5 12,5% | 5 12,5% | - | 10 25,6% | - | - | - |
| Болезненность при пальпации | 40 100% | 21 52,5% | 13 32,5% | - | 39 100% | 4 10,3% | - | - |
| Симптом Воскресенского | 28 70,0% | 17 42,5% | 3 7,5% | - | 27 69,2% | 3 7,7% | - | - |
| Лихорадка | 11 27,5% | 9 22,5% | 5 12,5% | - | 9 23,1% | - | - | - |
| Прогрессирующее течение с развитием Панкреонекроза | - | - | 2 5,0% | 2 5,0% | - | - | - | - |
Динамические лабораторные исследования показали, что в контрольной группе больных улучшение показателей отмечались на 3-7 сутки, которые практически нормализовались к 14 суткам (табл. 11).
В основной группе больных на фоне проводимой терапии на 3 сутки было выявлено достоверное снижение, а на 7 сутки - полная нормализация содержания средних молекул, МДА, карбонилов и антиоксидантной активности SH-групп.
Таблица 11
Динамика параметров эндогенной интоксикации у больных контрольной и основной групп
| Показатели | Группы больных | Сроки наблюдения, сут. | |||
| 1 | 3 | 7 | 14 | ||
| Средние молекулы (норма-0,4±0,04ед.) | Контр. Осн. | 0,68±0,02 0,65±0,02 | 0,53±0,01* 0,37±0,02* | 0,42±0,06* 0,34±0,02* | 0,39±0,06* 0,24±0,04** |
| МДА (норма-1,45± 0,24 ммоль/л) | Контр. Осн. | 2,12±0,09 2,18±0,17 | 1,8±0,07* 1,45±0,14* | 1,61±0,14* 1,36±0,09* | 1,52±0,31** 1,31±0,16** |
| SH-группы (норма-0,37±0,08 мµ) | Контр. Осн. | 0,32±0,09 0,35±0,06 | 0,38±0,03* 0,56±0,09* | 0,32±0,07 0,38±0,06* | 0,30±0,003* 0,34±0,07* |
| Карбонилы (норма-0,70±0,1 нмоль/мг) | Контр. Осн. | 0,86±0,04 0,81±0,06 | 0,83±0,12* 0,78±0,12* | 0,76±0,03* 0,68±0,08* | 0,65±0,05** 0,56±0,07* |
Примечание: *р≤0,05; **р≤0,01 между показателями по сравнению с первоначальным.
Таким образом, сочетанное применение Мексидола, сеансов НИЛИ-ВЛОК и транскутанной лазерной терапии обеспечивали потенцирование эффекта действия каждого метода, благодаря чему нормализация уровня показателей ПОЛ и средних молекул наступила на 8,3 суток раньше, чем у пациентов контрольной группы, которым проводили лишь базисную комплексную консервативную терапию.
По нашим данным, сеансы НИЛИ у пациентов с острым отечным панкреатитом способствовали нормализации уровня лейкоцитов, лимфоцитов, и лейкоцитарно-Т-лимфоцитарного индекса, что является показателем адекватности иммунного ответа на фоне выздоровления пациентов (рис.6). При этом отмечено достоверное повышение Т–лимфоцитов (76,7±3,4%), и их субпопуляций: Т-хелперов до 47,2±3.2% и Т-цитотоксических клеток до 29,9±2,41% и 0,66±0,131x109/л в сравнении с данными у больных контрольной группы. Показатели фагоцитарной активности и иммуноглобулинов оставались в пределах нормы.
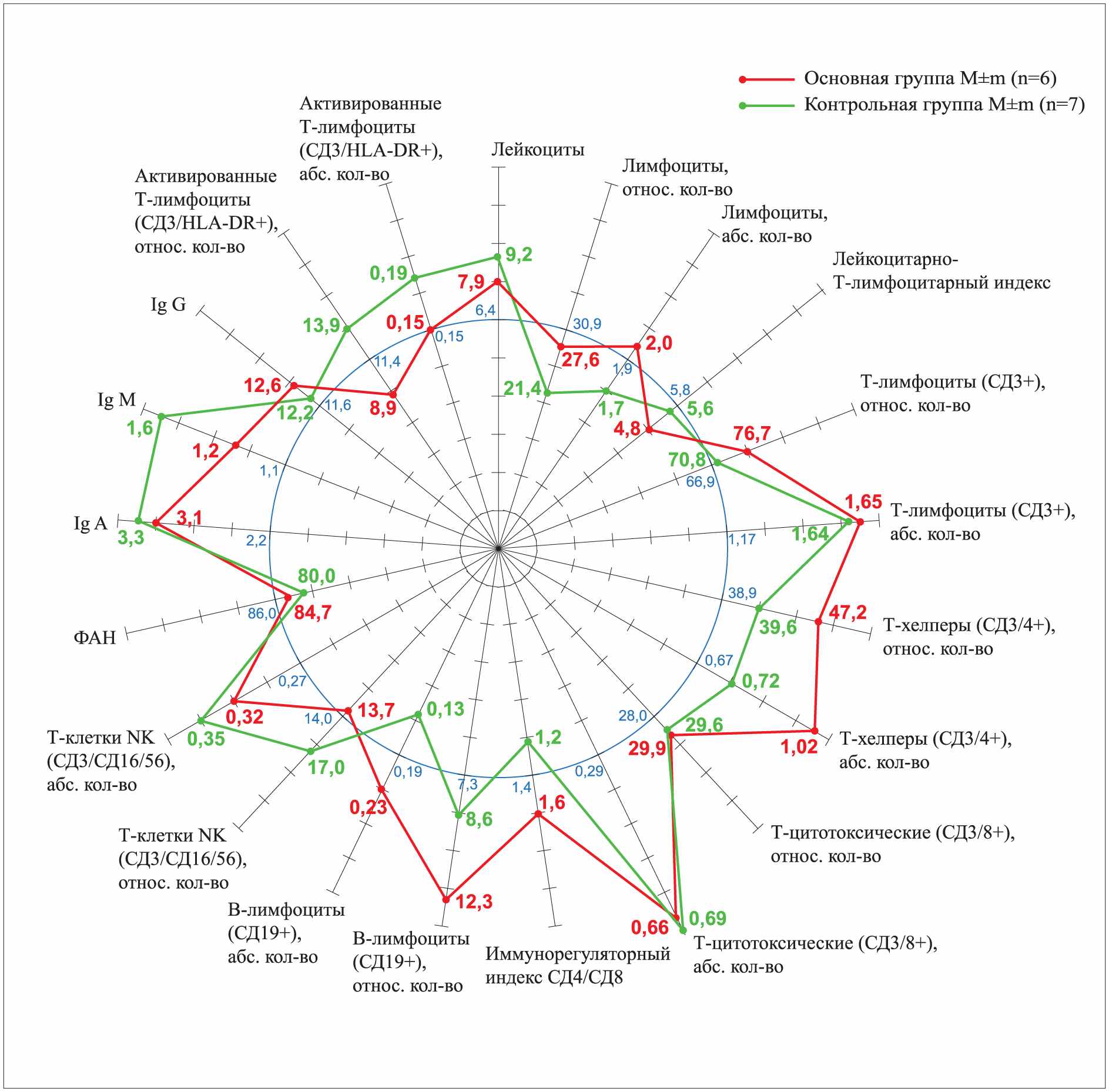
Рис.6 Иммунограмма больных с отечным панкреатитом после применения НИЛИ.
Результаты наших исследований свидетельствуют о том, что базисное (традиционное) лечение, потенцированное сеансами НИЛИ и антиоксидантной терапией при ООП, позволяет ускорить купирование патологического процесса в ПЖ, уменьшить частоту развития осложнений, сокращая тем самым сроки выздоровления больных.
Результаты лечения острого деструктивного панкреатита.
Всем больным (173) с ОДП (панкреонекрозом) проводилась стандартная комплексная терапия, согласно протоколам диагностики и лечения острого панкреатита, в условиях отделения реанимации и интенсивной терапии (ОРИТ) ГКБ № 51. У пациентов основной группы (n= 85) дополнительно применяли ВЛОК и местную лазеротерапию по разработанной схеме ФГУ «ГНЦ лазерной медицины ФМБА России».
Таблица 12
Осложнения острого деструктивного панкреатита (n=173)
| Осложнения | Основная группа (n=85) | Контрольная группа (n=88) | Всего | |||
| Абс | % | Абс | % | Абс. | % | |
| Ферментативный перитонит | 46 | 54,1 | 53 | 60,2 | 99 | 57,2 |
| Оментобурсит | 31 | 36,5 | 28 | 31,8 | 59 | 34,1 |
| Легочные осложнения (пневмония, реактивный плеврит, респираторный дисстресс синдром) | 35 | 41,2 | 39 | 44,2 | 74 | 42,8 |
| Постнекротические кисты ПЖ | 14 | 16,5 | 10 | 11,4 | 24 | 13,9 |
| Эндотоксический шок | 18 | 21,2 | 21 | 23,9 | 39 | 22,5 |
| Сепсис, полиорганная недостаточность | 13 | 15,3 | 12 | 13,6 | 25 | 14,5 |
| Печеночно-почечная недостаточность | 10 | 11,8 | 13 | 14,8 | 23 | 13,2 |
| Абсцесс сальниковой сумки и поджелудочной железы | 8 | 9,4 | 7 | 7,9 | 15 | 8,7 |
| Забрюшинная флегмона | 7 | 8,2 | 8 | 9,1 | 15 | 8,7 |
| Гнойный перитонит | 6 | 7,1 | 8 | 9,1 | 14 | 8,1 |
| Механическая желтуха | 4 | 4,7 | 3 | 3,4 | 7 | 4,0 |
| Панкреатодигистивные свищи | 3 | 3,5 | 4 | 4,5 | 7 | 4,0 |
| Аррозивное кровотечение | 2 | 2,4 | 1 | 1,1 | 3 | 1,7 |
| Острый инфаркт миокарда | 2 | 2,4 | 1 | 1,1 | 3 | 1,7 |
| Острая сердечная недостаточность | 7 | 8,2 | 12 | 13,6 | 19 | 10,9 |
| Илиофеморальный венозный тромбоз | 2 | 2,4 | - | - | 2 | 1,2 |
| Психозы смешанного генеза | 16 | 18,8 | 19 | 21,6 | 35 | 20,2 |
Среди больных ОДП поздняя госпитализация в сроки более 24 ч (47.4%) от момента заболевания и распространенность поражения ПЖ у большинства пациентов ОДП способствовали развитию осложнений, приведенных в табл. 12. Как видно, ферментативный перитонит развился у 99 (57,2%), оментобурсит – у 59 (34,1%), постнекротические кисты ПЖ у 24 (13,9%), флегмона забрюшинной клетчатки у 15 (8,7%), эндотоксический шок развился у 39 (22,5%), сепсис и ПОН развился у 25 (14,5%) пациентов. Развитие таких специфических осложнений, как ферментативный перитонит, абсцессы сальниковой сумки, гнойный перитонит, аррозивное кровотечение, требовали проведения оперативных вмешательств в экстренном порядке. Результаты лечения неинфицированного панкреонекроза в основной (59) и контрольной (60) группах больных приведены в табл. 13.
Таблица 13
Результаты лечения стерильного панкреонекроза (n=119)
| Способы лечения | Всего больных | Выздоровление | Летальный исход | |||
| Осн.гр. | Контр.гр. | Осн.гр. | Контр.гр. | Осн.гр. | Контр.гр. | |
| Консервативное | 12 | 3 | 12 | 3 | - | - |
| Дренирование жидкостных образований под контролем УЗИ | 4 | 1 | 4 | 1 | - | - |
| Холецистостомия под контролем УЗИ | 1 | - | 1 | - | - | - |
| ЭПСТ | 2 | 1 | 2 | 1 | - | - |
| Лапароскопия + дренирование брюшной полости | 37 | 46 | 34 | 39 | 3 | 7 |
| Лапаротомия+ холецистостомия+оменто- бурсостомия + дренирование брюшной полости | 3 | 10 | 3 | 6 | - | 4 |
| Всего | 59 | 60 | 56 | 49 | 3 (5,1%) | 11 (18,3%) |
Как следует из данных табл. 13, после комплексного консервативного лечения выздоровление наступило у 15 (8,7%) больных. Мини-инвазивные вмешательства (дренирование ограниченных жидкостных образований, холецистостомия под контролем УЗИ, ЭПСТ) в основной группе были выполнены у 7, в контрольной у 2 пациентов, в целом в 9 (5,2%) случаях. После указанных вмешательств на фоне комплексных консервативных мероприятий у пациентов мы отмечали улучшение общего состояния, и больные были выписаны. После лапароскопии и дренирования брюшной полости улучшение наступило у 73(87,9%) из числа 83 оперированных. Среди 14 (11,8%) умерших пациентов с неинфицированным панкреонекрозом, 10 погибли от эндотоксического шока и ПОН в сроки до 7 суток после госпитализации, несмотря на лапароскопическое дренирование и проводимую интенсивную терапию в условиях ОРИТ. При вскрытии у них обнаружено субтотально – тотальное поражение ПЖ.
Открытые операции были выполнены 13 пациентам (в основной группе у 3, контрольной у 10), в основном по поводу субтотально-тотального поражения ПЖ. При этом лапаротомию завершали холецистостомией, оментобурсостомией и дренированием брюшной полости. Умерли 4 из числа пациентов контрольной группы. В целом среди больных стерильным панкреонекрозом в основной группе умерло 3 (5,1%), в контрольной группе – 11(18,3%) пациентов.
Если учесть, что подавляющее большинство больных (74,9%) были в трудоспособном возрасте, то сокращение сроков стационарного лечения, снижение летальности при ОП представляет большое социально- экономическое значение. При инфицированном панкреонекрозе разработанный нами протокол НИЛИ-терапии в дополнение к комплексному консервативному, традиционному хирургическому лечению обеспечивала устойчивую тенденцию к восстановлению иммунного статуса пациентов. Результаты хирургического лечения инфицированного панкреонекроза и его гнойно-некротических осложнений у больных основной (25) и контрольной (28) групп представлены в табл.14
Таблица 14
Результаты хирургического лечения инфицированного панкреонекроза
(n=54)
| Способы хирургического лечения | Всего больных | Выздоровление | Летальный исход | |||
| Основн. группа. | Контр. группа | Основн. группа | Контр. группа | Основн. Группа | Контр. Группа | |
| Дренирование перипанкреатических абсцессов под контролем УЗИ | 6 | 6 | 6 | 5 | - | 1 |
| 1-этап Видеолапароскопия +дренирование брюшной полости. 2-этап Лапаротомия, некрсеквестрэктомия, оментобурсостомия, холецистостомия. Дренирование забрюшинной клетчатки и брюшной полости. | 3 | 7 | 2 | 3 | 1 | 4 |
| Лапаротомия, люмботомия, некрсеквестрэктомия, оменто-бурсостомия (по показаниям холецистэктомия, холедохо-холецистостомия), сквозное дренирование забрюшинной клетчатки и брюшной полости. | 17 | 15 | 12 | 8 | 5 | 7 |
| Всего | 26 | 28 | 20 | 16 | 6 (23,1%) | 12 (42,8%) |
Среди 12 больных с перипанкреатическими абсцессами после дренирования под УЗИ контролем улучшение наступило у 11 (91,7%), летальный исход у 1 (8,3%) от сепсиса и ПОН. В 10 (18,5%) наблюдениях после видеолапароскопии и дренирования брюшной полости, выполненной в экстренном порядке по поводу ферментативного перитонита, не было достигнуто положительной динамики, а было отмечено нарастание интоксикации на фоне прогрессирования перитонита или забрюшинной флегмоны. В этих случаях лапароскопическое дренирование мы рассматривали как первый этап выведения больного из септического состояния и подготовки его к открытой операции. В срочном порядке им в качестве второго этапа выполняли верхнесрединную лапаротомию, некрсеквестрэктомию, оментобурсостомию, сквозное дренирование забрюшинной клетчатки, а при необходимости выполняли люмботомию. При этом проводили ревизию и вскрытие гнойных затеков брюшной полости и забрюшинного пространства, вскрытие абсцессов поджелудочной железы, некрсеквестрэктомию с санацией брюшной полости сквозным дренированием сальниковой сумки, дренированием ретроперитонеального пространства. Среди этих 10 пациентов улучшение состояния было отмечено у 5, а 5 больных скончались от сепсиса, ПОН и гнойной интоксикации. У 32 пациентов с инфицированным панкреонекрозом (в основной группе – 17, в контрольной группе – 15 больных) в сроки от 2 до 4 недель после начала заболевания выполняли открытую хирургическую санацию гнойно-некротического очага, дополненную сквозным дренированием сальниковой сумки и забрюшинной клетчатки.
Закрытый непрерывный лаваж проводили в среднем в течение 15-30 дней антисептическими растворами до 5 л в сутки. Выполнение повторных операций потребовалось 12 больным. Показаниями к санационной релапаротомии были: нарастание симптоматики сепсиса и ПОН на фоне неадекватного функционирования дренажной системы (5 пациентов); клинико- инструментально и микробиологически доказанные случаи прогрессирования гнойного процесса в ПЖ, забрюшинном пространстве, брюшной полости (4 больных); аррозивное кровотечение из сосудов брюшной полости и забрюшинного пространства (3 пациента).
Оперированные по поводу инфицированного панкреонекроза пациенты основной группы находились в ОРИТ в среднем 29,1±2,9 койко/дней, (больные контрольной группы – 36,8±2,3 койко/ дней (разброс от 18 до 141 дн.), а сроки лечения пациентов со стерильным панкреонекрозом составили 21,6±1,4 в основной группе и 25,7±2,5 койко/дней в контрольной группе (разброс от 10 до 36 дн.).
Среди 79 пациентов с острым отечным панкреатитом летальных исходов не было. Общая летальность среди 173 больных с ОДП составила 18,5% (32 пациента). У больных стерильным панкреонекрозом летальность в контрольной группе составила 18,3%, в основной группе – 5,1%, у лиц с инфицированным панкреонекрозом летальность составила 42,8 % в контрольной группе и 23,1% в основной группе (табл. 15).
Таблица 15
Продолжительность лечения и летальность в зависимости от формы острого панкреатита
| Форма заболевания | Группа больных | Кол-во больных | Койко/день (M±m) | Летальность | |
| Абс | % | ||||
| Острый отечный панкреатит | Осн. Контр. | 39 40 | 9,5±0,9 (7-15) 13,6±0,8 (8-19) | - - | - - |
| Стерильный панкреонекроз | Осн. Контр. | 59 60 | 21,6±1,4 (10-33) 25,7 ±2,5 (12-36) | 3 11 | 5,1 18,3 |
| Инфицированный Панкреонекроз | Осн. Контр. | 26 28 | 29,1±2,9 (21-49) 36,8±2,3 (18-141) | 6 12 | 23,1 42,8 |
| Всего | | 252 | | 32 | 12,7 |
Данные табл. 15 свидетельствуют, что дополнение традиционной терапии ОП сеансами НИЛИ позволило уменьшить сроки стационарного лечения по сравнению с контрольной группой: при остром отечном панкреатите на 30,1%, стерильном панкреонекрозе – на 15,9%, инфицированном панкреонекрозе – на 20,9%. Если учесть, что подавляющее большинство больных (74,9%) были в трудоспособном возрасте, то сокращение сроков стационарного лечения и снижение летальности при ОП представляет большое социально-экономическое значение.
Проведение курса НИЛИ у больных стерильным панкреонекрозом и ферментативным перитонитом после видеолапароскопического дренирования брюшной полости способствовало восстановлению показателей Т- и В- лимфоцитов и их субпопуляций (СД3+ - 71,13±3.56 % и 1,24 ±0,07х109/л; СД4+ - 43,8±4,3% и 0,8±1,9х109/л; СД19+ - 10,8±1,26% и 0,16±0,03х109/л), снижению уровня лейкоцитов (7,1±1,2х109/л) и лейкоцитарно-Т-лимфоцитарного индекса с 13,7±5,2 до нормы (5,72±5,2) (р<0.05). Подобный иммуномодулирующий эффект НИЛИ предотвращал инфицирование очагов панкреонекроза и тем самым способствовал снижению летальности (рис.7)
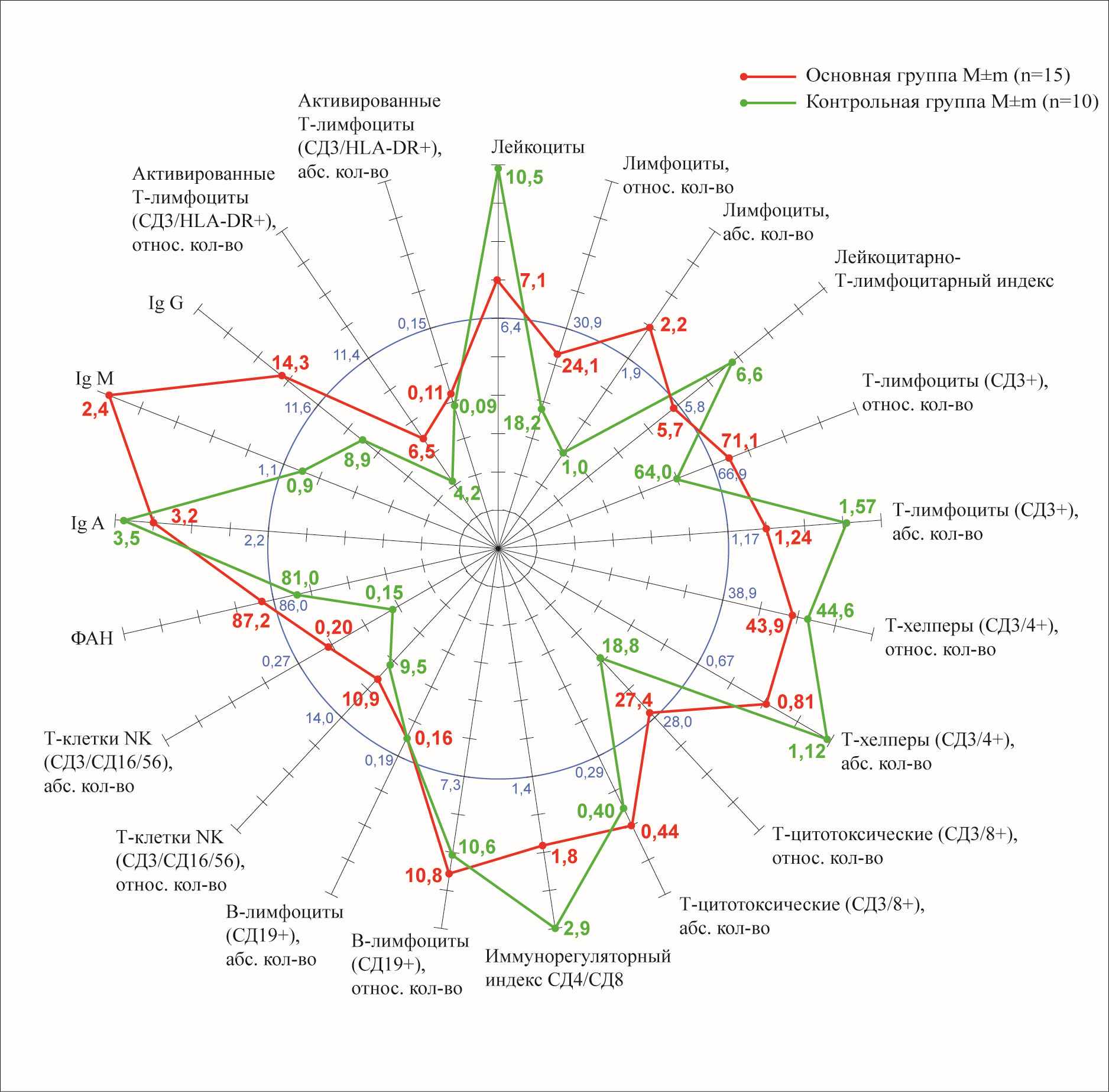
Рис.7. Иммунограмма больных со стерильным панкреонекрозом после применения НИЛИ
После проведения курса НИЛИ, мини-инвазивных и традиционных методов хирургического лечения больных инфицированным панкреонекрозом мы наблюдали восстановление показателей Т-клеточного звена иммунитета СД3+ и СД4+ как в относительном, так и в абсолютном показателе (71,13±7,2%, 1,19±0,15 и 43,2±5,7%, 0,99±0,12х109/л соответственно) которые оставались выше нормы, на фоне нормализации уровня Т-цитотоксических клеток СД8+, В-лимфоцитов и маркеров активации Т-лимфоцитов: СД8+ - 28,78±4,4% и 0,362±0,08x109/л; СД19+ - 9,44±2.6% и 0,15±0,02x109/л; СД3/HLA-DR+ - 12,3±1,1% и 0,146±0,07x109/л соответственно. В обеих группах больных уровень иммуноглобулинов А, М, G оставались выше нормы, а фагоцитарная активность и активация маркеров Т-лимфоцитов - ниже нормы (р<0,05) (рис.8).
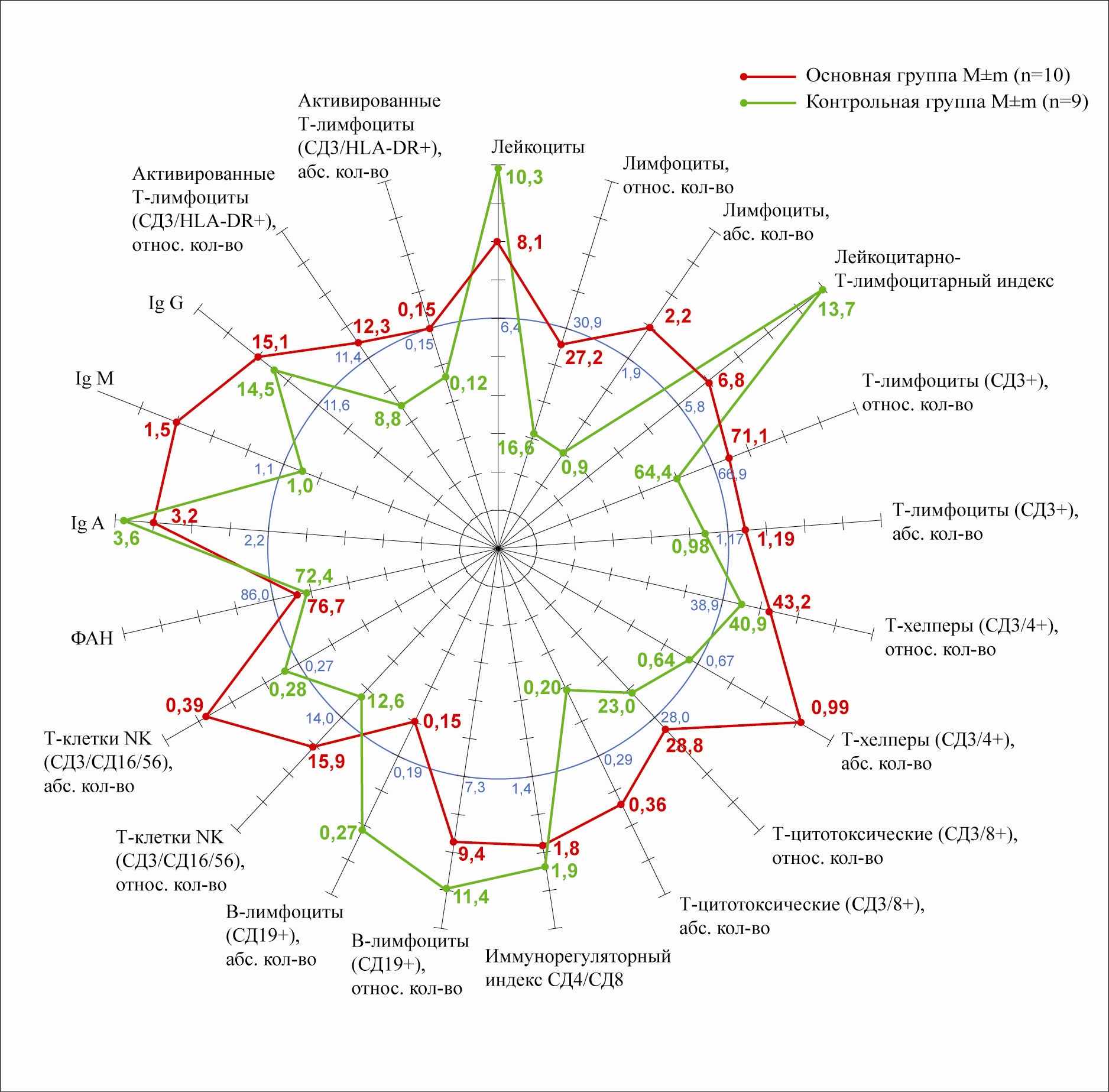
Рис.8. Иммунограмма больных с инфицированным панкреонекрозом после хирургической санации гнойно-некротического очага и сеансов НИЛИ
Таким образом, у больных с инфицированным панкреонекрозом, после хирургической санации гнойно-некротического очага на фоне базисной терапии, потенцированной сеансами НИЛИ-ВЛОК местной, транскутанной лазеротерапии парапанкреатических зон мы наблюдали отчетливую тенденцию к восстановлению количества лейкоцитов, Т- и В-лимфоцитов и уровня маркеров активации Т-лимфоцитов, что в конечном итоге способствовало снижению частоты осложнений и летальности.
В целях оптимизации лечебной тактики нами предложена оригинальная схема диагностики и лечения ОП (рис.9). Как видно из представленного алгоритма, применением лабораторных тестов, динамического УЗИ, КТ, и видеолапароскопии можно достоверно установить форму, оценить тяжесть и объём поражения ПЖ, выявить осложнения панкреонекроза, позволяющие оптимизировать тактику лечения больных ОП на основе применения разработанной нами схемы НИЛИ.
В отдаленные сроки (от 6 мес. до 3-х лет) нами обследованы 103 больных (73,1%) из числа 141 выживших пациентов с ОДП.
Обследования, основанные на применении клинико–лабораторных методов и УЗИ у 49 (34,8%) пациентов позволили обнаружить клинические проявления хронического панкреатита, у 18 (12,8%), выявить наличие постнекротических кист ПЖ, у 16 (11,4%) – ЖКБ и ХКХ, у 9 (6,4%) сахарный диабет 2 типа, у 12 (8,5%) послеоперационные вентральные грыжи, а 13 пациентов (9,2%) были госпитализированы с рецидивом заболевания на фоне хронической алкогольной интоксикации.
Для функциональной реабилитации и улучшения качества жизни у 14 больных с постнекротическими ложными кистами поджелудочной железы была выполнена цистогастростомия по Юрашу с применением СО2- и полупроводникового лазера «Аткус–15» по разработанной в ФГУ «ГНЦ ЛМ ФМБА России» методике. Путем лазерной вапоризации внутренней оболочки кисты обеспечивали надежный гемостаз и предотвращали рецидив заболевания. У всех оперированных пациентов было отмечено гладкое послеоперационное течение, рецидива в отдаленные сроки не было.
Плановая лапароскопическая холецистэктомия была выполнена 4 пациентам, холецистэктомия с применением инструментов «мини-ассистент» – 5, лапаротомия и внутреннее дренирование псевдокист хвоста ПЖ у 3 пациентов, а у 6-ти больных было выполнено грыжесечение.
В отдаленные сроки у 32 (29,9 %) больных из числа 103 обследованных, успешно были выполнены различные оперативные вмешательства, направленные на улучшение качества жизни пациентов, что указывает на необходимость диспансерного наблюдения всех пациентов, перенесших ОДП.
Таким образом, включение в схему комплексного лечения ОДП сеансов НИЛИ-ВЛОК, местной, транскутанной комбинированной лазеротерапии, мини-инвазивных вмешательств и лапароскопического дренирования, благодаря восстановлению параметров иммунного статуса, позволило в 67,7% наблюдениях предотвратить инфицирование очагов деструкции и снизить летальность с 26,1 до 10,6%. Полученные нами результаты свидетельствуют об эффективности и целесообразности применения комбинированной НИЛИ при всех клинико-морфологических формах ОП.
