Маркеры неблагоприятного прогноза у больных острым инфарктом миокарда с подъемом сегмента st в сочетании с нарушениями углеводного обмена 14. 01. 05 кардиология
| Вид материала | Автореферат |
- Динамика показателей периферического кровотока как прогностический критерий у больных, 106.91kb.
- Региональный стандарт оказания специализированной медицинской помощи больным с нестабильной, 2649.61kb.
- «Патогенез и лечение инфаркта миокарда с подъёмом сегмента st», 159.75kb.
- Изменение иммунной системы при квч терапии у больных острым инфарктом миокарда, 15.73kb.
- Гемодинамически независимые эффекты ингибиторов апф у больных инфарктом миокарда 14., 311.05kb.
- Клинико-функциональное обоснование применения лечебных физических факторов убольных, 395.16kb.
- Календарно-тематический план лекций элективного курса «Клиническая фармакология в акушерстве», 119.25kb.
- В качестве введения, 184.67kb.
- Календарно-тематический план лекций по факультетской терапии курс по выбору «Неотложные, 28.52kb.
- Результаты хирургического лечения постинфарктных разрывов миокарда левого желудочка, 83.68kb.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Риск-стратификация больных инфарктом миокарда с подъемом
сегмента ST в сочетании с сахарным диабетом 2 типа
Установлены меньшие значения выживания у больных ИМ с СД в сравнении с пациентами без СД, начиная с 1 месяца от начала наблюдения. В дальнейшем разница увеличивалась, достигая статистической значимости (р<0,05) к 6 месяцу.
В течение года после перенесенного ИМ выявлены достоверные различия по основному числу анализируемых событий у больных ИМ с СД в сравнении с больными без СД: у первых достоверно чаще регистрировали повторные ОКС в виде ИМ (23,38% у больных СД и 10,41% у пациентов без диабета, р=0,003) и нестабильной стенокардии (р=0,008), чаще отмечали декомпенсацию ХСН (р=0,002), зарегистрировано достоверно большее количество комбинированных конечных точек (р=0,01). Кроме того, достоверно (р=0,009) чаще больные ИМ с СД подвергались повторным экстренным ЧКВ по поводу рестеноза стента (5,20%) по сравнению с пациентами ИМ без диабета (2,02%) и по поводу тромбоза стента – в 2,60% случаев у больных с наличием СД и 1,45% – без диабета (в последнем случае различия недостоверны). У больных ИМ с СД в течение года от начала наблюдения зарегистрировано 9 (11,69%) летальных исходов, что достоверно больше (р=0,001), чем у пациентов без диабета (7,52%).
Установлено, что у пациентов ИМ с СД, в группах сформированных по принципу подбора пар «случай-контроль», в течение года в 1,5 раза чаще регистрировались повторные госпитализации (26,9% по сравнению с 19,2% больных без диабета), повторный ИМ в группе пациентов с СД зарегистрирован у 19,2% больных, в то время как у пациентов без СД – всего у 9,6%.
Таким образом, даже после уравнивания по полу и возрасту пациентов ИМ с наличием и отсутствием СД сохраняется тенденция к менее благоприятному прогнозу у пациентов с СД.
Статистически достоверные различия выявлены при сравнении тяжести сердечной недостаточности по Killiр в анализируемых группах. У пациентов с благоприятным прогнозом преобладал класс Killiр I (90%), по сравнению с группой неблагоприятного исхода (40,9%), р=0,006. III класс Killip преобладал в группе с неблагоприятным исходом (36,3%) в сравнении с группой благоприятного исхода (3,3%), р=0,02. Кроме того, выявлено значительное преобладание числа больных, которым выполнили ЧКВ со стентированием в группе с благоприятным исходом, по отношению к группе с неблагоприятным исходом – 40,0% и 18,2% соответственно. У большей части пациентов с неблагоприятным исходом выявлен высокий класс СН по Killip. Кроме того, у пациентов с благоприятным прогнозом процент больных, подвергшихся КАГ и ЧКВ со стентированием, был значительно больше, по сравнению с группой пациентов с неблагоприятным исходом. Выявлено статистически достоверное различие в значениях ФВ ЛЖ; в группе с неблагоприятным исходом у больных ИМ в сочетании с СД этот параметр оказался меньше и составил 43,0%, в то время как в группе с благоприятным исходом – 46,0%.
При анализе полученных значений, установлено, что принципиальные различия, имея статистическую достоверность, в группе больных с СД, как и в группе пациентов без диабета, имеют только значения ФВ ЛЖ. Так, среднее значение ФВ ЛЖ у больных с неблагоприятным годовым прогнозом составило 43,0%, что достоверно меньше (р=0,03) среднего значения у пациентов с благоприятными исходами (46,0%). Аналогичная закономерность выявлена у больных ИМ без СД – средние значения ФВ ЛЖ были достоверно (р=0,049) выше в группе благоприятного прогноза по сравнению с пациентами с неблагоприятными исходами (51,0% и 46,5% соответственно).
Место гипергликемии при поступлении в стационар и тощаковой гипергликемии в оценке прогноза больных ИМ с наличием и отсутствием сахарного диабета 2 типа
Выявлены различия между группами пациентов с наличием и отсутствием СД в уровнях гликемии как при поступлении в стационар, так и на 10-14-е сутки от начала госпитализации (табл. 2). Кроме того, пациенты с СД характеризовались более высокими показателями индекса НОМА. Инсулинорезистентность выявлена у 80,6% больных ИМ, независимо от наличия СД (с учетом значений индекса НОМА, а также таких показателей, как ИМТ, ОТ, ОТ/ОБ).
Таблица 2 – Характеристика показателей углеводного метаболизма у больных ИМ с наличием и отсутствием СД
| Показатели | Больные ОКС с СД, n = 77 | Больные ОКС без СД, n = 346 |
| Гликемия при поступлении, ммоль/л | 14,3 (10,9 - 18,4)* | 8,0 (7,0 - 10,0) |
| Гликемия на 10-14-е сутки от развития ИМ, ммоль/л | 8,9 (6,6 - 11,3)* | 5,1 (4,9 - 6,8) |
| Hb A1c, % | 8,6 (6,3 - 12,0)* | 4,6 (4,2 - 5,4) |
| Индекс НОМА | 7,6 (3,3 - 15,8)* | 4,8 (2,3 - 7,1) |
Примечание: * - р<0,05 по сравнению с больными без СД.
У больных ИМ с СД анализ госпитальной летальности выявил наличие U-образной, а у пациентов без СД – прямой линейной зависимости между уровнем гликемии при поступлении в стационар и госпитальной летальностью (рис. 2).
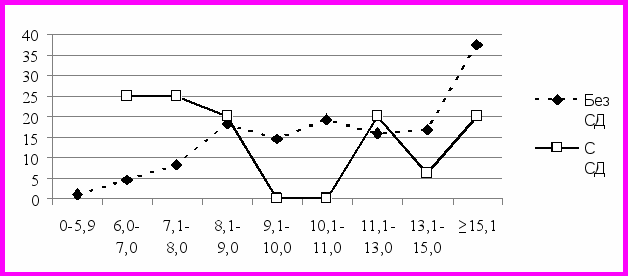
Уровень гликемии при поступлении в стационар
%
Рисунок 2 – Зависимость между уровнем гликемии (ммоль/л) при поступлении в стационар и госпитальной летальностью у больных ИМ с наличием и отсутствием СД
Так, больные ИМ с СД, эугликемией и выраженной гипергликемией при поступлении в стационар характеризовались максимальными значениями госпитальной летальности – 20,0% и 17,1% соответственно, в то время как минимальные значения госпитальной летальности выявлены в группе умеренной гипергликемии – 11,0%. Пациенты ИМ без СД с эугликемией при поступлении характеризовались наименьшей госпитальной летальностью – 2,7%, максимальный уровень летальности отмечен в группе больных с выраженной гипергликемией – 20,6% (р < 0,001). Так, повышение уровня гликемии на 1 ммоль/л при поступлении у больных ИМ без СД ассоциировалось с 10,1% увеличением госпитальной летальности.
Для стратификации риска 30-дневной летальности в качестве независимых переменных идентифицированы следующие показатели: возраст, частота сердечных сокращений и уровень гликемии при поступлении в стационар, значение ФВ ЛЖ и выраженность СН по Killip. На основании использования факторов риска неблагоприятного прогноза при ОКС с подъемом сегмента ST построена ROC-кривая, оценивающая прогностическую мощность предложенной модели. Значение площади под ROC-кривой составило 0,86 (0,81; 0,91), что превышает диагностически значимый уровень этого показателя, равный 0,70 [Ohman E.M., 2000]. Показатель χ² полученной модели составил 71,9 (р<0,0001), что демонстрирует ее репрезентативность. Балльная оценка каждого фактора риска, которые необходимо учитывать для определения 30-дневного прогноза у больных ИМ, представлена в таблице 3. Риск развития смертельного исхода определяется суммой баллов, оценивающих указанные параметры (рис. 3).
Сравнительный анализ значений гликемии при поступлении в стационар среди пациентов с различным годовым прогнозом показал, что пациенты с неблагоприятным прогнозом без СД имели достоверно (р<0,001) более высокие значения глюкозы крови (8,9 ммоль/л) по сравнению с пациентами с благоприятными исходами (7,1 ммоль/л). В группе СД больные с неблагоприятным прогнозом также характеризовались более высокими значениями гликемии при поступлении, однако различия в показателях не достигали статистической значимости. Анализ гликемии натощак, оцененной на 10-14-е сутки от начала клиники ИМ, не выявил различий в группах пациентов с благоприятным и неблагоприятным годовым прогнозом как с наличием СД, так и без него.
Таблица 3 – Балльная оценка факторов смертельного исхода ИМ с подъемом сегмента ST в течение 30 дней
| Параметры | Количество баллов |
| II-IV класс ОСН по Killip | 6 |
| Гликемия при поступлении 5,9-7,9 ммоль/л | 4 |
| Гликемия при поступлении более 8,0 ммоль/л | 7 |
| ФВ ЛЖ менее 40% | 4 |
| ЧСС при поступлении более 100 в минуту | 4 |
| Возраст < 75 лет | 3 |
| Возраст ≥75 лет | 5 |
%
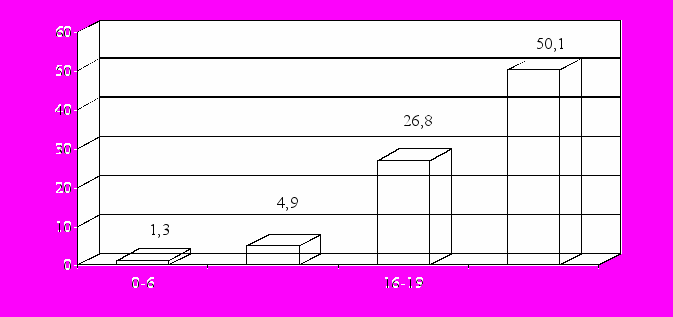
Количество баллов
7-15
≥20
Рисунок 3 – Частота развития смертельного исхода ИМ в течение 30 дней в зависимости от суммарного количества баллов
Приведенные данные позволяют рассматривать хроническую гипергликемию (оцененную при поступлении в стационар и на 10-14-е сутки госпитализации) как важный маркер неблагоприятного прогноза у больных ИМ как с СД, так и без него.
Анализ различий в значениях HbA1c у пациентов с СД также показал достоверно (р=0,03) его более высокие значения у пациентов с неблагоприятным прогнозом по сравнению с больными с благоприятными исходами. Таким образом, хроническая гипергликемия, подтверждаемая уровнем гликированного гемоглобина, является маркером неблагоприятного прогноза у больных ИМ с наличием СД.
Клиническая и прогностическая значимость эпизодов гипогликемии у больных ИМ в сочетании с сахарным диабетом 2 типа
В настоящем исследовании у 27 (35,07%) больных СД при оценке гликемического профиля, включая ночные (03) и ранние утренние (05) часы, в течение госпитального периода зарегистрированы эпизоды гипогликемии. Анализ проводимой сахароснижающей терапии в группах больных с наличием и отсутствием эпизодов гипогликемии не выявил существенных различий, в том числе по назначению инсулина. Так, инсулин был назначен 18,52% больных с эпизодами гипогликемии и 14% – без гипогликемии. Не выявлено различий в частоте развития госпитальных осложнений ИМ у больных с СД в зависимости от наличия или отсутствия гипогликемических состояний. Однако анализ годового прогноза показал, что у пациентов с гипогликемическими эпизодами госпитального периода в течение года наблюдения достоверно чаще развиваются сердечно-сосудистые события (табл. 4).
Таблица 4 – Прогностическая значимость эпизодов гипогликемии
| Конечные точки (через 1 год) | Пациенты с гипогликемией – n (%); n=27 | Пациенты без гипогликемии – n (%); n=50 | р |
| Смерть | 4 (14,82%) | 5 (10,00%) | ≥0,05 |
| Повторный ИМ | 8 (29,63%) | 10 (20,00%) | 0,034 |
| Декомпенсация ХСН | 9 (33,33%) | 9 (18,00%) | 0,000 |
| Нестабильная стенокардия | 11 (40,74%) | 6 (12,00%) | 0,000 |
В целом среди больных с гипогликемией не было отмечено ни одного случая благоприятного прогноза через 1 год от начала наблюдения. Также отмечено меньшее время до наступления неблагоприятного события среди больных с гипогликемией – 2 (1,98 – 4,73) мес, по сравнению с пациентами с ИМ и СД без гипогликемии – 3 (2,71 – 5,05) мес.
Таким образом, учитывая неблагоприятное влияние гипогликемии у больных ИМ на фоне СД на отдаленный прогноз, следует считать гипогликемию именно как проявление тяжелого заболевания с плохим прогнозом, а не как самостоятельную причину, вызывающую неблагоприятные события.
Раннее выявление нарушений углеводного метаболизма – важный маркер отдаленного прогноза при инфаркте миокарда
Результаты ПГТТ, проведенного на 8-14-е сутки, свидетельствуют о наличии у 26 (20,8%) пациентов тощаковой и постнагрузочной гипергликемии, что было расценено как проявление впервые выявленного сахарного диабета (I группа). У 43 (34,4%) пациентов обнаружено сочетание нормальных значений тощаковой гликемии и постнагрузочной гипергликемии, расцененной как нарушение толерантности к углеводам (II группа), у 56 (44,8%) пациентов тощаковая и постнагрузочная гликемия была в пределах нормальных значений (III группа).
Таким образом, нарушения углеводного обмена диагностированы у половины пациентов с острым ИМ при отсутствии указаний на наличие этих нарушений в анамнезе. Обращает на себя внимание, что у большинства больных при поступлении в стационар выявлена гипергликемия, причем достоверно более высокие значения уровня сахара крови отмечены в группе больных, у которых в последующем, при проведении ПГТТ диагностирован впервые выявленный СД.
В группах впервые выявленного СД и НТГ преобладали женщины старшего возраста, среди них было значительно меньше курящих, что, вероятно, определяется особенностями полового и возрастного состава, также у пациентов этих групп чаще выявляли абдоминальный тип ожирения. Отягощенная наследственность по ИБС достоверно чаще регистрировалась у больных без СД и НТГ (табл. 5). Других значимых различий групп по значениям ИМТ, ОТ, ОТ/ОБ, распространенности дислипидемии и АГ выявлено не было.
Таблица 5 – Клиническая характеристика больных, включенных в исследование (n=125)
| Признаки | I гр. – СД (n=26) | II гр. – НТГ (n=43) | III гр. – без НУО (n=56) | р |
| Женский пол, n (%) | 11 (42%) | 16 (37,2%) | 5 (8,9%) | 0,006 |
| Возраст, лет | 65 (55-70) | 68 (54-70) | 57 (51-61) | 0,007 |
| Курение, n (%) | 9 (34,6%) | 20 (46,5%) | 47 (84%) | 0,000 |
| ИМ у родственников, n (%) | 4 (15,3%) | 14 (32,5%) | 23 (41%) | 0,048 |
| ИМ в анамнезе, n (%) | 4 (15,3%) | 14 (32,5%) | 7 (12,5%) | 0,037 |
У всех обследованных пациентов с СД и НТГ по результатам ПГТТ обнаружено повышение тощаковой и постнагрузочной концентрации инсулина по сравнению с показателями пациентов без нарушений углеводного обмена. Причем у пациентов с впервые выявленным диабетом концентрация инсулина натощак была достоверно выше, чем у пациентов других сравниваемых групп.
У больных с НТГ, напротив, установлено максимальное повышение постнагрузочной концентрации инсулина (табл. 6). Отмечено повышение индекса НОМА во всех обследованных группах, что свидетельствует о наличии проявлений ИР у больных ИМ даже без явных нарушений углеводного обмена и в целом отражает значимость ИР как одного из факторов риска развития коронарных событий.
Выявлена прямая взаимосвязь между уровнем гликемии в остром периоде ИМ и ее значениями на 8-14-е дни ИМ у пациентов с впервые выявленным СД: r=0,581, р=0,001, а также между значениями гликемии при поступлении в стационар и МВ-КФК (r=0,22; р=0,019). Кроме того, установлена прямая связь между значениями индекса НОМА, с одной стороны, и уровнем триглицеридов крови (r=0,495, р=0,030) и ЛПНП (r=0,508, р=0,007), с другой, а также между значениями индекса НОМА и числом пораженных коронарных артерий по результатам коронарографии (r=0,369, р<0,001).
Таблица 6 – Показатели углеводного обмена и маркеров некроза миокарда
| Признаки | I гр. – СД (n=26) | II гр. – НТГ (n=43) | III гр.– без НУО (n=56) | Р |
| Гликемия при поступлении, ммоль/л | 9,9 (8,6-12,0) | 7,9 (6,3-10,1) | 7,25 (6,1-8,9) | 0,002 |
| ПГТТ: гликемия1*, ммоль/л | 6,2 (5,9-7,1) | 5,1 (4,9-5,6) | 5,1 (4,7-5,4) | 0,000 |
| ПГТТ: гликемия2**, ммоль/л | 13,2 (9,7-15,2) | 9,3 (8,2-10,3) | 6,1 (5,0-6,9) | 0,000 |
| ИРИ1, мЕД/л *** | 20,0 (16,0-40,0) | 15 (13,0-23,0) | 14,5 (10,5-23,0) | 0,013 |
| ИРИ2, мЕД/л **** | 45 (14,0-85,0) | 60 (24,0-105,0) | 48 (27,0-81,0) | |
| Индекс НОМА | 5,75 (4,4-12,0) | 3,4 (3,1-4,9) | 3,35 (2,4-5,2) | 0,000 |
| КФК, Ед/л | 525 (270-1033) | 307 (187-844) | 491 (164-1172) | ≥0,05 |
| МВ-КФК, Ед/л | 87 (39-172) | 55 (33-94) | 69 (31-148) | ≥0,05 |
Примечания: * — гликемия натощак, ** – гликемия через 2 часа после приема 75г глюкозы, *** – иммунореактивный инсулин натощак, **** – иммунореактивный инсулин через 2 часа после приема 75г глюкозы
Анализ конечных точек определил наличие благоприятного прогноза (отсутствие конечных точек) среди 78,5% больных с нормогликемией при проведении ПГТТ (нормальной тощаковой и постнагрузочной гликемией), у 55,8% – с НТГ и у 46,1% пациентов с СД.
При этом у пациентов с нормогликемией зарегистрированное суммарное количество «конечных точек» составило 12 (в среднем 0,21 события на пациента), у пациентов с НТГ – 19 событий (в среднем 0,41 события на пациента) и у пациентов с впервые выявленным СД – 14 (0,53 события на пациента). За этот период наблюдения летальный исход зафиксирован у 6 (4,8%) пациентов – все случаи от сердечно-сосудистых причин, 5 (83%) из них имели нарушения углеводного обмена, впервые выявленные в период госпитализации.
Представленные в настоящем исследовании данные свидетельствуют о том, что у пациентов с ИМ даже при отсутствии в анамнезе СД высока частота выявления нарушений углеводного обмена. У большинства (79,2%), пациентов при поступлении в клинику выявлена гипергликемия: использование в госпитальном периоде ПГТТ выявило различные нарушения метаболизма углеводов у 55,2% больных.
Отмечено, что у пациентов ИМ с наличием СД или НТГ чаще регистрировались случаи повторного ИМ, повторные госпитализации и ОНМК по сравнению с больными без нарушений углеводного обмена (рис. 4).
%
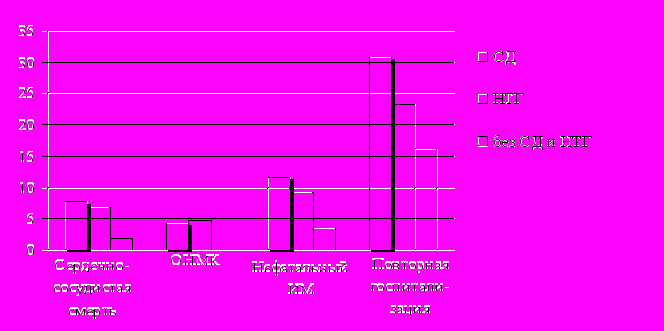
Рисунок 4 – Анализ конечных точек через 1год от начала наблюдения
Полученные результаты позволяют утверждать, что выявленная на 8-14-е сутки инфаркта миокарда НТГ имеет столь же важное влияние на прогноз, как и ранее выявленный СД.
Таким образом, влияние НТГ на отдаленный прогноз у больных ИМ сопоставимо с влиянием на него СД.
