«клинико-метаболическиe, психосоциальныe закономерности формирования психосоматических соотношений при cахарном диабете 1 типа и ожирении». 14. 01. 02 эндокринология 14. 01. 06 психиатрия
| Вид материала | Закон |
- Клинико-патогенетические аспекты формирования церебральных нарушений при сахарном диабете, 838.38kb.
- Рессия и экстернальный локус контроля при сахарном диабете II типа значимо взаимосвязаны, 108.58kb.
- Взаимосвязь вариабельности артериального давления и уровня глюкозы крови при артериальной, 276.43kb.
- Значение феномена преодоления болезни при ряде психосоматических заболеваний в терапевтической, 540.43kb.
- Тутер Нина Валерьевна Клинико-психофизиологический анализ панических атак при различных, 560.1kb.
- Программа и Типовой План элективного курса по офтальмологии: "Поражение глаз при сахарном, 37.99kb.
- Клинико-динамические особенности невротических и соматоформных расстройств у шахтеров, 711.56kb.
- Питание при сахарном диабете, 43.84kb.
- Информационно-методический материал для медицинских работников Сахарный диабет серьёзная, 47.48kb.
- Вопросы и программа вступительного экзамена в клиническую ординатуру по программе «психиатрия», 471.9kb.
| Уровень депрессии (баллы) | Длительность заболевания (годы) | Контрольная группа, n=150 | р | ||
| До 1 года,n=30 | 1г-5 лет, n=94 | Более 5 л., n=76 | |||
| Шкала(CDI) | 22,84±21,6 | 31,31±19,4 | 37,55±17,19 | 23,16±14,16 | р1-к<0,0001 р3-к<0,0001 р3-к=0,0009 |
| р*=0,007, р*1-2=0,43, р*1-3= 0,06, р*2-3=0,005 | |||||
| Шкала депрессии Бека | 27,11±6,33 | 30,46±12,99 | 31,58±13,42 | 22,14±4,52 | р1-к=0,002 р2-к<0,0001 р3-к<0,0001 |
| р*=0,56 |
Примечание: р*-достоверность различий между пациентами основной группы в зависимости от стажа по ANOVA: р*1-2-между- 1 и 2 группой, р*1-3-между 1 и 3 группой, р*2-3- между 2 и 3 группой .
р- достоверность различий между основной и контрольной группами по t-тесту: р1-к-между 1 группой и контролем, р2-к - между 2 группой и контролем, р3-к между 3 группой и контролем
Таким образом, можно предполагать, что не только стаж заболевания оказывает влияние на выраженность изменений. В результате дальнейшего обследования выявлена слабая зависимость показателей шкалы от уровня HbA1c (r=0,1; р=0,046).
Ключевые патогенетические механизмы депрессивных состояний связаны со сложной дисрегуляцией серотонинергической, норадренергической системы, а также системы эндогенных опиоидных пептидов мозга. Для объективной оценки выявленных с помощью вербальных опросников, нарушений было проведено определение уровня серотонина и нейроспецифической енолазы (НСЕ) в крови (табл.7).Полученные результаты свидетельствуют о повышении уровня НСЕ в 1,64 раза, и уменьшении серотонина в 1,66 раза в крови у пациентов с СД 1 типа по сравнению с группой контроля, при этом необходимо отметить, что у обследованных не было отличий в гендерном аспекте (р=0,33) и не отмечено тенденции к увеличению в зависимости от стажа заболевания (р=0,74).
Таблица 7
Анализ показателей серотонина и НСЕ у больных с СД 1 типа в зависимости от стажа заболевания в сравнении с группой контроля, (m±SD)
| Показатели | Длительность заболевания | Контр. группа, n=150 | р* | ||
| До 1 года, n=30 | 1г-5 лет, n=94 | Более 5л. n=76 | |||
| Серотонин (нг/мл) | 3,46±2,07 | 2,67±1,2 | 2,91±1,52 | 4,06±1,06 | р*=0,19 |
| р | р1-к=0,0023, р2-к< 0,0001,р3-к=0,0049 | ||||
| НСЕ (нг/мл) | 13,47±5,91 | 14,15±9,03 | 13,20±8,37 | 7,9±3,99 | р*=0,74 |
| р | р1-к=0,00013, р2-к= 0,0057,р3-к<0,0001 |
Примечание: р*- достоверность различий между пациентами основной группы в зависимости от длительности заболевания по ANOVA, р -достоверность между основной и контрольной группами: р1-к-между 1 группой и контролем, р2-к - между 2 группой и контролем, р3-к между 3 группой и контролем по t-тесту.
Дальнейшее исследование показало, что показатели серотонина имели достоверную зависимость от выраженности уровня тревожности (табл.8).
Таблица 8
| Показатели | Выраженность личностной тревожности (ЛТ) | Выраженность реактивной тревожности (РТ) | Контр. группа, n=150 | р | ||||
| слабая, n=63 | умеренная, n=66 | высокая n=71 | слабая, n=56 | умеренная, n=37 | высокая n=107 | |||
| Серотонин (нг/мл) | 2,91±1,51 | 2,78±1,56 | 2,75±1,14 | 2,92±1,66 | 2,90±1,23 | 2,58±0,89 | 4,6±1,06 | р1-к<0,0001 р2-к<0,0001 |
| р*=0,77 | р*=0,32 | | ||||||
| НСЕ (нг/мл) | 13,57±8,94 | 12,9±7,76 | 14,49±9,01 | 13,01±8,06 | 13,57±8,29 | 14,04±8,98 | 7,9±3,99 | р1-к<0,0001 р2-к<0,0001 |
| р*=0,55 | р*=0,76 | |
Примечание: p*- достоверность различий между группами по ANOVA, p- достоверность различий между группой слабой степени выраженности тревожности по t-тесту: р1-к- между 1 группой и контролем по ЛТ, р2- между 1 группой и контролем по РТ

Рисунок 2 Корреляционная связь показателей тревоги и уровня НСЕ у пациентов с сахарным диабетом 1 типа
Таким образом, чем сильнее выражены изменения уровня тревожности, тем ниже значения серотонина (рис.2).
Проведенный корреляционный анализ показателей серотонина с основным локусом контроля (HbA1c) не выявил достоверно значимых взаимосвязей (p=0,068), но была отмечена слабая корреляционная связь со значениями фруктозамина в стадии субкомпенсации (r=0,12, p=0,0041), декомпенсации (r=0,24, p=0,0453) и достоверная связь с частотой легких и скрытых гипогликемий (p=0,0026). Наибольшие изменения были выявлены при корреляционном анализе между шкалами депрессии (CDI) и Бека (r=0,81, р=0005, r=0,76, р=0,001соответственно). При изучении зависимости выраженности уровня общей тревожности от уровня HbA1c не получено достоверно значимой разницы (р=0,07). Выявленная линейная корреляция от уровня фруктозамина (r=0,42, р=0,002), длительности заболевания (r=0,33, р=0,0001) и наличия сосудистых осложнений нейропатии (r=0,34, р=0,0014), нефропатии (r=0,26, р=0,0043), дает возможность предполагать, что уровень тревожности, несмотря на отсутствие достоверной корреляции с основным критерием компенсации зависит от степени компенсации углеводного обмена, о чем свидетельствуют вышеуказанные показатели.
Пациенты с частыми скрытыми гипогликемиями, выявленными с помощью CGMS имели более значимое снижение серотонина (p<0,0001) и повышение НСЕ (p<0,0001), при этом у данной категории больных отмечался высокий уровень РТ по шкале Спилбергера-Ханина. Выявленные достоверные взаимосвязи представляют научный интерес в связи с тем, что при проведении лечебно-профилактических мероприятий усилия врачей направлены на снижение уровня гликемии и показателя компенсации (HbA1c) без учета психосоматических аспектов течения заболевания. Изучение взаимосвязей сосудистых осложнений и НСЕ выявило наиболее высокий уровень достоверности при наличии пролиферативной ретинопатии (р=0,0018), при 1 и 2 стадии ретинопатии, уровень достоверности достиг значений р=0,047, р=0,039 соответственно. При нефропатии при наличии стадии МАУ (р=0,0024) и длительности заболевания более 10 лет (р=0,0015), при поражении сосудов нижних конечностей достоверные отличия отмечались при диагностике стадии 2А (р=0,045) и выраженности клинических проявлений в виде парестезий (р=0,0213). При этом необходимо отметить, что признаки легкой или скрытой депрессии сочетались с увеличением показателей НСЕ, по методу (CDI) (р=0,001), по шкале Бека (р=0,005).
Анализ нейрофизиологических коррелятов тревожности позволил выявить, что для пациентов с СД и низкими значениями тревожности было характерно преобладание достаточно организованного λ-ритма в высокоамплитудной ЭЭГ-активности при незначительной выраженности ритмов β-диапазона (12%). ЭЭГ у лиц с высокой тревожностью характеризовалась низкоамплитудной активностью с незначительной дезорганизацией λ-ритма (30%) и существенно большей, по сравнению с группой испытуемых с низкой тревожностью, выраженностью β-ритма (до 20%), (p=0,0272). При этом доминирующим ритмом у пациентов с высокой тревожностью являлся λ-диапазон (38%), тогда как у индивидов с низкой тревожностью наблюдалась максимальная выраженность ритмики λ-диапазона (57%), (p=0,0421). Учитывая, что выраженность симптомов тревожности зависит от уровня компенсации углеводного обмена можно предполагать, что стресс в сочетании с хронической гипергликемией при СД 1 типа способствуют формированию условий для повреждения не только клеток эндотелия сосудов, но и цитомембран клеток мозга, что сопровождается появлением в крови некоторых специфических для мозга пептидов, в частности НСЕ. Достоверно повышенный уровень НСЕ в крови является доказательством повреждения нейрональных мембран, свидетельствуя о дисфункции мозговых структур, усугубляющихся с увеличением длительности СД 1 типа.
Сложившийся под влиянием заболевания паттерн личностных отношений к самой болезни, к лечению, врачам, медперсоналу, родным и близким, окружающим, учебе, а также к своим витальным функциям (самочувствие, настроение, сон, аппетит) мы проанализировали с помощью опросника ЛОБИ. Проанализированы особенности типа отношения к болезни (ТОБ) во взаимосвязи с демографическими показателями, компенсацией углеводного обмена и длительностью заболевания (табл.9).
Полученные в ходе исследования результаты свидетельствуют, что ТОБ к своему заболеванию у пациентов с СД1 типа не зависит от пола (λ2=8,42, р=0,75), как у мальчиков, так и девочек наиболее частым вариантом ТОБ является тревожный, который зарегистрирован у 32,1% и 34,06% соответственно. Мнительность по поводу опасений не реальных, а маловероятных осложнений болезни, неудач лечения, а также возможных неудач в жизни, учебе с одинаковой частотой встречается как у девочек, так и у мальчиков, что подтверждается обессивно-фобическим ТОБ в 32,1% и 34,06% соответственно, (р=0,23), но при этом мальчики чаще, чем девочки адекватно оценивают свое состояние (6,4% и 4,39% соответственно), (р=0,047). Обращает внимание частота апатического ТОБ, которая чаще отмечается у девочек (9,89%), (р=0,005), свидетельствующая об отсутствии желания проводить лечение, нежелании общения с медперсоналом.
Таблица 9
Взаимосвязь ТОБ пациентов с СД 1 типа и длительностью заболевания (по опроснику ЛОБИ), n(%)
| Тип отношения к болезни | Больные с давностью СД до 1 года (n=30) | Больные с давностью СД от 1 до 5 лет (n=94) | Больные с давностью СД более 5лет (n=76) | р |
| Гармоничный | 3(10) | 5(5,26) | 5(5,2) | χ2=63,44, р<0.0001 |
| Тревожный | 5(16,6) | 27(28,4) | 37(38,5) | |
| Ипохондрический | 3(10) | 16 (16,8) | 14(14,58) | |
| Меланхолический | 6(20) | 15 (15,7) | 10(10,4) | |
| Апатический | 3(10) | 4(4,2) | 6(6,25) | |
| Невростенический | 0(0) | 9 (9,4) | 10 (10,4) | |
| Обессивно-фобический | 6(20) | 27(28,47) | 37(38,5) | |
| Сенситивный | 0(0) | 5(5,2) | 11(11,4) | |
| Эгоцентрический | 0 (0) | 0(0) | 3(3,1) | |
| Эйфорический | 1(3,3) | 5(5,26) | 8(8,3) | |
| Анозогнозический | 0(0) | 9(9,47) | 10(10,4) | |
| Эргопатический | 2(6,6) | 5(5,26) | 8(8,3) | |
| Паронояльный | 0(0) | 0(0) | 3(3,1) |
Примечание: расчет % проводился из расчета обследованных пациентов каждой группы, достоверность показателей по критерию- χ 2
Как для мальчиков так и для девочек свойственна удрученность заболеванием, непрерывное беспокойство и мнительность в отношении неблагоприятного течения болезни, возможных осложнений, неэффективности лечения, пессимистические взгляды, что демонстрируется высокими 15,59%, 10,98%, (р=0,64) результатами по меланхолической шкале. Изучая частоту встречаемости ТОБ, в зависимости от возраста пациентов выяснено, что различия не имели достоверно значимых различий (χ2=7,66, р=0,81). У подростков, также как у пациентов допубертаного возраста наиболее частым вариантом ТОБ является тревожный (30,97%; 35,63% соответственно), (р=0,044) и обессивно-фобический (30,97%; 35,63% соответственно),(р=0,0043). У подростков с СД1 по сравнению с детьми, выражено существенное повышение показателей по шкале анозогнозии, которую зарегистрировали 12,64% больных (р=0,052). В подростковом возрасте повышается уровень сенситивности, чрезмерной озабоченности о возможном неблагоприятном впечатлении, которое могут произвести на окружающих сведения о своей болезни, которая встречается у 11,49% обследованных (р=0,02), тогда как у детей сенситивный ТОБ отмечался в 5,3%. В результате анализа ТОБ в зависимости от длительности патологического процесса отмечена трансформация ТОБ (табл.8). У больных, с впервые выявленной патологией и непродолжительным стажем, с одинаковой частотой встречается тревожный ТОБ, зарегистрированный у большинства пациентов (20%,28,4%,38,5% соответственно), (р=0,022). Увеличивается в зависимости от стажа количество больных у которых регистрируется обессивно-фобический ТОБ (22,2%; 28,47%; 38,5% соответственно), (р=0,013). С увеличением длительности заболевания повышается количество больных, которые имеют сенситивный тип реагирования на наличие заболевания (р=0,026). При длительном течении заболевания (более 5 лет) в 10(10,4%) случаях был выражен анозогнозический ТОБ, появление которого приводило к отказу от выполнения медицинских рекомендаций и снижению уровня комплаентности.
Таким образом, на этапах эволюции патологического процесса у больных происходит психологическая трансформация отношения к своему заболеванию. После установления диагноза большинство пациентов находятся в состоянии беспокойства и мнительности в отношении неблагоприятного течения болезни, развития возможных осложнений, неэффективности лечения. Больные стремятся к поиску новых способов лечения, дополнительной информации о заболевании, вероятных осложнениях, методах лечения. Постепенно тревожность по поводу своего заболевания сменяется отказом от лечения и выполнения рекомендаций в полном объеме, что не могло не отразиться на частоте проведения самоконтроля и степени компенсации углеводного обмена. Кроме того необходимо отметить снижение количества больных с гармоничным ТОБ с 10% до 5,2% (р=0,023), при этом увеличивается эгоцентрический вариант, особенно среди девочек (р=0,014). Проведенная оценка ассоциаций уровня компенсации углеводного обмена по значениям HbA1c и ТОБ достоверно значимой разницы не выявила. Это позволило установить, что увеличение стажа заболевания было связано с нарастанием проявлений дезадаптирующих ТОБ, таких как тревожный (r=0,2; р=0,01), апатический (r=0,17; р=0,05), сенситивный (r=0,3; р<0,0001), эргопатический (r=0,2; р=0,001). Среднесуточный уровень гликемии был связан с общим уровнем тревожности, который, в свою очередь, имел сильную связь с дезадаптирующими ТОБ: тревожным (r=0,6; р=0,0032), неврастеническим (r=0,5; р=0,0054), сенситивным (r=0,4; р=0,001) и паранойяльным ТОБ (r=0,4; р=0,001). Полученные данные сопоставимы с результатами других психологических тестов (методика Спилбергера-Ханина, тест Кондаша) и лабораторными показателями мозговых нейромедиаторов. Из этого следует, что мероприятия по формированию гармоничного ТОБ необходимо осуществлять как можно раньше.
Изучая возможности достижения компенсации углеводного обмена при СД 1 типа, нельзя не учитывать фактор терапевтического обучения, ставшего в последнее десятилетие неотъемлемой частью лечебно-профилактической помощи при данной патологии. Нами проведен анализ уровня знаний больных, обученных в «Школе диабета». Обучение проводилось по структурированной программе единого образца, разработанного ГУ ЭНЦ РАМН и утвержденного Министерством здравоохранения №135 от 06.05.1997, что предполагало равную информированность пациентов и владение необходимыми практическими навыками для достижения компенсации углеводного обмена. Полученные результаты свидетельствуют, что достижение компенсации не имеет достоверной зависимости (p=0,06) от уровня знаний больных о своем заболевании. В связи с этим нами проведен анализ взаимосвязи уровня HbA1c с психологическими предикторами, которые способствуют достижению адекватного гликемического контроля. Установлено, что основными предикторами, выделенными в результате регрессионного анализа, являются ТОБ, особенности воспитания в семье и психологические особенности личности обследованных пациентов. Достижение адекватного гликемического контроля возможно при наличии гармоничного ТОБ. Необходимо отметить, что частота самоконтроля в нашем исследовании достоверно не различалась при гармоничном и эгоцентрическом ТОБ (p=0,08), но при этом эгоцентрический вариант не способствует конечному достижению адекватного гликемического контроля. Основными особенностями личности, способствующими достижению компенсации являются: низкие значения факторов В,G,C,Q4. Кооперация родителей и ребенка с СД 1 типа приводила к адекватному самоконтролю. Анализ позволил выделить факторы, препятствующие достижению адекватного самоконтроля: анозогнозический, неврастенический, эргопатический типы отношения к болезни, симбиотические отношения между родителями и детьми, гиперсоциализация, высокие показатели уровня депрессии. Коэффициенты регрессии представлены на рис.3. В исследовании не было получено достоверно значимых отличий выраженности коэффициентов регрессии от давности патологического процесса и тяжести заболевания (p=0,62, p=0,53 соответственно).
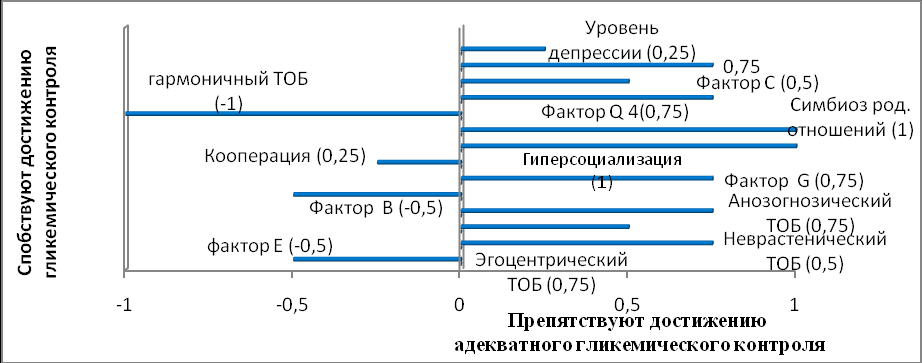
Рисунок 3 Факторы, определяющие достижение адекватного гликемического контроля
Психологические факторы, способствующие повышению локуса контроля можно расценивать как психологический потенциал личности, который имеет прогностическую ценность, позволяя определить прогноз течения и прогрессирования патологического процесса.
В результате проводимого исследования нами выдвинута гипотеза о том, что психосоматические взаимосвязи не являются специфичными исключительно для больных с СД 1 типа. С целью проверки гипотезы мы провели комплексное клинико-психологическое обследование детей и подростков с избыточной массой тела. Повышение распространенности нарушений пищевого поведения, а также широкий спектр психосоматических, нейроэндокринных и психопатологических расстройств, сопровождающих ожирение, подтвердил актуальность наших исследований в данной области. Как правило, большинство работ, проводилось с изучением психосоматических аспектов взрослых пациентов (Т.Г. Вознесенская, Г.А. Рыльцова, 2007, А.В. Вахмистров, 2007, И.И.Дедов, С.А. Бутрова, Ф.Х. Дзгоева, 2008). При этом многие исследователи единодушно указывают на необходимость разработки эффективных терапевтических вмешательств, так как ожирение приводит к существенному росту финансовых затрат на здравоохранение и общество в целом (А. С. Аметов, 2001, Т.Р. Бахтадзе, 2004, Н. Б. Болотова, 2007, Л.Е. Бутрова, 2007, М.А. Коваренко, Л.А. Руяткина, 2007). Одним из наиболее важных факторов, влияющих на эффективность снижения массы тела, является желание и готовность ребенка и его родителей к изменению образа жизни и характера питания. Во многом это зависит от личностных особенностей ребенка, «внутренней картины болезни», характера семейного воспитания.
Характеристика личности пациентов с избыточной массой тела на основании опросника Кеттелла показала отсутствие достоверных отличий показателей КЭО, ожирения смешанного генеза и ГСПП (р=0,78, р=0,61, р=0,83 соответственно), но было отмечено слабое отличие от результатов теста у больных с МС (р=0,048). Анализ результатов проводимого тестирования показал отсутствие достоверных отличий по полу (р=0,64) и по возрасту (р=0,76). Большинство больных 80,2% (λ2=21,27, р=0,034) имели низкие значения по фактору А [5,64(4,98; 7,61)], у больных с наличием МС показатели составили [3,33(4,65;7,24)], а в группе контроля [6,62(5,35; 8,48)], (р=0,028), что свидетельствовало о психологическом дискомфорте, замкнутости, негибкости в социальном взаимодействии. 69,6% обследованных характеризуются ригидностью установок поведения, негативным отношением к окружающим, склонностью к самообвинению, что подтверждалось показателями фактора Q1, у больных с КЭО [3,13(2,62;4,72)],(р=0,039), во второй группе больных [2,6(2,1;4,4)], (р=0,026), при ГСПП [3,31(2,92; 4,86)], (р=0,049), пациенты с МС по данному фактору не отличались от других форм ожирения, но имели аналогично низкие показатели [3,6(3,1;5,23)],(р=0,021) в сравнении с контрольными значениями [6,75(2,89;9,25)], (р=0,042). У 66,1% респондентов отмечается наличие эмоциональной неустойчивости, на что указывал фактор С при КЭО и смешанном генезе распределение стенов составляло [4,23(4,11; 6,88)], [4,29(4,13; 7,01)], (р=0,039, р=0,056 соответственно), при ГСПП [4,56(4,02; 7,32)], (р=0,45), МС [4,87(4,36; 7,68)], (р=0,032) по сравнению с данными, представленными контрольной группой [6,61(5,01; 9,20)], (р=0,041). Поведение, определяемое фактором D у пациентов с избытком массы тела непостоянно, неуравновешенно, подвержено влиянию случая, безответственно, неорганизованно у всех обследованных с ожирением, так как было выражено достоверно значимое отличие от контроля [7,09 (2,97;8,67)], (р=0,029), при КЭО [5,48(4,01; 8,76)], во второй группе обследованных [5,61(4,89; 9,21)], у пациентов с ГСПП [5,98(5,76; 8,99)], МС [5,66(4,74; 8,67)], (р=0,76) при сравнении при сравнении результатов с группой контроля. В 72,2% случаев отмечалась самоуверенность, независимость (фактор Е), так же наличие параноидных особенностей: подозрительность, завистливость, низкая самооценка. Черты, определяемые данной шкалой не имели достоверных различий между группами [6,45(6,02;10,04)], [6,38(5,97;9,56)], [6,29(5,65;8,79)], [6,13(5,88;8,75)], (р=0,86), но отличались от результатов, полученных при тестировании здоровых детей и подростков [8,1(6,36;9,75)], (р=0,004). Неустойчивость настроения, импульсивность поведения, отмечаемая пациентами с ожирением (фактор F), была выражена преимущественно у больных с МС [5,75(5,86; 7,95)], по сравнению с контролем [7,78(6,01;9,92)], (р=0,04). Анализ психологических особенностей личности пациентов с избыточной массой тела позволил составить общий психологический «портрет»: больные, как правило, инертны, замкнуты с низким уровнем самоконтроля и высоким уровнем внутренней напряженности.
При изучении выраженности уровня тревожности у пациентов с ожирением по шкале Спилбергера-Ханина были зарегистрированы симптомы умеренной и высокой тревожности у пациентов независимо от генеза ожирения. С одинаковой частотой отмечались симптомы как реактивной (χ2=8,52 р<0,0001), так и личностной (χ2=2,05, р<0,0001) тревожности. Средние показатели ЛТ у детей с КЭО превышали аналогичные показатели больных с ГСПП и МС в 1,21 раза. При этом высокая РТ вызывает нарушение внимания, характеризовалась напряжением, беспокойством, нервозностью. Значения высоких показателей ЛТ тревоги подтверждались данными опросника Кеттелла по шкалам Q3 (r=0,22, р=0,001), E (r=0,62, р=0,004), что определяло агрессивность, невротический конфликт, эмоциональные срывы, которые были характерны для больных с ожирением.
Результаты выраженности высоких показателей тревожности, выявленные по шкале Спилбергера-Ханина у пациентов с ожирением в общей группе были сопоставимы (р=0,001, r=0,043) с высокими показателями школьной (r=0,16, р=0,001), межличностной (r=0,25, р=0,001), и общей тревожности (r=0,27, р=0,001), определяемые по методике Кондаша.
Наличие депрессивных симптомов проанализировали аналогично обследованию больных с СД 1 типа по шкалам (CDI) и Бека, которые показали отсутствие достоверной разницы общих показателей пациентов с ожирением различного генеза. Полученные данные по двум шкалам были сопоставимы и демонстрировали выраженные отличия от результатов группы контроля (табл.10).
Анализ индивидуальных карт показал выраженные нарушения у больных с ожирением по шкалам А (негативное настроение) и Е (самооценка). Корреляционный анализ, проводимый между гормональными и психологическими характеристиками показал, что у больных с МС выявлено наличие корреляционных взаимосвязей между значениями тревожно-депрессивных симптомов и уровнем серотонина и достоверная корреляция с уровнем лептина и инсулина.
В исследовании отмечено, что у больных с ожирением признаки дезадаптации связаны с наличием различных типов реагирования на заболевание, при которых оказывается затронутой, в первую очередь, эмоциональная сфера отношений, проявляющаяся в форме тревожно-депрессивного фона настроения, угнетенного состояния, подавленности, поведения по типу раздражительной слабости, с недостаточно внимательным, пренебрежительным, беспечным, иногда безответственным отношением к своему состоянию, что служило подтверждением наличия тревожно-депрессивной симптоматики.
Таблица 10
Состояние тревожности (тест Кондаша) и депрессии (CDI, шкала Бека) у пациентов с ожирением и обследованных контрольной группы,(m ±SD)
| Показатели, (баллы) | КЭО, n=207 | Ожирение смешанного генеза, n=67 | ГСПП, n=56 | МС, n=55 | Контрольная группа, n=150 | р* |
| Школьная тревожность | 20,86±14,39 | 22,8±17,4 | 21,2±16,6 | 20,72±11,7 | 23,9±15,6 | р*=0,808 |
| р | р1-к=0,058, р2-к=0,65, р3-к=0,29, р4-к=0,17 | |||||
| Самооценочная тревожность | 15,77±7,95 | 16,34±7,9 | 15,4±7,22 | 15,5±7,6 | 15,8±6,6 | р*=0, 92 |
| р | р1-к=0,94, р2-к=0,62, р3-к=0,71, р4-к=0,805 | |||||
| Межличностная тревожность | 17,16±9,17 | 16,1±8,9 | 16,08±8,99 | 17,8±8,4 | 42,9±15,3 | р*=0,62 |
| р | р1-к<0,0001, р2-к<0,0001, р3-к<0,0001, р4-к<0,0001 | |||||
| Общая тревожность | 36,6±18,9 | 37,26±22,57 | 39,3±18,9 | 34,2±18,2 | 21,4±13,3 | р*=0,59 |
| р* | р1-к<0,0001, р2-к<0,0001, р3-к<0,0001, р4-к<0,0001 | |||||
| Шкала (CDI) | 32,8±15,07 | 30,9±10,6 | 30,7±13,4 | 30,45±13,1 | 23,16±11,16 | р*=0,52 |
| р* | р1-к<0,0001, р2-к<0,0001,р3-к<0,0001, р4-к<0,0001 | |||||
| Шкала Бека | 28,54±12,2 | 29,3±11,7 | 26,7±10,1 | 28,1±11,7 | 22,14±4,52 | р*=0,71 |
| р* | р1-к<0,0001, р2-к<0,0001, р3-к<0,0001,р4-к<0,0001 |
Примечание: р*- достоверность различий между группами по t-тесту,
р - достоверность различий при сравнении основной группы с контролем по t-тесту: р1-к-сравнение больных с КЭО с контролем, р2-к- сравнение пациентов с ожирением смешанного генеза с контролем, р3-к - сравнение больных ГСПП с контролем, р4-к- сравнение пациентов с МС с контролем.
Проведенное исследование позволило установить, что увеличение стажа заболевания было связано не только с нарастанием проявлений дезадаптирующих ТОБ, таких как, неврастенический, анозогнозический, паранойяльный, при этом отмечалось снижение частоты гармоничного типа, но и нарушением типов пищевого поведения.
Эмоциональная напряженность является хроническим стрессогенным фактором, который занимает значительное место среди этиологических факторов ожирения, способствуя формированию «фундамента» развития пищевой аддикции. Пищевую аддикцию можно отнести к психогениям настоящего времени (Ю.А. Князев, С.Л. Бушуев, 1999, М.Л. Гаврилов, 2001, А.В. Ротов, 2002, В.Я. Семке, 2007). Пищевое поведение и энергетический баланс регулируются комплексом генетических, поведенческих и нейроэндокринных факторов (P.Zimmet, G.Alberti, F.Kaufman, N.Tajima, 2007, Т.А.Wadden, G.D.Foster, K.A. Letizia et al., 2008). Формирование патологических типов пищевого поведения неразрывно связано с нарушением всей мотивационной системы и другими эмоционально-личностными особенностями индивидуума. Однако на практике весьма редко учитывают типологию нарушений пищевого поведения, эмоционально-личностных и психовегетативных расстройств пациентов в детском, подростковом возрасте, что затрудняет лечение ожирения у больных зрелого возраста. По данным опросника DEBQ, у больных с ожирением различного генеза достоверно чаще диагностировался «экстернальный» ТПП в 46,3 % случаях. «Эмоциогенный» ТПП чаще регистрировался у 27,1% пациентов с ожирением без ИР, средние показатели (3,6±0,23,) превышали аналогичные данные больных с ИР (2,95±0,56) и детей группы контроля (1,98±0,25). «Ограничительное» пищевое поведение отмечалось у пациентов с ожирением конституционального генеза и у 23,6% пациентов с МС, преимущественно с небольшим стажем заболевания. Диагностически значимыми психологическими факторами, способствующими увеличению показателей эмоциогенного ТПП, являлись личностные характеристики пациентов, к которым относятся факторы А, С, Н, I, Q3, особенности взаимоотношений в семье, выраженность ситуационной, личностной тревожности. Нарушение пищевого поведения рассматривается как дезадаптивный способ разрешения эмоционального дискомфорта. Вкусовые качества пищи использовались как фактор (аддикт) снятия внутреннего эмоционального напряжения, ухода от реальности у большинства пациентов с ожирением. В ситуации выработанных семейных стереотипов культа еды при недостатке положительных эмоций человек может использовать прием пищи в качестве компенсаторного способа нормализации эмоционального фона, вариантом адаптации при неблагоприятных социальных условиях или психическом неблагополучии. Гипералиментацию можно расценить как неполноценную форму психоэмоциональной адаптации, которая, несомненно, способствовала усугублению течения ожирения и выступала как предиктор формирования пищевой аддикции, замыкая патологический «порочный круг». Аддикция к еде является промежуточным звеном между химическими и нехимическими зависимостями, когда пища использовалась в виде аддиктивного агента, используя который человек устраняется от его субъективной реальности (рис.4). Таким образом, гипералиментация, наслаиваясь на конституциональную предрасположенность приводила в дальнейшем к обменно-метаболическим и психическим дисфункциям что в свою очередь способствовала возникновению вторичных соматических нарушений.















Рисунок 4 Динамика развития пищевой аддикции у детей и подростков с ожирением различного генеза
Анализ литературных данных показывает различие взглядов исследователей на взаимоотношения основных форм пищевого поведения. Бесспорным является взаимосвязь личностных нарушений и расстройств приёма пищи, которые можно рассматривать как взаимодействие внутри единства, отражающее связь соматических и психических составляющих в решении единой проблемы. Продолжение изучения данного вопроса на выборках пациентов с изучаемой патологией с использованием стандартизированных методик позволит расширить возможности реабилитационных и профилактических мероприятий по развитию ожирения и его осложнений со стороны специалистов разного профиля.
Полученные результаты исследования, доказали, что любое хроническое заболевание, в данном случае СД1и ожирение сопровождаются выраженными психоэмоциональными нарушениями, развитием дисгармоничных типов отношения к болезни, возникновением тревожно-депрессивных симптомов, которые могут рассматриваться не только как предрасполагающие факторы для развития неврозов в зрелом возрасте, но и как предпосылки, способствующие формированию «патологического порочного круга», что утяжеляет клиническую динамику, определяя прогноз и стратегию реабилитационных мероприятий. Избыточная тревожность, как первый и облигатный признак любого дистресса, играет определяющую роль в формировании начальных проявлений психовегетативного синдрома.
Следующим этапом научно-исследовательского поиска была оценка показателей КЖ с помощью общего стандартизированного опросника SF-36. В проведенной работе подтверждена точка зрения российских и зарубежных исследователей (А.А. Новик, Т.И. Ионова, 2007, П.Кайнд, 2008), которые считают, что при хроническом заболевании показатели КЖ снижаются. Полученные результаты свидетельствовали, что показатели общего уровня КЖ в сравнительном аспекте с контрольной группой действительно снижались у как детей, так и подростков больных сахарным диабетом. Необходимо отметить, что не только в основной группе регистрировалось снижение составляющих КЖ, но и у большинства здоровых сверстников эти показатели не достигали среднепопуляционных значений, что определяло влияние на КЖ других факторов, кроме наличия заболевания.
Детальный анализ полученных данных показал достоверные отличия показателей шкалы (BP) у детей с СД 1 типа (80,26±21,48) от группы контроля (86,82±16,37), (р=0,044), что демонстрировало выраженную роль субъективных болевых ощущений пациентов в ограничении его деятельности за последнее время. Результаты, представленные в табл.11 свидетельствуют об отсутствии достоверной разницы ответов респондентов основной группы по большинству параметров общей выборки с контрольной группой, но при этом регистрируется достоверное снижение суммарного показателя КЖ физического функционирования (PНs) у больных СД 1 типа как детей (52,81±5,36), так и подростков (52,72±4,66) в сравнении со сверстниками аналогичного возраста группы контроля (54,62±5,38; 55,19±5,28 соответственно), (р=0,039, р=0,001 соответственно).
Выраженные отличия у детей основной группы (39,8±0,22) по сравнению с контролем (45,8±8,8,69), (р<0,0001) регистрировались по шкале MHs, определяющей психологический компонент здоровья, что свидетельствовало о влиянии заболевания на данный показатель КЖ. В большинстве научных публикаций (Новикова И.А., Варварина Г.Н., Кострова А.И., 2007, Spilker B., 2006), посвященных изучению КЖ, не было выявлено гендерных отличий, тогда как в нашей работе получены данные, свидетельствующие о том, что наибольшие изменения характерны для лиц мужского пола.
Таблица 11
Сравнительная оценка качества жизни пациентов с сахарным диабетом и обследованных детей и подростков контрольной группы (m ±SD)
| Параметры КЖ | Дети с СД 1 типа, (n=113) | Дети контрольной группы (n=57) | Подростки с СД (n=87) | Подростки контрольной группы (n=88) | p* |
| P F | 87,56±14,56 | 87,36±14,4 | 83,24 ±17,9 | 89,66±13,28 | р*=0,063 |
| р=0,93 | р=0,007 | ||||
| RP | 71,95±34,26 | 71,05±34,32 | 73,75±31,03 | 70,22±36,9 | р*=0,701 |
| р=0,87 | р=0,49 | ||||
| BP | 80,26±21,48 | 86,82±16,37 | 82,11±20,55 | 82,41±17,29 | р*=0,53 |
| р=0,044 | р=0,91 | ||||
| GH | 55,25 ±19,9 | 58,77±19,53 | 56,08±20,8 | 52,53±19,74 | р*=0,53 |
| р=0,27 | р=0,24 | ||||
| VT | 64,43±20,56 | 70,17±18,49 | 67,62±20,9 | 65,5±20,1 | р*=0,28 |
| р=0,07 | р=0,49 | ||||
| SF | 74,98 ±18,35 | 81,14±17,37 | 75,05±16,72 | 75,42±19,25 | р*=0,97 |
| р=0,0037 | р=0,89 | ||||
| RE | 60,89±38,58 | 59,64±38,18 | 65,13±34,44 | 58,8±41,1 | р*=0,42 |
| р=0,84 | р=0,27 | ||||
| MN | 68,60±16,63 | 68,14±15,47 | 66,52±16,44 | 68,76±16,6 | р*=0,38 |
| р=0,86 | р=0,37 | ||||
| PНs | 52,81±5,36 | 54,62±5,38 | 52,72±4,66 | 55,19±5,28 | р*=0,9 |
| р=0,039 | р=0,001 | ||||
| MHs | 39,8±0,22 | 45,8±8,8,69 | 42,05±10,01 | 44,53±9,7 | р*=0,106 |
| р<0,0001 | р=0,102 |
