Местная сочетанная иммунотерапия в комплексном лечении и профилактике послеоперационных гнойных осложнений острых травматических внутричерепных гематом 14. 01. 17 хирургия
| Вид материала | Автореферат диссертации |
- Применение озонированного перфторана в комплексном лечении острых перитонитов и профилактике, 652.97kb.
- Диагностика и хирургическое лечение травматических внутричерепных гематом у детей раннего, 379.1kb.
- Местная цитокинотерапия в комплексном лечении и профилактике раневой инфекции открытых, 199.33kb.
- Стимуляция заживления и профилактика гнойных осложнений послеоперационных ран передней, 683.25kb.
- Местная иммуномодулирующая терапия в профилактике гнойно-воспалительных осложнений, 431.5kb.
- А. И. Неймарк, И. B. Снегирев,, 129.75kb.
- Особенности диагностики и лечения острых гнойных заболеваний мягких тканей у больных, 287.56kb.
- Реконструкция глубокой бедренной артерии в комплексном хирургическом лечении больных, 294.19kb.
- Комплексная диагностика и прогнозрование осложнений острых воспалительных заболеваний, 763.74kb.
- Внутрипортальная лазеротерапия в комплексном послеоперационном лечении осложнённого, 415.55kb.
На правах рукописи
ФАРХАТ Файяд Ахмед
МЕСТНАЯ СОЧЕТАННАЯ ИММУНОТЕРАПИЯ В КОМПЛЕКСНОМ ЛЕЧЕНИИ И ПРОФИЛАКТИКЕ
ПОСЛЕОПЕРАЦИОННЫХ ГНОЙНЫХ ОСЛОЖНЕНИЙ ОСТРЫХ ТРАВМАТИЧЕСКИХ ВНУТРИЧЕРЕПНЫХ ГЕМАТОМ
14.01.17 – хирургия
Автореферат
диссертации на соискание ученой степени
доктора медицинских наук
Москва, 2010
Работа выполнена в государственном образовательном учреждении высшего профессионального образования «Московский государственный медико-стоматологический университет» (ректор – Заслуженный врач РФ, доктор медицинских наук, профессор О.О.Янушевич) Федерального агентства по здравоохранению и социальному развитию Российской Федерации
Научный консультант:
доктор медицинских наук, КОЛОБОВ
профессор Сергей Владимирович
Официальные оппоненты:
доктор медицинских наук, ЗАРИЧАНСКИЙ
профессор Владимир Адамович
доктор медицинских наук, ЛОБАКОВ
профессор Александр Иванович
доктор медицинских наук, ПРОТАСОВ
профессор Андрей Валентинович
Ведущая организация: Российский государственный медицинский университет
Защита диссертации состоится: «16» февраля 2010 г. в 14.00. часов на заседании Совета Д 208.041.02 при ГОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития РФ по адресу: 127473, Москва, ул. Делегатская, дом 20/1.
С диссертацией можно ознакомиться в библиотеке университета по адресу: 125206, Москва, ул. Вучетича, дом 10а.
Автореферат разослан «_____»___________________ 2009г.
Учёный секретарь
диссертационного Совета
доктор медицинских наук,
профессор Уртаев Б.М.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
АКТУАЛЬНОСТЬ ТЕМЫ
Лечение повреждений головного мозга и черепа является актуальной проблемой нашего времени, особенно при травмах, осложненных внутричерепными кровоизлияниями, которые значительно отягощают течение травматического процесса.
Черепно-мозговая травма (ЧМТ) среди всех повреждений человеческого организма по данным разных авторов достигает 30-50% (Лебедев В.В., Крылов В.В., 2000, M. Dearden, 2000 г.) и в развитых странах остается основной причиной смертности людей молодого возраста. По данным российских авторов в структуре ЧМТ ушибы мозга и его сдавления встречаются с частотой 30-40 случаев на 100000 населения (Непомнящий В.П., Лихтерман Л.Б., Ярцев В.В., 1998). Несмотря на то, что в последние годы разработаны различные алгоритмы ведения больных, получивших травму головного мозга, у многих из них не удается предотвратить летальный исход или серьезные последствия, даже у тех больных, которые по началу не расценивались как тяжелые. Остается актуальным выражение “больной с черепно-мозговой травмой, который разговаривает, но умирает” (Andrew I.R. Maas, Dearden M., Servadei F., Stocchetti N., 2000). Основной причиной этому является не только травма, но также вторичные вне- и внутричерепные осложнения у травматических больных, и, как следствие, они нередко не дооцениваются соответствующим образом, что порождает дефекты качества и объема проводимой терапии.
Большие трудности возникают при лечении больных с ограниченными травматическими внутричерепными гематомами (оболочечными и внутримозговыми). Этой группе больных, как правило, проводится экстренное хирургическое вмешательство как основной этап лечения. В послеоперационном периоде у них нередко возникают вне- и внутричерепные осложнения, среди которых наиболее частыми и тяжелыми являются гнойный очаговый энцефалит, менингит, менинго-энцефалит, абсцесс, церебральный арахноидит. Кроме того, в остром периоде травмы на фоне пролиферативных процессов в оболочках и веществе мозга, глиоза и атрофии мозгового вещества развиваются изменения, приводящие к возникновению различных последствий ЧМТ (гидроцефалия, посттравматическая эпилепсия, астено-вегетативный и диэнцефальный синдромы и др.) [Касумова С.Ю., 1999].
Следует отметить, что адекватно проведенное хирургическое вмешательство у пострадавших с внутричерепными кровоизлияниями, протекающих с картиной объемного воздействия на головной мозг излившейся кровью, не всегда может само по себе обеспечить благоприятное течение послеоперационного периода.
Актуальность проблемы лечения внутричерепных посттравматических гнойно-септических осложнений определяется общей тенденцией к росту госпитальной инфекции и недостаточной эффективностью антибиотикотерапии согласно предлагаемым эмпирическим схемам (Ткачик И.П., 1999).
Очевиден факт, что снижение эффективности антибактериальной терапии связано с постоянно увеличивающейся резистентностью бактериальной флоры различного происхождения - негоспитального и нозокомиального (госпитального), а также с формированием в условиях хирургического стационара так называемых госпитальных штаммов условно-патогенных бактерий, характеризующихся значительным уровнем антибиотикорезистентности, что определяет их большее клиническое значение (Белобородов В.Б., 1998; Яковлев С.В., 1997).
Следует учесть, что воспалительные осложнения интракраниальной локализации в нейрохирургии имеют свои особенности. Это связано с тем, что воспалительный процесс протекает в условиях практически изолированного гематоэнцефалическим барьером пространстве на фоне анатомических, циркуляторных и регуляторных нарушений, возникающих в результате нейрохирургического вмешательства или ЧМТ (Нуржиков С.Р., Имшенецкая В.Ф., 1996; Лебедев В.В., Крылов В.В., 1998).
Неблагоприятное влияние на течение гнойного процесса у нейрохирургических больных вследствие ЧМТ или нейрохирургического вмешательства оказывает развитие вторичного иммунодефицита (Хилько В.А., Гайдар Б.В., Старченко А.А., 1995).
В литературе предлагается достаточно много вариантов схем антибактериальной терапии гнойных осложнений интракраниальной локализации. Широко описано использование комбинированных путей введения препаратов (Лебедев В.В., Крылов В.В., 1998; Garvey G., 1988; Gilbert D.N., Moellering R.C., 1998; Gorbach S.L., Mensa J., Gatell J.M., 1998).
Основными являются следующие пути введения препаратов: 1) парентеральный (внутривенный, внутримышечный), 2) интратекальный (эндолюмбальный, интравентрикулярный, введение в дренаж, субокципитальный), 3) регионарное введение - длительная интракаротидная инфузия при дренировании поверхностной височной артерии до уровня бифуркации общей сонной артерии и введение препаратов при помощи инфузомата. Известен внутриаортальный метод введения пенициллина, разработанный в Центральном военном госпитале им. Н.Н. Бурденко, который предусматривает подведение катетера через бедренную артерию к устью общей сонной артерии под рентгеновским контролем и введение антибиотиков инфузоматом (Щиголев Ю.С., 1996). Этот путь не нашел пока широкого распространения из-за технических сложностей.
Из вышеизложенного следует полагать, что проблема послеоперационного ведения больных с травматическими внутричерепными кровоизлияниями, профилактики и лечения гнойно-воспалительных осложнений на сегодняшний день не решена. Применение комплексного подхода к лечению этой категории больным с подключением методов иммунотерапии освещено недостаточно. Это и явилось причиной проведения настоящего исследования, изучения возможности улучшения результатов лечения этих пациентов, с включением в состав комплексной терапии иммуномодулирующих препаратов, доставляемых в зону поражения мозга через регионарное сосудистое русло.
ЦЕЛЬ ИССЛЕДОВАНИЯ
Улучшить результаты лечения больных с гнойными осложнениями после операций по поводу острых посттравматических внутричерепных гематом с применением методов местной сочетанной иммунотерапии и иммунопрофилактики этих осложнений.
ЗАДАЧИ ИССЛЕДОВАНИЯ
1. Исследовать сравнительную иммуноморфологию оболочек головного мозга в норме и при тяжелой ЧМТ, протекающей с формированием травматических внутричерепных гематом.
2. Изучить характеристику и частоту вне- и внутричерепных гнойно-воспалительных послеоперационных осложнений у больных с посттравматическими внутричерепными гематомами при стандартной схеме лечения и с включением в нее иммуномодуляторов.
3. Выявить морфологические изменения в оболочках мозга на фоне проводимого комплексного лечения с применением методов регионарной иммуномодулирующей терапии.
4. Изучить эффективность регионарного (местного сочетанного) применения биологически активных веществ (иммуномодуляторов) в послеоперационном периоде.
5. На основе полученных данных создать алгоритм комплексного лечения с применением методов регионарной иммуномодулирующей терапии у пострадавших с травматическими внутричерепными гематомами.
НАУЧНАЯ НОВИЗНА ИССЛЕДОВАНИЯ
На основании медико-статистического анализа изучена частота интра- и экстракраниальных гнойно-воспалительных осложнений у больных с травматическими внутричерепными гематомами и впервые уточнены особенности их развития в зависимости от объема гематомы и ее локализации.
Впервые описаны структурные основы системы местного (регионарного) иммунитета оболочек головного мозга в норме и при нарушении целостности замкнутой полости черепа. Ими являются: оболочечные и внутримозговые пути циркуляции ликвора и крови (афферентные пути), клеточные кооперации оболочек и ткани головного мозга, сеть лимфатических сосудов твердой мозговой оболочки, адвентиции крупных кровеносных сосудов шеи и глубокая лимфатическая сеть шеи (эфферентные пути); нижние и средние яремные лимфатические узлы (регионарные лимфатические узлы).
Впервые изучены морфо-функциональные изменения системы местного иммунитета оболочек головного мозга при травматических внутричерепных гематомах при стандартном лечении и при включении в его состав интраоперационной иммуномодулирующей терапии тактивином. Терапия тактивином приводит к активации как клеточного, так и гуморального звеньев местной иммунной системы, ускоряет процессы регенерации в оболочках головного мозга.
Патогенетически обоснована и клинически доказана эффективность местного интраоперационного использования иммуномодуляторов в составе комплексного лечения больных с травматическими внутричерепными гематомами.
Оценены результаты интраоперационного использования биологически активных веществ (иммуномодуляторов) и доказана эффективность применения предлагаемого метода для снижения частоты гнойно-септических осложнений среди оперированных больных.
НАУЧНО–ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ
Проведенные экспериментальные исследования позволили внедрить в клиническую практику методы интраоперационного введения тактивина, предложен новый способ интраоперационной катетеризации поверхностной височной артерии и ее основных ветвей, дающий возможность подведения иммуномодулятора непосредственно в область оперативного вмешательства.
Медико-статистический анализ частоты гнойно-воспалительных осложнений у больных, перенесших операции по поводу острых внутричерепных гематом, позволил с известной долей вероятности прогнозировать развитие этих осложнений у больных в зависимости от объема гематом, их локализации и латерализации, своевременно корригировать интенсивную терапию.
Сравнительное изучение структурно-функциональных особенностей системы местного иммунитета оболочек головного мозга указывает на эффективность предложенных методов введения иммуномодуляторов у больных, оперированных по поводу острых травматических внутричерепных гематом.
ОСНОВНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
1. Основными структурными элементами системы местного (регионарного) оболочек головного мозга являются – артериальные сосуды оболочек головного мозга, оболочечные и внутримозговые пути циркуляции ликвора, оболочечные пути циркуляции дурально-арахноидальной тканевой жидкости, местные клеточные кооперации в твердой мозговой оболочке, представленные Т и В-лимфоцитами, лаброцитами и клетками мононуклеарных фагоцитов, сеть лимфатических сосудов твердой оболочки, адвентиции крупных сосудов шеи и глубокая лимфатическая сеть шеи, нижние и средние яремные лимфатические узлы.
2. Частота развития гнойно-воспалительных осложнений (как внутри- так и внечерепных) после операций по поводу травматических внутричерепных гематом, зависит от распространенности и глубины повреждения головного мозга, множественности и локализации поражения, развития синдрома вторичного иммунодефицита.
3. Местное и регионарное применение иммуномодулятора позволяет снизить риск развития внутричерепных гнойно-воспалительных осложнений и корригирует состояние местного иммунного статуса в оболочках головного мозга.
4. Местное интраоперационное применение тактивина и последующее его введение в регионарное сосудистое русло через поверхностную височную артерию в составе комплексной терапии острых травматических внутричерепных гематом позволило уменьшить частоту гнойных осложнений, улучшить общие клинические и иммунологические показатели, снизить выраженность и продолжительность лихорадочного периода.
ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ РАБОТЫ В ПРАКТИКУ
Результаты проведенных исследований использованы в послеоперационном периоде у больных с травматическими внутричерепными гематомами, проходивших комплексное лечение в отделениях нейрохирургии, общей хирургической реанимации, нейрореанимации и гемодиализа городской клинической больницы № 33 имени профессора А.А. Остроумова г. Москвы.
Материалы работы используются при чтении лекций и проведении семинарских занятий, в работе научного студенческого кружка на кафедрах оперативной хирургии и топографической анатомии МГМСУ, госпитальной хирургии лечебного факультета МГМСУ и кафедре патологической анатомии МГМСУ.
АПРОБАЦИЯ РАБОТЫ
Апробация работы состоялась 25 ноября 2008 года на совместной конференции кафедр госпитальной хирургии лечебного факультета, оперативной хирургии и топографической анатомии, анестезиологии и реаниматологии, медицины катастроф, патологической анатомии МГМСУ, патологической анатомии РМАПО, научно-исследовательского института (НИМСИ) МГМСУ, лаборатории оперативной хирургии и клинической лимфологии РМАПО, кафедры нервных болезней ФПДО ММА им. И.В.Сеченова, клинических отделений ГКБ № 33 им. проф. А.А.Остроумова.
Основные положения диссертационной работы доложены и обсуждены на:
1. VII Международном симпозиуме «Новые технологии в нейрохирургии» (Санкт-Петербург, 27-29 мая, 2004 г.);
2. Научно-практической конференции, посвященной 35-летию лечебного факультета МГМСУ «Актуальные вопросы экспериментальной медицины» (Москва, 13 мая, 2004 г.);
3. Межрегиональной научно-практической конференции «Актуальные вопросы современной хирургии» (Курск, 18 ноября, 2005 г.);
4. Научной конференции НИИ морфологии человека РАМН «Актуальные вопросы морфогенеза в норме и патологии» (Москва, 27 мая 2004 г.);
5. V Общероссийском съезде анатомов, гистологов и эмбриологов (Казань, 17-18 сентября 2004 г.);
6. II Съезде Российского общества патологоанатомов (Москва, 11-14 апреля 2006 г).
7. IV Съезде нейрохирургов России (Москва, 18-22 июня 2006 г.).
ПУБЛИКАЦИИ
По теме диссертации опубликовано 21 научная работа в материалах всероссийских, национальных и международных съездов, конгрессов и форумов, из них 8 научных статей изданы в журналах, включенных в "Перечень ведущих рецензируемых научных журналов и изданий, в которых должны быть опубликованы основные научные результаты диссертаций на соискание ученой степени доктора и кандидата наук".
ОБЪЕМ И СТРУКТУРА ДИССЕРТАЦИИ
Диссертация изложена на 219 страницах компьютерной верстки, иллюстрирована 63 рисунками (включая диаграммы) и 20 таблицами. Состоит из введения, литературного обзора, материалов и методов исследования, 5 глав собственного исследования, заключения, выводов, практических рекомендаций и списка литературы, включающего 296 источников, в том числе 225 отечественных авторов и 71 зарубежных.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Для реализации поставленных цели и задач нами проведены следующие исследования:
1. Медико-статистический анализ частоты и структуры гнойно-воспалительных осложнений у умерших больных после хирургического лечения острых травматических внутричерепных гематом и комплексной терапии по стандартной схеме (400 наблюдений).
Исследование проведено на основании изучения карт стационарных больных (истории болезни) и протоколов судебно-медицинских вскрытий (400 наблюдений).
2. Сравнительное морфо-функциональное исследование на аутопсийном и биопсийном материале регионарной системы иммунитета оболочек ГМ при ОТВГ у оперированных больных, леченых по стандартной схеме и с включением местной интраоперационной иммуномодулирующей терапии тактивином.
Материалом для исследования послужили судебно-медицинские и патологоанатомические (контрольная группа) вскрытия, интраоперационные биопсии оболочек головного мозга (50 наблюдений).
3. Изучение анатомо-функциональных особенностей кровообращения в поверхностных артериях головы и выявления их анастомозов с сосудами твердой мозговой оболочки на примере поверхностной височной артерии. Выполнено рентгеноконтрастное исследование общей сонной артерии и ее ветвей. Микроскопический анализ прокрашивания сосудистого русла производился при судебно-медицинских и патологоанатомических (контрольная группа) вскрытиях (15 наблюдений).
4. Проведено лечение 260 больных с острыми травматическими внутричерепными гематомами по общепринятому алгоритму и с включением местной иммуномодулирующей терапии тактивином и осуществлен медико-статистический сравнительный анализ клинических результатов.
5. Медико-статистический сравнительный анализ отдаленных результатов лечения больных с ОТВГ по стандартной схеме и с включением местной иммуномодулирующей терапии тактивином осуществлялся в основном через год после травмы. Для этого разработаны опросники и карты, отражающие информацию результатов лечения по данным контрольного амбулаторного обследования (260 наблюдений).
Медико-статистический анализ частоты, структуры гнойно-воспалительных осложнений и зависимости особенностей их развития от объема и локализации гематом.
Для анализа были отобраны наблюдения с изолированными черепно-мозговыми травмами (ЧМТ). О тяжести поражения ткани головного мозга (ГМ) судили на основании прижизненных клинико-лабораторных данных и результатов судебно-медицинских вскрытий с последующим гистологическим исследованием ткани ГМ. Морфологичемкие изменения головного мозга проявлялись микроциркуляторными нарушениями, мелкоточечными кровоизлияниями (преимущественно, диапедезными периваскулярными), очагами отека с дистрофическими и некротическими изменениями и пролиферацией глии. Распространенность очагов поражения ткани головного мозга была значительно больше при двусторонних острых травматических внутричерепных гематомах (ОТВГ).
Все больные были оперированы в среднем в течение 1,5-2 часов после поступления. До и послеоперационная интенсивная терапия проводилась в соответствии с действующими стандартами. Умерло с закрытой ЧМТ 344 (86%) пострадавших, с открытой – 56 (14%); мужчин было – 347 (86,8%), женщин – 53 (13,2%), соотношение мужчин и женщин – 6,6 : 1. Распределение умерших по полу и возрасту представлено на рис. 1.
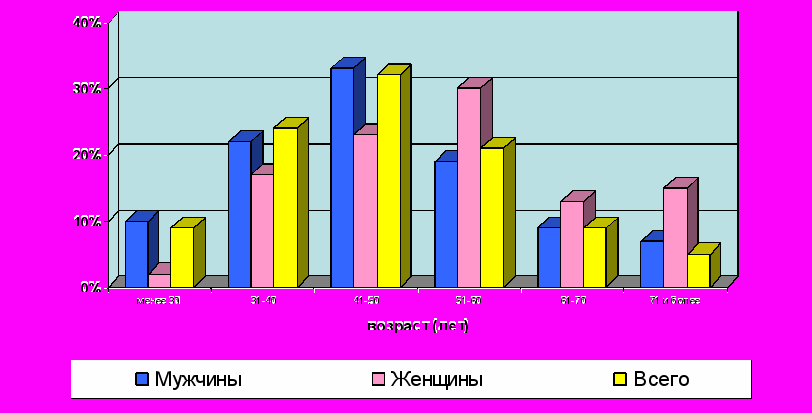
Рис. 1. Распределение (в %) умерших с ОТВГ по полу и возрасту
Как видно из рисунка, мужчины были в возрасте от 15 до 93 лет (средний возраст – 40,8 ± 11,5 лет), женщины – от 21 до 76 лет (средний возраст - 49,7 ± 9,5 лет, разница с мужчинам достоверна, р < 0,05).
Таким образом, на нашем материале преобладали мужчины в возрасте 31 – 50 лет, а женщины были в среднем на 10 лет старше (41-60 лет).
Распределение острых травматических внутричерепных гематом по виду представлено следующим образом: преобладали субдуральные гематомы – 273 наблюдениях (68,3%), в 6 раз реже встретились эпидуральные – 47 наблюдений (11,8%) и в 10 раз реже – внутримозговые – 26 наблюдений (6,5%). В 54 случаях (13,5%) гематомы были сочетанными (см рис. 2).
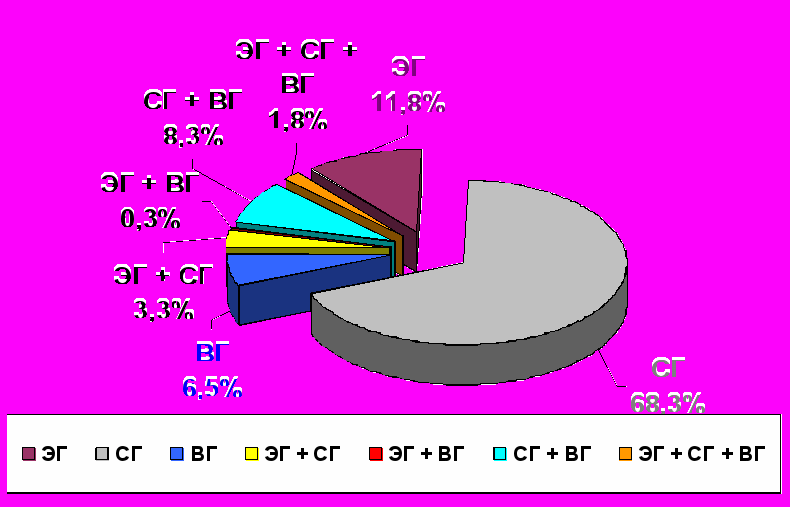
Рис. 2. Распределение умерших с ОТВГ по виду гематом (400 наблюдений).
Примечание: ЭГ – эпидуральные гематомы, СГ – субдуральные гематомы, ВГ – внутримозговые гематомы)
Сочетание эпидуральной и субдуральной гематом отмечено у 13 умерших (3,3%), эпидуральной и внутримозговой - у 1 (0,3%), субдуральной и внутримозговой – у 33 (8,3%), а эпидуральной, субдуральной и внутримозговой – у 7 (1,8%).
Левосторонние ОТВГ встретились в 162 случаях (40,5%), правосторонние – в 221(55,3%) и в 17 (4,2%) имело место двустороннее поражение. Монолатеральные гематомы были множественными в 54 наблюдениях (14%). Объем гематом находился в пределах от 20 до 200 мл (в среднем – 70 8,7 мл).
Преобладали крупноочаговые гематомы (380 случаев, 70%), встретились также гематомы малого объемом до 50 мл и пластинчатые, объемом до 80 мл. Последние два вида гематом составили 120 наблюдений – 30% от их общего числа.
У 300 (75%) умерших был диагностирован хронический алкоголизм; из них 272 (90,7%) составили мужчины и 28 (9,3%) – женщины. Другие экзогенные интоксикации в изученном материале не выявлены, отсутствовали также инфекционные, инфекционно-аллергические, аутоиммунные или эндокринные заболевания, а также болезни нервной системы, печени и почек, которые могли бы влиять на иммунный статус умерших. Наблюдения с подобными патологическими процессами исключались из исследуемой выборки.
Экстракраниальные гнойно-воспалительные осложнения ОТВГ (очаговые и очагово-сливные пневмонии), развившиеся в послеоперационном периоде, были выявлены в 224 наблюдениях (56%). В 56 случаях (14%) отмечены интракраниальные гнойные осложнения (менингит, менингоэнцефалит, вентрикулит, пахименингит, субдуральная эмпиема). Другие гнойно-воспалительные осложнения ОТВГ в изученном материале не встретились.
Материал для морфо-функционального исследования был разделен на 3 группы (всего - 50 наблюдений, из них оболочки ГМ были изучены во всех 50, а лимфатические узлы головы и шеи – в 41 наблюдении).
Выбирали наблюдения больных и умерших с изолированной закрытой ЧМТ, оперированных в первые сутки после получения травмы, без тяжелых морфологических повреждений ткани ГМ. В изученных группах не выявлено данных за наличие инфекционных, инфекционно-аллергических, аутоиммунных или эндокринных заболеваний, болезней нервной системы, печени и почек, которые могли бы влиять на иммунный статус умерших.
I группа (контрольная) – образцы оболочек ГМ, его ткани и разных групп лимфатических узлов головы и шеи, взятые при патолого-анатомических вскрытиях у 10 умерших от застойной сердечной недостаточности на фоне хронической ишемической болезни сердца в возрасте от 47 до 62 лет (мужчин – 5, женщин – 5, средний возраст – 52,3 ± 8,8 лет) без выраженных изменений ГМ и его оболочек. Аутопсии производились в Московском городском центре патологоанатомических исследований при городской клинической больнице № 33 им. проф. А.А.Остроумова.
II группа (сравнения) – морфологический материал от 26 наблюдений с ОТВГ, из них 9 – биопсийных и 17 – аутопсийных (мужчин - 24, возраст от 24 до 58 лет (средний возраст – 42,5 ± 6,7 лет), женщин - 2, возраст – 27 и 32 лет). Все умершие были с изолированными закрытыми ЧМТ, оперированы в первые сутки после получения травмы и получали общепринятое лечение. Судебно-медицинские вскрытия производились в 6-м танатологическом отделении Бюро судебно-медицинской экспертизы Департамента здравоохранения г. Москвы. Проводили морфологическое исследование образцов твердой и мягкой оболочек ГМ из области гематомы (операции) и их неповрежденных участков, различных участков ткани ГМ и разных групп лимфатических узлов головы и шеи. В результате от каждой из 50 аутопсий этой и двух других групп изучали от 18 до 30 образцов ткани. Аутопсийные наблюдения включали умерших в сроки от 3-х до 14-и суток после операции (14 – с субдуральными гематомами и 3 – с эпидуральными, объемом от 50 до 160 мл). Причинами смерти у 12 больных были отек ГМ с дислокацией его ствола и у 5 – очаговые пневмонии. Из всех 17 аутопсий этой группы у 3-х умерших больных еще при жизни были взяты интраоперационные биопсии оболочек ГМ. 9 биоптатов оболочек ГМ были получены в ходе оперативных вмешательств удаления ОТВГ (7-и – субдуральных и 2-х – эпидуральных, объем гематом 30-120 мл) у больных, получавших лечение по стандартной схеме (4 больных) или с включением терапии тактивином (5 больных). Биопсию брали интраоперационно, до введения тактивина.
Биопсийный материал для морфологического исследования в виде фрагментов оболочек ГМ с гематомами, полученный интраоперационно в процессе хирургического вмешательства по поводу ОТВГ, обрабатывали и изучали в Московском городском центре патологоанатомических исследований при городской клинической больнице № 33 им. проф. А.А.Остроумова. От каждого больного получали от 1 до 4-х биоптатов размерами от 0,5 до 4-х см.
В случаях летальных исходов у этих же больных (всего 5 таких наблюдений: 3 – с общепринятым лечением, 2 – с включением терапии тактивином) образцы оболочек ГМ, его ткани и лимфатических узлов головы и шеи забирали на судебно-медицинских аутопсиях. Указанные наблюдения вошли, соответственно, в группы сравнения и основную.
III группа (основная) – образцы оболочек ГМ и разных групп лимфатических узлов головы и шеи, взятых на аутопсиях у 14 умерших (мужчин – 13, в возрасте от 21 до 57 лет, средний возраст - 39±7,1 лет, и 1 женщина – 24 лет) в сроки от 4-х до 19-и суток после операции по поводу ОТВГ, у которых лечение было дополнено введением в оболочки ГМ тактивина в ходе операции (100 мкг интрадурально). Тактивином также интраоперационно орошали ложе гематомы. 2 гематомы были эпидуральными, 12 – субдуральными, объемом от 50 до 180 мл. Судебно-медицинские вскрытия производились в 6-м танатологическом отделении бюро судебно-медицинской экспертизы департамента здравоохранения г. Москвы.
Причинами смерти у 13 больных был отек ГМ с дислокацией его ствола, у 1 больного – очаговая пневмония. Так как смерть больных наступила преимущественно в сроки от 5 до 8 суток после хирургического вмешательства (только у 3-х умерших – соответственно, через 4, 11 и 19 суток), то материал был адекватен для исследования морфологических проявлений эффекта иммуномодулирующей терапии тактивином.
Материалом для изучения анатомо-функциональных особенностей кровообращения поверхностных артерий головы, на примере поверхностной височной артерии явились 15 целых небальзамированных трупа (9 женских, 6 мужских), умерших в возрасте от 45 до 78 лет, смерть которых не связана с черепно-мозговой травмой и заболеваниями головного мозга.
Исследовано 15 поверхностных височных артерий у 15 женских и мужских трупов. Для макроморфологического исследования поверхностной височной артерии проводилось препарирование, катетеризация с последующим инъецированием сосудов красящим веществом (12 трупов), и произведены посмертные ангиографии (3 трупа).
Инъецирование сосудов производилось в трех направлениях через введенный в сосуды катетер: 1. Антероградное введение катетера в общую сонную артерию до бифуркации с продвижением катетера в наружную сонную артерию. 2. Антероградное введение катетера в поверхностную височную артерию в ее основной ствол до деления на ветви на уровне козелка ушной раковины. 3. Ретроградное введение катетера в поверхностную височную артерию в ее основной ствол до деления на ветви на уровне козелка ушной раковины с низведением катетера до бифуркации общей сонной артерии.
Распределение трупов осуществлялось из расчета по 4 на каждое исследование с красящим веществом и 3 трупа для проведения ангиографии независимо от возраста, пола и причины смерти. Катетеризация производилась эластичным сосудистым катетером Сertofix Моno S215 фирмы BRAUN, длиной 30-40 см., с наружным диаметром до 1,0 мм.
Выбор катетера не был случайным. Для оценки соответствия диаметра данного катетера с просветом поверхностной височной артерии и ее ветвей нами проведено исследование, направленное на определение среднего диметра поверхностной височной артерии и ее ветвей.
Исследование проведено на 7-и небальзамированных трупах. В секционной, после скальпирования волосистой части головы, на внутренней поверхности кожно-апоневротического лоскута, на участке от 1,0 до 1,5 см. производили забор сегментов поверхностной височной артерии и её ветвей: основного ствола до его деления, теменной и лобной ветвей. Иссеченные участки сосудов подвергли микроскопическому исследованию, измеряли диаметр сосудов.
Для катетеризации общей сонной артерии производилось вскрытие грудной клетки. После удаления грудины обнажали дугу аорты. Выделяли левую общую сонную артерию, на которую дистально, на расстоянии около 4 см выше её отделения от дуги аорты накладывали лигатуру. Наложение лигатуры производили с целью исключения попадания контрастного вещества в ретроградном направлении в дугу аорты. Затем в сонном треугольнике выделяли бифуркацию общей сонной артерии с последующей её катетеризацией и продвижением катетера в наружную сонную артерию.
Для катетеризации поверхностной височной артерии в височной области осуществлялось препарирование мягких тканей с выделением основного ствола поверхностной височной артерии на уровне козелка ушной раковины, кпереди от него на 0,5-1,0 см. Артерия надсекалась в поперечном направлении в месте максимально удобном для катетеризации.
Катетер вводился в антероградном направлении на глубину около 2,5-3,0 см. Затем на артерию накладывали две лигатуры: над катетером (для герметизации и исключения вытекания красящего вещества обратно) и ниже места катетеризации. При ретроградном введении катетера в поверхностную височную артерию лигатуры накладывали аналогичным способом. Катетер низводили до бифуркации общей сонной артерии и производили перевязку наружной сонной артерии у её начала с целью исключения попадания красящего вещества ретроградно в общую и внутреннюю сонные артерии.
В качестве вещества для прокрашивания мы использовали чернила производственного объединения «Мосбытхим», синего или черного цвета, разведенными водой в пропорции 1:4 (каждые 2-3 мл чернил разводили 8-12 мл воды). При этой концентрации хорошо окрашиваются кровеносные сосуды диаметром от 0,5 до 3 мм. Для получения оптимального окрашивания исследуемых сосудов и их ветвей мы вводили 80–120 мл красящего вещества без особого сопротивления с помощью рекордовского шприца.
После инъецирования сосудов производили циркулярную трепанацию черепа с последующей оценкой полученных результатов окрашивания.
На трех трупах нами произведено ангиографическое исследование. Для изучения заполненного контрастным веществом бассейна наружной сонной артерии выполнялась рентгенография шейного отдела позвоночника (позволяет увидеть нижние ветви) и черепа.
В дистальный участок сосуда вводился эластичный сосудистый катетер Сertofix Моno S215 фирмы BRAUN на глубину до 5-6 см. При введении катетера в одном случае мы столкнулись с трудностями его проведения, так как поверхностная височная артерия в дистальной части имела анатомический изгиб до 80 градусов, который мы преодолели за счет гибкости атравматичного катетера.
Инъецирование кровеносных сосудов проводили рекордеровским шприцом объемом 20 мл. При среднем давлении в поверхностную височную артерию вводили около 100 мл контрастного вещества. В качестве контрастного вещества мы пользовались сульфатом бария, разбавленого водой в соотношении 1:5 (200 мл бария разводили в 1000 мл воды). Этот контраст легко инъецируется, равномерно распределяется и хорошо поглощает рентгеновские лучи. При этой концентрации возможно контрастирование кровеносных сосудов малого калибра, диаметром около 1 мм. Контрастное вещество вводилось в кровеносный сосуд на рентгеновском столе, после чего сразу делались снимки.
Рентгеновские снимки производили с помощью аппарата «МобиРен-МТ», на пленках «Ретина». Типичные снимки делались на пленках размером 35х35 см, находящиеся в кассете «Ренекс КРП», снабженной усиливающим экраном ЭУ-В2. Наилучший результат был достигнут при типовой экспозиции снимков в режимах КVp-65, МАS-2,5.
Медико-статистический анализ результатов лечения больных с ОТВГ по стандартной схеме и с включением в нее местной иммуномодулирующей терапии тактивином. Изучены 260 больных с острыми внутричерепными гематомами, оперированных за период с 01.01.2004 г. по 31.12.2004 г. в ГКБ № 33 им. проф. А.А.Остроумова (табл. 1).
Для оценки клинического эффекта иммуномодулирующей терапии при включении в алгоритм лечения тактивина эти наблюдения были разделены на 2 группы.
I группа (клиническая группа сравнения) – 200 больных с ОТВГ, которым проводилась терапия по общепринятому алгоритму. Возраст больных находился в пределах от 18 до 76 лет (средний – 31,3 ± 11,7 лет), соотношение мужчин и женщин – 3,3 : 1 (см. табл. 1).
Таблица 1
Распределение больных в I и II клинических группах
по полу и возрасту
-
Возраст (лет)
Муж.
Жен.
Число больных n= 260
I
II
I
II
I
II
30 и менее
54
7
8
2
62 (31%)
9 (15%)
31 – 40
40
18
4
2
44 (22%)
20 (33%)
41 – 50
38
11
6
1
44 (22%)
12 (20%)
51 – 60
22
10
-
1
22 (11%)
11 (19%)
61-70
12
5
2
1
14 (7%)
6 (10%)
71 и более
10
2
4
-
14 (7%)
2 (3%)
ВСЕГО
176
53
24
7
200 (100%)
60 (100%)
Примечание: I - клиническая группа сравнения (200 наблюдений), II - основная клиническая группа (60 наблюдений).
В I клинической группе (рис. 3) преобладали субдуральные гематомы – 152 больных (76%), в 6 раз реже встретились эпидуральные – 27 больных (13,5%) и в 30 раз реже – внутримозговые – 5 больных (4,5%). Сочетанные гематомы встретились у 13 больных (6%), из них преобладали сочетания эпидуральной и субдуральной (7 больных, 3,5%). Объем гематом колебался от 30 до 200 мл (в среднем – 68,9 9,3 мл).

Рис. 3. Распределение больных I клинической группы с ОТВГ по виду гематом (группа сравнения, 200 наблюдений).
Преобладали крупноочаговые гематомы (142 случая, 71%), встретились также гематомы малого (50 мл и менее) объема и пластинчатые, объемом до 60 мл (последние два вида гематом составили 58 наблюдений – 29% от общего числа). В этой группе умерло 74 больных (летальность – 37%).
В послеоперационном периоде интенсивная терапия включала в себя следующие компоненты.
1. Проведение оптимальной нейровегетативной защиты с использованием бензодиазепинов в дозе 0,1-0,2 мг/кг и наркотических анальгетиков в дозе 2-3 мг в сутки.
2. Цереброперфузионное давление в пределах Раср 95-110 мм рт.ст. достигали инфузионной терапией, включавшей солевые кристаллоидные растворы, препараты гидроэтилкрахмала в дозе 25-40 мл/кг веса больного. При сохраняющейся гипотензии добавляли вазоконстрикторные препараты в дозах, необходимых для поддержания оптимального цереброперфузионного давления.
3. Для снижения перекисного окисления: Витамин С в дозе до 3 г в сутки, флуимуцил до 1200 мг/сут.
4. Для инактивации протеолиза применяли препараты группы ингибиторов протеаз, в частности, Гордокс до 1000000 ед/сут.
5. С целью профилактики гнойных осложнений проводилась антибактериальная терапия. Начинали с назначения карбепенемов (Меронем, тиенам, имипенем и др.) в дозе 3 г в сутки. При возникновении гнойных осложнений ее меняли в соответствии с результатами посевов биологических сред. При возникновении интракраниальных гнойных осложнений антибактериальную терапию дополняли люмбальными пункциями с введением в субарахноидальное пространство антибиотиков (меронем, амикацин, натриевая соль пенициллина и др.).
6. Респираторная поддержка в режимах принудительной вентиляции со строгим контролем газового состава крови PaСО2 35 мм рт.ст., с регулярным применением протокола «рекрутирования альвеол» в комплексе с небулайзерной терапией Будесонит в дозе до 1000 мг/сут, Флуимуцил до1200 мг/сут.
7. Нутритивную поддержку рассчитывали, исходя из метаболической характеристики: увеличенная энергопотребность, гиперкатаболизм, повышенные потери азота (до 30 г в сутки или 750 г мышечной массы), гипергликемия, как проявление феномена инсулинорезистентности.
С целью обеспечения энергообмена энтеральное введение аминокислотных смесей для парэнтерального питания с привлечением препаратов: N(2)-L-аланин-L-глютамин аминокислот и глюкозо-калиевой смеси в объёме до 2500 мл на протяжении первых двух суток с переходом на полуэлементарные смеси для энтерального питания в объёме до 2500 мл в комплексе с противоязвенными препаратами (Лосек в/в до 120 мг/сут).
Нутритивную поддержку проводили в условиях мониторирования гликемического профиля и при необходимости присоединяли инсулины короткого действия.
8. Метаболическую церебральную терапию начинали с 4-6 суток при достоверных критериях регресса посттравматического отека ГМ. Назначали препараты, активизирующие межнейрональную передачу и выполняющие ноотропную функцию.
II группа (основная клиническая группа) – 60 больных с ОТВГ (см. табл.1), которым стандартную терапию дополняли регионарной иммуномодулирующей терапией тактивином. Больным проводили интраоперационное орошение ложа удаленной гематомы тактивином (100 мкг). В твердую оболочку головного мозга вводили 100 мкг тактивина. В 1-3, 5-7, 9 сутки после операции через поверхностную височную артерию по интраоперационно установленному катетеру инъецировали 200 мкг тактивина.
Основная клиническая группа отличалась от группы сравнения числом больных в возрасте менее 30 лет (преобладали лица в возрасте 31-40 лет, средний возраст – 39,5 ± 10,2 лет) и преобладанием мужчин (соотношение мужчин и женщин – 7,5 : 1).
Сроки поступления пострадавших в стационар были следующими: 129 (64,5%) больных группы сравнения и 35 (58,3%) – основной клинической группы поступили в стационар до 6 часов с момента получения ЧМТ. 63 (31,5%) больных группы сравнения и 22 (36,7%) основной группы поступили в стационар в сроки от 6 до 24 часов с момента травмы. 6 (3%) больных группы сравнения и 3 (5%) основной группы поступили в стационар позднее 24 часов.
В
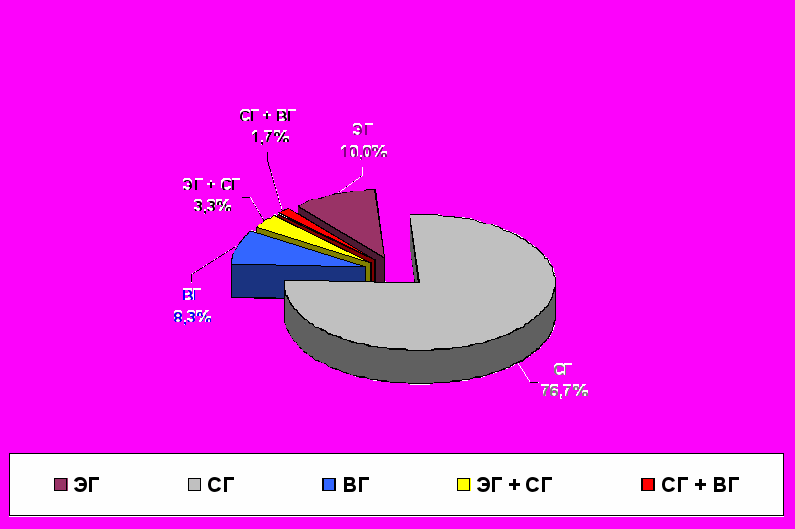 о II группе, также как и в I клинической группе сравнения, преобладали субдуральные – 46 больных (76,7%) и эпидуральные гематомы – 6 больных (10%). 5 больных было с внутримозговыми (8,3%) и 3 – с сочетанными гематомами (5%) /рис. 4/. Встретились сочетания эпидуральных и субдуральных гематом (2 больных, 3,3%) и субдуральной и внутримозговой (1 больной, 1,7%). Объем гематом колебался от 20 до 150 мл (в среднем – 61,3 10,7 мл).
о II группе, также как и в I клинической группе сравнения, преобладали субдуральные – 46 больных (76,7%) и эпидуральные гематомы – 6 больных (10%). 5 больных было с внутримозговыми (8,3%) и 3 – с сочетанными гематомами (5%) /рис. 4/. Встретились сочетания эпидуральных и субдуральных гематом (2 больных, 3,3%) и субдуральной и внутримозговой (1 больной, 1,7%). Объем гематом колебался от 20 до 150 мл (в среднем – 61,3 10,7 мл). Рис. 4. Распределение больных II клинической группы с ОТВГ (основной группы) по виду гематом (60 наблюдений).
I и II клинические группы были также сопоставлены по уровню нарушения сознания (табл. 2) и сопутствующей патологии.
