Перенесших инфаркт миокарда
| Вид материала | Автореферат |
- Задачи : Формирование 2-х клинических групп обоего пола: 30 пожилого возраста (65-86, 118.29kb.
- Задачи : Формирование 2-х клинических групп обоего пола: 30 пожилого возраста (65-86, 127.2kb.
- Публикуется по изданию: Н. А. Корнетов, Е. В. Лебедева Депрессивные расстройства, 218.38kb.
- Комплексное применение информационно-волнового метода физиотерапии на различных этапах, 570.75kb.
- Низкоинтенсивная лазерная терапия в комплексном восстановительном лечении больных,, 846.06kb.
- «Военно-медицинская академия им. С. М. Кирова», 363kb.
- «Оренбургская государственная медицинская академия Федерального агентства по здравоохранению, 562.88kb.
- Инфаркт миокарда, 46.55kb.
- Прогностическое значение клинико-функциональных показателей и воспалительных маркеров, 500.64kb.
- Острый Инфаркт Миокарда Ведение на догоспитальном и госпитальном этапах руководство, 928.77kb.
На правах рукописи
УДК: 616.127-005.8-06:616.1-084
Джаиани Нино Амирановна
ПРОГНОЗИРОВАНИЕ И ПРОФИЛАКТИКА СЕРДЕЧНО-СОСУДИСТЫХ ОСЛОЖНЕНИЙ У БОЛЬНЫХ,
ПЕРЕНЕСШИХ ИНФАРКТ МИОКАРДА
14.00.06 – «Кардиология»
Автореферат
диссертации на соискание ученой степени
доктора медицинских наук
Москва - 2008
Работа выполнена в ГОУ ВПО «Московский государственный медико-стоматологический университет Росздрава»
Научный консультант:
доктор медицинских наук, профессор Терещенко Сергей Николаевич
Официальные оппоненты:
Академик РАМН, д.м.н., профессор
(ГУП «Медицинский центр Управления
делами Мэра и Правительства Москвы») Мартынов Анатолий Иванович
Член-корр. РАМН, д.м.н., профессор
(ГОУ ВПО «Московская медицинская
академия им. И.М. Сеченова
Росздрава») Маколкин Владимир Иванович
Доктор медицинских наук, профессор
(ФГУ «Государственный научно-
исследовательский центр профилакти-
ческой медицины Росздрава») Небиеридзе Давид Васильевич
Ведущая организация:
ФГУ «Российский кардиологический научно-производственный комплекс Росмедтехнологий»
Защита состоится «___» _________2008г. в ____ часов на заседании диссертационного совета Д 208.041.01 при ГОУ ВПО «Московский государственный медико-стоматологический университет Росздрава»
(по адресу: 127473, Москва, ул. Делегатская, д.20/1).
С диссертацией можно ознакомиться в библиотеке Московского государственного медико-стоматологического университета
(127206, Москва, ул. Вучетича, д. 10а).
Автореферат разослан «_____» ________________2008 г.
Ученый секретарь диссертационного совета
доктор медицинских наук, профессор Е.Н. Ющук
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы. Инфаркт миокарда (ИМ), несмотря на очевидные достижения последних десятилетий в области изучения его патогенеза и терапии, остается одним из прогностически неблагоприятных заболеваний сердечно-сосудистой системы. Ежегодно в России от ИМ умирает более 65 тысяч человек. По данным Росстата в 2006 году смертность у больных ИМ составила 35% (без учета выписанных пациентов). У больных, перенесших ИМ, риск внезапной смерти в 4-6 раз превышает данный риск в общей популяции, а в течение ближайшего года после диагностированного ИМ умирает 25% мужчин и 38% женщин (Heart Disease and Stroke Statistics—2007 Update). Прогноз больных ИМ определяется как возрастом, наличием сахарного диабета (СД), ишемической болезни сердца (ИБС) в анамнезе, так и локализацией ИМ, осложнениями в остром периоде, а также проводимой в этот период терапией (D.A. Morrow, 2000).
Принципиально важным у пациентов с ИМ является определение уже в первые сутки заболевания возможного риска будущих сердечно-сосудистых осложнений. Это позволяет интенсифицировать терапевтическую стратегию, направленную на профилактику указанных событий. Немаловажное значение в оценке данного риска имеют такие маркеры, как факторы воспаления и генетические детерминанты нежелательных сердечно-сосудистых событий. На сегодняшний момент общепризнанным является роль воспаления в патогенезе атеросклероза и влияние его на сердечно-сосудистые события (R. Ross, 1999). Перспективным является не только изучение влияния маркеров воспаления, в том числе, макрофагального белка воспаления - 1 α (МБВ- 1 α), на развитие сердечно-сосудистых осложнений у пациентов, перенесших ИМ, но и оценка динамики этих маркеров на фоне ранней терапии острого инфаркта миокарда (ОИМ) статинами, учитывая плейотропные эффекты этих препаратов.
Индикатором неблагоприятных сердечно-сосудистых событий и летальности у больных ИМ и хронической сердечной недостаточностью (ХСН) сегодня признан высокий уровень мозгового натрийуретического пептида (МНП)(N-концевой предшественник мозгового натрийуретического пептида - NT-proBNP) (T. Wang, 2004; A. Maisel, 2002). У больных ОИМ актуальным является как выявление значимости МНП в развитии сердечно-сосудистых осложнений, так и оценка с его помощью эффективности проводимой терапии.
В настоящее время кардиологи располагают широким спектром фармакологических средств терапии ОИМ, в том числе, препаратами, влияющими на дальнейшее течение заболевания: общеизвестна позитивная роль тромболитической терапии (ТЛТ), бета-адреноблокаторов (ББ), антиагрегантов, ингибиторов ангиотензинпревращающего фермента (АПФ) в ведении данного контингента. С точки зрения улучшения показателей выживаемости привлекательны также позиции кардиоселективного ББ ультракороткого действия эсмолола. Препарат изучался у пациентов ОИМ с левожелудочковой дисфункцией (J.M. Kirshenbaum, 1998). Перспективным является изучение раннего парентерального применения препарата у больных ОИМ с явлениями острой сердечной недостаточности (ОСН) (Killip II) с переводом пациентов для дальнейшей терапии на селективные ББ (метопролола сукцинат). Представляет большой научный и практический интерес изучение эффективности ингибиторов АПФ у больных ОИМ с дисфункцией левого желудочка (ЛЖ) и роли МНП как критерия эффективности терапии, а также исследование клинических и гемодинамических данных больных ИМ на фоне приема данных препаратов в зависимости от полиморфизма гена АПФ. Интерес представляют такие схемы терапии, как применение триметазидина в остром периоде ИМ, особенно у пациентов с СД. Привлекательны работы, свидетельствующие об эффективности применения липидснижающей терапии в ранние сроки ОИМ. Является актуальным оценка возможности использования одного из наиболее эффективных статинов – розувастатина – у больных ОИМ уже с 1-х суток заболевания.
Таким образом, определение прогностического значения генетических и воспалительных маркеров и активации МНП для оценки риска развития сердечно-сосудистых осложнений больных ИМ, а также снижение частоты указанных осложнений с помощью использования современных подходов к терапии и внедрение новых методов оценки эффективности этой терапии является актуальной научно-практической задачей.
Цель исследования
Изучение прогностической роли мозгового натрийуретического пептида, воспалительных и генетических маркеров в развитии сердечно-сосудистых осложнений у больных инфарктом миокарда и оптимизация профилактики данных осложнений с помощью современных фармакотерапевтических средств.
Задачи исследования
- Оценить риск развития сердечно-сосудистых событий в раннем и отдаленном периодах ИМ в зависимости от исходного уровня МНП (NT-proBNP), а также с помощью динамики данного пептида изучить эффективность проводимой терапии больных ИМ.
- Изучить прогностическую роль маркеров воспаления в развитии сердечно-сосудистых осложнений у пациентов с ИМ.
- Определить связь полиморфизма генов АПФ, ангиотензиногена (АТГ), МНП (NT-proBNP) с прогнозом ИМ.
- Изучить влияние ранней (с первых суток) терапии кардиоселективными ББ на течение и прогноз ИМ с признаками ОСН.
- Оценить эффективность ингибитора АПФ периндоприла у больных ИМ с дисфункцией ЛЖ и его влияние на клинико-гемодинамические показатели в зависимости от полиморфизма гена АПФ.
- Изучить динамику маркеров воспаления и течение постинфарктного периода у больных ИМ при раннем (с первых суток) применении розувастатина.
- Определить влияние триметазидина на ближайший и отдаленный прогноз ИМ у больных СД 2 типа.
- Разработать рекомендации по усовершенствованию профилактики сердечно-сосудистых осложнений у больных ИМ.
Научная новизна.
Продемонстрирована ассоциация высоких уровней воспалительных маркеров (C-реактивного белка (СРБ), фактора некроза опухоли α (ФНО-α), интерлейкина 6 (ИЛ-6), МБВ- 1 α), а также фибриногена в первые сутки ОИМ с более тяжелым течением заболевания и с неблагоприятным прогнозом раннего и отдаленного постинфарктного периода. Впервые показано, что показатели МБВ- 1 α исходно были более высокими у пациентов с III и IV ФК ХСН, у больных с частыми приступами стенокардии в раннем постинфарктном периоде, у пациентов с повторными госпитализациями по поводу сердечно-сосудистых событий. У больных ОИМ исходно повышенный уровень МНП (NT-proBNP) является предиктором ближайшего и отдаленного прогноза этих пациентов. Впервые у больных, перенесших ИМ, с ранним развитием ХСН получены данные о распределении генотипов гена АПФ и АТГ (Т174М полиморфизм) в сравнении с пациентами без клинических признаков ХСН в короткие сроки после ОИМ. Не обнаружено ассоциации между I/D и Т174М полиморфизмом с развитием ХСН у данного контингента больных. Показаны более выраженные нарушения сократительной функции миокарда у носителей DD генотипа гена АПФ и М аллеля гена АТГ. Выявлена связь DD генотипа гена АПФ с тяжестью ХСН. Впервые продемонстрирована ассоциация М аллеля гена АТГ у пациентов с ИМ с неблагоприятным течением ХСН. Впервые изучено распределение генотипов гена МНП у больных ИМ.
Впервые изучена эффективность применения ББ эсмолола в терапии ОИМ с явлениями ОСН (Killip II) с переходом на терапию метопролола сукцинатом. Показано, что раннее применение эсмолола приводит к регрессу симптомов ОСН, снижению частоты летального исхода. Продемонстрировано позитивное влияние непрерывной терапии указанными ББ на течение и прогноз как раннего, так и отдаленного периода ИМ.
Впервые оценена возможность применения розувастатина с 1-х суток ОИМ, показано отсутствие на ранних сроках рецидивов ИМ и летальных исходов. Впервые изучена клиническая эффективность применения триметазидина в комплексной терапии ОИМ на фоне СД 2 типа. Применение препарата приводит к быстрому достижению пиковой активности МВ фракции креатинфосфокиназы (МВ-КФК) и ее более раннему снижению, а у больных без ТЛТ достоверно уменьшает величину массы некроза миокарда.
При исследовании влияния периндоприла на показатели систолической и диастолической функции у больных ИМ с фракцией выброса (ФВ) менее 40% показано отсутствие достоверных различий в зависимости от полиморфизма гена АПФ. Однако положительная динамика ФК ХСН была более выражена у больных с DD генотипом гена АПФ, и его достоверное снижение отмечено уже к концу 2-й недели терапии. Достоверное уменьшение ФК ХСН во всех группах было выявлено по окончании периода наблюдения, составившего 12 месяцев.
Практическая значимость результатов работы.
Полученные данные позволяют выделить среди больных ИМ группу с высоким риском развития неблагоприятных сердечно-сосудистых событий в ближайшие и отдаленные сроки заболевания. Так, оценка уровня МНП позволяет определить тяжесть ОСН и ХСН, степень риска летального исхода как в раннем, так и в отдаленном периоде, а также осуществлять мониторинг эффективности проводимой терапии сердечно-сосудистыми препаратами. Исследование СРБ, ФНО-α, ИЛ-6, МБВ- 1 α, а также фибриногена у больных ОИМ дает возможность определить вероятность развития ранней постинфарктной стенокардии, рецидивов ИМ, тяжесть ХСН в дальнейшем, вероятность повторных госпитализаций пациентов и летального исхода.
У больных ИМ исследование полиморфизма генов АПФ и АТГ позволяет выделить контингент лиц с возможным неблагоприятным течением сердечной недостаточности. Определение вышеуказанных маркеров также дает возможность подобрать адекватную терапию и интенсифицировать лечение, в том числе ингибиторами АПФ, ББ, статинами.
Применение селективного ББ эсмолола у больных ОИМ с ОСН II (Killip) с последующим переходом на пероральный прием метопролала сукцината позволяет снизить частоту прогрессирования сердечной недостаточности (СН) и летального исхода в постинфарктном периоде.
Продемонстрирована эффективность терапии ингибитором АПФ периндоприлом у пациентов с ОИМ с левожелудочковой дисфункцией (ФВ<40%): быстрое достижение целевой дозы препарата и соответственно терапевтического эффекта улучшает качество жизни и общее состояние больных, что согласуется с динамикой уровня МНП (NT-proBNP).
Ранняя терапия ИМ розувастатином наряду с хорошим гиполипидемическим эффектом показала значимое снижение маркеров воспаления, а также отсутствие рецидивов ИМ, летальных исходов на стационарном этапе лечения.
Назначение цитопротектора триметазидина с первых суток ИМ у больных СД 2 типа приводит к снижению частоты развития приступов стенокардии, ведет к регрессу симптомов СН.
Основные положения, выносимые на защиту
- Определение полиморфизма генов ангиотензинпревращающего фермента и ангиотензиногена, а также исходного уровня маркеров воспаления и мозгового натрийуретического пептида (NT-proBNP) может использоваться для оценки прогноза развития неблагоприятных сердечно-сосудистых событий у больных ОИМ и эффективности терапии.
- Ранняя терапия кардиоселективными бета-адреноблокаторами оказывает позитивное влияние на течение и прогноз ИМ, осложненного ОСН II класса (Killip).
- При раннем применении ингибитора АПФ периндоприла у больных ОИМ целевая доза препарата достигается быстро, отмечается значимое снижение тяжести ХСН уже к 3-й неделе терапии, а также улучшение качества жизни пациентов, что ассоциируется с нормализацией уровня МНП (NT-proBNP).
- Ранняя терапия розувастатином у больных ИМ позитивно влияет на течение постинфарктного периода, что ассоциируется с динамикой маркеров воспаления.
- У больных ИМ и СД 2 типа назначение триметазидина с первых суток приводит к снижению частоты эпизодов стенокардии и тяжести ХСН. Препарат у пациентов без ТЛТ способствует значимому уменьшению величины зоны некроза миокарда.
Внедрение. Материалы диссертации используются с 2004 года в лечении больных ОИМ в кардиореанимационном и кардиологическом отделениях ГКБ №68 г. Москвы и в учебном процессе кафедры скорой медицинской помощи МГМСУ.
Апробация работы проведена на совместном заседании кафедры скорой медицинской помощи МГМСУ, кафедры кардиологии и общей терапии ФГУ «Учебно-научный медицинский центр» Управления Делами Президента РФ, лаборатории клинической кардиологии ФГУ НИИ физико-химической медицины Росздрава и городской клинической больницы № 68 г. Москвы 22 июня 2007 г.
Публикации по теме диссертации. По теме диссертации опубликована 31 печатная работа, в том числе 9 работ в изданиях, рекомендованных ВАК Минобрнауки России. На основе материалов диссертации издано учебное пособие для системы послевузовского профессионального образования врачей «Хроническая сердечная недостаточность (вопросы диагностики и лечения)» (2006 г.), утвержденное Учебно-методическим объединением по медицинскому и фармацевтическому образованию вузов России с присвоением грифа УМО. Материалы представлены в главе книги «Некоторые нерешенные вопросы хронической сердечной недостаточности» (2007г.).
Структура и объем работы. Диссертация изложена на 295 страницах машинописного текста и состоит из введения, шести глав, выводов, практических рекомендаций, списка литературы, включающего 401 источник, из них 41 отечественный и 360 зарубежных источника. Работа иллюстрирована 60 таблицами и 49 рисунками.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования. Работа представляла собой проспективное исследование больных, поступивших в ГКБ № 68 г. Москвы с ОИМ. В исследование отбирались больные ОИМ с подъемом сегмента ST в первые 24 ч после начала клинической симптоматики. Включались пациенты обоего пола в возрасте от 30 до 88 лет. Критериями исключения из исследования являлись: ИМ давностью более 24 часов, выраженные нарушения ритма и проводимости, хронические обструктивные заболевания легких среднетяжелого и тяжелого течения, ОСН IV класса (Killip), больные, перенесшие острое нарушение мозгового кровообращения в течение 6 месяцев до включения в исследование, заболеваниями печени, в том числе, в активной фазе, с выраженными нарушениями функции почек, онкологическими заболеваниями, клиническими и лабораторными признаками наличия воспаления. В результате скрининга в соответствии с критериями было включено 618 больных. Отказов от лечения в процессе всего периода наблюдения не было. До конца наблюдения дошли 545 пациентов. Клиническая характеристика пациентов представлена в табл. 1:
Таблица 1
Клинико-демографическая характеристика больных
| Признак | n | % | |
| Мужчины/Женщины |
| 57,6/42,4 | |
| Средний возраст | 62,86±2,18 | | |
| ИМ в анамнезе: | 167 | 27 | |
| Локализация ИМ: - передний - задний | 391 227 | 63,3 36,7 | |
| ХСН в анамнезе | 171 | 27,7 | |
| Гипертоническая болезнь | 445 | 72 | |
| Сахарный диабет 2 типа | 76 | 52,4 |
Рандомизированные больные наблюдались в течение 12 месяцев, включая госпитальный этап, длительность которого в среднем составлял 21 день. В исследованиях использованы следующие препараты: эсмолол («Baxter»), метопролола сукцината – метопролол CR/XL (Беталок ЗОК, «AstraZeneca»), периндоприл (престариум, «Servier»), розувастатин (Крестор, «AstraZeneca»), триметазидин (Предуктал МВ, «Servier»).
Все пациенты получали стандартную терапию ОИМ, включая нитраты, дезагреганты, антикоагулянты, ингибиторы АПФ, тромболитики по показаниям. В зависимости от особенностей терапии и поставленных задач исследование включало следующие группы пациентов:
- группа, получающая эсмолол в/в в 1-е сутки ОИМ в начальной дозе 25 мкг/кг/мин, с последующей титрацией дозы в течение 24 часов в зависимости от ЧСС и состояния пациентов. За 30 минут до окончания инфузии данной группе перорально назначалась начальная доза метопролола сукцината. Титрация проводилась каждые 3 дня с учетом ЧСС и/или развития побочных эффектов до максимально переносимой терапевтической дозы. Группу сравнения составили пациенты, получавшие метопролола тартрат 75 мг в сутки, атенолол 50 мг в сутки или не принимавших ББ со 2х-4х суток ОИМ;
- группа, получающая триметазидин с первых суток ОИМ по 35 мг два раза в сутки. Титрование дозы не проводилось. Группа сравнения состояла из больных ОИМ, не получавших данный препарат;
- группа, получающая розувастатин 10 мг в первые сутки ИМ дополнительно к стандартной терапии с титрацией при необходимости. Группа сравнения включала пациентов с ОИМ без терапии статинами;
- группа, получающая периндоприл в дозе 2 мг с первых суток ОИМ с последующей титрацией. Группу сравнения составили пациенты с ОИМ, получающие каптоприл в начальной дозе 18,75 мг/сут.
При отсутствии признаков непереносимости препаратов лечение в оптимальных индивидуально подобранных дозах продолжали 12 месяцев. За время наблюдения оценивались такие события, как клиническое течение ИМ, частота постинфарктной стенокардии, рецидивы ИМ, появление и/или прогрессирование СН, сроки ее появления, тяжесть симптомов ОСН и ХСН, развитие нарушений ритма, госпитальная и общая летальность.
Больным проводилось определение показателей липидного спектра, МНП (NT-proBNP), маркеров воспаления, картирование МВ фракции КФК и определение массы некроза миокарда, исследование генотипов гена АПФ, АТГ и МНП, ЭКГ, ЭХО-КГ, суточное мониторирование ЭКГ по N. Holter, велоэргометрия. Использовался опросник по качеству жизни, Сиэтловский опросник по стенокардии. Статистический анализ проводился с использованием статистического пакета программ «SPSS 11.0».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ.
Роль МНП и маркеров воспаления в оценке прогноза больных ОИМ.
Исследование МНП проводилось на 1-е, 7-е, 21-е сутки ОИМ, через 6 и 12 месяцев наблюдения. На 21-й день больным выполнялось ЭХО-КГ с оценкой, в том числе показателей систолической функции ЛЖ. Проводился анализ уровня МНП в зависимости от различных клинических данных.

р=0,012

р=0,022
р=0,034





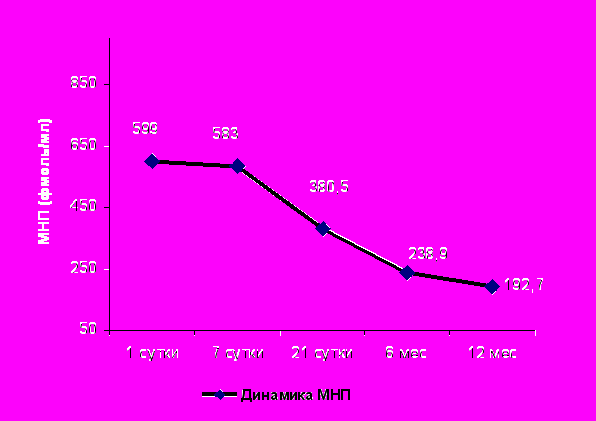
Рисунок 1. Динамика уровня МНП у больных ОИМ в течение 12 месяцев.
Как показано на рис.1, исходно уровень МНП у пациентов в 1-е сутки ОИМ более чем в 2 раза был выше показателей здоровой популяции (верхняя граница у здоровых пациентов 250 фмоль/мл). К 21 дню и 6-му месяцу выявлялось значимое снижение МНП в 1,6 и 2,5 раза соответственно от исходных значений (р=0,034 и р=0,022 соответственно), а к 12-му месяцу – в 3 раза (р=0,012), по сравнению с исходными цифрами.
Больные были разделены на группы по уровню МНП на 1-е сутки, равному 250 фмоль/мл. В результате в первой группе (МНП 250 фмоль/мл) средний возраст пациентов был достоверно меньше, чем во второй (МНП >250 фмоль/мл)(р=0,05, r=0,17). У больных старше 60 лет более высокие исходные значения МНП были обусловлены не только естественным ростом возрастной нормы пептида, но и наличием в анамнезе ХСН: в группе с МНП ≥ 250 фмоль/мл признаки ХСН до ОИМ имели 81,5% пациентов, а в группе с МНП<250 фмоль/мл – 67,9% (р<0,001). Выявлено достоверное отличие исходных показателей МНП у лиц с СД 2 типа и больных, не страдавших указанной патологией (р=0,028), причем отмечалась прямая корреляционная связь наличия СД с высокими уровнями пептида (r=0,18, р=0,038).
Различались исходные уровни МНП и в зависимости от ранее перенесенного больными ИМ (р=0,019): у пациентов с ИМ в анамнезе уровень пептида составлял 671,2 фмоль/мл, а у лиц без ИМ в прошлом – 513,8 фмоль/мл. Больные с ИМ в анамнезе чаще отмечали признаки ХСН по сравнению с пациентами без ИМ (53,7% и 22,6% соответственно, р=0,026). Поэтому вполне объяснимо, что лица, перенесшие ИМ, имели достоверно более высокие значения МНП. Отмечена связь исходных показателей МНП с клиническими признаками ОСН в 1-е сутки ОИМ. На рис. 2 представлена тенденция к росту уровня пептида по мере нарастания тяжести ФК ОСН:
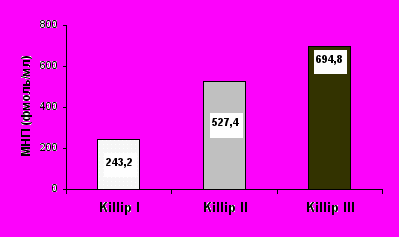
р=0,001
р=0,050


р=0,027

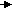
Рисунок 2. Исходные значения МНП у пациентов с различным классом ОСН в 1-е сутки ОИМ.
Таким образом, тяжесть ОСН у обследованных нами пациентов коррелировала с исходным уровнем МНП: r=0,30, р=0,044. Следует отметить, что при дальнейшем наблюдении исходная концентрация пептида коррелировала с тяжестью ХСН на каждом последующем этапе исследования.
Анализ частоты развития сердечно-сосудистых событий в зависимости от уровня МНП показал, что исходно более высокий уровень пептида был связан с наиболее ранним появлением симптомов СН или нарастанием этих симптомов. Также отмечена прямая корреляция между исходной концентрацией МНП и частотой смерти в стационаре и за год наблюдения (рис.3):
r=0.35
p=0.001
r=0.35
p=0.038
Рисунок 3. Исходный уровень МНП у умерших и выживших больных на этапе стационарного лечения и за год наблюдения.
Следовательно, исходный уровень МНП у больных с неблагоприятным ранним и отдаленным прогнозом в отношении смертельного исхода примерно в 2 раза превышал показатели пациентов, выживших в течение года наблюдения. Исходные значения МНП, а также наличие СД 2 типа и тяжесть ОСН достоверно коррелировали с показателем летальности у больных ОИМ (табл.2):
Таблица 2
Корреляционная связь между некоторыми лабораторными и клиническими данными пациентов ОИМ и показателем летальности
| | r | р |
| МНП исходно | 0,37 | <0,05 |
| Тяжесть ОСН (класс Кillip) исходно | 0,34 | <0,05 |
| Возраст | 0,11 | >0,05 |
| Креатинин исходно | 0,21 | >0,05 |
| Наличие СД 2 типа | 0,30 | <0,05 |
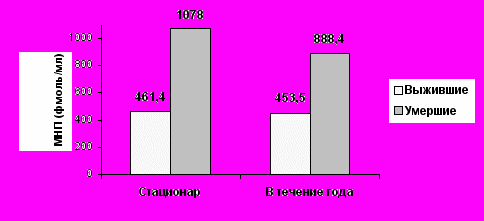
Таким образом, исходный уровень МНП является маркером как краткосрочного, так и долгосрочного прогноза у лиц с ОИМ. Исследование выживаемости больных в зависимости от исходного значения МНП
ОР=56%
р<0,001
продемонстрировало достоверно более неблагоприятные показатели у лиц с уровнем пептида более 700 фмоль/мл (рис.4):
Рисунок 4. Показатели выживаемости больных ОИМ в зависимости от исходного уровня МНП.
Итак, МНП предоставляет уникальную клиническую информацию, не только позволяющую диагностировать и оценить тяжесть СН, но и стратифицировать риск неблагоприятных сердечно-сосудистых событий у больных ОИМ.
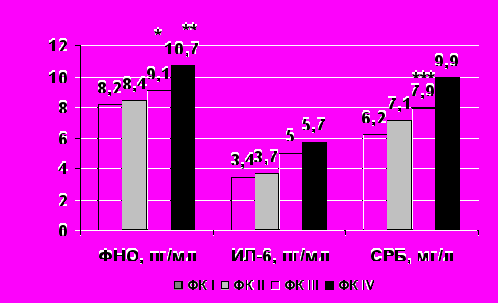
Исследование маркеров воспаления (СРБ, ФНО-α, МБВ-1α, , IL-6) и фибриногена проводилось исходно (1-е сутки ОИМ), на 21-й день и через 12 месяцев наблюдения. Впервые нами изучался у больных с ОИМ МБВ-1α. Исходно все изучаемые маркеры были достоверно повышены (р<0,05), в дальнейшем претерпевали изменения с тенденцией к снижению к 21-му дню и 12 месяцам наблюдения за исключением СРБ и МБВ-1α, значения которых незначительно превышали верхнюю границу нормы. При анализе исходных уровней ФНО-α, ИЛ-6, СРБ, МБВ-1α в зависимости от ФК ХСН были получены статистически достоверные отличия (рис. 5):
*
**
****
***
*****
***
* - достоверная разница больных с ФК III (р<0,05) по сравнению с больными с ФК I, II
** - достоверная разница больных с ФК IV (р<0,05) по сравнению с больными с ФК I, II
*** - достоверная разница больных с ФК III (р<0,05) по сравнению с больными с ФК I
**** - достоверная разница больных с ФК IV (р<0,05) по сравнению с больными с ФКI- III
***** - достоверная разница больных с ФК IV (р<0,05) по сравнению с больными с ФКI
Рисунок 5. Зависимость тяжести ХСН от исходного уровня маркеров воспаления у больных ОИМ.
Согласно представленным данным значимая разница выявлялась по уровню МБВ-1α у лиц с I ФК по сравнению с пациентами с III и IV ФК ХСН (р=0,04). Также высокие уровни ФНО-α, ИЛ-6 и СРБ ассоциировались с более тяжелым ФК ХСН: достоверно отличались уровни ФНО-α и ИЛ-6 у пациентов с ФК III по сравнению с больными с ФК I, II (р<0,05), а также у лиц с ФК IV по сравнению с больными с ФК I, II (р<0,05). По уровням СРБ отмечалась аналогичная тенденция: у пациентов с ФК III и IV уровень маркера отличался значимо от показателей у лиц с ФК I- II. Необходимо отметить, что уровни СРБ у больных с ФК III и IV между собой имели также достоверные отличия (р<0,05). Эти результаты подтверждают данные о значительном вкладе активации маркеров воспаления в патогенезе СН.
При анализе течения постинфарктного периода отмечена связь изучаемых маркеров воспаления с сердечно-сосудистыми событиями. Так, уровни ИЛ-6 на 1-е и 21-у сутки ОИМ были значимо выше у пациентов с частыми приступами стенокардии в раннем постинфарктном периоде в отличие от больных с редкими приступами или отсутствием таковых (5,1 пг/мл против 3,8 пг/мл и 4,5 пг/мл против 3,5 пг/мл соответственно; р<0,05, r=0,43 и р<0,05, r=0,53 соответственно). Такая же закономерность наблюдалась по исходному уровню МБВ-1α. Степень повышения МБВ-1α и фибриногена в 1-е сутки ассоциировалась с повторными госпитализациями в течение года наблюдения по поводу сердечно-сосудистых событий (ОКС, декомпенсации ХСН, пароксизмы мерцательной аритмии, ТЭЛА). Также уровень фибриногена на 1-й день ОИМ был ассоциирован с прогрессированием ХСН в постинфарктном периоде (r=0,404, p=0,041).
Исходно уровни СРБ на 1-е сутки ОИМ у лиц с рецидивом ИМ и без рецидива достоверно не различались (р=0,079). Однако при анализе на 21-е сутки уровень СРБ был значимо выше у пациентов с рецидивом ИМ (р=0,048), хотя корреляционный анализ взаимосвязи не выявил между данными показателями (r=0,012, p=0,950).
Суммируя результаты исследования, следует сказать, что ОИМ сопровождается повышенным выбросом маркеров воспаления: СРБ, ФНО-α, ИЛ-6, МБВ-1α, а также фибриногена. При этом более высокие уровни ассоциируются с тяжелым течением ОИМ и с неблагоприятным прогнозом раннего и отдаленного постинфарктного периода. Повышенные уровни маркеров на 1-е сутки могут быть предвестниками не только повторной дестабилизации атеросклеротической бляшки и рецидива острого коронарного синдрома, но и предиктором прогрессирования ХСН, повторных госпитализаций и смерти у больных, перенесших ИМ. В табл. 3 представлены данные корреляционного анализа показателя летальности и маркеров воспаления и МНП. Показано, что исходные значения МНП, а также ФНО-α, ИЛ-6 и МБВ-1α имеют достоверную прямую корреляционную связь с показателем летальности у больных ОИМ.
Таблица 3
Корреляционная связь между исходным уровнем маркеров воспаления и МНП и показателем летальности
| | r | р |
| МНП | 0,62 | <0,05 |
| ФНО-α | 0,46 | <0,05 |
| ИЛ-6 | 0,39 | <0,05 |
| СРБ | 0,19 | >0,05 |
| МБВ-1α | 0,30 | <0,05 |
| Фибриноген | 0,08 | >0,05 |
