Доброкачественные новообразования мягких тканей челюстно-лицевой области 230
| Вид материала | Документы |
- Календарно-тематический план лекций по хирургической стоматологии для студентов 4-го, 22.87kb.
- Вопросы для поступающих в ординатуру, 55.62kb.
- Лечение воспалительных заболеваний мягких тканей челюстно-лицевой области на основе, 266.51kb.
- Оптимизация комплексного лечения воспалительных заболеваний мягких тканей челюстно-лицевой, 313.04kb.
- Планирование восстановительных операций в челюстно- лицевой области. Показания и противопоказания., 268.88kb.
- Календарно-тематический план лекций по хирургической стоматологии для студентов 5-го, 28.19kb.
- Примерная программа дисциплины челюстно-лицевая хирургия модуль «детская челюстно-лицевая, 398.03kb.
- Российской Федерации, 79.11kb.
- Приложение №1 к договору № от 2010, 55.51kb.
- Примерная программа дисциплины челюстно-лицевая хирургия модуль «челюстно-лицевая, 659.47kb.
Злокачественные новообразования челюстно-лицевой области
Принцип этого вида терапии основывается на избирательном действии лучей на нпзкодифференцированные клетки опухоли. Но вместе с опухолевыми клетками погибают и здоровые ткани, пребывающие на разных стадиях развития. Для проведения лучевой терапии используют разные виды ионизирующего излучения (рентгеновского, электронного, нейтронного, протонного и т. п.).
В зависимости от особенностей подведения лучевой энергии к патологическому очагу различают наружные и внутренние методы. При наружных методах источник излучения находится на расстоянии 1,5-25 см от поверхности опухоли (близкофокусное) или более 30 см (дальнедистантное), или на облученной поверхности (контактное). Внутреннее облучение может быть внутреннетканевым (радиоизотоп вводится в опухоль в виде игл, шариков и т. п.) или внутриполост-ным. Рекомендуемая суммарная доза облучения для детей составляет 50 Гр.
Чувствительность злокачественной опухоли к облучению зависит от:
- гистологического строения и степени дифференцирования клеток опухоли (с увеличением степени дифференцирования повышается стойкость к облучению);
- характера роста опухоли (экзофитные опухоли более радиочувствительны, чем инфильтративные и язвенные);
- темпа роста опухолей (опухоли с быстрым темпом роста лучше реагируют на облучение, чем медленнорастущие);
- опухоли с хорошим кислородным снабжением более радиочувствительны, чем плохо снабжаемые кислородом.
Для повышения чувствительности опухоли к облучению проводят местную гипертермию, вызывают гипергликемию, вводят радиомодификаторы (например метронидазол).
В зависимости от реакции злокачественных опухолей на облучение их разделяют на следующие группы:
- радиочувствительные (лимфосаркома, ретикулосаркома, лимфогранулематоз);
- умеренно чувствительные (плоскоклеточные формы рака с разной степенью дифференцирования);
- радиорезистентные (остеогенные, фибро- и хондросаркомы, нейросаркома, меланома);
- умеренно радиорезистентные (аденокарцинома).
Для профилактики местных лучевых реакций применяют различные мазевые повязки (с маслом шиповника, облепихи). Предотвращению воспалительных лучевых реакций способствует механическая защита важных органов от облучения (щитовидной железы, половых органов, почек, печени). Кроме того, проводят де-зинтоксикационную терапию, назначают гепатопротекторы, средства, стимулирующие иммунную и кроветворную системы.
Химиотерапия основывается на цитостатическом, цитотоксическом и имму-нодепрессивном действии онкофармакологических препаратов на опухоль.
Первое действие этих средств направлено на уничтожение опухолевых клеток за счет влияния на разные звенья их метаболизма, второе — на регуляцию проли-феративных процессов за счет рецепторно-медиаторных механизмов.
чп/,
Выделяют такие группы противоопухолевых препаратов:
- гормональные;
- алкилирующие (их называют "химическими ножами");
- антиметаболиты;
- препараты растительного происхождения;
- противоопухолевые антибиотики.
С 1989 г. после открытия так называемого сосудистого эндотелиального фактора роста (Vascular Endothelial Growth Factor — VEGF) созданы принципиально новые противоопухолевые препараты. Действие их основано на ингибирова-нии VEGF, что замедляет рост опухоли и её метастазирование.
Химические противоопухолевые препараты вводят внутрь опухоли, внутрь полостей, внутрь сосудов (внутриартериалыю, внутривенно, внутрилимфатичес-ки). Особенности химиотерапии у детей заключаются в следующем:
- наилучший противоопухолевый эффект можно получить при сочетании полихимиотерапии с облучением;
- химиотерапию проводят на фоне неспецифической инфузионно-анаболи-ческой терапии (аминокислотные смеси, глюкоза, электролиты, витамины, рета-болил, неробол);
- при полихимиотерапии применяют одновременно не более двух препаратов;
4) наиболее эффективным является внутривенное введение препаратов.
Иммуностимулирующая терапия при злокачественных новообразованиях в
настоящее время занимает важное место. Рлавный объект ее действия — Т-лимфоциты, осуществляющие контроль за появлением атипичных клеток. Синтезированные препараты тимозин, тпмалин, тиморин, Т-активин сами по себе не имеют противоопухолевого действия, но они усиливают и возобновляют деятельность ослабленных химиотерапией или облучением Т-клеток. Кроме того, получены определенные позитивные результаты активной специфической иммунотерапии (противоопухолевая вакцинация). Препараты растительного происхождения (фитогемагглютинин), гормон Т-лимфоцита превращают нейтральные лимфоциты в клетки-киллеры, синтез которых при злокачественных опухолях
нарушен.
В настоящее время для лечения злокачественных опухолей применяют генную инженерию, а также антисенс-терапию; принцип действия последней заключается в остановке функционирования конкретного гена за счет ингибиции синтеза соответствующего протеина. Для эффективной фармакотерапии злокачественных новообразований необходимо диагностировать уровень повреждения генома клеток и их эпигеномный уровень, системы клеточных сигналов.
Последствия лечения злокачественных опухолей. Противоопухолевое лечение влияет на рост костей и мягких тканей; как следствие этого, возникают их деформации. Не исключено как локальное влияние, так и влияние через центральные механизмы на рост этих тканей. Последний может быть обусловлен дефицитом гормона роста. Лучевая терапия может повлечь снижение познавательной способности у детей, воздействовать на функции половых желез, связанных как с выработкой гормонов, так и с жизнеспособностью герментативных клеток. Химиотерапия негативно влияет на сердце, печень, вызывая различные осложнения
305
Раздел 8
(перикардит, миокардит, аритмию, инфаркт миокарда, гепатиты). Поэтому при химиотерапии обязательно проводят защитное .чеченце.
Самое тяжелое осложнение противоопухолевой терапии — развитие второй первичной злокачественной опухоли.
Последствиями хирургического лечения злокачественных опухолей лица является образование значительных дефектов и деформаций мягких тканей и костей. Ликвидацию их хирург проводит либо сразу после удаления новообразования (в зависимости от его размеров, расположения), либо через несколько месяцев.
Таким образом, лечение детей со злокачественными новообразованиями — это сложный процесс, поскольку нужно не только влиять на опухоль, но и защитить организм от негативного действия ее и непосредственно лечения. Все лечившиеся в специализированных онкостациоиарах дети должны находиться под наблюдением онколога и районного врача-стоматолога. Диспансерное наблюдение необходимо осуществлять до 16 лет, а затем переводить больного во взрослое лечебное заведение. Такие дети являются инвалидами и имеют все юридические права для получения социальной пенсии.
Профилактика злокачественных заболеваний у детей — это своевременная диагностика и квалифицированное лечение предопухолевых состояний.
Травматические повреждения тканей и органов челюстно-лицевой области
Травмы челюстно-лицевой области у детей сопровождаются не только значительными повреждениями ее, но и последствиями, связанными с задержкой развития и роста тканей лица и челюстей, что вызывает посттравматические деформации их.
ОСОБЕННОСТИ ПОВРЕЖДЕНИЙ ТКАНЕЙ ЛИЦА И ЧЕЛЮСТЕЙ, КЛАССИФИКАЦИЯ
Особенности повреждений тканей лица и челюстей обусловлены анатомо-фи-зиологическим строением и функциями их у детей:
1. В лицевой области, в тканях полости рта локализуются органы чувств, ре
чи, начальные отделы дыхательной и пищеварительной систем. Поэтому при их
повреждении возникают разнообразные нарушения функций дыхания, речи,
приема пиши и т. п.
2. Лицо играет эстетическую роль, поэтому деформации, возникающие в ре
зультате ранений, пагубно влияют на психику ребенка. Он чувствует себя неполно
ценным, поэтому пытается не общаться, не трать с ровесниками. Это формирует
замкнутость, агрессивность и другие негативные черты характера, что приводит к
социальной дезадаптации ребенка. Поэтому травматические повреждения лица
следует рассматривать как психосоматическое заболевание.
3. При ранениях челюстно-лицевой области наблюдается несоответствие меж
ду внешним видом и тяжестью повреждения. Из-за сокращения мимических
мышц и хорошего тургора тканей даже незначительные по объему раны мягких
тканей зияют, а в сочетании с переломами челюстей, кровотечениями и гематома
ми, обморочным состоянием ребенка в результате сотрясения или ушиба голов
ного мозга производят впечатление очень тяжелых повреждений, несовместимых
с жизнью. Такой вид больного пугает молодого врача и вызывает у него ощуще
ние неуверенности в своих возможностях. Но это лишь на первый взгляд. Пра
вильная первичная хирургическая обработка раны сразу изменяет внешний вид
пациента и уменьшает функциональные нарушения (рис. 231-233).
4. Близость к челюстно-лицевой области жизненно важных органов — головного мозга, органов зрения и слуха, глотки — резко ухудшает состояние больного при их повреждении. В 50 % случаев тяжелые травмы челюстно-лицевой области сочетаются с сотрясением или ушибом головного мозга. Симптомы сотрясения мозга (потеря сознания, тошнота, рвота, головокружение) могут отсутствовать в
307
r-аздел а
Травматические повреждения тканей и органов челюстно-лицевой области
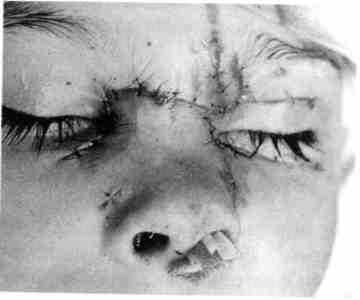
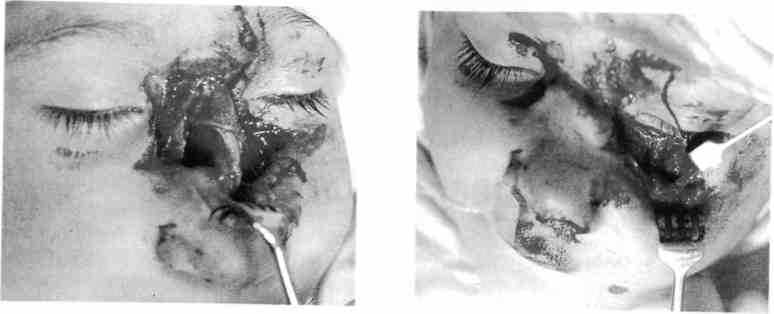
Рис. 231. Ребенок со скальпированной ра- Рис. 232. Тот же больной на этапе первич-
ной носа и левой подглазничной области ной хирургической обработки раны
Рис. 233. Тот же больной после проведенной первичной хирургической обработки раны
первые сутки после травмы, что обусловлено эластичностью костей черепа, костными швами и родничками, которые не закрылись и позволяют полости черепа увеличиваться при развитии отека мозга. Более позднее появление симптомов отека мозга при его ушибе или сотрясении можно объяснить наличием больших, чем у взрослых, су-барахноидальных пространств. У детей грудного возраста наблюдается преимущественно бессимптомное течение начального периода травмы головного мозга, обусловленное недостаточной дифференциацией нервной ткани, поэтому если речь идет о повреждении головного мозга, необходима срочная квалифицированная консультация детского невропатолога или нейрохирурга.
5. При повреждениях органов полости рта и челюстно-лицевой области
естественное кормление часто затруднено. Это чрезвычайно осложняет весь пе
риод заболевания у детей раннего возраста, поскольку у них высокая чувстви
тельность к энергетическим расходам, поэтому обеспечение возможности нор
мального кормления в первые же часы после повреждения является одной из са
мых важных задач хирурга.
6. Невозможность или затруднение закрывания рта и глотания из-за травмы
создают условия для вытекания слюны из ротовой полости на переднюю поверх
ность грудной клетки. Последняя охлаждается, кожа на ней мацерируется и, как
следствие, может возникнуть так называемая контактная пневмония, что особен
но опасно у детей младшего возраста. Кроме того, теряя слюну, ребенок теряет
важные защитные факторы (микроэлементы, лизоцим) и жидкость.
ЗЛЯ
- Повреждения тканей лица и челюсти часто осложняются разными видами асфиксий (дислокационная, обтурационная, стенотическая, клапанная, аспира-ционная). В связи с выраженной узостью дыхательных путей и склонностью к отеку их слизистой у маленьких детей быстро развивается стенотическая асфиксия, может возникнуть угроза для жизни.
- Угроза легочных осложнений. По бронхо-, гемато-, лимфогенным путям инфекция проникает в легочную ткань. Значительная кровопотеря, обезвоживание, нарушение питания создают условия для развития бронхитов и пневмоний. Аспирация слизи и крови, заполняющих мелкие бронхи, приводит к инфицированию их. Возникают нарушения легочного кровообращения, являющиеся результатом:
а) нервно-рефлекторных раздражений зоны n.trigeminus, передающихся на ве
гетативную нервную систему и вызывающих застойное полнокровие легких;
б) циркуляторных расстройств, возникающих в связи с нервно-рефлекторны
ми влияниями коры большого мозга при комбинированных черепно-мозговых
повреждениях.
9. Наличие поврежденных зубов и их отломков в полости рта может вызвать
обтурационную асфиксию, а также вторичную инфекцию в дыхательных путях и
легких. Пораженные хроническим периодонтитом зубы, особенно во временном
прикусе, а также наличие гангренозного зуба в щели перелома челюстей могут
стать причиной развития остеомиелита. В 6,1 % случаев зубы становятся вторич
ными источниками инфицирования не только раны, но и окружающих тканей.
Особенно опасны ранения языка отломками зубов. Однако вместе с неблагопри
ятным влиянием на клиническое течение травматических повреждений зубы иг
рают и положительную роль. Во-первых, при наличии зубов на нижней челюсти
облегчается диагностика ее перелома по характеру нарушения прикуса. Кроме то
го, они могут препятствовать смещению отломков. Во-вторых, зубы — хорошая
опора для фиксации шин и ортодонтических аппаратов при переломах. В-третьих,
зубы после срастания перелома становятся опорой для разных видов протезов.
- Ткани лица и полости рта имеют повышенную резистентность к разным видам микроорганизмов. В них кроме нейротрофических и иммунных факторов важную роль играет антагонистическое влияние многочисленных ассоциаций микробов и бактерицидных свойств слюны. Повышенные регенераторные способности поврежденных тканей лица и ротовой полости обусловлены кроме хорошего кровоснабжения и иннервации наличием у детей значительного количества рыхлой мезенхимальной соединительной ткани с низкодифференцированными клеточными элементами, которые, по мнению В.И. Давыдовского, являются "потенциалом регенерации ткани". Учитывая вышеупомянутое, хирург может экономнее, чем в других областях, иссекать края раны при ее хирургической обработке.
- При травме лица и челюстей у детей повреждаются зоны роста, из-за чего нарушается гармоническое развитие тканей различных отделов лица. Это, а также проведенная неадекватно повреждению хирургическая обработка раны является причиной разнообразных посттравматических и послеоперационных деформаций, приводящих ко вторичным нарушениям различных функций.
12. Хорошая васкуляризация и иннервация тканей лица, с одной стороны,
способствуют возникновению значительных кровотечений и гиповолемического
шока, особенно у маленьких детей, у которых объем крови составляет 1/12 мас-
309
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой обла'
311
сы тела, с другой — эти обстоятельства являются решающими при заживлении ран и быстрой реабилитации пациентов.
Травматические повреждения челюстно-лицевой области у детей составляют 9-15 % по отношению к травмам других локализаций и 25-32 % — к количеству всех повреждений лица у взрослых. Практически каждый четвертый пациент с челюстно-лицевой травмой — ребенок. В городах травмы лица у детей происходят в 10 раз чаще, чем в сельской местности.
Травматические повреждения тканей челюстно-лицевой области у детей подразделяют таким образом:
- Повреждения мягких тканей.
- Повреждения твердых тканей: костей, зубов.
- Комбинированные повреждения — твердых и мягких тканей: повреждения различных отделов челюстно-лицевой области; переломы челюстей, сочетанные с ушибленными ранами, гематомами, ранами с дефектом тканей, с переломами костей носа.
- Комбинированные (смешанные, микстовые) повреждения — с черепно-мозговой травмой, травмой глаза, ЛОР-органов и т. п.
ТРАВМЫ МЯГКИХ ТКАНЕЙ
Травмы мягких тканей составляют 90 % всех травм челюстно-лицевой области. 65 % травм получают дети 6-14 лет, мальчики в 2 раза чаще, чем девочки. Около 35 % больных — это дети 4-5 лет, которые обращаются на пункт неотложной помощи по поводу травм мягких тканей лица.
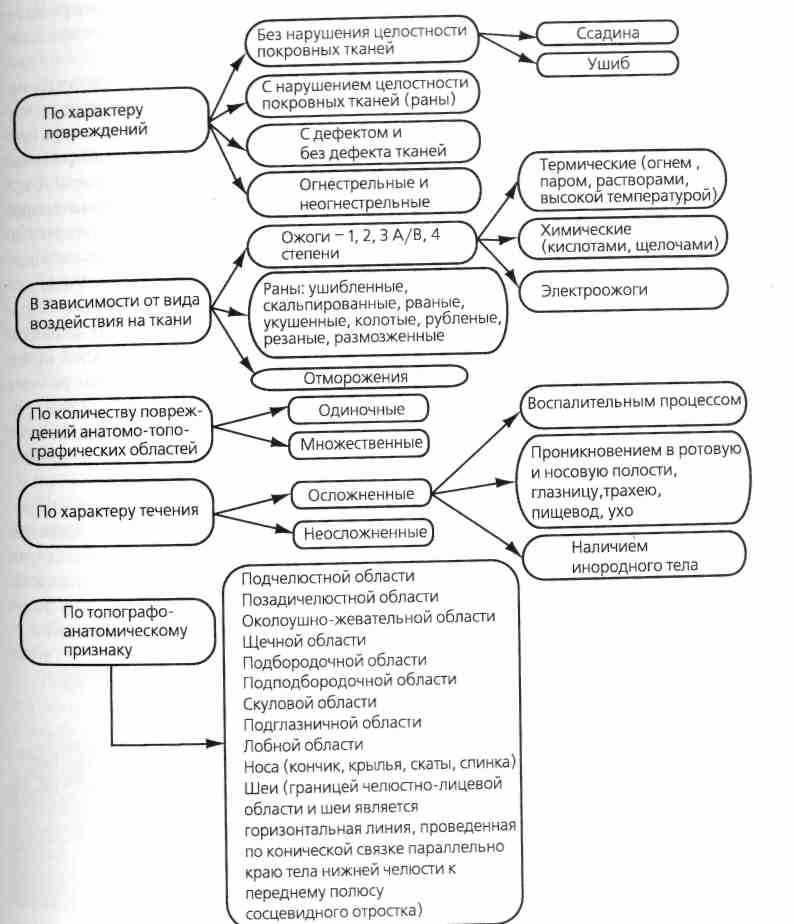
Классификация повреждений мягких тканей челюстно-лицевой области у детей приведена на схеме 12.
Ушиб (contusiones). Для ушиба, сопровождающегося гематомой, характерны
отек мягких тканей и изменение цвета кожи на сине-красный (рис. 234). Со вре
менем (через 3-5 дней) цвет кожи изменяется на зелено-желтый, а затем посте
пенно нормализуется, отек тканей уменьшается. Лечат ушиб в первые 2 сут, прик
ладывая холод, а далее — тепловыми
процедурами (компрессы с димексидом,
лазеротерапия, ультразвук). Если при
травме повреждаются большие сосуды,
то образуются значительные по размеру
гематомы. Сразу после травмы кровь
можно отсосать шприцем и наложить да
вящую повязку, а дальше лечить как
ушиб. При образовании больших гема
том лечение их должно проводиться в
условиях челюстно-лицевого стациона
ра; ребенку назначают медикаментозную
противовоспалительную терапию, явля-
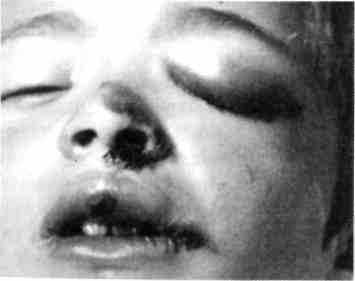
Рис. 234. Ребенок с посттравматической ющуюся профилактикой нагноения ге-
гематомой верхнего века левого глаза и т-. „„,„„п5п,
г-гапни».,,. „„ - матом. Если же гематома нагноилась,
ссадинами левой половины спинки и крыла
носа проводят ее вскрытие, рану дренируют.
Ссадины — это повреждение поверхностного слоя кожи (эпидермиса). Возникают от трения кожи с грубой твердой поверхностью, обычно при падении ребенка (доска, асфальт). При ссадинах на поврежденной поверхности наблюдается кровоточивость из капилляров в виде росы или капель.
Лечение ссадин заключается в смазывании их раствором бриллиантового зеленого, кератопластическими средствами. Заживают ссадины с образованием ко-
Схема 12. Классификация повреждений мягких тканей челюстно-лицевой области
Раздел 9
Травматические повреждения тканей и органов челюстно-лицевой области
рочек, которые самостоятельно отходят после эпителизации поверхности на 8-12-е сутки (в зависимости от площади повреждения).
Раны. По механизму и характеру травмирующего агента раны разделяют на резаные (Vulnera incisa), рубленые (Vulnera caesa), колотые (Vulnera puncta), ушибленные (Vulnera contusa), рваные (Vulnera lacerata), укушенные (Vulnera morsua), огнестрельные (Vulnera sclopetaria) и смешанные (Vulnera mixta).
Жалобы зависят от вида и размера раны, сочетания с повреждением других органов и систем, соматического состояния ребенка. Обычно дети или их родители жалуются на кровоточивость или кровотечение из поврежденного участка, дефект мягких тканей, боль и возможное нарушение функций.
Клиника. Вышеперечисленные виды ран характеризуются определенным нарушением целостности мягких тканей: если раны резаные, то края их ровные, линейной формы; рваные и ушибленные раны неправильной формы с рваными краями (рис. 235); колотые имеют небольшое входное отверстие и длинный раневой канал, огнестрельные чаще сопровождаются дефектом мягких тканей (рис. 236).
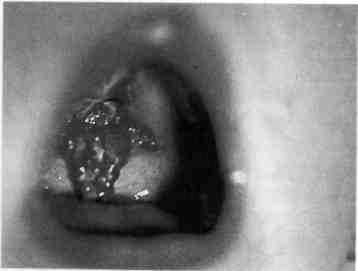
Количество больных с укушенными ранами лица в последнее время значительно возросло. Они составляют 10 % общего количества больных с изолированными ранами. Кусают обычно домашние животные (собаки, кошки), укусы иногда имеют множественный характер, в некоторых случаях сопровождаются повреждением нервных стволов, больших сосудов, а также (часто) дефектами мягких тканей с неровными краями (рис. 237), комбинациями разных видов ран, длительным течением раневого процесса (на 3-5-е сутки отек тканей может увеличиваться, возникают явления воспаления).
Рис. 235. Рана нёба (после падения ребенка на карандаш)
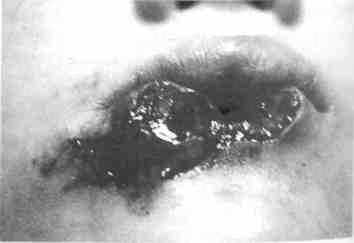
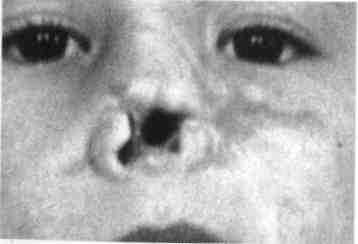
Рис. 236. Огнестрельный дефект кончика и крыльев носа
Рис. 237. Укушенная рана нижней губы с дефектом тканей
Все ранения мягких тканей сопровождаются болевой реакцией, кровотечением (85 % из них — внутренние, при проникновении в ротовую полость, 15 % — наружные). Постановка диагноза чаще не вызывает трудностей.
Лечение. После осмотра и определения вида раны проводят хирургическую обработку ее (в зависимости от срока обращения за помощью).
Основные принципы хирургической обработки раны при травматическом повреждении челюстно-лицевой области заключаются в том, что вмешательство должно быть полным по объему, наиболее ранним и щадящим. Хирургическая обработка раны может быть первичной (первичная ранняя — до 36 ч, отсроченная — до 48 ч, поздняя — после 72 ч) и вторичной — проведенной второй раз.
В связи с особенностями кровоснабжения, иннервации и применения средств противовоспалительной терапии принято накладывать глухие швы на рану в челюстно-лицевой области в период до 72 ч с момента травмы.
Проведение первичной ранней, отсроченной и поздней хирургической обработки ран берет свои истоки из хирургии военных времен. Оказание хирургической помощи подчинялось стратегии и тактике военных действий, а также необходимости в короткие сроки, поэтапно, в особых условиях осуществить медицинскую помощь. В мирное время такие положения не являются безусловными. Хирургическая обработка раны должна проводиться как можно раньше, в полном объеме и, при необходимости, с ликвидацией дефекта местными тканями.
Этапы хирургической обработки раны челюстно-лицевой области такие:
- асептическая и антисептическая обработка операционного поля;
- обезболивание;
- окончательная остановка кровотечения;
- ревизия раны;
- послойное ушивание раны из глубины.
Для проведения первичной хирургической обработки (ПХО) раны организационно решается вопрос относительно вида обезболивания, выбора шовного материала, обеспечения неподвижности обработанного участка лица, последующего питания ребенка (особенно при травме тканей околоротовой области).
Выбор метода обезболивания для проведения ПХО раны зависит от вида, распространенности, локализации ее, возраста ребенка.
При местном обезболивании преимущество нужно отдавать инфильтрацион-ному методу раствором анестетика малой концентрации. Если есть возможность и необходимость, то хирургическую обработку проводят под проводниковым обезболиванием (экстраоральным способом), рану на верхней губе — под инфра-орбитальной анестезией, на нижней — под ментальной.
Если анестезиолог и хирург-стоматолог пришли к выводу, что операцию необходимо проводить под наркозом, то методом выбора должен быть интубацион-ный наркоз, если рана в ротовой полости, а при поверхностных ранах — ингаляционный масочный, внутривенный или внутримышечный наркоз.
После проведения обезболивания проводят обработку операционного поля. Последняя у детей имеет свои особенности заключающиеся в том, что не применяются концентрированные растворы, например, спирта, йода. Из антисептиков при загрязненных ранах используют раствор фурацилина, марганцевокислого калия (1:5000), 2 % раствор перекиси водорода, риванола, микроцида, диоксиди-на, мирамистина, йодовидона, йодобака, эктерицида, поверхностно-активные вещества (рокал, катамин АБ). Обработка окружающих тканей проводится антисептиками движениями от раны. Далее необходимо окончательно остановить
413
