Доброкачественные новообразования мягких тканей челюстно-лицевой области 230
| Вид материала | Документы |
- Календарно-тематический план лекций по хирургической стоматологии для студентов 4-го, 22.87kb.
- Вопросы для поступающих в ординатуру, 55.62kb.
- Лечение воспалительных заболеваний мягких тканей челюстно-лицевой области на основе, 266.51kb.
- Оптимизация комплексного лечения воспалительных заболеваний мягких тканей челюстно-лицевой, 313.04kb.
- Планирование восстановительных операций в челюстно- лицевой области. Показания и противопоказания., 268.88kb.
- Календарно-тематический план лекций по хирургической стоматологии для студентов 5-го, 28.19kb.
- Примерная программа дисциплины челюстно-лицевая хирургия модуль «детская челюстно-лицевая, 398.03kb.
- Российской Федерации, 79.11kb.
- Приложение №1 к договору № от 2010, 55.51kb.
- Примерная программа дисциплины челюстно-лицевая хирургия модуль «челюстно-лицевая, 659.47kb.
Злокачественные новообразования челюстно-лицевой области
ких врачей-онкологов, снижает эффективность и полноценность лечения таких больных.
В основу классификаций опухолей положены разные принципы. Они делятся по-
- локализации (топографо-анатомический);
- биологическим признакам;
- клмнико-анатомической распространенности;
- гистологическому строению;
- степени дифференцирования клеток (высоко-, низко-, недифференцированные). По клиническому течению различают опухоли:
- доброкачественные;
- промежуточные — опухоли, у которых под воздействием разных факторов изменяется степень дифференцирования клеток. При этом в них появляются признаки злокачественного роста;
- злокачественные.
Самой распространенной является классификация злокачественных новообразований ВОЗ, предложена еще в 1943 г.
В основу Международной классификации злокачественных опухолей положено 3 компонента анатомической распространенности опухоли:
- Распространенность первичного очага (Т0 /,-опухоль).
- Метастазирование клеток опухоли в регионарные лимфоузлы (Ы0.х-узел).
- Метастазирование клеток опухоли в отдаленные органы (М0_х-метастаз).
Основное правило TNM — определение лишь первичных опухолей. Для оперативных находок существует постхирургическая классификация TNM, что обозначается pTNM. Наиболее простой и удобной для клинициста является такая классификация злокачественных опухолей тканей челюстно-лицевой области (табл. 8).
Таблица 8. Классификация злокачественных опухолей тканей челюстно-лицевой области
| Происхождение | Мягкие ткани | Слюнные железы | Кости |
| Эпителиальные | Рак | Рак; базалиома | Рак |
| Соединительнотканные | Саркома | Саркома | Саркома |
| | Фибросаркома | | Остеосаркома |
| | Липосаркома Ангиосаркома Эндотелиома Лимфосаркома | | Хондросаркома |
| | Невринома (шваннома) | | |
ПРЕДОПУХОЛЕВЫЕ СОСТОЯНИЯ
Выявление предопухолевых процессов имеет большое значение для своевременной диагностики злокачественных новообразований. Точного определения предра-ка нет, поскольку процессы в тканях и органах, возникающие перед развитием злокачественных опухолей, разнообразны. Чаще всего для них характерны гиперплазия, метаплазия и атипия роста клеток, при этом наблюдается снижение их дифференциации. Это то состояние тканей, когда не хватает лишь одного или нескольких признаков, позволяющих поставить диагноз "злокачественное новообразование".
Предопухолевые процессы разделяют на облигатные и факультативные. При первых вероятность развития признаков злокачественного роста наиболее высо-
,--]Я и частая. К облигатным предопухолевым процессам у детей относится единственное заболевание, наблюдающееся очень редко, — пигментная ксеродермия. Болезнь развивается в первые годы жизни, имеет семейный характер и высокую степень малигнизации. Очаги локализуются на открытых участках тела (лицо, верхние конечности). Сначала появляются красные пятна, которые со временем пигментируются. В дальнейшем рядом с пигментированными участками кожи появляются депигментированные. Кожа становится атрофичной, на ней образуются участки гнперкератоза, телеангиоэктазии и бородавчатые разрастания. Последние, как и гиперкератоз, могут малигнизироваться, что является основанием тля немедленной госпитализации больного.
К факультативным предопухолевым процессам у детей относятся такие, которые долго существуют и становятся злокачественными сравнительно редко: па-пилломатоз, фиброматоз, фиброзная днсплазия, холестеатома, эозинофильная гранулема, хондрома, миксома, амелобластома, миобластома, остеобластокласто-ма (литическая форма).
Таким образом, заболевания, имеющие длительное течение, опухоли и опухолевидные образования, часто рецидивирующие под воздействием экзо- и эндогенных факторов, а также неправильно выбранное и неэффективное лечение могут создавать условия для малигнизации.
ДИАГНОСТИКА И КЛИНИКА ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
При диагностике злокачественных новообразований в 78 % случаев ставят ошибочный диагноз, то есть опухоли не злокачественной, а доброкачественной. К сожалению, подозрение на наличие у ребенка злокачественного новообразования возникает лишь тогда, когда опухоль достигает значительных размеров. Так называемый консультативный период составляет в среднем 2,7 мес. Частые диагностические ошибки объясняются рядом обстоятельств. Это, во-первых, отсутствие необходимой онкологической настороженности у врачей, которые ведут прием детей. Последнее связано с мыслью, что злокачественные опухоли у детей возникают редко. Во-вторых — недостаточное знание врачами ранних клинических проявлений злокачественных опухолей у детей, сложность трактовки данных рентгенологического исследования тканей челюстно-лицевой области; в-третьих — психофизиологические особенности детей, особенно младшего возраста, вследствии которых они не в состоянии правильно оценить возникающие на ранних стадиях заболевания ощущения и рассказать о них.
Жалобы при злокачественных новообразованиях обычно появляются лишь тогда, когда опухоль становится большой. При разговоре с врачом родители рассказывают, что ребенок за короткое время похудел, плохо ест, стал нервным, сон У него нарушен. В пораженной области имеется быстрорастущее безболезненное новообразование.
Клиника. Клинических симптомов на ранних стадиях развития опухоли очень мало. Злокачественная опухоль мягких тканей обычно плотная, безболезненная, без четких границ, быстро увеличивается, может быть участок некроза в центре при больших ее размерах. Кожа вокруг опухоли бледная, с выраженным сосудистым венозным рисунком. Возможно поражение ветвей лицевого нерва за счет ин-фильтративного роста опухоли в околоушно-жевательной области, что клиничес-
Раздел 8
ки проявляется парезом мимических мышц на стороне поражения. При костных злокачественных опухолях на ранних стадиях клинических симптомов также почти нет. Они могут стать рентгенологической "находкой" врача. В последующем при активном росте опухоли появляется деформация челюстей (рис. 223, 224).
Появление гнойно-кровянистых выделений из носа и нарушение носового дыхания — диагностические симптомы злокачественного процесса в верхнечелюстной пазухе или носовой полости. Наличие подвижных зубов, незаживающих язв в области удаленного зуба свидетельствует о поражении опухолью альвеолярного отростка.
Злокачественные опухоли у детей могут маскироваться под разные заболевания (периостит, остеомиелит, лимфаденит). Отклонения от обычной клинической картины вышеперечисленных заболеваний (отсутствие температурной реакции, длительное течение) должны насторожить врача. Поэтому после тщательного сбора анамнеза и осмотра ребенка используются дополнительные методы обследования. Принцип назначения их у детей сводится к получению максимальной информации при минимальной инвазии. Исходя из этого все методы можно расположить в такой последовательности:
— пренатальное распознавание опухоли, базирующееся на анализе хромосом
ного состава (идиограмм) клетки;
— иммунодиагностика, выявляющая разногласие антигенов опухолевой и
нормальной тканей;
- осадочная реакция на рак (ОРР). Суть ОРР заключается в том, что в сыворотке крови онкобольных появляется нерастворимый белок, определяющийся осадочной реакцией; эта реакция наиболее информативна на ранних стадиях опухолевого роста;
- разные виды рентгенологического исследования;
- биопсия.
Одним из самых простых и распространенных видов рентгеноисследования является обычная рентгенография в разных укладках. Рентгенологическое исследование в известной мере позволяет врачу выявить признаки злокачественного роста, объем опухоли, ее расположение по отношению к окружающим тканям.
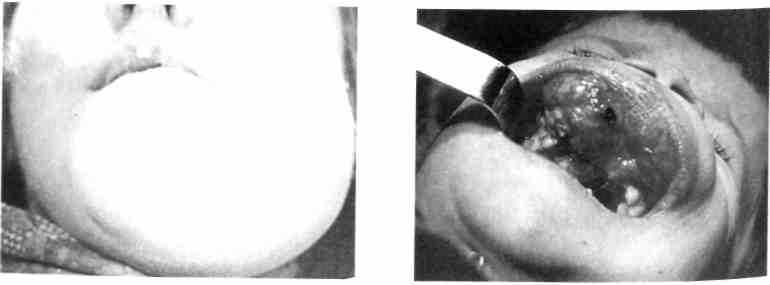
Рис. 223. Остеосаркома левой половины Рис. 224. Ребенок со злокачественным
нижней челюсти вообразованием верхней челюсти
Рентгенологическим признаком злокачественных опухолей костей является
Злокачественные новообразования челюстно-лицевой области
менение интенсивности проникновения рентгеновских лучей сравнительно с имметричными участками. В отличие от доброкачественных опухолей и опухо-. ,]Юдобных новообразований, границы перехода патологического очага в здоро-' , к0сть нечеткие, кортикальная пластинка разрушена (рис. 225-227). В некоторых случаях такая характеристика возможна и при доброкачественных опухо-,ях но приоритет следует отдавать комплексу клинических, цитологических, морфологических исследований. Понятно, что, выявив один признак злокачественной опухоли, конечный диагноз поставить невозможно.
Для уточнения границ, локализации опухоли и (в какой-то мере) ее объема
проводят томографию.
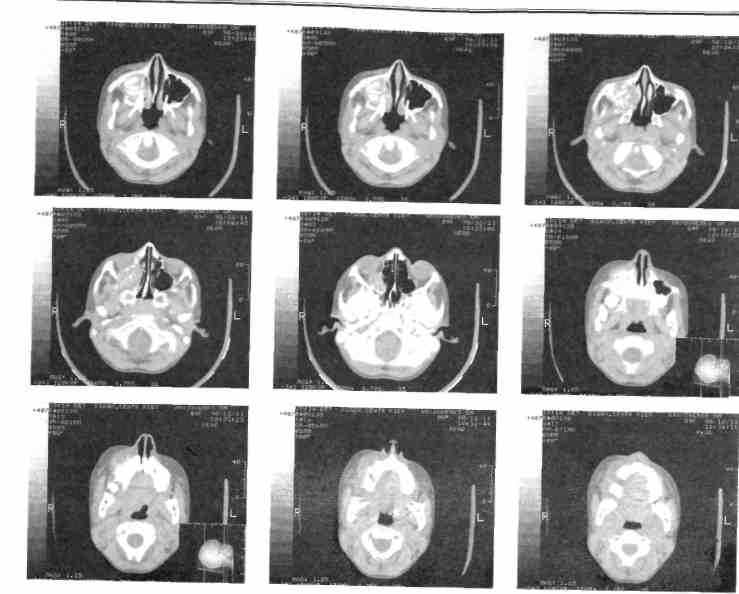
Компьютерная томография предоставляет количественную послойную информацию о размерах, "взаимоотношениях" опухоли и окружающих тканей. Посредством метода получают тонкий срез органов и тканей организма на разных уровнях. По значимости приравнивается к открытию рентгеновских лучей, но компьютерная томография сопровождается большей дозой облучения, чем обычное рентгенологическое исследование, и это нужно учитывать при обследовании ребенка. При этом исследовании лучшую информацию получают о костных структурах (рис. 228).
Ядерно-магнитно-резонансное исследование основывается на возможности изменения реакции ядер водорода, содержащихся преимущественно в тканевой жидкости или подкожной жировой клетчатке, в ответ на радиочастотные импульсы в стабильном магнитном поле. Посредством этого метода исследования можно точнее, чем при компьютерной томографии, определить положение опухоли относительно окружающих тканей, объем новообразования, что позволит избрать правильную хирургическую тактику. На ядерно-магнитных томограммах лучше дифференцируются сосуды, лимфатические узлы в мягких тканях.
Радионуклидный метод позволяет в известной мере провести дифференциальную диагностику между злокачественной и доброкачественной опухолями. Он простой, нетравматичный, нагрузка облучения при его применении низкая. В начале 40-х г. XX ст. Маршак и Маринелли сообщили об успешном использовании радиоактивного фосфора (i2P) в диагностике меланом. i2P позволяет выявить злокачественное новообразование не только в кости, по и в мягких тканях. Наибольшее накопление его определяется в тканях с малодифференцированными клетками, где он содержится в течение 2 сут (рис. 229, 230). При предопухолевых процессах степень накопления ,2Р ниже, а при острых воспалительных процессах он поглощается пораженными тканями и сохраняется там лишь 24 ч. Потом интенсивность накопления изотопа снижается до уровня показателей здоровых тканей. За последние годы радионуклидная диагностика достигла значительных успехов, а именно: создан комплекс радиофармацевтпческих препаратов, тройных к определенным органам и тканям. Это позволяет адекватно оценить их функциональное состояние.
Патогистологическое исследование. Уточнить диагноз злокачественного но-воооразования помогает гистологическое исследование биопсийного материала. Но не следует ставить диагноз лишь по его данным, поскольку морфологическая характеристика опухоли — это лишь один из признаков злокачественного роста. Атипизм и быстрый рост могут сопровождать развитие других заболеваний (вос-
9QQ
Раздел 8
Злокачественные новообразования челюстно-лицевой области

Рис. 226. Рентгенограмма костей лицевого скелета ребенка со злокачественным новообразованием правой верхней челюсти, прорастающем в полость носа
палительных, деструктивных, диспластических), то есть критерии злокачественности при проведении патогистологического исследования именно у детей относительны. Различают пункционную, инцизионную и эксцизионную биопсию.
- Пункционная биопсия осуществляется в глубине опухоли специальной иглой с мандреном (например, игла Медвинского и ее модификации). Обычно материала для патогистологического исследования берется немного, но в достаточном количестве для определения злокачественных признаков опухоли.
- Инцизионная биопсия — иссечение одного или нескольких участков опухоли.
- Экашзионная биопсия (расширенная) — хирургическое удаление всего патологического очага в пределах здоровых тканей.
Гистологическое исследование полученных во время пункционной биопсии тканей у детей не всегда позволяет определить вид опухоли и степень ее малигни-зации, особенно с локализацией в кости. Поэтому более информативна инцизионная или эксцизионная биопсия. Последнюю у детей проводят под общим обезболиванием. Опухоль следует брать на границе со здоровой тканью с наименьшей трав-матизацией ее, чтобы гистолог мог выявить разницу морфологической картины опухоли и окружающих участков. Для гистологического исследования не берут материал из той части опухоли, где значительно выражены вторичные изменения (например, в центре новообразования, где есть некроз). Полученные ткани нужно сразу поместить в 10 % раствор формалина. В документах на материал биопсии указывают клинические признаки заболевания (течение, характер процесса).
Постановка диагноза злокачественного новообразования у ребенка слишком ответственная и поэтому здесь все важно. К проведению анализа результатов дополнительных исследований следует относиться особенно серьезно и скрупулезно.
Злокачественные опухоли предопределяют изменения в организме, которые в научной литературе называют паранеоп.тастическими синдромами. Они характеризуются нейроэндокринными (раздражительность, повышенная утомляемость, нарушение сна), метаболическими (уменьшение массы тела, гипокалиемия, ги-покальциемия, гипофосфатемия), иммунологическими (уменьшение количества лимфоцитов, снижение резистентности организма к инфекции), гематологическими (уменьшение количества эритроцитов, гемоглобина, пойкилоцитоз, лимфо-пения, увеличение СОЭ) изменениями, общесоматическими признаками (общая слабость, повышение температуры тела).
Дифференциальная диагностика злокачественных новообразований проводится с доброкачественными опухолями.
Суммарные отличия между злокачественными и доброкачественными опухолями
Злокачественные опухоли Доброкачественные опухоли
Быстрый рост Умеренный рост
Инфильтрирующий рост ркспансивный рост (за исключением гемангиом)
Метастазируют :Не метастазируют
Клетки мало- или недифференцированны !Клетки хорошо дифференцированны
Полиморфизм клеточный и их ядер Отсутствие полиморфизма клеточного и их ядер
Рецидивы Рецидивы отсутствуют
Кахексия 1Кахексия не развивается
Иммунодепрессия |Иммунодепрессия отсутствует или не выражена
На рентгенограмме костей границы опухоли !На рентгенограмме костей границы опухоли
нечеткие, наличие спикул, явления остеолизиса |четкие, явления дистрофии, гиперплаз ии____
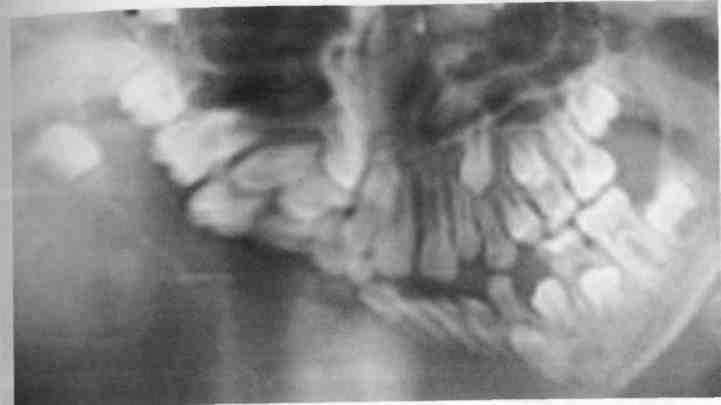
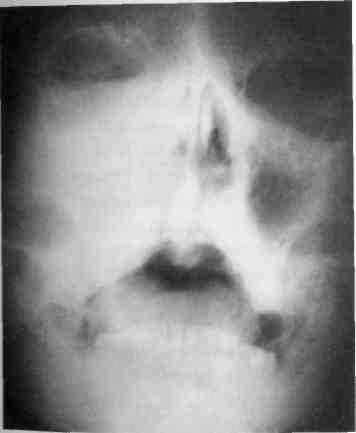
Рис. 225. Ортопантомограмма больного с остеосаркомой правой половины нижней челюсти (определяется лизис костной ткани)
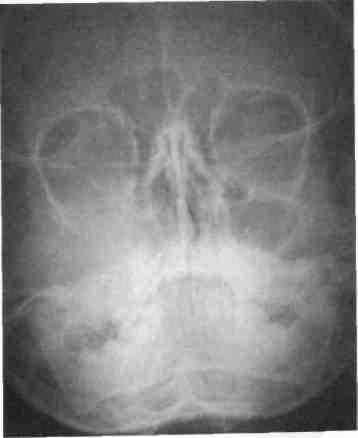
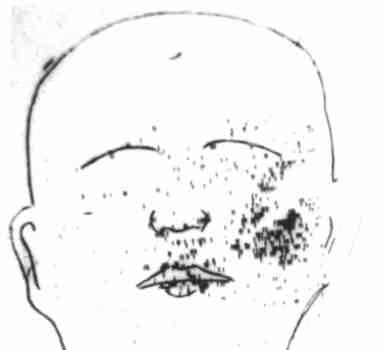
Рис. 227. Рентгенограмма черепа в прямой проекции (носо-подбородочная укладка) ребенка с саркомой верхней челюсти. Определяется тень в участке правой верхнечелюстной пазухи, распространяющаяся на нижнюю стенку орбиты, правый носовой ход, альвеолярный отросток. Границы тени размыты
Раздел 8
Рис. 228. Компьютерная томограмма того же ребенка (см. рис. 227). Определяется деформирующее правую боковую стенку носа новообразование в проекции правой верхнечелюстной пазухи
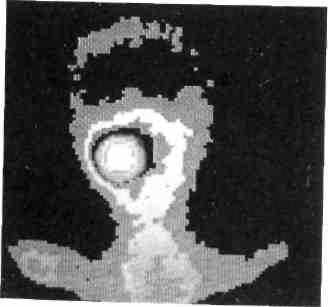
Рис. 230. Сцинтиграфия ребенка со злокачественным новообразованием левой верхней челюсти. Иллюстрация асимметричного накопления радиоизотопа в тканях опухоли
Рис. 229. Данные радиоизотопного исследования того же больного. Наблюдается максимальное накопление радиоактивного фосфора в проекции правой верхнечелюстной пазухи
Злокачественные новообразования челюстно-лицевой области
У детей злокачественные опухоли также дифференцируют с хроническим продуктивным остеомиелитом, неодонтогенным периоститом.
ПРИНЦИПЫ ЛЕЧЕНИЯ
Лечение больных со злокачественными новообразованиями должно проводиться только в специализированных онкологических клиниках, где есть специалисты необходимой квалификации и соответствующие условия (аппараты для лучевой терапии, криодеструкции, гипертермии, химиотерапевтические препараты).
Комплексная терапия онкологическим больным предоставляется индивидуально, в зависимости от локализации, стадии опухолевого процесса, гистологического строения опухоли, возраста ребенка.
Комплексное лечение предусматривает хирургическое вмешательство, лучевую и химиотерапию, иммунотерапию.
Хирургическое лечение. К 50-м годам прошлого века хирургическое вмешательство было единственным методом лечения злокачественных новообразований у детей, тогда среднее двухгодичное выживание составляло 0,25 %. В настоящее время разработана комплексная терапия опухолей, и свыше 50 % детей могут быть практически вылечены. Хирургическое вмешательство предусматривает абластичное, то есть максимально радикальное, удаление злокачественной опухоли и регионарного лимфатического аппарата. При этом нужно придерживаться методик зональности и анатомической футлярности. Это значит, что удаление новообразования необходимо проводить в границах:
— анатомической области, которая образована опухолью;
— регионарных лимфатических сосудов и узлов, а также анатомических
структур, которые находятся на путях ее распространения;
— анатомических фасциальных футляров, ограничивающих распространение
опухолевых клеток.
Принцип абластичности удаления опухоли в границах здоровых тканей, которого нужно придерживаться в общей онкологии, необходим и в детской онкологии, но у детей достичь его очень сложно. Это обусловлено анатомо-топографи-ческими особенностями челюстно-лицевой области и расположением опухоли; кроме того, кистозно перерожденные опухоли трудно удалить целыми, т. к. оболочки кист травмируются, жидкость изливается наружу.
Вторым принципом хирургического удаления злокачественных опухолей является антибластика — мероприятия по предотвращению распространения и обезвреживанию оставшихся в ране опухолевых клеток. С этой целью применяют электронож, диатермокоагуляцию, слюиоотсос, тщательное высушивание раны, одноразовые салфетки и т. п.
Удаление значительных по объему пораженных и окружающих их тканей часто влечет за собой значительную деформацию и тяжелые нарушения в послеоперационный период функций жевания, глотания, речи, что (нередко) делает невозможным пребывание ребенка в детском коллективе. В связи с этим жизненно необходимо проведение одномоментного замещения оставшегося после удаления опухоли дефекта тканей.
Лучевая терапия в настоящее время применяется более чем у 75 % онкологических больных и у 88 % больных с новообразованиями ротовой полости и глотки.
303
