Лабораторные маркеры сердечно-сосудистых заболеваний. Значение в оценке эффективности терапии. 14. 03. 10 клиническая лабораторная диагностика
| Вид материала | Автореферат |
- Федеральное медико-биологическое агентство России фгу южный окружной медицинский центр, 150.62kb.
- «Клиническая лабораторная диагностика», 18.81kb.
- Новые горизонты профилактики сердечно-сосудистых заболеваний (дискуссионные аспекты, 95.43kb.
- Урок по биологии в 8-м классе по теме: Гигиена сердечно-сосудистой системы, 158.92kb.
- Чучалин Александр Григорьевич Приветствия участникам Конгресса 10 30 Пленарные доклад, 689.11kb.
- Чучалин Александр Григорьевич Приветствия участникам Конгресса 09. 10-09. 30 Пленарные, 681.04kb.
- Региональная научно-практическая конференция проблемы и перспективы диагностики, лечения, 49.72kb.
- Кардиаск — спросите у сердца, 65.82kb.
- Вопросы рациональной медикаментозной терапии сахарного диабета типа 2 и ассоциированных, 58.47kb.
- Информация о реализации в 2007-2009 годах Пилотного проекта, направленного на профилактику, 50.88kb.
Эндотелин-1
Данные по уровню ЭТ-1 в крови пациентов по 3 визитам подгрупп “А”, ”В” и “С” и сравнение с группой лиц без ИБС представлены на рисунке 4. Выявлено достоверное увеличение среднего уровня ЭТ-1 в крови пациентов подгруппы “С” во время всех визитов. У пациентов подгруппы “С” уровень ЭТ-1 был достоверно выше, чем у пациентов подгруппы “В”, чем у группы пациентов без ИБС и превышал верхнюю границу нормы (р<0,05). В подгруппе “В” происходило уменьшение числа пациентов, имевших уровень ЭТ-1 выше нормы: на первые сутки их было 70 %, через 14 дней 60%, а на момент окончания исследования (через 4 месяца) только у 10% осталось высокое значение ЭТ-1. В подгруппе “С” наоборот происходило увеличение числа таких пациентов: на первые сутки 73%, через 14 дней 67%, а на момент окончания исследования (через 4 месяца) их было уже 97%.
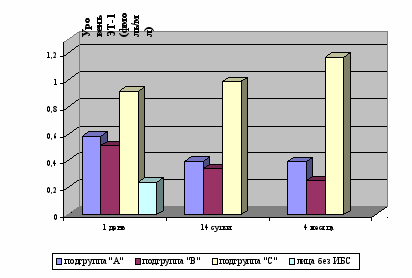
Рис. 4. Изменение концентрации эндотелина-1 у больных, поступивших в стационар с нестабильной стенокардией, в подгруппах с разным клиническим течением заболевания
Проведенный анализ позволил сделать вывод о том, что уровень ЭТ-1 в крови пациентов с нестабильной стенокардией является одним из показателей деэндотелизации, а так же одним из важнейших факторов прогноза течения заболевания. Ухудшение клинической картины заболевания сопровождается многократным повышением уровня ЭТ-1. Несмотря на доказанную эффективность иАПФ, при тяжёлом клиническом течении нестабильной сленокардии иАПФ не влияет существенно на уровень ЭТ-1 в крови.
В подгруппе “А” была выявлена положительная корреляция между количеством приступов стенокардии и уровнем ЭТ-1 в крови высокой силы при поступлении в стационар (r=0,86) и средней силы через 4 месяца наблюдения (r=0,65). В подгруппе “В” положительная корреляция между уровнем ЭТ-1 и количеством приступов стенокардии наблюдалась лишь при поступлении и связи была средней силы (r=0,67). В подгруппе “С” эта связь также была средней силы на первые сутки(r=0,41) и через 4 месяца (r=0,56).
В подгруппе “А” также была выявлена положительная корреляция между уровнем ЭТ-1 и СРБ высокой силы (r=0,71) при поступлении в стационар. В подгруппе “В” выявлена положительная корреляционная связь между этими показателями, но средней силы (r=0,37). Эти результаты подтвердили недавно высказанную гипотезу о том, что ЭТ-1 должен быть связан с СРБ в прогнозировании неблагоприятных результатов при ИБС.
Таким образом, уровень эндотелила-1 в крови пациентов с нестабильной стенокардией является одним из показателей деэндотелизации, а так же одним из важнейших факторов прогноза течения заболевания. Повышение уровня ЭТ-1 сопровождается ухудшение клинической картины заболевания.
Лабораторные маркеры у больных с острым коронарным синдромом, принимающих статины.
Исследование проведено в 2 группах: - среди больных, принимавших статины, и больных, не принимавших статины. В группу больных с острым инфарктом миокарда и нестабильной стенокардией, принимавших статины, вошел 101 больной, которым, наряду с традиционной интенсивной терапией, проводилось лечение ловастатином в дозе 20-40 мг/сутки, начиная с 1-3 суток сердечного приступа. В группу без статинов вошли 58 больных примерно с теми же анамнестическими данными, что в 1 группе.
Влияние статинов на показатели липид-транспортной системы.
На 1 сутки госпитализации больные первой группы (принимающие статины) имели уровень ОХС 5,930,77 ммоль/л, а больные второй группы (не принимающие статины) 5,82 0,73 ммоль/л. В течение первых двух месяцев лечения в первой группе было зафиксировано снижение значения ОХС до целевых значений. Во второй группе снижение также наблюдалось, но оно было не столь выражено, даже в отдалённый период (более 6 месяцев) не достигло целевого уровня. Терапия статинами позволила достичь целевых значений ХС-ЛПНП для вторичной профилактики ОКС. Динамика концентрации ХС-ЛПВП не имела достоверных отличий в группах. Индекс атерогенности (ИА) на 1 сутки в группе больных, принимающих статины, был равен 5,01,3 , что выше, чем в группе больных, не принимающих статины, где он составил 4,71,3 . Через 6 месяцев после госпитализации этот показатель был равен 3,91,2 и 4,81,2 соответственно.
В группе больных, принимающих статины, значение апо А-1 было равно 0,870,40 г/л, а апо В 2,500,20г/л, что достоверно не отличалось от показателей в группе больных, не принимающих статины, где они составили 0,970,30 г/л и 2,480,30 г/л соответственно. К концу наблюдения (более 6 месяцев после госпитализации) только в первой группе наблюдалась нормализация этих показателей. Средние уровни апо А-1 и апо В на тот момент были равны 1,610,17 и 1,70,14 для первой группы; для второй группы : 0,910,2 и 2,320,18 соответственно.
Влияние лечения статинами на уровень С-реактивного белка у больных острым коронарным синдромом
Динамика изменений концентрации СРБ у больных с нестабильной стенокардией в разные сроки госпитального периода, а также через 2-3 месяца после начала заболевания представлена в таблице 8.
Таблица 8. Динамика концентрации СРБ (мг/ л) у больных НС.
Группа больных | 1 сутки | 25 сутки | 2-3 месяца |
| Больные, принимающие статины | 5,86 ± 3,54 | 3,44 ±2,46** | 2,35 1,85** |
| Больные, не принимающие статины | 6,42± 3,51 | 3,97 ± 1,31** | 2,66 1,8** |
**р<0,05 по сравнению с исходным уровнем
Полученные данные отражают развитие воспалительного процесса в начале исследования и возвращение показателей уровня СРБ к нормальным значениям в конце наблюдения. Самостоятельное прогностическое значение СРБ позволяет отнести его к факторам риска ССЗ и их осложнений. Исследователи-клиницисты выделяют желаемый уровень СРБ< 4 мг/л, достижение которого при профилактике прогрессирующей ИБС приводит к достоверному улучшению состояния. В группе пациентов, начавших прием статинов в ранние сроки постинфарктного периода, было достигнуто снижение концентрации СРБ до "целевого" уровня. Это можно рассматривать как указание на снижение у больных риска развития повторного ОИМ.
Влияние лечения статинами на уровень эндотелина-1 у больных ОКС
Исследование уровня эндотелина проведено в двух группах: группа А - контрольная, в которую входили практически здоровые люди возрастом от 20 до 34 лет; группа Б – основная, которую составили пациенты с диагнозом нестабильной стенокардии, находящиеся на длительном приеме статинов (в период до 6-12 месяцев посленачала лечения). Показатели стандартной липидограммы свидетельствовали о выраженном гиполипидемическом эффекте длительной терапии статинами у больных, поступивших в стационар с нестабильной стенокардией. Значения тропонина-Т < 0,1 нг/мл свидетельствовали об отсутствии микро- и макро-повреждений миокарда; не было у больных повышения СРБ, что рассматривается как показатель достижения стабильного состояния после терапии ловастатином.
Концентрации эндотелина-1 в сыворотке крови больных нестабильной стенокардией составляла 1,29 + 0,59 пг/мл, что достоверно выше принятых референтных значений (норма 0,3 – 0,9 пг/мл). В группе здоровых пациентов концентрация эндотелина-1 в среднем составила 0,58 + 0,17 пг/мл. Несмотря на длительную терапию статинами, у больных нестабильной стенокардией повышение концентрации эндотелина-1 свидетельствует о сохраняющейся дисфункции эндотелия, поэтому эти пациенты требует пристального внимания и продолжения терапии.
Таким образом, лабораторные маркеры, используемые в рутиной практике, такие как ОХС, ХС-ЛПВП, ХС-ЛПНП, ТГ, СРБ, свидетельствуют о выраженных положительных гиполипидемических и противовоспалительных эффектах применения статинов, однако повышенный уровень эндотелина у больных, поступивших с нестабильной стенокардией, является лабораторным маркером неблагополучия у этих больных. Данный лабораторный тест может быть рекомендован для слежения за больными при длительном лечении.
Аналитическая надежность иммунохроматографических экспресс-тестов при диагностике ОКС
При измерении уровня содержания белковых кардиомаркеров в крови методом иммунохроматографии все результаты регистрировали по трехбалльной шкале (1-2-3), в основе которой лежала разная интенсивность окрашивания тестовой полосы, что могло быть связано с различиями в содержании в крови белковых маркеров. Любой уровень окрашивания тестовой полосы свидетельствовал о присутствии данного белка в крови, поэтому тест считали положительным. Однако бальная система расчета позволила более точно учитывать содержание белковых маркеров. Изменения среднего уровня белковых кардиомаркеров в крови больных ОИМ во времени отличались собственной динамикой (рис.5).
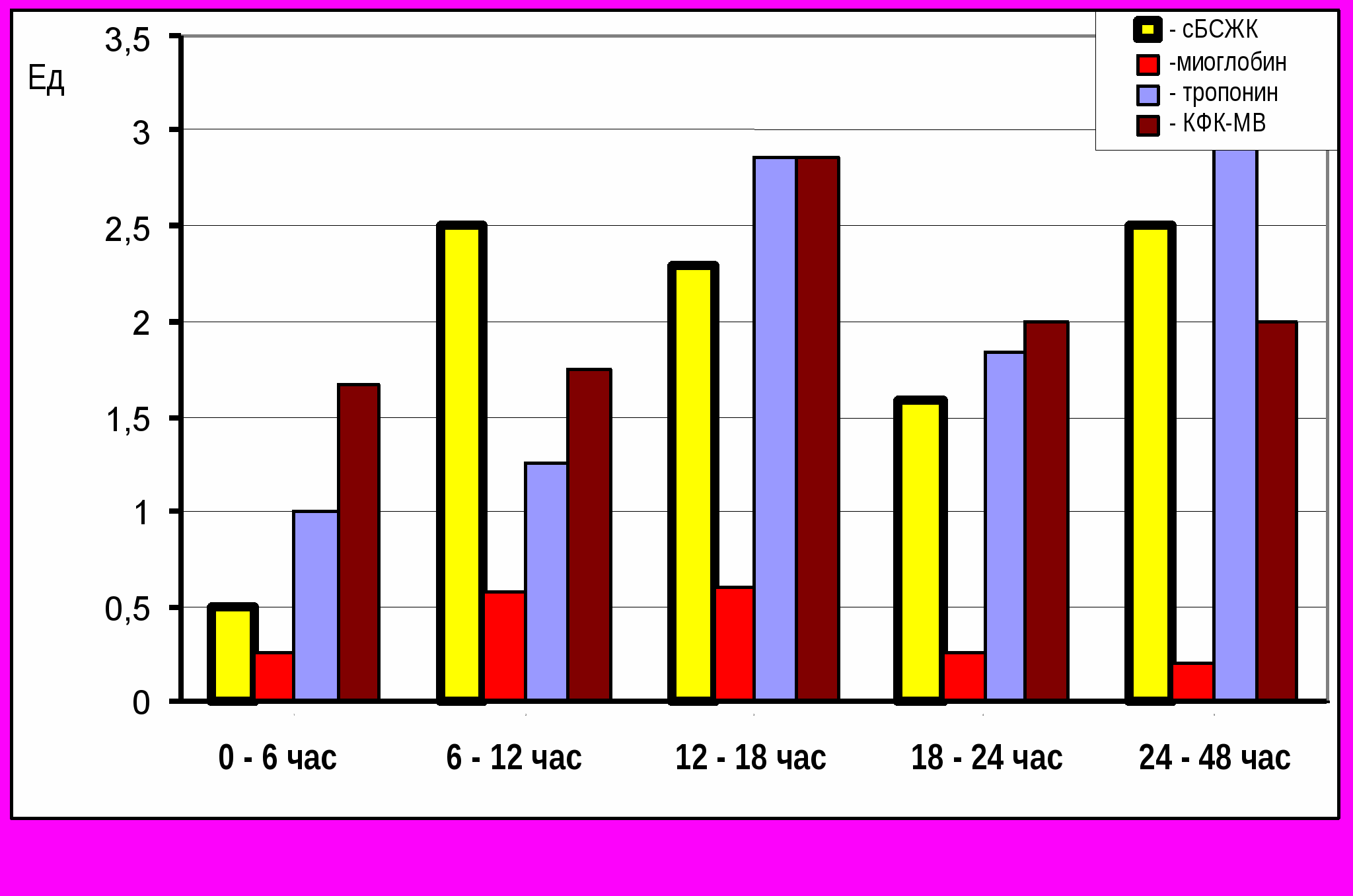
Рис.5. Уровень реагирования иммунохроматогра-фических экспресс тестов у больных с острым инфарктом миокарда
Миоглобин считают наиболее ранним маркером ОИМ. Определение миоглобина входит в стандарты диагностики ОИМ. Нами пик уровня миоглобина отмечался через 12-18 ч, после чего количество белка в крови снижалось. Интенсивность окраски для миоглобина не достигала максимальной, поэтому общая чувствительность теста оказалась невысокой и составила 44%. У 18% больных с нестабильной стенокардией отмечали появление небольших количеств миоглобина в крови. Общая специфичность миоглобина составила 82%.
Сердечный белок, связывающий жирные кислоты (сБСЖК) повышался в крови относительно нормы у больных с ОИМ в значимых количествах через 6-12 ч после начала ОКС, затем начинал снижаться. Однако через 24-48 ч его средний уровень в крови вновь увеличивался, что могло быть связано с осложнениями ИМ. Интенсивность окраски тест зоны в большинстве случаев была максимальной. В результате общая чувствительность данного теста в нашей постановке при первичном обследовании больных, поступающих в многопрофильную скоропомощную болницу, составила 89,5% (таблица 9).
У больных с нестабильной стенокардией лишь в 8% сБСЖК выходил за пределы нормы, находясь на самом низком уровне. Таким образом, общая специфичность теста сБСЖК составила 92%.
Тропонин I (ТнI). Определение тропонина входит в стандарты диагностики ОИМ. Тропонин появлялся в крови быстро – через 0-6 ч после начала острого коронарного синдрома и достигал максимума через 12-18 ч. Общая чувствительность теста составила 81%, а общая специфичность – 82%.
КФК-МВ, определяемый иммуннохроматографическим методом, давал положительную реакцию у больных ОКС достаточно быстро – через 0-6 ч после начала ОКС. Пик активности приходился на 12-18 ч, что соответствовало результатам определения КФК-МВ с помощью иммунохимии. Средняя чувствительность (88,4%) была сопоставима с данными иммунохимического теста (93%). Специфичность выявления КФК-МВ оказалась достаточно высокой и составила 82%.
Из четырех иммунохроматографических тестов наиболее быстрым и чувствительным для раннего выявления ОИМ оказалось определение сБСЖК, затем выявление КФК-МВ и тропонина I. Наименее клинически значимым в нашем случае было определение миоглобина. Сравнительный анализ этих тестов представлен в таблице 9.
Таблица 9. Чувствительность и специфичность белковых маркеров ОИМ в зависимости от времени проведения теста, %.
-
фермент
общая
Время относительно начала ОКС
3-6
6-12
12-18
18-24
24-48
сБСЖК
чувствит.
89
50
100
100
80
100
специфичн.
92
-
-
80
100
100
Миоглобин
чувствит.
44
0
50
57
40
50
специфичн
82
-
-
75
100
100
Тропонин I
чувствит.
81
67
62,5
100
83
100
специфичн.
82
-
-
75
100
100
КФК-МВ
чувствит.
88,5
67
75
100
100
100
специфичн.
82
-
-
75
100
100
По результатам использования иммунохроматографических тестов в скоропомощной многопрофильной больнице сделали заключение, что экспресс тест сБСЖК обладал высокой общей чувствительность (89%) и общей специфичностью (92%) в качестве маркера ОИМ. Однако этот тест достигал 100% чувствительности только через 6 ч после начала ОКС, хотя с первых часов его отличала 100% специфичность. На втором-третьем месте по эффективности стояли быстрый тест определения КФК-МВ и тропонин I, которые начинали работать достаточно поздно – через 12 ч после начала ОКС. Определение МГ себя не оправдало, так как тест отличался весьма невысокой общей чувствительность и специфичностью.
Лабораторные показатели у больных гипертогической болезнью, принимавших статины
В зависимости от клинической выраженности гипертонической болезни (ГБ) в группах больных ГБ 1, 2 и 3 степени достоверных различий по показателям липидного обмена не наблюдалось. У большинства больных (153 человека, 73,6%) имелась дис- и/или гиперлипопротеидемия; 55 пациентов (26,4%) имели нормальные значения показателей липидного обмена. В группе больных с ожирением и сахарным диабетом 2 типа уровень ОХС, ХС-ЛПОНП, ТГ был достоверно выше, чем в группе больных ГБ без ожирения и сахарного диабета. Уровень ХС-ЛПВП у больных с изолированной ГБ был самым высоким; самым низким этот параметр был в группе с сочетанием ГБ, ожирение и сахарный диабет 2 типа. Индекс атерогенности достоверно повышался у больных ГБ при сочетании с ожирением и сахарным диабетом 2 типа (рис. 6). Учитывая, что у больных ГБ без гиполипидемического лечения наблюдалась дис- и/или гиперлипопротеидемия, считаем, что независимо от степени АГ у больных ГБ необходимо проводить липид-снижающую терапию.
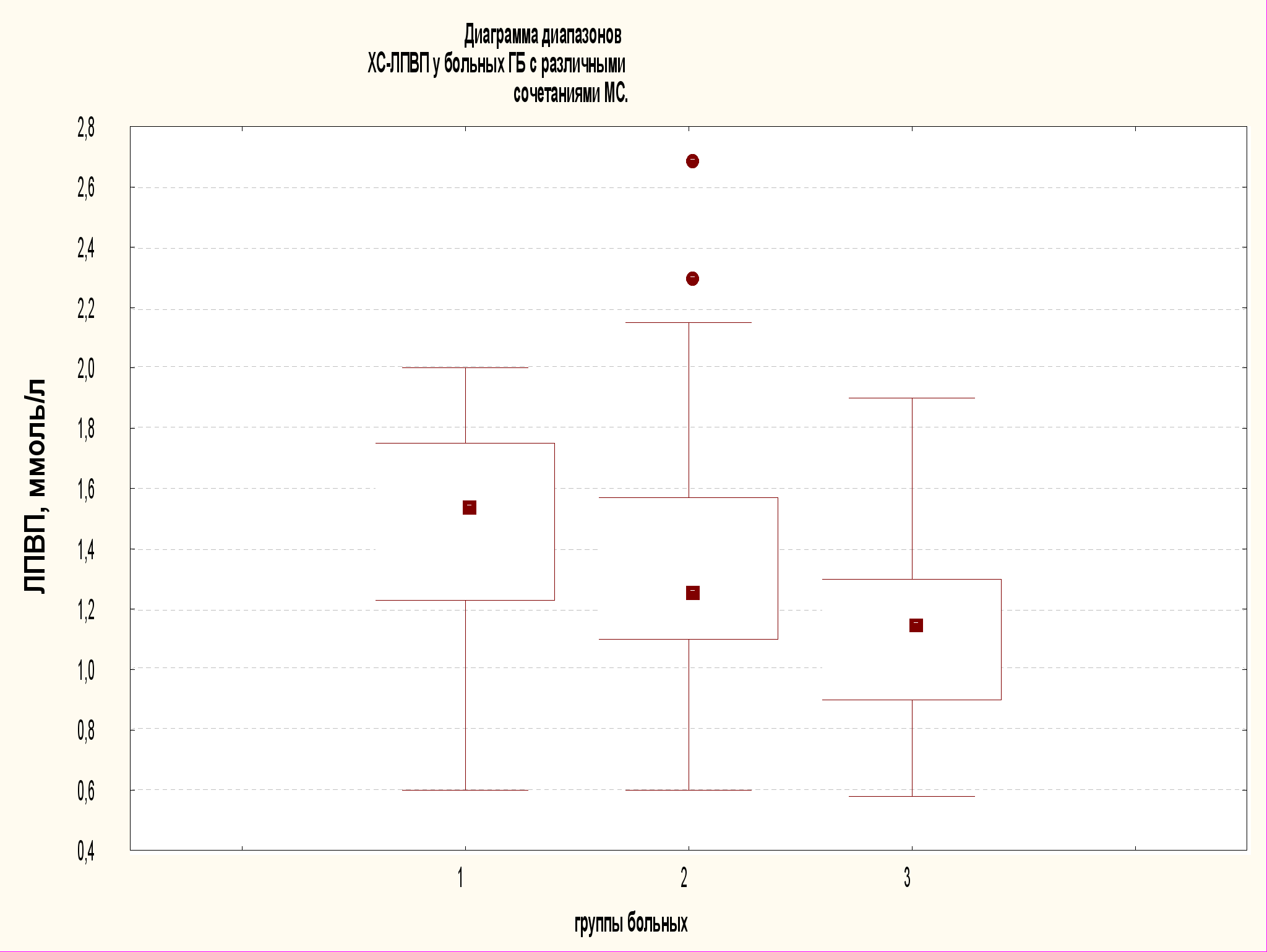
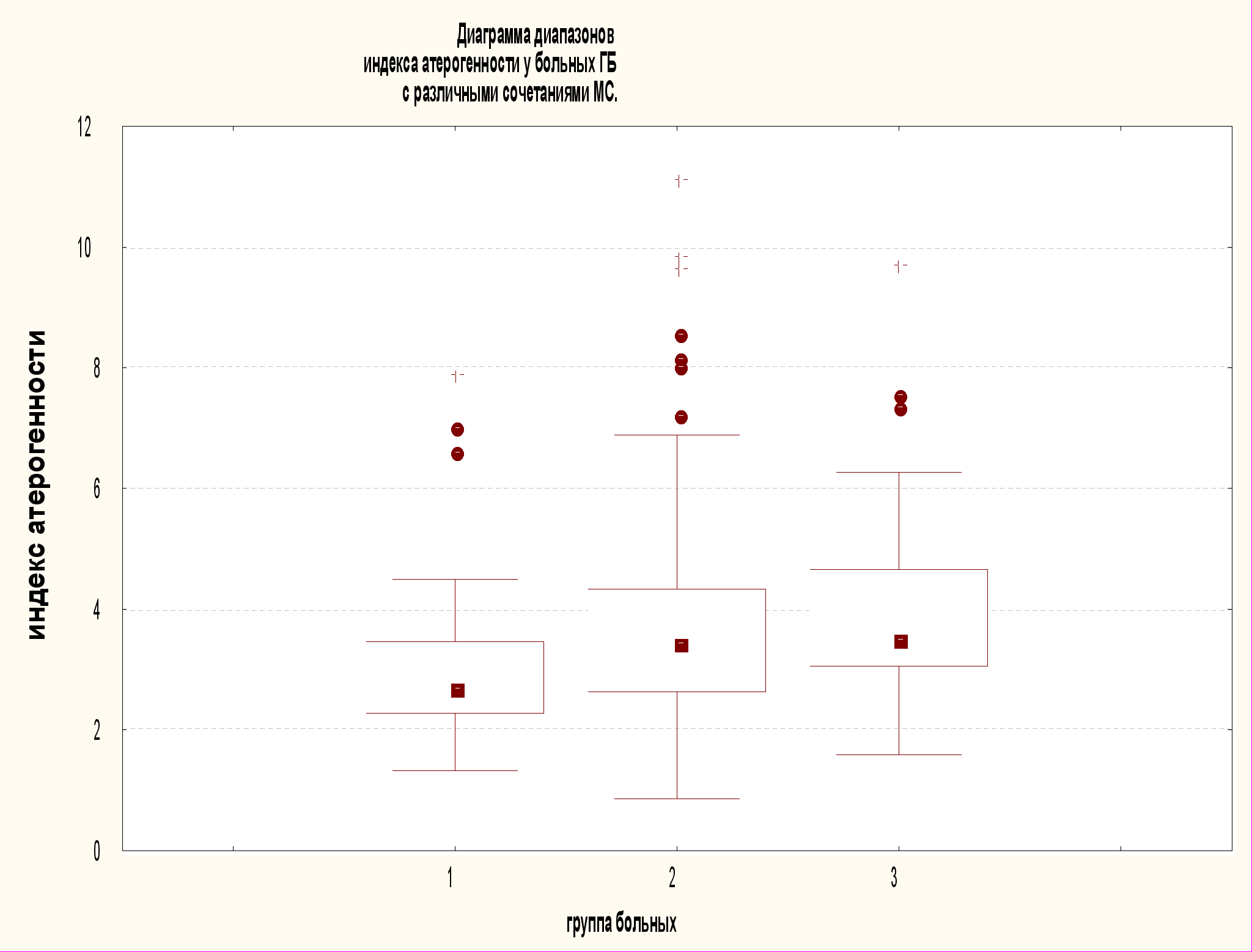
Рис. 6. Диаграммы распределения ХС-ЛПВП и Индекса атерогенности среди больных с изолированной ГБ (группа 1), с ГБ и ожирением (2), ГБ с ожирением и сахарным диабетом 2 типа (3) На диаграммах отображены медиана, 25-ый, 75-ый, 10-ый и 90-ый процентили.
У больных, принимающих гиполипидемические препараты, почти в половине случаев (48,5%) выявлены нормальные значения показателей липидограммы. Статистически достоверные отличия у групп больных, принимавших и не принимавших гиполипидемические препараты, наблюдаются между концентрациями общего холестерина (р<0,05) и концентрациями ХС-ЛПНП (р<0,01), которые играют важную роль для развития и прогрессирования ССЗ. Это свидетельствует о бóльшем риске развития сердечно-сосудистых осложнений у больных ГБ по сравнению с общей популяцией и положительном влиянии статинов на уровень липопротеидов крови.
Диагностическая значимость лабораторных и клинических показателей при хронической сердечной недостаточности
Пациентам проводили общеклинические исследования - сбор жалоб и анамнеза, физикальный осмотр, определение уровня АД, общий анализ крови, биохимический анализ крови: и специальные исследования - ЭКГ, ЭхоКГ, тест 6-минутной ходьбы, оценка качества жизни по миннесотскому опроснику. Все пациенты были разделены по классификации NYHA на три функциональных класса (ФК): 1 группа – больные I ФК, 2 группа – II ФК, 3 – III ФК. По классификации Н. Д. Стражеско и В. Х. Василенко все пациенты были также разделены на три группы: 1 группа – больные с I стадией, 2 группа – с IIА стадией, 3 группа – с IIБ стадией.
Диагностическое значение NT-proBNP и СРБ в оценке тяжести ХСН.
Между ФК по классификации NYHA имеются значимые различия по уровню NT-proBNP. В таблице 10 представлены средние значения и пределы значимых колебаний NT-proBNP в группах пациентов с ХСН, разделенных по функциональным классам. Различий концентрации NT-proBNP у больных с разными стадиями ХСН по классификации Н.Д. Стражеско и В.Х. Василенко не было установлено. По уровню СРБ различия между ФК и между стадиями не были определены.
Таблица 10. Уровень NT-proBNP по трем группам, разделенным по классификации NYHA:
| | 1 группа | 2 группа | 3 группа | ||||||
| Показатель | М | 25% | 75% | М | 25% | 75% | М | 25% | 75% |
| NT-proBNP | 15,35 | 10,7 | 20 | 28,85 | 16.7 | 82,1 | 68,9 | 29,8 | 112,3 |
| ШОКС | 2 | 1 | 3 | 5 | 3 | 7 | 9 | 8 | 10 |
Диагностическое значение клинических проявлений в оценке тяжести ХСН
На основе диагностической ценности теста с 6-минутной хотьбой по выявлению функциональных классов и стадий ХСН не удалось достоверно установить различия между группами, так как у некоторых пожилых больных не удалось провести мониторинг толерантности к физической нагрузке из-за сопутствующей патологии опорно-двигательного аппарата. Между стадиями также не были установлены различия. Для объективизации ФК и стадии ХСН была использована также шкала Мареева. По этой шкале были получены значимые различия при сравнении групп (рис. 7). Были обнаружены достоверные различия и по баллам Миннесотского опросника между больными 0 – IIБ стадиями ХСН и больными больных 0 – III ФК. Очевидно, шкала Мареева и миннесотский опросник могут быть использованы для объективизации ФК и стадии ХСН.
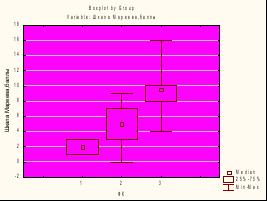
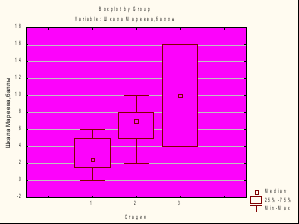
Рис.7. Шкала Мареева у больных 0 – III ФК (р<0,05) и 0 – IIБ стадиями.
