Эпидемиология рака молочной железы в приморском крае. Пути профилактики и ранней диагностики 14. 01. 12 онкология
| Вид материала | Автореферат |
- Эпидемиология рака молочной железы в иркутской области 14. 00. 14 онкология, 371.42kb.
- Эпидемиология рака молочной железы в регионе сибири и дальнего востока 14. 01. 12., 705.03kb.
- Иммунодиагностика и иммунотерапия рака молочной железы, 241.98kb.
- Иммунодиагностика и иммунотерапия рака молочной железы, 212.29kb.
- Некоторые медико-социальные аспекты диагностики и лечения запущенных форм рака молочной, 417.81kb.
- Системный анализ морфогенеза рака молочной железы 14. 00. 14- онкология, 334.29kb.
- Локальная, системная и сочетанная лучевая терапия костных метастазов, 150.74kb.
- Краевая целевая программа "комплексные меры профилактики правонарушений и борьбы, 784.31kb.
- Симпозиум Белые Ночи Санкт-Петербурга по праву называется международным. Ежегодно, 192.38kb.
- Правила оформления тезисов Тезисы будут воспроизводиться с авторского оригинала без, 37.3kb.
Изучена заболеваемость и смертность от РМЖ в 5 зонах экологической напряженности Приморского края за период с 1998 по 2007 г., согласно балльной системе оценки, разработанной С.В. Юдиным [2003] (табл. 3): балл 43–53 (зона I) соответствовал критической экологической ситуации; 54–64 (зона II) – напряженной; 65–75 (зона III) – относительно удовлетворительной; 76–86 (зона IV) – удовлетворительной; 87 и больше (зона V) – благоприятной.
За 10 лет во всех зонах экологического риска взято под диспансерное наблюдение 6 307 женщин, впервые заболевших РМЖ. За период между двумя пятилетками (1998–2002 и 2003–2007 гг.) прирост общей численности впервые выявленных больных РМЖ составил 16,4%. Наибольший прирост отмечен в зонах критической и напряженной экологической ситуации (17,0 и 16,9% соответственно) и в зонах с относительно удовлетворительной и удовлетворительной экологической ситуацией (14,2 и 10,2% соответственно).
Таблица 3
Распределение территории Приморского края на зоны экологической напряженности (цит. по: [Юдин С.В.,2003])
| I | II | III | IV | V |
| Города | Города | Районы | Районы | Районы |
| Артем | Партизанск | Пограничный | Яковлевский | Тернейский |
| Спасск-Дальний | Б-Камень | Надеждинский | Кировский | Ольгинский |
| Владивосток | Арсеньев | Партизанский | Лазовский | |
| Дальнегорск | Дальнереченск | Пожарский | | |
| Уссурийск | Лесозаводск | Анучинский | ||
| Находка | Районы: | Михайловский | ||
| Фокино | Спасский | Октябрьский | ||
| Ханкайский | Хасанский | |||
| Кавалеровский | Чугуевский | |||
| Дальнегорский | | |||
| Кр-армейский | | |||
| Черниговский | |
Сравнительный анализ СП заболеваемости РМЖ в целом за период 1998–2007 гг. выявил тенденцию снижения показателей заболеваемости РМЖ на территориях благоприятной экологической ситуации, по сравнению с зоной критической (р<0,05). Так, в 2003–2007 гг. в зоне критической экологической ситуации СП заболеваемости РМЖ составил 61,8
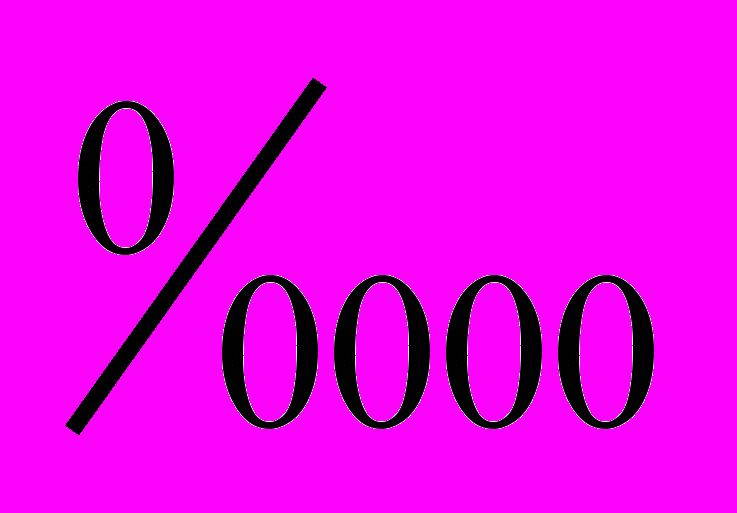 (ДИ 59,1–64,6), в зоне напряженной и относительно удовлетворительной он был ниже – 53,1
(ДИ 59,1–64,6), в зоне напряженной и относительно удовлетворительной он был ниже – 53,1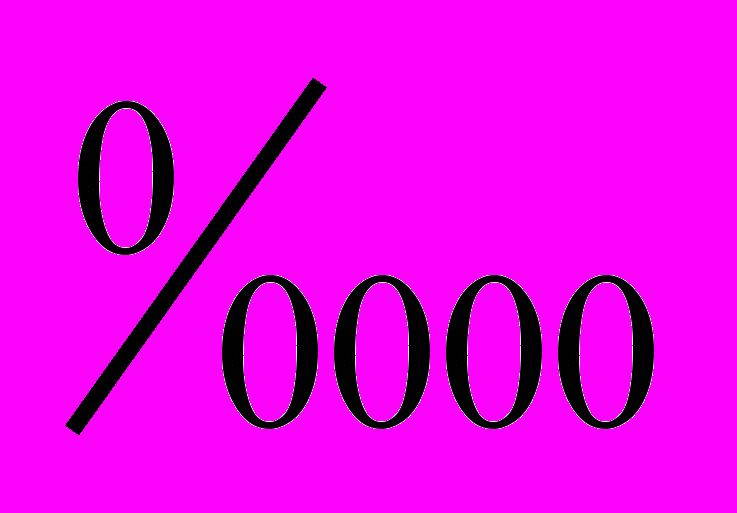 (ДИ 48,5–57,9) и 55,2
(ДИ 48,5–57,9) и 55,2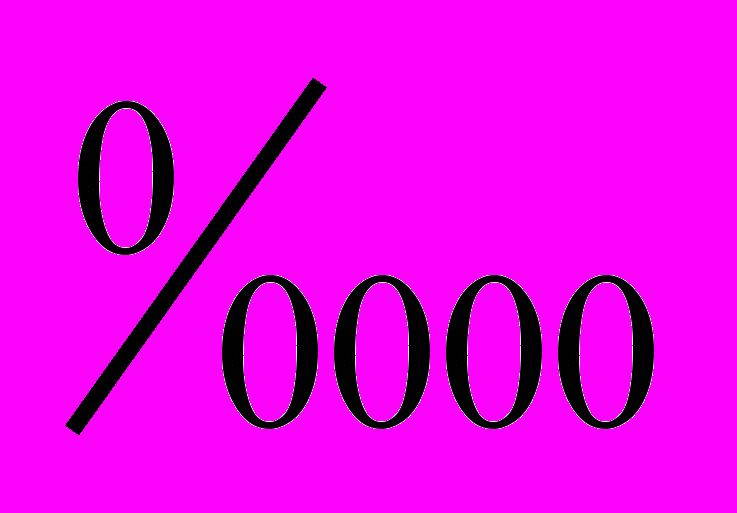 (ДИ 49,5–61,3) соответственно, а в зоне удовлетворительной и относительно благоприятной – 46,0
(ДИ 49,5–61,3) соответственно, а в зоне удовлетворительной и относительно благоприятной – 46,0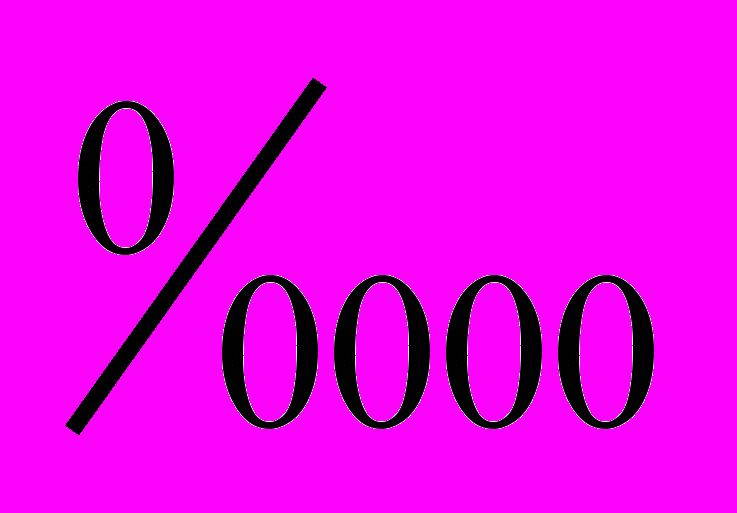 (ДИ 37,4–55,8) и 48,1
(ДИ 37,4–55,8) и 48,1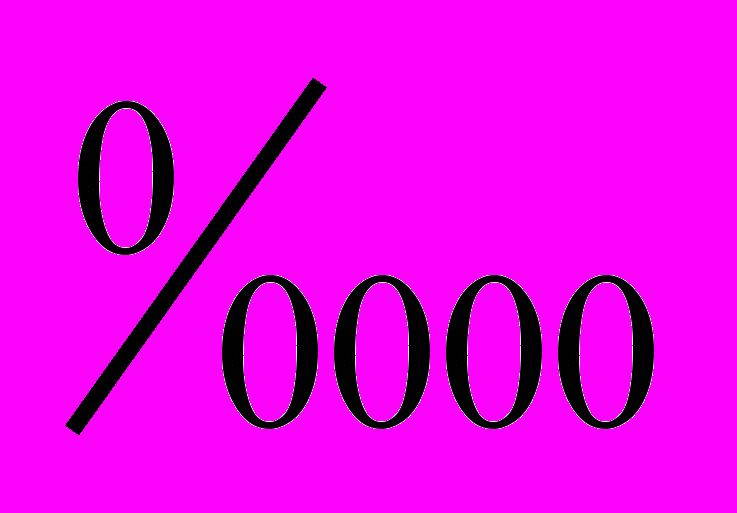 (ДИ 37,8–60,2). За период исследования только на территориях критической экологической ситуации отмечен статистически значимый прирост показателя заболеваемости между пятилетками на 14,3%.
(ДИ 37,8–60,2). За период исследования только на территориях критической экологической ситуации отмечен статистически значимый прирост показателя заболеваемости между пятилетками на 14,3%.Всего за 1998–2007 гг. в зонах края умерло от злокачественных новообразований молочной железы 2 718 женщин. Из них 62,8% проживало на территории критической экологической ситуации. Прирост абсолютного числа больных, умерших от РМЖ между 1-й и 2-й пятилетками, составил 2,5%. В зонах с удовлетворительной (IV) и относительно благоприятной экологической ситуацией (V) удельный вес женщин, умерших от РМЖ, составил 4,4%. Прироста числа умерших от РМЖ в экологических зонах IV–V не наблюдалось. В целом на территориях всех 5 зон зарегистрирована стабилизация показателей смертности и относительного риска умереть. Полученные результаты говорят о влиянии эколого-гигиенических факторов на возникновение РМЖ.
Однако на заболеваемость РМЖ оказывают влияние и иные причины, в основе которых лежат нарушения эндокринных, иммунных, генетических механизмов, обусловленные воздействием среды обитания человека. Наиболее значимыми факторами риска развития РМЖ являются пол и возраст. В крае за 1998–2007 гг. эта патология впервые зарегистрирована у 6 051 женщины и только у 18 мужчин.
У женщин в возрасте моложе 30 лет РМЖ диагностировался относительно редко (1,5%) (ОР=0,09; p=0,001), максимальная заболеваемость регистрировалась после 50 лет (ОР=1,83; p=0,002). РМЖ выявлен преимущественно среди женщин славянской национальности (русские, украинки, белоруски) – 94,2% (ОР=4,6; p=0,001) и только в 5,8% случаев – у кореянок.
Около 10% случаев РМЖ может передаваться по наследству, что обусловлено мутациями различных генов. Значимо чаще у больных РМЖ злокачественные новообразования различных локализаций встречались у их матерей (ОР= 2,5; p=0,05) и сестер (ОР=3,3; p=0,02).
Репродуктивный анамнез включает такие функции организма как менструальная, половая, детородная, лактационная. Отклонения в развитии этих функций могут увеличивать частоту развития РМЖ. У женщин, проживающих на территории Приморского края, ОР развития РМЖ был выше при наступлении менархе в 13–15 лет (ОР=1,7; p=0,004), поздно начавших половую жизнь (в 25 лет и старше) (ОР=1,7; p=0,009), редко получавших половое удовлетворение (ОР=1,7; p=0,005), родивших первого ребенка в возрасте старше 26 лет (ОР =2,0; p=0,002) и кормивших грудью менее 6 месяцев (ОР =2,0; p=0,015), имевших в анамнезе искусственную менопаузу, обусловленную оперативными вмешательствами на яичниках в репродуктивном возрасте (ОР=33,1; p=0,001), бесплодие (ОР=1,7; p=0,002), мастопатию (ОР=2,2; p=0,05), травму молочной железы (ОР=9,8; p=0,001), получивших повторное рентгеновское облучение грудной клетки (ОР=2,6; р=0,001), хронические заболевания печени (ОР=1,9; p=0,001), гипертоническую болезнь (ОР=1,6; p=0,03), сахарный диабет (ОР=3,3; p=0,002), использовавших для предохранения от нежелательной беременности внутриматочную спираль (ОР=1,5; p=0,005). У больных РМЖ продолжительность менопаузы более 5 лет встречалась значимо чаще (р=0,005).
Избыточный вес – один из факторов риска развития РМЖ. По полученным данным, женщин, имеющих вес более 80 кг (ОР=2,6; p=0,001) при росте от 165 см и выше (ОР=1,8; р=0,003), необходимо также вносить в группу повышенного риска развития РМЖ. Компоненты питания играют роль как канцерогенных, так и протективных факторов развития РМЖ. В результате исследовании было высказано предположение, что протективными факторами являются: ежедневный прием блюд из мяса (ОР=0,7; р=0,029), употребление фруктов и (или) овощей несколько раз в неделю (ОР=0,7; р=0,05), специй и пряностей (перец, горчица, корица) (ОР=0,5; р=0,001), бутилированной питьевой воды (ОР=0,5; р=0,009), употребление рыбы и морепродуктов (ОР=0,6; р=0,012).
Употребление воды из природных источников (ОР=2,3; p=0,001) явилось неблагоприятным моментом, что согласуется с данными С.В. Юдина [2002]. Связь развития РМЖ с наличием вредных привычек представлена неоднозначно. Показано, что среди больных РМЖ было в 2 раза больше женщин, употреблявших алкоголь (ОР=2,4; p=0,001), в том числе 47,8% женщин употребляли его в возрасте до 18 лет (ОР=1,9; p=0,001).
По мнению В.Б. Смулевич и Л.И. Ременник [1983], социально-экономический статус является индикатором онкологического риска. Среди больных РМЖ значимо чаще, чем в контрольной группе, встречались разведенные женщины и вдовы, а также женщины, работающие в условиях производственной вредности (ОР=1,5; р=0,032). Не выявлено связи риска развития РМЖ с материальным положением женщин и уровнем образования. Большинство среди опрошенных женщин вели оседлый образ жизни и переезжали не более 1–2 раза. Однако среди больных РМЖ (85,6%) таковых было значимо больше, чем в группе здоровых женщин (74,3%) (ОР=2,0; р=0,004). К факторам, повышающим риск развития РМЖ, можно также отнести возраст первого переезда после 12 лет (в период полового созревания) (ОР=1,6; р=0,015), длительность проживания женщин в Приморье 16 лет и более (ОР=3,8; р<0,001).
Состояние онкологической помощи больным РМЖ оценивалось с 1999 по 2008 г. Специализированная онкологическая служба Приморского края представлена ГУЗ ПКОД состоящим из стационара на 290 коек и диспансерного отделения на 63 тыс. посещений в год. Показатели, характеризующие состояние этой службы, сведены в табл. 4.
Таблица 4
Качественные показатели специализированной помощи (ГУЗ ПКОД)
| Показатель | ГУЗ ПКОД | РФ |
| Распространенность рака молочной железы ( 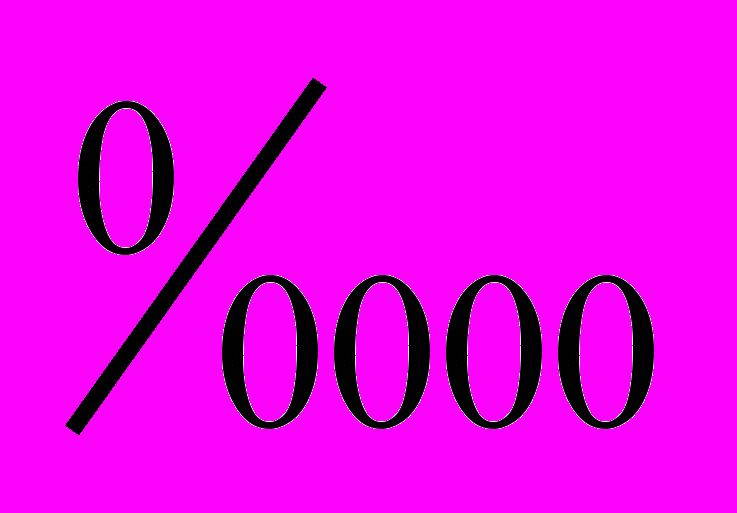 ) ) | 199,6 | 328,4 |
| Морфологическая верификация (%) | 95,4 | 95,2 |
| Активная выявляемость (%) | 16,8 | 23,0 |
| Запущенность (III–IV стадии) (%) | 42,6 | 36,5 |
| Одногодичная летальность (%) | 10,9 | 9,7 |
| Состоят на учете 5 лет и более (%) | 45,6 | 56,0 |
| Индекс накопления контингента (%) | 6,3 | 9,3 |
| Летальность контингента (%) | 6,4 | 4,7 |
| Скорректированная однолетняя выживаемость (%) | 89,9 | – |
| Скорректированная 5-летняя выживаемость (%) | 67,7 | – |
На конец 2008 г. численность контингента онкологических больных в крае составила 20 500 человек, из них 3 994 состояли на учете по поводу РМЖ. Из табл. 4 видно, что распространенность РМЖ в Приморском крае была в 1,6 раза ниже, чем в РФ. Отмечена более высокая запущенность (III–IV стадии), летальность контингента, в том числе одногодичная. В то же время имели место более низкие по сравнению с РФ выявляемость больных на профилактических осмотрах лиц, состоящих на учете 5 лет и более, и индекс накопления контингента. Не охвачена профилактическими осмотрами наиболее подверженная новообразованиям группа лиц пенсионного возраста неорганизованного населения, особенно в сельской местности.
В 2008 г. злокачественные новообразования молочной железы в I–II стадии заболевания были диагностированы в 55,8% случаев. При анализе 450 протоколов запущенных форм рака молочной железы выявлены основные причины поздней диагностики РМЖ: несвоевременное обращение больных – 46,1%; несовершенство диспансеризации, скрытое течение болезни – 37,8%; неполное и длительное обследование – 13,5%; отказ от обследования – 1,1%; ошибки клинические – 1,5%.
Зарегистрирована отрицательная динамика однолетнего показателя выживаемости больных РМЖ: с 94,8% в 2002 г. до 89,9% в 2008 г. Соответственно снизились показатели двух-, трех- и четырехлетней выживаемости. Показатель 5-летней выживаемости снизился на 9,1%. Полученные результаты указывают на наличие проблем в оказании онкологической помощи больным РМЖ, проживающим в крае, что связано с недостаточно эффективным проведением мероприятий по ранней диагностике и профилактике данного заболевания.
Одним из решений вопросов в плане ранней диагностики является формирование групп повышенного риска на основе выявления комплекса факторов, влияющих на развитие заболевания, с использованием информационных систем. Для выявления факторов риска развития РМЖ в Приморском крае использована разработанная в лаборатории эпидемиологии НИИ онкологии СО РАМН г. Томска информационная система, состоящая из двух модулей. Первый модуль «Исследование факторов риска в онкологии» «ПИФАРО» предназначен для хранения и анализа данных, второй модуль «РИСК» создан для оценки индивидуального риска и формирования групп повышенного риска развития РМЖ.
Проведена статистическая обработка данных по выявлению факторов риска, получена прогностическая таблица, состоящая из 44 вопросов и 117 вариантов ответов на них. Каждому варианту ответа соответствовал диагностический коэффициент (ДК), характеризующий статистически значимые факторы риска РМЖ. Выявленные факторы легли в основу построения прогностической таблицы по оценке индивидуального риска развития РМЖ. Для определения пороговой суммы диагностических коэффициентов прогностической таблицы было проведено распределение больных и здоровых лиц в зависимости от ДК на основе экзаменационной выборки [Гублер Е.В., 1978]. Критериями формирования групп повышенного риска явились суммарные диагностические пороги (от –9,5 до +9,5) для совокупности факторов риска, вошедших в прогностическую таблицу. Качество прогностической модели для формирования групп повышенного риска РМЖ составляет по чувствительности 84,6% и по специфичности – 80,0%. Полученная прогностическая модель, состоящая из прогностической таблицы и порога принятия решения, равная величине ДК±9,5, явилась основой модуля информационной системы «РИСК», который позволяет при автоматизированном тестировании оценивать индивидуальный риск респондента и формировать группы повышенного риска развития РМЖ на территории Приморского края.
Проведено апробирование программы на 124 женщинах, приглашенных на профилактический осмотр. Чувствительность метода составила 87,5%, специфичность – 73,0%, диагностическая точность – 80,3%. Применение компьютерной программы «РИСК» на основе построенной прогностической модели позволило разделить женщин на группы больных и здоровых, сформировать группы риска развития РМЖ.
Программа предназначена для работы с женщинами, посещающими амбулаторно-поликлинические учреждения при прохождении профосмотра. Результат опроса записывается в отдельный текстовый файл, который впоследствии может быть проанализирован врачом. При отнесении пациента к группам риска или неопределенности рекомендуется проведение дальнейшего углубленного обследования.
Таким образом, применение компьютерной программы «РИСК» на основе построенной прогностической модели позволяет разделять женщин на группы больных и здоровых, формировать группы риска развития РМЖ, сузить круг лиц, подлежащих более углубленному обследованию, обеспечить своевременное обследование и лечение женщин, экономить время врача и диагностические средства; увеличить выявляемость больных РМЖ на ранних стадиях, что приведет к сокращению расходов на дорогостоящую лекарственную терапию, уменьшит число больных с запущенными стадиями и снизит экономические затраты, связанные с их лечением. Сочетание онкоэпидемиологического тестирования на основе компьютерной программы «РИСК» и маммографии у женщин, входящих в группу повышенного риска, будет способствовать улучшению качества скрининга по выявлению РМЖ и эффективности динамического наблюдения, увеличению продолжительности жизни женщин.
В соответствии с Приказом Минздравсоцразвития России от 3 декабря 2009 г. № 944н «Об утверждении порядка оказания медицинской помощи населению при онкологических заболеваниях» разработан алгоритм поэтапных мероприятий для ранней диагностики патологии молочных желез, отражающий маршрут населения в лечебно-профилактических учреждениях (рис. 3). В этот алгоритм включены 3 уровня оказания помощи населению: 1) ФАП, участковые больницы, медико-санитарные части, женская консультация и первичный врачебный прием; 2) первичный онкологический кабинет; 3) первичное онкологическое отделение и онкологический диспансер.
Прогностическая модель формирования групп риска развития РМЖ, автоматизированная тестирующая система и алгоритм рекомендованы для применения и внедряются на территории Приморского края.
Самообследование молочных желез
УЗИ молочных желез
Группа
риска

Лечение
ФАП, смотровой кабинет, МСЧ, женская консультация, первичный врачебный прием
Первичное онкологическое отделение. Онкологический диспансер
Осмотр и пальпация молочных желез. Компьютерное анкетирование

Группа неопределенности
Группа отсутствия риска: компьютерное анкетирование, осмотр
1 раз в 2 года, маммография после 40 лет 1 раз в 2 года
Направление в первичный онкологический кабинет
Обследование: УЗИ, биопсия молочных желез.
Маммография после 40 лет 1 раз в 2 года