Про результати діяльності галузі охорони здоров’я в 2006р., заходи щодо подальшої її оптимізації та поліпшення стану здоров’я населення області”
| Вид материала | Документы |
- Про результати роботи галузі охорони здоров’я в 2005 році, заходи щодо подальшого, 872.66kb.
- «Про результати діяльності галузі охорони здоров’я області за І півріччя 2011 року», 1982.64kb.
- Система охорони здоров’я це сукупність усіх організацій, інститутів І ресурсів, головною, 108.91kb.
- Львівська обласна рада, 52.73kb.
- Міністерство охорони здоров'я україни професійна спілка працівників охорони здоров'я, 111.65kb.
- Прекваліфікація вооз національних лабораторій з контролю якості лікарських засобів, 118.95kb.
- Указ президента україни про заходи щодо дальшого зміцнення правопорядку, охорони прав, 73.6kb.
- Державна акредитація закладів охорони здоров'я, 132.48kb.
- Міністерство юстиції україни головне управління юстиції у донецькій області, 75.33kb.
- Міністерство охорони здоров'я україни наказ, 3114.39kb.
Найпоширенішим методом тубдіагностики серед дорослого населення залишається скринінгова флюорографія.
Обсяги її у 2006р. дещо зросли – до 542 на 1000 дорослого населення проти 512 в 2005р. (Україна в 2005р. – 546).
Недостатніми залишаються обсяги флюорографічного обстеження
в м.Черкаси – 485 на 1000 дорослого населення;
в м.Умань – 424;
в Звенигородському районі – 471;
в Маньківському районі – 455.
Слід відзначити, що саме при флюорографії виявлено 510 осіб із захворюванням на туберкульоз органів дихання, що становить 67,2% від усіх вперше виявлених хворих.
Незадовільно виявлялися хворі на активний туберкульоз легень методом профілактичної флюорографії в Кам”янському районі – 39%, Шполянському – 42,9%, Канівському – 42,9%.
Пересувними флюорографами виявлено всього 36 осіб з активним туберкульозом, що від загальної кількості виявлених хворих становить всього 4,2 %, з них – 23 особи виявлено флюорографом Жашківської ЦРЛ. Не вимагає доказів висока вартість і низька ефективність проведення скринінгової флюорографії, як і те, що в першу чергу обов”язковому обстеженню підлягають групи ризику з туберкульозу.
Чисельність груп ризику по області становить 253789 осіб, або 19% від усього населення області. Впродовж 2006 року обстежено 95,7% цих контингентів, виявлено активний туберкульоз у 646 осіб, що становить 69,6% від усіх вперше виявлених хворих, в ряді районів при майже повному обстеженні груп ризику, частка виявлених серед цих контингентів хворих від усіх захворілих значно нижча -
в Жашківському районі – 65,7%, група ризику обстежена на 96,5%;
Золотоніському районі – 60,3%, група ризику обстежена на 96,3%;
Кам”янському районі – 64%, група ризику обстежена на 96%;
Маньківському районі – 55,6%, група ризику обстежена на 90%;
Смілянському районі – 43,3%, група ризику обстежена на 94,5%.
Вимагає удосконалення бактеріоскопічна діагностика туберкульозу, яка здійснюється не лише протитуберкульозними закладами, а й клініко-діагностичними лабораторіями загально-лікувальної мережі.
Серед усіх хворих на туберкульоз – вперше виявлених і з рецидивами – бактеріовиділення підтверджено у 422 хворих, або у 46,2%. За даними ВООЗ воно має місце не менш, ніж у 70% захворілих. Причина в тому, що практично в усіх регіонах області алгоритм мікроскопії мазка при виявленні кислотостійких паличок не витримується.
Це обумовлює необхідність проведення на базі облтубдиспансеру повторного стажування лаборантів клініко-діагностичних лабораторій усіх медичних закладів, яке буде проведене відповідно до затвердженого графіка.
Ефективність лікування в 2006 році дещо погіршилась, але показники , які її характеризують, залишаються вищими, ніж в Україні:
- відсоток закриття порожнин розпаду становить 87,8%, 2005р. – 90,3% (Україна, 2005р. – 87,7%);
- припинення бактеріовиділення – 89,1%, 2005р. – 93,3% (Україна, 2005р.– 87,5%).
Негативно впливають на показники ефективності лікування:
| | Закриття порожнин розладу | Прининення бактеріовиявлення |
| м.Умань | 65,2% | 75,0% |
| м.Сміла | 83,3% | 75,0% |
| Маньківський район (80% хворих лікується в УМЛ №1) | 71,4% | 70,0% |
Лікування хворих в Уманській міській лікарні №1 щодо дотримання стандартів і протоколів лікування хворих на туберкульоз вимагає предметної уваги головного позаштатного фтизіатра ГУОЗ та МК ОДА як в плані контролю, так і надання практичної допомоги.
Смертність від туберкульозу у 2006 році зменшилась - померло 144 особи проти 155 за 2005 рік, показник смертності на 10 тис. населення відповідно – 10,8 проти 11,5 (Україна, 2005р. – 25,3).
Вищий від середньообласного показник смертності в:
-
- м.Умань
- 20,7;
- м.Ватутіне
- 15,6
- Лисянському районі
- 15,0;
- Смілянському
- 16,7;
- Уманському
- 18,7.
Основними з факторів позитивного впливу на епідситуацію з туберкульозу залишаються:
- забезпечення фінансування протитуберкульозних заходів, в першу чергу – лікування, діагностики, профілактичної роботи, харчування хворих в протитуберкульозних закладах;
- здійснення контролю за лікуванням хворих на туберкульоз на усіх етапах (особливо на амбулаторному та на підтримуючій фазі);
- раннє виявлення захворілих всіма доступними методами – з допомогою туберкулінодіагностики серед дітей, флюорографічного обстеження дорослого населення з акцентом на групи ризику з туберкульозу, бактеріоскопічного обстеження, насамперед в медичних закладах загально-лікувальної мережі;
- реалізація заходів з впровадження ДОТС-стратегії;
- широке інформування населення з питань профілактики, виявлення та лікування туберкульозу.
За темпами поширення ВІЛ-інфекції ситуація в області, як і в Україні в цілому, залишається загрозливою.
У 2006 році в області зареєстровано на 100 тис. населення (%ооо) найвищі за весь період епідемічного нагляду показники первинної захворюваності на ВІЛ-інфекцію - 24,7 (331 особа), на СНІД – 10,3 (138 осіб), та смертності від СНІДу – 5,5 (73 особи).


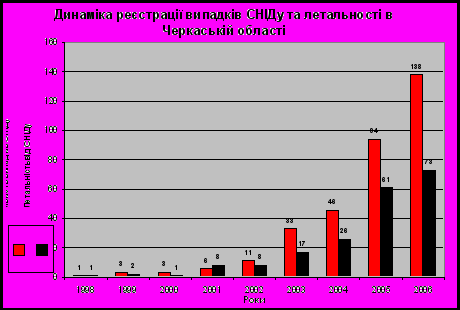
Динаміка реєстрації в області випадків СНІД’у
та летальності від СНІД’у (абс.) в 1998-2006 роках
У 2006 році у порівняні з 2005 роком кількість ВІЛ-інфікованих збільшилась на 10,7 %. Як і в попередні роки, найвищі показники захворюваності на ВІЛ-інфекцію реєструються в м. Ватутіне – 103,1%ооо; Канівському районі – 47,3; Черкаському районі – 40,5; м. Черкаси – 39,9 (обласний показник – 24,7).
Перебуває під наглядом на кінець звітного року – 1711 осіб :
Чоловіків – 1097;
Жінок – 614;
Мешканців міста – 1391;
Мешканців села – 320;
Хворих на СНІД – 338 (з них 138 захворіли в 2006 році)
в т. ч. дітей до 14 років – 18 (з них 5 захворіли в 2006 році)
Кількість померлих від СНІДу - 221 ( в 2006 році - 73 ),
в т.ч. дітей до 14 років – 11 (в 2006 році 1).
86,7 % ВІЛ-інфікованих - особи репродуктивного та працездатного віку.
З кожним роком змінюється структура шляхів передачі ВІЛ-інфекції в бік зростання частки ВІЛ-інфікованих статевим шляхом, яка наближається до половини, та від матері до дитини.
Шляхи передачі : 2005р. 2006 р.
статевий 30,4 % 43,2%
парентеральний в т.ч. 49,3 % 34,7%
/вживання наркотиків/ 49,3% 34,4%
/при переливанні крові/ - 0,3%
від матері до дитини 20,3 % 22,1%
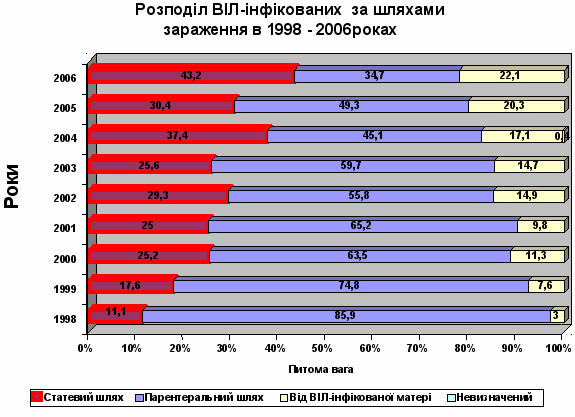
Хоч парентеральний шлях передачі ВІЛ-інфекції (від ін’єкційного вживання наркотиків) все ще не втратив свого значення, але суспільство має усвідомити той факт, що ВІЛ-інфекція вийшла з обмеженого кола споживачів наркотиків і створює реальну потенційну загрозу широкому загалу. За таких умов найефективнішим методом профілактики є наполегливе формування у населення необхідності дотримання індивідуальної застережливої поведінки, яка буде ефективною і для профілактики інших інфекцій, які передаються статевим шляхом.
Із 1711 осіб, які перебувають під диспансерним наглядом, дітей до 18 років – 140. У 33-х дітей діагноз ВІЛ-інфекції підтверджений. Серед причин зняття з диспансерного обліку ВІЛ-інфікованих у 2006 році смертність від СНІДу складає 49,3 % та від інших причин - 10,1%. У 26,4 % випадків причиною зняття з обліку було зникнення материнських антитіл до ВІЛ у крові дитини.
Серед СНІД –індикаторних захворювань перше місце посідає туберкульоз легеневий та позалегеневий як серед осіб з уперше в житті встановленим діагнозом ВІЛ-інфекції, так і серед ВІЛ-інфікованих, які перебували під диспансерним наглядом (відповідно 59,2% та 58%), на другому місці - опортуністичні інфекції невстановленої етіології (18,4% і 17,4%), на их інфекція - 2, 58,рий ВІл-ше в житті встановленим діагнозом ВІЛ інфекція незалежно від стадії третьому – синдром виснаження, обумовлений ВІЛ (слім-хвороба) – (8,2% і 8,7%).
Не можуть не викликати занепокоєння дані сероепідеміологічного моніторингу: в 2006 році питома вага ВІЛ-позитивних результатів серед загальної кількості скринінгових обстежень збільшилась з 0,79 % до 0,89 %, у т.ч. серед осіб, які мали гетеросексуальні статеві контакти з ВІЛ-інфікованими, – з 3,6 % до 15,9 %; серед осіб, що вживають наркотичні речовини ін’єкційно, - з 14,8 % до 18,3 %; серед осіб, які знаходяться в місцях покарання - з 11,5 % до 20,6 %, обстежених анонімно – з 13,2 % до 16,3 %; донорів крові - з 0,087 % до 0,139 %; вагітних – з 0,24 % до 0,28 %.
Вважається, що рівень інфікованості серед вагітних жінок, які відвідують жіночі консультації, достатньо точно відображає рівень інфікованості ВІЛ і тенденції епідемії серед загального населення. Крім того, ця група жінок представляє вибірку, яка є репрезентативною для аналізу епідемічної ситуації серед сексуально активної частини населення.
Впродовж 2005 та 2006 рр. в рамках епідеміологічного нагляду за ВІЛ-інфекцією другого покоління проводиться дозорний епідеміологічний нагляд (ДЕН) щодо поширення ВІЛ-інфекції серед споживачів ін’єкційних наркотиків (СІН) та пацієнтів з симптомами інфекції, що передаються статевим шляхом (ІПСШ). Питома вага ВІЛ-інфікованих в групі СІН збільшилися з 26,9% в 2005 р. до 29,0% в 2006 році, і це є підтвердженням того, що СІН дотепер є рушійною силою епідемії ВІЛ/СНІД, в групі ІПСШ - зменшилась з 13,3% в 2005 р. до 7,0% в 2006 році, що свідчить про зменшення кількості інфікованих ВІЛ серед осіб цієї групи і покращення в ній ситуації з Віл-інфекції. Для отримання більш об’єктивних даних дозорний епідеміологічний нагляд в групах підвищеного ризику інфікування буде продовжуватись.
Таким чином, епідемія ВІЛ-інфекції в області продовжує поширюватись. Зростає кількість нових випадків інфікування ВІЛ та захворювання на СНІД. Збільшується число дітей, які народжені ВІЛ-інфікованими жінками. Незважаючи на збільшення питомої ваги статевого шляху передачі ВІЛ, споживачі ін’єкційних наркотиків залишаються основною рушійною силою поширення ВІЛ-інфекції в області.
Головним управлінням охорони здоров’я та медицини катастроф облдержадміністрації наказом від 16.08.2004 № 278а затверджено план заходів щодо виконання Національної програми забезпечення профілактики ВІЛ-інфекції, допомоги та лікування ВІЛ-інфікованих та хворих на СНІД на 2004-2008 роки.
Головна увага Програми зосереджена на двох стратегічних напрямках протидії епідемії:
- запобіганні поширенню ВІЛ-інфекції/СНІДу;
- розширенні доступу до медичної допомоги – забезпеченні лікування, догляду та підтримки ВІЛ-інфікованих і хворих на СНІД.
Для посилення заходів щодо безпеки донорської крові в області впроваджена і проводиться карантинізація донорської плазми. В обласній лікарні, пологовому будинку № 1, в обласному онкологічному диспансері, Черкаській ЦРЛ втілений метод аутодонорства.
Проводиться регулярна робота серед донорів з інформування про причини зараження, шляхи передачі ВІЛ-інфекції та засоби профілактики.
Відкриття імуноферментної лабораторії при центрі СНІДу забезпечить діагностику та лікування супутніх інфекцій у ВІЛ-інфікованих та хворих на СНІД та вирішить питання обстеження ще більшої кількості населення на ВІЛ.
Лікувально-профілактичні заклади області забезпечені тест-системами для обстеження вагітних і донорів в повному обсязі за кошти Держбюджету. У 2006 році обстежено 27064 вагітних та 18659 донорів.

У пологових будинках впроваджена Програма попередження передачі ВІЛ від матері до дитини, вжиті заходи щодо сприяння тестуванню на ВІЛ вагітних, забезпечення потреби у безкоштовних штучних замінниках грудного молока та засобах догляду за немовлятами, які народилися від ВІЛ-інфікованих матерів.

На 01.01.2007р. по області зареєстровано 235 дітей, які народились від ВІЛ-інфікованих матерів, з них у 2006 році народилось 73 немовлят. На обліку залишилось 140 дітей, в т.ч. 33 дітей з встановленим діагнозом ВІЛ-інфекція.
Аналізуючи виконання Програми по області, слід відзначити, що в 2006 році збільшилась кількість вагітних жінок, які перебували на обліку в жіночих консультаціях – 16823 (15645 – 2005р.) та зменшилась кількість вагітних, які не стали на облік – 11 (17 – 2005р.).
Всі жінки отримали дотестове та післятестове консультування і безкоштовно пройшли обстеження на ВІЛ. Виявлено 107 ВІЛ-інфікованих вагітних, що складає 0,63% від загальної кількості вагітних (0,49% - 2005р.).
Охопленно антиретровірусною (АРВ) профілактикою за 2006р.:
- ВІЛ інфікованих вагітних - 89,0% (82,7% - 2005р.);
- народжених ними дітей - 93,1% (92,8% - 2005р.).
Завдяки дії цієї програми знизилась інфікованість серед дітей, народжених ВІЛ-інфікованими матерями та яким виповнилося 18 місяців, з 21,2 % у 2005р. до 5 % 2006р., але вона могла бути ще нижчою чи відсутньою взагалі. Так, впродовж року мали місце випадки непроведення АРВ профілактики у Черкаській, Христинівській, Лисянській, Чорнобаївській, Звенигородській ЦРЛ та в пологовому будинку № 1 м. Черкаси.
Неприпустимим є незабезпечення медичного нагляду за дітьми, народженими ВІЛ-інфікованими матерями. Так, на обліку у К-Шевченківській та Драбівській ЦРЛ перебувають діти, які народжені ВІЛ- інфікованими матерями і у яких не проведено обстеження крові на наявність антитіл до ВІЛ. У К-Шевченківському районі на чотирьох дітей не оформлена матеріальна допомога. Несвоєчасно подано повідомлення про взяття на облік дітей, народжених ВІЛ інфікованими матерями, дитячими консультаціями Звенигородської та Маньківської ЦРЛ, дитячими поліклініками м. Черкаси (особливо дитячою поліклінікою № 2).
Не забезпечено своєчасного обстеження дітей для встановлення ВІЛ-статусу по досягненні ними 18 місяців:
в Жашківському районі не обстежено 2 дітей;
Звенигородському – 1 дитина;
Катеринопільському – 2 дітей;
Тальнівському - 2 дітей.
Не надано центру профілактики і боротьби зі СНІД епікризи на новонароджених та дітей до 18 місяців, народжених ВІЛ-інфікованими жінками, і дітей з встановленим ВІЛ-статусом з усіх районів, за виключенням Черкаського, Катеринопільського, Тальнівського, Маньківського та дитячих поліклінік №№ 2, 3 м. Черкаси.
До цього часу не оформлена державна матеріальна допомога дітям до 16 років, інфікованим вірусом імунодефіциту та хворим на СНІД, в
Катеринопільському районі – на 3 дітей;
Тальнівському – на 3 дітей;
м. Сміла – на 2 дітей;
Корсунь-Шевченківському районі – на 2 дітей.
Практично немає відповідальної особи за проведення диспансерного нагляду за дітьми, народжениими ВІЛ-інфікованими жінками, дітьми з ВІЛ-статусом та дітей, які отримують ВАРТ, в Корсунь-Шевченківському, Чорнобаївському, Золотоніському, Катеринопільському, Шполянському, Звенигородському районах.
З урахуванням існуючої епідемічної ситуації з ВІЛ/СНІДу невідкладними завданнями на 2007 рік є :
- Збільшення контингентів обстежених на ВІЛ, в першу чергу – за рахунок груп ризику, з розрахунку числа обстежених не менше 5 % від загального населення, організація в кожному регіоні кабінетів довіри.
- Докорінне поліпшення роботи кабінетів планування сім’ї з ВІЛ-позитивними вагітними жінками для забезпечення ефективної профілактики ВІЛ-інфікування дитини.
- Регулярне і повне інформування населення про причини зараження, шляхи передачі ВІЛ-інфекції, заходи та засоби профілактики, необхідні для запобігання зараженню цією хворобою та її поширенню.
- Сприяння діяльності, спрямованої на формування у населення, особливо молоді, стереотипів безпечної сексуальної поведінки та на усвідомлення високого ризику зараження ВІЛ-інфекцією при ін’єкційному вживанні наркотиків.
- Соціальний захист ВІЛ-інфікованих, хворих на СНІД, членів їх сімей і медичних працівників.
- Поліпшення діагностики СНІД-індикаторних захворювань в усіх ЛПУ області.
- Забезпечення безпеки лікувально-діагностичного процесу в закладах охорони здоров’я, державного санітарно-епідеміологічного нагляду за дотриманням заходів безпеки в закладах охорони здоров’я всіх форм власності.
- Вимагає вирішення питання щодо виділення з місцевих бюджетів необхідних коштів для лікування супутніх та опортуністичних захворювань у ВІЛ-інфікованих та хворих на СНІД. Асортимент медикаментозних засобів лікування цієї категорії хворих настільки великий і високоефективний, що дозволяє сьогодні від СНІД’у не помирати. Саме таким шляхом іде весь цивілізований світ.
Мають місце ряд серйозних проблем, які стосуються охорони і поліпшення психіатричного здоров’я мешканців області.
Психіатрична служба в 2006 році працювала згідно Закону України „Про психіатричну допомогу” та директивних документів з психіатрії. Для втілення норм Закону в життя лікарі-психіатри постійно співпрацюють з засобами масової інформації з питань охорони психічного здоров’я, дотримання прав людини, розроблена та затверджена обласна програма профілактики розумової відсталості.
За рік, що минув, в психіатрії ще більше загострилась кадрова ситуація.
Укомплектованість фізичними особами посад психіатрів зменшилась з 79% в 2005р. до 75%, зросла до 45% частка лікарів пенсійного віку. Особливої гостроти кадрова проблема набула в Черкаській обласній психлікарні №1, Уманській психлікарні та районах області - відсутні лікарі-психіатри в Лисянському, Звенигородському, Чорнобаївському районах. В Драбівському, Катеринопільському Жашківському, Золотоніському, Уманському, Канівському, Лисянському, Маньківському лікарі-психіатри виконують одночасно і функції наркологів. Майже відсутні посади психотерапевтів та медичних психологів – в усіх лікувальних закладах області працює тільки 6 психотерапевтів, тоді коли згідно наказу МОЗ України № 33 їх повинно бути більше 40. В зв’язку з тим, що серед облікових психічнохворих до 45% займають хворі консультативної групи, а в основному це хворі з непсихотичними розладами, потреба в розвитку психотерапевтичної і психологічної служб області зростає.
При постійному зростанні мовних вад як у дітей, так і у дорослих, логопедична допомога в закладах охорони здоров”я мало доступна: логопеди є лише в Городищенській, Золотоніській, Черкаській ЦРЛ, хоч передбачені штатними нормативами в кожній ЦРЛ. Навіть в обласному психоневрологічному диспансері, де надається комплексна медична допомога особам, які страждають на заїкання, відсутня суттєва ланка – участь психолога при його корекції.
Суттєвий негативний вплив на кінцевий результат надання психіатричної допомоги здійснює гострий дефіцит бюджетних коштів на медикаментозне забезпечення пільгових категорій облікових психічнохворих, тобто найбільш тяжкого контингенту (хворі на шизофренію, епілепсію, з психотичними розладами та слабоумством, інваліди - психохроніки із зниженням критичних здібностей), що приводить до неадекватного амбулаторного протирецидивного лікування, і як наслідок - до загострень, неякісних ремісій, інвалідизації, суїцидальних та суспільно небезпечних дій. Видатки на пільгове медикаментозне забезпечення склали 10% від мінімальної потреби, на надання амбулаторно-поліклінічної психіатричної допомоги використано всього 4% всіх коштів, спрямованих на психіатричну службу.
Майже не фінансувалось пільгове медикаментозне забезпечення хворих з розладами психіки в м. Черкаси, Драбівському, Кам”янському, Маньківському, Христинівському, Черкаському, Шполянському районах. Без поліпшення фінансування видатків на медикаменти розраховувати на поліпшення результатів роботи служби, стану здоров’я хворих нереально.
Таким чином, в області залишається значною розповсюдженість розладів психіки та поведінки – 2777 на 100 тис.нас. ( при показнику в Україні – 2497), низькою питома вага знятих з нагляду зі стійким поліпшенням (40% від усіх знятих) , високою госпіталізована захворюваність – 542,1 на 100 тис.нас. (Україна – 533,6), збільшилась повторна госпіталізація до 18,8%, при тому, що останні роки вона складала 16-17%, первинна інвалідізація зросла з 20,5 в 2004р. до 29,0 в 2005р. та 26,2 в 2006р. на 10 тис. всього населення при дещо нижчому показнику загальної інвалідізації в області, ніж на Україні.
Психіатричні ліжка в області працюють з повним навантаженням. Робота ліжка в 2006р. збільшилась до 361 дня при середньому перебуванні на ліжку 47,3 дня (Україна – 340 і 51 день). Показник лікарняної летальності залишається вищим (1,47%), ніж на Україні (1,18%) за рахунок летальності хворих з психотичними формами наркопатології. Враховуючи, що на психіатричних ліжках лікуються в Черкаській ОПЛ № 1 до 30% хворих з наркопатологією, в Уманській психлікарні – 35%, в Шполянському ПНВ – 45%, виникає необхідність перепрофілізації частини психіатричних ліжок в наркологічні з відповідною підготовкою спеціалістів з наркології.
В області є тенденція до зменшення кількості реалізованих суїцидів серед населення, яких було за 2006р. 334 (в 2005р. – 371 випадок), з них серед психічнохворих – тільки 2. Залишається високою (в 2006р. – 27) кількість скоєних суспільно-небезпечних дій психічнохворими.
Проводиться відповідна робота з соціально – трудової реабілітації психічно хворих: при Черкаській облпсихлікарні № 1 працює лікувально-трудова майстерня для психічно хворих на 150 місць, де в 2006р. працювало 1479 хворих, але їх кількість щорічно зменшується і в подальшому ці хворі практично не працевлаштовуються. В області функціонують центри медико-соціальної реабілітації, створені спільно з громадськими організаціями. В м.Черкаси функціонує обласний жіночий центр, в якому співпрацюють фахівці Черкаського обласного психоневрологічного диспансеру (медичний психолог та психіатр). Вимагає удосконалення співпраця з громадськими організаціями м.Черкаси, які займаються проблемами реабілітації осіб з розладами психіки та поведінки.
Виникає потреба в підготовці сімейних лікарів з актуальних питань психіатричної допомоги - невідкладної допомоги, діагностики та лікування межових, в т.ч. психосоматичних станів, профілактики суспільно-небезпечних та суїцидальних дій і т. ін., саме від такої інтеграції реально очікувати поліпшення динамічного спостереження за хворими з розладами психіки і поведінки.
За результатами роботи наркологічної служби області у 2006 році можна констатувати той факт, що дві епідемічні хвилі захворюваності - спочатку на алкоголізм( в 80-х роках), а потім на нарко- токсикоманії ( в 90-х роках) вже минули свої максимальні точки «своєрідного фазового переходу» і внаслідок тривалої еволюції і конкурентної боротьби між алкоголем та наркотиками за споживача в сучасній епідеміологічній обстановці поширення психоактивних речовин досягли стану хиткої стабілізації( з 2002 року). Проявом цієї стабілізації є практично однаковий відсоток так званої відносної захворюваності (відсоток взятих до кількості перебуваючих під наглядом) на алкоголізм – 9, та наркоманію - 8, а також наявність динамічної рівноваги поміж кількістю осіб, що попадають у залежність від психоактивних речовин (1931 особа), і кількістю осіб, що звільняються або гинуть від неї ( 2037).
Основні складові, що визначають недоліки в організації надання наркологічної допомоги населенню, у порівнянні з минулими роками майже не змінилися, а кадрова ситуація навіть погіршилась.
В 2005 році в області було зайнято 26,5 ставок районних та дільничих лікарів-наркологів, а в 2006 році – 23,5. В м. Ватутіне, Драбівській, Лисянській, Уманській, Жашківській центральних районних лікарнях ставки лікарів – наркологів неукомплектовані (21% від кількості наркологічних кабінетів). В 8 районах наркологічна допомога надається лікарями-психіатрами за сумісництвом. Медичні сестри соціальної допомоги в усіх ЛПЗ області скорочені. Зважаючи на те, що Черкаська область відноситься до областей зі значною питомою вагою сільського населення, укомплектованість районних наркокабінетів лікарями, медсестрами та медсестрами соціальної допомоги є дуже важливою.
Залишається незадовільною матеріально-технічна база наркологічних закладів, включаючи і базовий наркологічний заклад – обласний наркологічний диспансер, яка обумовлена вкрай недостатнім фінансуванням. З усіх наркологічних кабінетів ЛПЗ області умови для проведення лікувальної роботи мають наркологічні кабінети м. Умані, Звенигородського, Городищенського районів. Фінансування наркологічних кабінетів для проведення лікувально-профілактичної роботи відсутнє. Складається враження, що проблеми наркологічних захворювань, в т.ч. самої наркоманії, не існує, стурбованості на місцях ні керівників медичних закладів, ні органів місцевого самоврядування з цього приводу не відчувається.
Абсолютно логічним при такій ситуації виглядає диспропорція між кількістю осіб, які були взяті під диспансерний нагляд з діагнозом алкогольного психозу, - 294, та кількістю осіб, які були проліковані в стаціонарних умовах з цим діагнозом, - 1240.
В свою чергу, всі вищезгадані складові визначають відсутність визначеної політики держави щодо алкоголю та наркотиків. Наявність такої політики дозволить, перш за все, зупинитися на оптимальній технології диспансерного обліку і статистичної звітності наркологічної служби, яка на сьогодні орієнтована на підтримання відносно стабільної чисельності диспансерної групи з урахуванням заданих нормативних показників, що не може не призводити до стихійного компенсування реального коливання захворюваності штучним збільшенням або зменшенням періоду утримання зареєстрованих хворих на обліку, або перешифровкою діагнозів (наприклад, психозу на неускладнений алкоголізм), заради підтримання відносно стабільної чисельності диспансерної групи.
Актуальним питанням для наркологічної служби області є створення спеціалізованого відділення для лікування осіб з наркотичною залежністю. Очевидна необхідність розмежувати небажане спільне лікування осіб з алкоголізмом та наркоманією з метою підвищення якості надання медичної допомоги хворим як з алкоголізмом, так і наркоманією неодноразово розглядалась як на рівні адміністрації диспансеру, так і на рівні керівництва Головного управління охорони здоров`я та медицини катастроф, але проблема гальмується слабкою матеріально-технічною базою наркологічної служби.
Основними шляхами поступового вирішення медичних проблем наркологічної служби є посилення кадрового потенціалу, поліпшення матеріально-технічної бази наркологічних закладів області, яка в цілому залишається незадовільною, впровадження в практику роботи сучасних методів профілактики та лікування, що буде сприяти добровільному зверненню населення до ефективних програм медичної та соціально-психологічної реабілітації.
Головне управління охорони здоров’я та медицини катастроф разом з наркодиспансером продовжує пошук шляхів удосконалення наркологічної допомоги на обласному рівні. Керівникам органів і закладів охорони здоров’я на місцях слід активно залучати до вирішення питань боротьби з наркологічними захворюваннями, як одної з найгостріших соціальних проблем, територіальні громади, депутатів місцевих рад всіх рівнів, органи місцевого самоврядування, силові структури, вирішувати питання виділення квартир і запрошення на роботу лікарів-наркологів, створення необхідних для їх роботи умов.
Від центру профілактики і боротьби зі СНІД, облнаркодиспансеру ми чекаємо пропозицій щодо спільних активних скоординованих дій, розуміючи, що в тій загрозливій ситуації, якою для нас стали темпи розповсюдження ВІЛ-інфекції, рушійною силою, генератором її розповсюдження залишаються ін’єкційні споживачі наркотиків.
