«Омская государственная медицинская академия»
| Вид материала | Автореферат |
- Омская Государственная Медицинская Академия Городская клиническая стоматологическая, 697.5kb.
- «Омская государственная медицинская академия Федерального агентства по здравоохранению, 294kb.
- Хирургическое лечение внутрисуставных переломов проксимального отдела большеберцовой, 279.17kb.
- При лечении псориаза, 299.82kb.
- Курс урологии последипломного образования информационное письмо, 20.77kb.
- В стационаре высокой степени риска, 235.51kb.
- «Пермская государственная медицинская академия им академика Е. А. Вагнера Росздрава», 313.5kb.
- Лечение пациентов с закрытой травмой груди на фоне дисплазии соединительной ткани 14., 433.97kb.
- «Ижевская государственная медицинская академия», 397.35kb.
- «Ижевская государственная медицинская академия», 964.06kb.
На правах рукописи
МАТВЕЕВ
Евгений Владимирович
Хирургическое удаление конкрементов пиелоуретерального сегмента почки и верхней трети мочеточника через малый доступ
14.00.27 – хирургия
14.00.40 – урология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Омск – 2008
Работа выполнена в ГОУ ВПО «Омская государственная медицинская академия» Федерального агентства по здравоохранению и социальному развитию.
Научный руководитель:
Заслуженный врач РФ
доктор медицинских наук,
профессор, Козлов Константин Константинович
доктор медицинских наук Цуканов Антон Юрьевич
Официальные оппоненты:
Доктор медицинских наук,
профессор Полуэктов Владимир Леонидович Омская государственная медицинская академия
Доктор медицинских наук,
профессор Неймарк Александр Израилевич
Алтайский государственный медицинский университет
Ведущая организация: ГОУ ВПО «Кемеровская государственная медицинская академия» Федерального агентства по здравоохранению и социальному развитию.
Защита состоится «____» _____________ 2008 г. в ____ часов на заседании диссертационного совета Д 208.065.01 в Омской государственной медицинской академии (644043, г.Омск., ул. Ленина, д 12)
С диссертацией можно ознакомиться в библиотеке Омской государственной медицинской академии.
Автореферат разослан «____» _____________ 2008 г
Ученый секретарь
диссертационного совета
Доктор медицинских наук, профессор Федотов Валерий Константинович
ВВЕДЕНИЕ
Актуальность проблемы. Мочекаменная болезнь (МКБ) является распространенным урологическим заболеванием с хроническим течением, приводящим к снижению трудоспособности и инвалидизации [Hesse А. et al., 2003; Неймарк А.И., 2004]. Кроме того, МКБ - одна из самых частых медицинских проблем современного общества. В Российской Федерации число заболевших с 2004 по 2006 гг. возросло на 30%, а число зарегистрированных больных на 100000 населения увеличилось с 440,5 до 481,6 [Аполихин О.И., 2008].
Расширение показаний к дистанционной литотрипсии, чрескожной нефролитотрипсии, совершенствование методик уретероскопии и контактной уретеролитотрипсии уменьшило количество открытых операций, снизив их частоту до 5-10%. Декларируется, что они, главным образом, применимы при неудаче иных, малоинвазивных способах лечения. Однако в связи с внедрением малоинвазивных вариантов хирургических вмешательств (лапароскопия, малый доступ) хирургия МКБ вновь привлекает к себе внимание. Так, в части случаев, когда необходима коррекция анатомических нарушений, имеются инфекционно-воспалительные осложнения, в том числе и после предшествующих внутрипросветных манипуляций, хирургические вмешательства остаются единственной альтернативой. Кроме того, в настоящее время зафиксирован патоморфоз болезни, заключающийся в том, что преимущественное место формирования камней переместилось из нижних в верхние мочевыводящие пути, что требует внесения корректив в лечебные программы [Дзеранов Н.К. и соавт.,1994; Кадыров З.А., 1994; Джавад-Заде С.М., 1996; Аляев Ю.Г. и соавт., 1999, 2001, 2003; Марингос В.Б., 2002; Теодорович О.В. и соавт., 2003; Кузнецов Г.В., 2003; Buchholz N.P. et al., 2002; Bilgasem S., Pace K.T. et al., 2003; Ozgyr Tan M., Karaoglan U. et al., 2003; Гудков А.В., 2003; Трапезникова М.Ф., Дутов В.В. и др., 2003; Москаленко С.А., Дзеранов Н.К.; 2003; Неймарк А.И., 2004 и др.].
Преимуществом малоинвазивных вмешательств наряду с радикальностью является снижение травматичности и периода нетрудоспособности пациента [Карасева О.В., 2001; Дербенев В.В., 2005; Frizelle F.A., 1996; E. Tang, 1996; A. Brill, 2008; S. Romy, 2008].
Важно отметить, что при наличии крупных размеров конкрементов максимально радикальным является лишь хирургическое вмешательство. При этом дистанционная литотрипсия, рентген-эндоскопические вмешательства, ретроградные эндоскопические вмешательства и их возможных комбинации менее эффективны и часто влекут за собой необходимость в многоэтапности вмешательств.
С учетом вышеизложенного несомненна актуальность работ, направленных на дальнейшее улучшение результатов хирургического лечения, в том числе с существенным снижением травматичности.
Цель исследования: улучшение результатов хирургического лечения больных с острой обструкцией верхних мочевыводящих путей на уровне пиелоуретерального сегмента почки и верхней трети мочеточника конкрементами в условиях оказания неотложной помощи путем операций через малые доступы.
Задачи исследования:
- Разработать в клинике способ удаления конкрементов пиелоуретерального сегмента почки и верхней трети мочеточника через малый доступ с использованием предоперационной лучевой навигации.
- Оценить возможность применения вмешательств через малые доступы для удаления конкрементов пиелоуретерального сегмента почки и верхней трети мочеточника у пациентов с острой обструкцией конкрементом в условиях оказания неотложной помощи.
- Провести сравнительное исследование интраоперационных и ближайших результатов после пиелолитотомии и уретеролитотомии через малый доступ.
Научная новизна
Уточнены результаты применения операций через малые доступы у пациентов с острой обструкцией конкрементом пиелоуретерального сегмента почки и верхней трети мочеточника в условиях оказания неотложной помощи.
Проведение предоперационного навигационного лучевого обследования (УЗ исследование и мультиспиральноая компьютерная томография) позволяет проводить вмешательства на пиелоуретеральном сегменте почки и верхней трети мочеточника через малый доступ в условиях оказания неотложной помощи..
В сравнении с традиционным открытым доступом оценена эффективность пиелолитотомии и уретеролитотомии при острой обструкции конкрементами верхних мочевыводящих путей через малый доступ, который, не снижая клинической эффективности, делает вмешательства менее травматичным.
Научно-практическая значимость
Полученные данные дают основание применять пиелолитотомию и уретеролитотомию через малый доступ при острой обструкции верхних мочевыводящих путей в условиях оказания неотложной хирургической помощи.
Для планирования хода вмешательства на пиелоуретеральном сегменте и верхней трети мочеточника через малый доступ необходимо проведение предоперационного навигационного лучевого исследования.
Основные положения, выносимые на защиту:
- При планировании вмешательства на пиелоуретеральном сегменте и верхней трети мочеточника через малый доступ необходимо проведение предоперационного навигационного лучевого обследования (ультразвуковое исследование и мультиспиральная компьютерная томография)
- Использование технологии малого доступа позволяет проводить удаление конкрементов пиелоуретерального сегмента и верхней трети мочеточника у пациентов с острой обструкцией в условиях оказания неотложной помощи.
Материалы работы доложены на:
- Областной конференции, посвященной 80-летию лечебного факультета ОГМА (Омск, 2001 ).
- Российской научно-практической конференции «Эндоскопические технологии в неотложной и плановой хирургии» (Омск, 31 марта-1апреля 2005).
- международном хирургическом Конгрессе «Новые технологии в хирургии» (Ростов-на-Дону, 5-7 октября 2005 г.)
- 1Х Всероссийском съезде по эндоскопической хирургии (Москва, 15-17 февраля 2006).
- 1-ой Всероссийской научно-практической конференции «Высокотехнологичные методы диагностики и лечения в абдоминальной хирургии – проблемы визуализации», (Москва, 20 декабря 2008г)
- III Международной конференции «Актуальные вопросы эндоскопической хирургии (Санкт-Петербург 15 – 16 мая 2008г.).
- 7-й Конференции урологов Сибири (Новосибирск, 28 – 29 мая 2008г.).
- На Проблемной комиссии и межкафедральном совещании кафедр хирургического профиля Омской медицинской академии (17 октября, 2008г.)
Внедрение работы: Результаты исследования внедрены в практическую деятельность МУЗ «ГКБСМП №2» г. Омска, а также в учебно – педагогический процесс на кафедре хирургических болезней с курсом урологии последипломного образования ОмГМА.
Публикации и изобретения
По материалам диссертации опубликовано 7 работ, в том числе по перечню ВАК – 2.
СТРУКТУРА И ОБЪЕМ ДИССЕРТАЦИИ
Диссертация изложена на 100 страницах машинописного текста. Состоит из введения, обзора литературы, 3 глав собственных исследований, заключения, выводов, практических рекомендаций и указателя литературы, который включает 94 отечественных и 58 иностранных источников. Представленный материал иллюстрирован 17 таблицами, 22 рисунками.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Работа основана на анализе лечения 84 пациентов, обратившихся с 2000 по 2007 гг. в клинику хирургических болезней с курсом урологии Омской государственной медицинской академии, МУЗ «Городская клиническая больница скорой медицинской помощи № 2» г. Омск по поводу острой обструкции верхних мочевыводящих путей (ВМП) обусловленной конкрементом. Все больные обращались в порядке оказания неотложной помощи в связи с синдромом почечной колики.
Исследование построено по типу проспективного с историческим контролем. В исследование включены пациенты, оперированные по поводу обструкции верхних мочевыводящих путей крупным конкрементом на уровне пиелоуретерального сегмента почки и верхней трети мочеточника.
Выделение отдельно обсуждаемых уровней обструкции связано с тем, что, во-первых, именно данные локализации конкрементов на современном этапе развития урологии являются основными показаниями к проведению хирургических вмешательств; во-вторых, оба варианта в классической хирургии санируются через люмботомию в 11-м межреберье.
Для достижения цели и решения задач работы были сформированы две группы. Основная группа – больные, оперированные через малый доступ – 45 человек. Контрольная группа – больные, оперированные через широкую люмботомию в 11-м межреберье – 39 человек.
Данные о возрастном составе пролеченных больных представлены в таблице 1.
Таблица 1.
Распределение пациентов по возрасту.
| Возраст | Основная группа (малый доступ) | Контрольная группа (люмботомия) | Итого |
| До 19 лет | 2 | -- | 2 |
| 20-29 лет | 2 | -- | 2 |
| 30-39 лет | 7 | 4 | 11 |
| 40-49 лет | 7 | 10 | 17 |
| 50-59 лет | 7 | 8 | 15 |
| 60-69 лет | 12 | 9 | 21 |
| 70-79 лет | 7 | 5 | 12 |
| Старше 80 лет | 1 | 3 | 4 |
| Всего | 45 | 39 | 84 |
Возраст больных колебался от 15 до 81 лет в основной группе и от 39 до 84 в контрольной и составил в среднем 55,0 ± 1,7 лет. При этом в основной группе средний возраст был 53,1±2,6 года, в контрольной - 57,2±2,2 (р=0,367). Наиболее часто наблюдались пациенты в возрасте 40-49 лет и 60-69 лет. Всего больных в возрасте старше 60 лет было 37 человек (44,0%).
По половому признаку имелось следующее распределение пациентов. В основной группе мужчин было 23 человека, женщин – 22. В контрольной группе – мужчин было 12 человек, женщин – 27 (таблица 2).
Таблица 2
Распределение больных по полу.
| Пол | Основная группа | Контрольная группа | 2 |
| Мужчин | 23 | 12 | 2,769 р=0,096 |
| Женщин | 22 | 27 | |
| Итого | 25 | 39 | |
Средняя площадь поверхности удаленных конкрементов была достоверно меньше при их локализации в мочеточнике – 48,01,3 мм2, чем в лоханке 107,51,8 мм2 (таблица 3). Данный показатель поверхности определяли по таблице пересчета размеров конкрементов в соответствие с рекомендациями Европейского общества урологов (EAU, 2006).
Таблица 3.
Площадь поверхности конкремента у больных основной (n=46) и контрольной (n=40) групп.
| Уровень обструкции | Основная группа 46 чел. | Контрольная группа 40 чел. | Средняя площадь поверхности конкремента по обеим группам | Уровень р при сравнении между группами |
| Пиело-уретеральный сегмент | 106,12,7 | 108,12,4 | 107,51,8 | Р=0,704725 |
| Верхняя треть мочеточника | 47,01,8 | 50,21,9 | 48,01,3 | Р=0,163740 |
| Всего | | | | |
Статистически значимых различий в площади поверхности конкремента между группами сравнения на обоих уровнях не выявлено.
Виды удаленных конкрементов (EAU, 2006) представлены на рис 1.
В половине случаев (43 случая, 50,0%) у пациентов наблюдались впервые возникшие конкременты без резидуальных камней и фрагментов конкрементов. В 18 случаях (20,9%) встретились рецидивные конкременты, возникшие при средней тяжести заболевания без резидуальных камней и фрагментов.
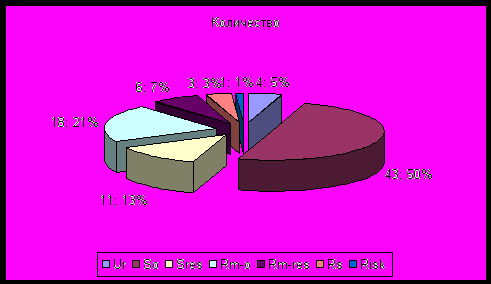
Рис. 1. Виды удаленных конкрементов.
Где, So – конкременты впервые возникшие без резидуальных камней и фрагментов; Sres – впервые возникшие с резидуальными камнями и фрагментами; Rm-o – рецидивные конкременты, возникшие при средней тяжести заболевания без резидуальных камней и фрагментов; Rm-res – рецидивные, возникшие при средней тяжести заболевания с резидуальными камнями и фрагментами; Rs – рецидивные, возникшие при тяжелом течении заболевания без резидуальных камней и фрагментов; Risk – конкременты, возникшие при специфических факторах риска, особые случаи (EAU, 2006)
В обеих группах пациенты имели следующие сопутствующие заболевания. Превалировали заболевания сердечно-сосудистой системы и заболевания легких (таблица 4).
Таблица 4.
Частота встречаемости сопутствующей патологии в основной и контрольной группах.
| Характер сопутствующей патологии | Основная группа (45 человек) | Контрольная группа (39 человек) | Количество в обеих группам | Сравнение частоты между группами (2) |
| Болезни сердечно-сосудистой системы | 19 | 14 | 33 | 0,034 р=0,853 |
| Хронические заболевания лёгких | 11 | 7 | 18 | 0,104 р=0,747 |
| Язвенная болезнь желудка и 12-перстной кишки | 3 | 2 | 5 | 0,104 р=0,747 |
| Сахарный диабет | 6 | 3 | 9 | 0,158 р=0,691 |
| Ожирение свыше II ст. | 3 | 2 | 5 | 0,033 р=0,856 |
| ОНМК в анамнез | 1 | 1 | 2 | 0,361 р=0,537 |
Как следует из представленных данных, более трети наблюдаемых больных (34 чел, 40,5%) при оказании им неотложной урологической помощи нуждались в параллельной неотложной коррекции сопутствующей патологии вследствие ее тяжести и\или декомпенсации.
Впервые возникшая почечная колика была отмечена у 48 (57,1%) пациентов.
На момент поступления клинические проявления острой инфекции верхних мочевыводящих путей были зарегистрированы у 25 пациентов (29,8%). При этом воспалительные изменения в анализах мочи встретились у 29 пациентов (34,5%), крови – у 38 (45,2%). При поступлении субфебрильная температура зафиксирована у 16, больных, фебрильная – у 5. В остальных случаях имелась исходная нормотермия. При этом с момента начала почечной колики до развития клинической картины обструктивного пиелонефрита проходило в среднем 42,6±4,3 часа.
В ряде наблюдений потребовалось проведение двухэтапного лечения, кода операция проводилась вторым этапом по поводу возникших осложнений. Так, 28 пациентам было выполнено дренирование ВМП (15 – катетеризаций, 13 стентирований), поводом которого послужили у 18 больных развернутая клиническая картина инфекции верхних мочевых путей, у 10 – не купирующаяся почечная колика.
Хирургические вмешательства выполнялись в условиях общей многокомпонентной ингаляционно – внутривенной анестезии с искусственной вентиляцией легких (таблица 5).
Таблица 5
Виды хирургических вмешательств
| Вид вмешательства | Количество | Итого | |
| Традиционный доступ | Малый доступ | ||
| Пиелолитотомия В том числе:
| 24 -- 3 1 -- -- -- | 10 3 -- -- 1 1 1 | 34 |
| Уретеролитотомия | 16 | 36 | 52 |
| Всего | 40 | 46 | 86 |
Целью хирургических вмешательств в обеих группах являлось полное, одномоментное избавление пациента от конкрементов, что удалось у 81 пациента (96,4% случаев, 96,5% операций), еще у 3 пациентов при классическом доступе оставались мелкие чашечковые фиксированные конкременты, не мешающие оттоку мочи, а также санация сочетанной урологической патологии. У 33 больных была выполнена пиелолитотомия и у 51 – уретеролитотомия с одной стороны. Еще у одного больного контрольной группы и у одного больного основной группы проведены двухсторонние вмешательства. При этом пиелолитотомия в 3 случаях была дополнена фибропиелолитэкстракцией, в 3 случаях - пиелитонефростомией, по одному наблюдению в каждом случае пиелонефротомия дополнялась нефропексией, антевазальным анастомозом и иссечением парапельвикальной кисты.
Результаты исследования обрабатывали с использованием пакета программ для статистической обработки к «Statisica 6.0» for «Windows» При обработке полученных результатов использован непараметрический критерий Mann-Whitney. Для оценки показателей в динамике использован критерий Фридмана. Для сравнения однородности групп использовали критерий χ2.
Результаты исследования и их обсуждение
В условиях использования малого доступа актуальным является обеспечение точного выхода на уровень фиксированного в мочевых путях конкремента и обеспечение прецизионных манипуляций. При этом глубина операционного канала должна быть в пределах возможностей прямых дистанционных интракорпоральных манипуляций. Помимо этого доступ должен позволять расширить вмешательство с целью санации возможной сопутствующей патологии верхних мочевыводящих путей (кисты, сосудисто-лоханочные, сосудисто-мочеточниковые конфликты, стеноз лоханочно-мочеточникового сегмента). приабельность расположения объекта вмешательства я и обеспечение прецизионых час затруднен. у 10 - не Как показал опыт вмешательств через малые доступы, глубина операционного канала должна не превышать 15 см.
При разработке методики вмешательства через малый доступ за основу взят классический вариант – люмботомия в 11-м межреберье, как доступ, обеспечивающий кратчайший путь к объекту вмешательства.
Учитывая вариабельность расположения объекта вмешательства, мы отказались от привязки разреза к наружным анатомическим ориентирам. В основу выбора локализации малого доступа нами положено определение пространственного расположения конкремента с помощью СКТ и УЗ-исследования. Для этого при лучевом исследовании на трехмерной модели рассчитывали локализацию и глубину операционного канала, а с учетом реберного каркаса определяли угол наклона оси операционного канала.
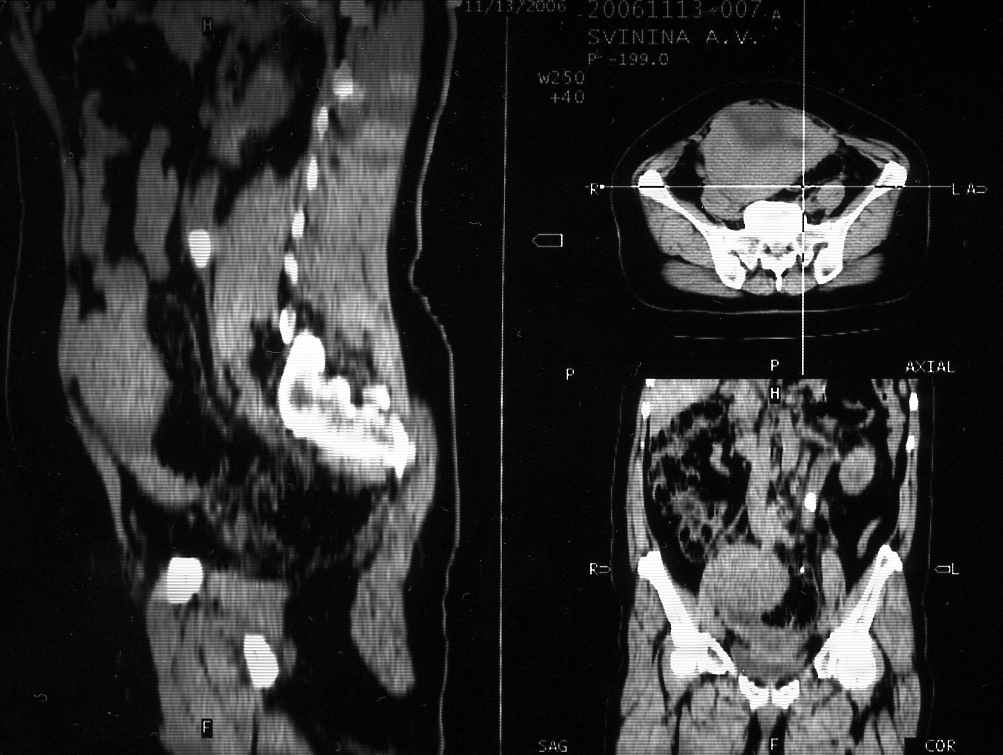
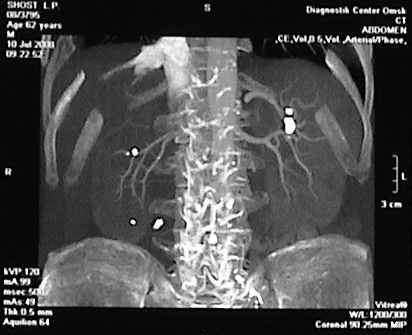
Рис. 2. Определение уровня залегания конкремента верхней трети левого мочеточника при навигационном КТ при планировании операции уретеролитотомии из малого доступа.
А

 )
) Б)
Б) 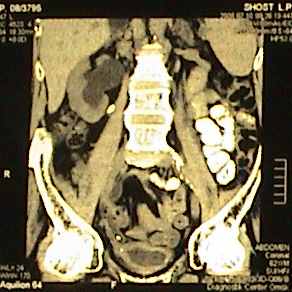
В
 )
) 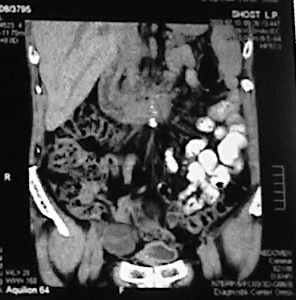
Рис. 3. Определение уровня залегания конкремента верхней трети правого мочеточника при навигационной СКТ при планировании операции уретеролитотомии из малого доступа. Определены расстояния до камня от кожного покрова и костных ориентиров А), Б), В). Выявленые конкременты верхней и нижней групп чашечек удалены путем интраоперационной фибропиелолитоэкстракция.
А - крупный конкремент верхней трети правого мочеточника, вызвавший острую обструкцию (указана стрелкой). 3D реконструкция, выполненная в артериальную фазу. Находится на уровне гребня подвздошной кости, между L3-L4 позвонками, на уровне концов их поперечных отростков.
Б - Вертикальный скан выполненный через крупный конкремент верхней трети правого мочеточника (указан стрелкой). Конкремент находится на уровне нижнего полюсп почки.
В - Сагиттальный скан выполненный через крупный конкремент верхней трети правого мочеточника (указан стрелкой) с целью определения расстояния от передней и задней брюшных стенок.
Установлено, что результативность операций через малый доступ на пиелоуретеральном сегменте и верхней трети мочеточника в итоге зависит от решения трех задач: 1) обеспечение уверенного контроля за областью манипуляций и всей потенциально опасной зоной; 2) возможность надежного выполнения необходимым ианипуляций (мобилизация, гемостаз, рассечение экстракция конкремента и шов лоханки и мочеточника); 3) возможность через тот же доступ выполнить расширенный объем вмешательства (иссечение кисты почки, пиелопластика, ревизия почки).
В результате проведенных исследований установлено, что для формирования раневой апертуры диаметром 5-6 см, в зависимости от питания пациента для раневой апертуры достаточно кожного разреза 4-5 см соответственно (рис 4).
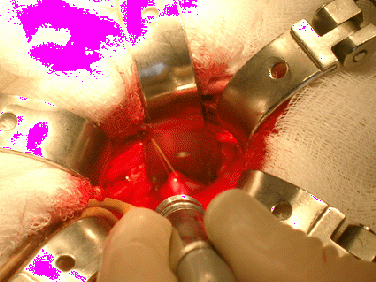
Рис.4. Этап пиелолитотомии через малый доступ. Мочеточник взят на держалку.
У всех пациентов основной группы вмешательство завершено без конверсии. При этом по мере накопления опыта длина разреза уменьшалась
Сравнительная характеристика операционного этапа в данных группах представлена в таблице 6. Выявлено, что продолжительность операций в основной группе была меньшей. При этом по времени, требуемом на выполнение доступа, статистических различий не выявлено. Отмечена высокая достоверность различия в интраоперационной кровопотере в обеих группах.
Таблица 6
Параметры операционного этапа при сравниваемых доступах.
| Признак | Основная группа (малый доступ) | Контрольная группа (люмботомия) | Р |
| Длительность операции (мин) | 84,21,8 | 102,11,9 | р 0,01 |
| Время до удаления конкремента | 35,71,2 | 38,61,2 | Р=0,58592 |
| Суммарная кровопотеря (мл) | 22,03,2 | 117,05,4 | Р 0,0001 |
Все пациенты пережили хирургическое лечение, летальности в обеих группах не было. Сравнительная характеристика ближайшего послеоперационного периода представлена в таблице 7.
Таблица 7.
Характеристика ближайшего послеоперационного периода в основной и контрольной группах.
| | Основная группа (малый доступ) 45 чел. | Контрольная группа (люмботомия) 39 чел. | р |
| Послеоперационный койко-день | 5,9±0,14 | 11,7±0,4 | р0,001 |
| Длительность синдро-ма кишечной недоста-точности (сутки) | 1 – 2 | 2 – 3 | |
| Количество инъекций наркотических аналь-гетиков | 0,61±0,15 (44,4%, 20чел.) | 3,6±0,47 (100%, 39чел.) | р0,001 |
| Количество инъекций ненаркотических анальгетиков | 3,5±0,29 | 5,6±0,51 | р<0,01 |
| Наличие фебрильной лихорадки | 2 чел. (4,4%) | 3 чел. (7,7%) | 2=0,025; р=0,875 |
| Срок нормализации температуры (в сутках). | 1,30,19 | 2,60,22 | р<0,01 |
| Первое вставание пациента (час) | 20,2±5,7 | 56,2±6,9 | р<0,01 |
В основной группе пациентов имелось достоверное уменьшение (почти в два раза) сроков пребывания больного после операции в стационаре. Отмечена более быстрая нормализация функции кишечника. Выявлены значимые различия в потребности к применению, как наркотических, так и ненаркотических анальгетиков. Низкий уровень болевого синдрома позволил пациентам основной группы более чем в два раза быстрее начать самостоятельно передвигаться.
Хотя доля пациентов с фебрильной лихорадкой в сравниваемых группах достоверно не различалась, однако, динамика температурной кривой при малом доступе свидетельствовало о более быстрой ее нормализации.
Осложнения послеоперационного периода заключались в раневых процессах (таблица 8). При этом инфильтраты послеоперационного рубца в ближайшем послеоперационном периоде наблюдались одинаково часто, однако нагноение раны зарегистрировано у 3 пациентов контрольной группы.
Таблица 8
Осложнения послеоперационного периода
| | Основная группа | Контрольная группа |
| Летальность | 0 | 0 |
| Инфильтраты послеоперационного рубца | 5 (11,1%) | 4 (10,3%) |
| Нагноение раны | 0 | 3 (7,7%) |
Для оценки послеоперационного состояния верхних мочевыводящих путей пациентам проводили динамическое УЗ исследование, при котором оценивали состояние чашечно-лоханочной системы. Принимая во внимание то, что поступил по неотложным показаниям и отсутствовали данные о размерах чашечно-лоханочной системы до момента заболевания, в качестве критериев оценки были избраны: 1)собственно факт сокращения чашечно-лоханочной системы и 2)симметричность размеров чашечек и лоханки обеих почек (таблица 9). Оценку проводили не только по факту сокращения, но анализировали степень симметричности сокращения. Принимая во внимание размер почечной лоханки в норме (18-22мм), а также возможную погрешность измерения при УЗ исследовании, за несимметричное сокращение принимали при регистрации различия размеров с контралатеральной почечной лоханкой более чем на 10%.
Таблица 9
Сокращение размеров чашечно-лоханочной системы в ближайшем послеоперационном периоде в основной и контрольной группах.
| | Основная группа (46 операций) | Контрольная группа (40 операций) | 2 |
| Сокращение симметричное | 38 | 33 | 2=0,025; р=0,876 |
| Сокращение не симметричное | 6 | 6 | 2=0,07; р=0,935 |
| Итого | 44 | 39 | 2=0,08; р=0,927 |
Статистически значимых различий в доле пациентов, у которых, зафиксировано уменьшение размеров чашечно-лоханочной системы в двух группах, не отмечено. Это позволяет сделать вывод о тождественном функциональном результате в обеих группах оперированных пациентов.
Больным в ближайшем послеоперационном периоде выполняли экскреторную урографию с целью выяснения анатомического состояния верхних мочевыводящих путей после хирургического вмешательства. По результатам урограмм, во всех обследованных случаях верхние мочевые пути были проходимы (рис.5).
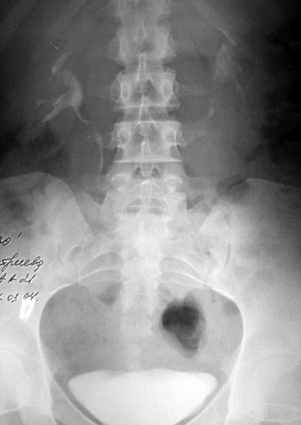
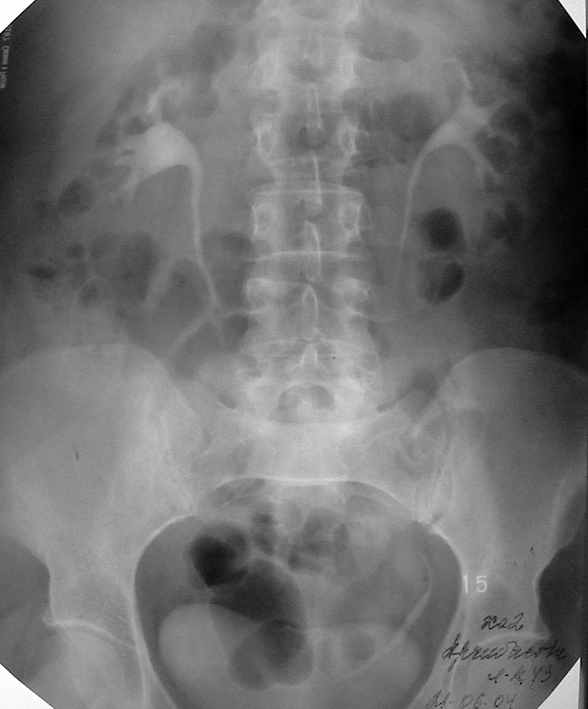
Рис.5. А - 30-ая минута после введения контрастного вещества у больного через 14 суток после уретеролитотомии в верхней трети справа через малый доступ. Пассаж мочи не нарушен. ЧЛС симметричны.
Б - 15-ая минута после введения контрастного вещества через 15 суток после пиелолитотомии через малый доступ справа. Отток мочи не нарушен, однако имеется некоторая ассиметричность. ЧЛС с обеих сторон симметричны.
Для изучения уровня боли использована визуально-аналоговая шкала, градуированная от 0 до 10 [76, 83]. Установлено, что динамика реконвалесценции по ощущениям боли была предпочтительнее в основной группе ( таблице 10).
Таблица 10
Уровень послеоперационного болевого синдрома после вмешательств через малый и классический доступ (по 10-бальной шкале)
| Вид вмешательства | Через 1 сутки | Через 3 суток | Через 10 суток | Уровень р ** |
| больные оперированные через малый доступ (n=45) | 6,1±0,07 | 7,6±0,06 | 9,8±0,05 | р<0,001 |
| больные, оперированные через люмботомию (n=39) | 4,9±0,11 | 5,8±0,06 | 7,8±0,06 | р<0,001 |
| Уровень р * | р=0,01 | р=0,01 | р=0,01 | |
*) уровень р сравнения между группами соответственно видам операций (критерий Крускал-Уоллиса).
**) уровень р сравнения динамики показателя в динамике внутри группы соответственно видам операций (критерий Фридмана)
Длина рубца в контрольной группе составила 18,4±2,8 см; при малом доступе – 4,1±0,7 см. Все пациенты, оперированные через малый доступ, были удовлетворены размерами и состоянием рубца. Грыжевых выпячиваний, болевых ощущений при контрольных осмотрах не отмечалось, за исключением одной пациентки, которую беспокоили непостоянные умеренные боли в послеоперационом рубце при резких движениях, парестезия в зоне вмешательства.
В контрольной группе у пяти пациентов отмечен гипотонус мышц боковой брюшной стенки, а в восьми случаях – парестезии и снижение чувствительности кожного покрова в зоне вмешательства.
ВЫВОДЫ:
- Предоперационное проведение лучевых методов исследования (УЗ исследования и мультиспиральной компьютерной томографии с трехмерным моделированием) в качестве навигационных делает принципиально возможным безопасное выполнение пиелолитотомии и уретеролитотомии через малый доступ и обусловливает эффективность данной методики.
- Вмешательства через малый доступ могут выполняться для удаления конкрементов пиелоуретерального сегмента почки и верхней трети мочеточника у пациентов с острой обструкцией, в том числе при наличии сопутствующего сосудисто-лоханочного конфликта, стеноза пиелоуретрального сегмента и кист почек, нефроптозе, а также инфекции верхних мочевых путей в условиях оказания неотложной помощи.
- Выполнение пиелолитотомии и уретеролитотомии через малый доступ в условиях оказания неотложной помощи в 5 раз уменьшает интраоперационную кровопотерю, существенно снижает травматичность вмешательства и выраженность болевого синдрома, уменьшает количество необходимых в послеоперационном периоде обезболивающих наркотических и ненаркотических препаратов, способствует в итоге сокращению в 2 раза сроков послеоперационного пребывания в стационаре, снижает эстетические дефекты и не сопровождается достоверным увеличением количества послеоперационных осложнений.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- В условиях оказания неотложной помощи при острой обструкции на уровне пиелоуретерального сегмента почки и верхней трети мочеточника конкрементом целесообразно применять вмешательства через малые доступы в поясничной области.
- Выполнению хирургической операции через малый доступ должно предшествовать предоперационное лучевое исследование (УЗ и мультиспиральная компьютерная томографии с трехмерным моделированием) с целью моделирования параметров операционного канала при малом доступе и его индивидуально определенную локализацию.
СПИСОК ОСНОВНЫХ РАБОТ,
ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Цуканов Ю.Т., Матвеев Е.В., Макаров П. А.., Курицын А. Б., Цуканов А.Ю. Минидоступная эндохирургия обструктивного пиелонефрита вследствие нефролитиаза. Новое в медицине и медицинском образовании (Материалы конференции к 80-летию лечебного факультета ОГМА). Омск, 2001. с.78-79.
- Цуканов Ю.Т.,Соловьев А.О., Цуканов А.Ю., Василевич В.В., Матвеев Е.В. Сравнительная характеристика анестезиологического обеспечения операций из малых доступов с позиций оценки качества жизни. Омский научный вестник. 2005, приложение к 30 выпуску, №2, Март. С.137 – 140.
- Цуканов Ю.Т., Цуканов А.Ю., Василевич В.В., Тодоренко В.Н., Матвеев Е.В. Лучевая навигация как компонент прецизионной безгазовой минидоступной эндохирургии. Омский научный вестник. 2005, приложение к 30 выпуску, №2, Март. С.198 – 199.
- Цуканов Ю.Т., Цуканов А.Ю., Василевич В.В., Тодоренко В.Н., Матвеев Е.В. Лучевая навигация, как компонент прецизионной хирургии вен. Тр. Конгресса «Новые технологии в хирургии» (5-7 октября 2005 г.). Ростов-на-Дону, с.330-331
- Цуканов Ю.Т., Цуканов А.Ю., Матвеев Е.В., Тодоренко В.Н., Калиниченко Д.А. Субоперационная лучевая навигация как компонент хирургии из малых доступов. Эндоскопическая хирургия. 2006, №2, с.148.
- Цуканов А.Ю.,Цуканов Ю.Т., Тодоренко В.Н., Матвеев Е.В., Будинский А.Н. Моделирование параметров операционного пространства на основе лучевой реконструкции зоны операции, как путь снижения травматичности вмешательства. В кн.: АЛЬМАНАХ Ин-та Хирургии им. А.В.Вишневского, 2006, №1, с.128-129.
- Цуканов Ю.Т., Цуканов А.Ю. ,Василевич В.В., Матвеев Е.В., Макаров П.А., Будинский А.Н., Калиниченко Д.А. Хирургия в клетчаточных пространствах через малые доступы. Эндоскопическая хирургия. 2007, №2, с.37 - 45.
