В стационаре высокой степени риска
| Вид материала | Автореферат диссертации |
- Риска сердечно-сосудистой заболеваемости и смертности», «Гипертензия вследствие своей, 75.64kb.
- Лекция 15. Выбор в условиях неопределенности 1 риск в экономике. Ценность (!!!) Риска, 71.91kb.
- Койко дни всего, 37.72kb.
- Шизофрения и расстройства шизофренического спектра, коморбидные сердечно-сосудистой, 2540.51kb.
- Программа семинара-тренинга «Менеджмент риска в производственной деятельности» (8 учебных, 20.44kb.
- Концепция риска в современной социологии 3 Ульрих Бек: от индустриального общества, 399.88kb.
- Учебной работе А. Б. Ходжаян 2011г. «Согласовано» декан лечебного факультета, 90.77kb.
- Календарный план (весенний семестр 2010/2011 учебного года) лекций старшего преподавателя, 64.7kb.
- Программа повышения квалификации аудиторов № пк-22 «Оценка и анализ рисков при аудите», 35.26kb.
- Определение степени вовлеченности контингента в проблему злоупотребления пав обследование, 746.3kb.
На правах рукописи
ГРЕБЕНЮК
Ольга Альбертовна
ИСПОЛЬЗОВАНИЕ СЕМЕЙНО-ОРИЕНТИРОВАННЫХ И АЛЬТЕРНАТИВНЫХ АКУШЕРСКИХ ТЕХНОЛОГИЙ
В СТАЦИОНАРЕ ВЫСОКОЙ СТЕПЕНИ РИСКА
14.01.01 – акушерство и гинекология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Омск – 2010
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Омская государственная медицинская академия» Федерального агентства по здравоохранению и социальному развитию
Научный руководитель:
доктор медицинских наук,
профессор
Рудакова Елена Борисовна
Официальные оппоненты:
доктор медицинских наук
Кравченко Елена Николаевна
(ГОУ ВПО «Омская государственная медицинская академия» Федерального агентства по здравоохранению и социальному развитию)
доктор медицинских наук, профессор
Артымук Наталья Владимировна
(ГОУ ВПО «Кемеровская государственная медицинская академия» Федерального агентства по здравоохранению и социальному развитию)
Ведущее учреждение:
Государственное образовательное учреждение высшего профессионального образования «Иркутский государственный медицинский университет» Федерального агентства по здравоохранению и социальному развитию
Защита состоится «_____» ____________ 2010г. в ____ часов на заседании диссертационного совета Д 208.065.01 при Омской государственной медицинской академии по адресу: 644043 г. Омск, ул. Ленина, 12.
С диссертацией можно ознакомиться в библиотеке Омской государственной медицинской академии.
Автореферат разослан «____» ____________ 2010г.
Ученый секретарь
диссертационного совета
доктор медицинских наук, профессор В.К. Федотов
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. Организация работы акушерско-гинекологической службы в Российской Федерации осуществляется по единому принципу этапности в соответствии с принятыми в стране положениями. Этапность в оказании медицинской помощи заключается в концентрации беременных высокого риска по материнской смертности в наиболее обеспеченных учреждениях родовспоможения с целью её профилактики (Серов В.Н., 1997; Кулаков В.И., Прилепская В.Н., Радзинский В.Е., 2010).
Согласно современной концепции организации акушерской службы в Российской Федерации высшим звеном в системе оказания акушерско-гинекологической помощи является перинатальный центр, где оказываются все виды квалифицированной высокотехнологичной медицинской стационарной помощи наиболее сложным пациенткам (Володин Н.Н., Кулаков Н.Н., 2007; Айламазян Э.К., 2007).
Организация акушерско-гинекологической помощи по принципу этапности требует стратификации риска, что предусматривает выделение групп женщин, у которых беременность и роды могут осложниться нарушением жизнедеятельности плода, акушерской и экстрагенитальной патологией. Выделение групп беременных с высокой степенью риска позволяет организовать интенсивное наблюдение за развитием плода от начала беременности до родоразрешения (Айламазян Э.К., 2007).
Оптимизация ведения осложненных родов имеет большое значение для улучшения перинатальных исходов. Среди причин неблагополучного исхода родов зачастую рассматривается «акушерская агрессия» (Радзинский В.Е., Костин И.Н., 2007; Кравченко Е.Н., Башмакова Н.В., 2007).
Увлеченность агрессивными технологиями породила новые нозологические формы, относящиеся к разряду ятрогений (Бурдули Г.М., Фролова О.Г., 1997), которые в России являются причиной 13-25% всех случаев материнской смертности (Айламазян Э.К., Кулаков В.И., Радзинский В.Е., Савельева Г.М., 2007; Серов В.Н., 2008; Юсупова А.Н., 2009).
Всё это диктует необходимость уменьшения агрессивных технологий путем гуманизации акушерства (Кулаков В.И., 2005), поиска новых организационных и клинических подходов к обеспечению безопасности женщины и совершенствованию службы родовспоможения, которыми являются семейно-ориентированные и альтернативные технологии.
В отечественной научной литературе данных об отказе от агрессивного ведения родов и внедрении семейно-ориентированных и альтернативных технологий в учреждениях родовспоможения немного, и они, прежде всего, используются у беременных и рожениц с физиологическим течением беременности и родов. Результаты опубликованных исследований указывают на перспективность данного направления отечественного акушерства и необходимость его дальнейшего изучения и развития, в том числе, в акушерском стационаре высокой степени риска (Кравченко Е.Н., 2007; Брынза Н.С., 2008; Протопопова Н.В., 2009).
Цель исследования.
Улучшение исходов родов для матери и новорожденного, повышение удовлетворенности пациенток оказанными медицинскими услугами путем внедрения семейно-ориентированных и альтернативных технологий в акушерском стационаре высокой степени риска.
Задачи исследования.
1. Дать сравнительную оценку течения и исхода родового акта для матери и плода при проведении партнерских и традиционных родов в стационаре высокой степени риска.
2. Изучить в сравнительном аспекте течение и исход родового акта для матери и плода при традиционных и вертикальных родах в стационаре высокой степени риска.
3. Сравнить течение, частоту осложнений последового и послеродового периода у пациенток с активной и классической тактикой ведения последового периода в стационаре высокой степени риска.
4. На основании проведенных исследований выработать дифференцированный подход к возможности использования семейно-ориентированных и альтернативных акушерских технологий в стационаре высокой степени риска.
Научная новизна.
Изучены возможности семейно-ориентированных и альтернативных акушерских технологий в стационаре высокой степени риска с целью улучшения акушерских исходов (перинатальная заболеваемость, показатель осложнённых родов, экстренных операций кесарева сечения, послеродовых кровотечений, уровень гнойно-воспалительных заболеваний среди новорождённых и родильниц и т.д.).
Проанализировано влияние партнерских и вертикальных родов на течение родового акта, а также роль активного ведения последового периода на частоту его осложнений.
Установлено, что семейно-ориентированные технологии могут быть использованы в акушерском стационаре высокой степени риска без ограничений. Исключение составляют вертикальные роды у пациенток высокой степени риска по акушерским кровотечениям.
Практическая значимость работы.
На основании проведённых исследований и полученных данных установлено, что внедрение семейно-ориентированных акушерских технологий улучшило состояние новорожденных, уменьшило количество осложнений в родах, снизило количество оперативных вмешательств в родах и послеродовом периоде у пациенток высокого риска.
Полученные результаты могут быть использованы для обоснования применений семейно-ориентированных технологий в других акушерских клиниках с концентрацией беременных высокой группы риска.
Внедрение в клиническую практику.
Разработанные в диссертации положения внедрены в работу областного Перинатального центра ГУЗОО ОКБ, применяются в обучении клинических интернов и ординаторов на кафедре акушерства и гинекологии № 2 ГОУ ВПО Омской государственной медицинской академии.
Основные положения, выносимые на защиту.
1. Партнерские роды, вертикальные роды, активное ведение последового периода у пациенток высокой группы акушерского риска снижают аномалии родовой деятельности, уменьшают травмы родовых путей, улучшают исходы для новорожденных, снижают кровопотерю в последовом и послеродовом периодах, приводят к уменьшению использования медикаментов в родах.
2. В стационаре высокого акушерского риска возможно использование семейно-ориентированных, альтернативных технологий, которые приводят к снижению ряда акушерских осложнений и повышают удовлетворенность пациенток от проведенных родов.
Апробация работы.
Основные положения диссертации доложены на международной конференции «Современные технологии в акушерстве и перинатологии» в Петропавловске (Казахстан, 2006); на конференции «Результаты внедрения проекта «Мать и дитя» (Москва, 2006); на научно-практической конференции «Современные технологии в акушерстве» (Омск, 2006); на международной конференции «Охрана семьи на современном этапе: проект «Мать и дитя» (Омск, 2007); на региональной научно-практической конференции «Актуальные вопросы акушерства и гинекологии» (Новосибирск, 2007).
Публикации.
По материалам диссертации опубликовано 9 печатных работ, из них — 1 в журнале перечня ВАК.
Структура и объем диссертации.
Диссертация изложена на 125 страницах компьютерной верстки, состоит из введения и 4 глав, в которых представлены данные литературы, материалы и методы исследования, результаты собственных наблюдений, заключение, выводы, практические рекомендации. Фактические данные иллюстрированы 13 рисунками, 25 таблицами. Библиографический указатель, содержит 106 работ отечественных и 67 – зарубежных авторов.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Для решения поставленных задач нами было проведено проспективное продольное исследование на базе Областного Перинатального центра города Омска, специализирующегося на оказании помощи роженицам Омской области и города Омска высокой группы риска (рис. 1).
Было проанализировано 1132 родов у пациенток, которые были разделены на три группы:
- партнерские роды и группа сравнения,
- вертикальные роды и группа сравнения,
- активное ведение последового периода и группа сравнения.
Для изучения течения и исходов родового акта для матери и плода при проведении партнерских родов были сформированы 2 группы. У 199 женщин роды были проведены без участия партнера (группа сравнения), а у 179 пациенток роды были проведены с участием партнёра.
Для изучения клинических особенностей течения беременности, родов, послеродового периода и состояний новорожденных у женщин с вертикальными родами были сформированы две группы со срочными самопроизвольными родами. Основную группу составили 180 беременных женщин, родоразрешенных в вертикальной позиции. Группа сравнения состояла из 181 беременной женщины, родоразрешенных в традиционной позиции «на спине» на кровати Рахманова.
Для изучения влияния тактики ведения последового периода на течение, частоту осложнений последового и послеродового периода были сформированы две группы рожениц. Основная группа состояла из 199 женщин, родоразрешенных в 2007 году с активным ведением последового периода.
Контрольная группа включала 194 пациентки, родивших в 2004 году, у которых последовый период велся также активно, но вместо окситоцина использовался метилэргометрин 0,2% в дозе 1,0 мл внутривенно при рождении головки до теменных бугров. Пережатие и отсечение пуповины производилось сразу после рождения ребенка, отделение плаценты велось выжидательно, прием Роговина (тракция за пуповину) не использовался. Роды и в контрольной, и в основной группах велись без участия партнёра в традиционной позиции роженицы во втором периоде родов.
Для разделения беременных по подгруппам акушерского риска была применена система оценки факторов риска, предложенная В.Е Радзинским, С.А. Князевым и И.Н. Костиным в 2009 году. В систему вошли социально-биологические факторы: возраст матери, отца, их профессиональные вредности, вредные привычки, данные акушерско-гинекологического анамнеза: паритет, осложнения и исход предыдущих беременностей; экстрагенитальные заболевания матери; осложнения данной беременности, оценка состояния плода.
При оценке интранатальных факторов риска оценивались такие осложнения родов как окрашивание амниотической жидкости меконием, дородовое излитие вод при отсутствии родовой деятельности в течение 6 часов, аномалии родовой деятельности, патологический прелиминарный период, хориоамнионит. Степень риска определялась суммой баллов. К группе беременных высокого риска мы относили женщин с суммарной оценкой перинатальных факторов 25 баллов и более, к группе низкого риска до 15 баллов.
Отбор пациенток для исследования осуществлялся согласно критериям включения и исключения, представленным в таблице 1.
Таблица 1
Критерии включения и исключения
| Критерии включения | Критерии исключения | |
| Партнерские роды | | |
|
| |
| Вертикальные роды | | |
|
| |
| Активное ведение последового периода | | |
|
| |
Методы исследования.
Всем пациенткам проведено комплексное обследование, которое включало опрос, тщательный сбор анамнеза, общий и акушерский осмотр.
Общеклинические лабораторные методы включали клинический анализ крови, общий анализ мочи, гемостазиограмму. Всем беременным проводились серологические исследования на наличие ВИЧ-инфекции, сифилиса, гепатитов В и С.
Эхографическое исследование плода и послеродовой матки осуществлялось на ультразвуковом сканере «Aloka SSD-500 FEATURES».
Допплерометрия у рожениц выполнялась на ультразвуковом сканере «Aloka 500» с использованием секторного датчика с частотой 2.0-2.5 МГц. Глубина сканирования составляла 2-16 см. В каждом конкретном случае применялось триплексное сканирование – сочетание получения изображения в В-режиме, цветовой картограммы потока и спектрального анализа кровотока.
Интранатальная кардиотокография плода проводилась в первом периоде родов на аппарате «Oxford sonicai team care». Оценка КТГ была многофакторной, то есть учитывались такие параметры КТГ, как базальный ритм, вариабельность, акцелерации и децелерации. Использовали методику непрямой регистрации сердечной деятельности плода в течение 45 минут. Для оценки интранатального состояния плода использовалась бальная шкала Кребса (Krebs H., 1979).

АНКЕТИРОВАНИЕ
Рис. 1. Дизайн исследования.
Методы статистической обработки
Полученные в работе данные обработаны с помощью общепринятых в медико-биологических исследованиях методов системного анализа с использованием программ "Мicrosoft Excel" и "Statistica 6.0", согласно современным требованиям к проведению анализа медицинских данных (Гланц С., 1998; Боровиков В.П., 2001; Реброва О.Ю., 2002; Халафян А.А., 2008).
Анализ на нормальность распределения количественных признаков (одновыборочный критерий Колмогорова-Смирнова и критерий Шапиро-Уилка) показал целесообразность использования параметрических методов статистики, поэтому различия между независимыми и зависимыми выборками определяли с помощью t-критерия (Стьюдента). Критический уровень значимости статистических гипотез в данном исследовании принимался равным 0,05, так как при этом вероятность различия более 95%.
Для категориальных переменных строили таблицы сопряженности и применяли Хи-квадрат (2). При частотах меньше 10 использовали 2 с поправкой Йетса на непрерывность. При ожидаемых частотах меньше 5 дополнительно использовали двусторонний точный критерий Фишера.
Корреляционный анализ проводили с помощью коэффициента Гамма (Gamma, G).
Гамма-корреляция относится к непараметрическим методам корреляционного анализа (как и ранговая корреляция по Спирмену) и позволяет оценивать взаимосвязь двух качественных или качественных и количественных признаков, когда в данных имеется много повторяющихся значений (Реброва О.Ю., 2002; Халафян А.А., 2008). Использовалась следующая классификация силы корреляции в зависимости от значения коэффициента корреляции G: G≤0,25 — слабая корреляция, 0.25
РЕЗУЛЬТАТЫ СОБСТВЕННЫХ ИССЛЕДОВАНИЙ
И ИХ ОБСУЖДЕНИЕ
Партнерские роды
Необходимо отметить, что партнерские роды чаще выбирали женщины с более высоким уровнем образования и социальным статусом с неотягощенным акушерским анамнезом, для которых наблюдаемая беременность была первая.
Подгруппы низкого и высокого риска женщин, выбравших партнерские роды, по паритету, данным соматического и акушерского анамнеза, течению беременности были сопоставимы с подгруппами низкого и высокого риска группы сравнения, что позволяет оценивать особенности течения родов и послеродового периода в зависимости от присутствия партнера на родах.
Роды вместе с партнером протекали более длительно, что подтверждают и данные корреляционного анализа (G=0,41, p<0,0001): продолжительность родов увеличилась на 13% (р<0,00001, t-критерий Стьюдента) в подгруппе низкого риска и на 17% (р<0,00001) в подгруппе высокого риска, уменьшилось число случаев быстрых и стремительных родов.
Необходимость родоразрешения путем операции кесарева сечения гораздо реже возникала в группе женщин, рожавших с партнером (2 случая против 5 в группе сравнения в подгруппе низкого риска и 8 против 13 в подгруппе высокого риска).
Необходимость обезболивания в родах возникала реже у рожениц, выбравших партнерские роды, чем в группе сравнения (на 30%, р=0,0003 в подгруппе низкого риска и 29%, р=0,0002 в подгруппе высокого риска) (рис. 2, 3).
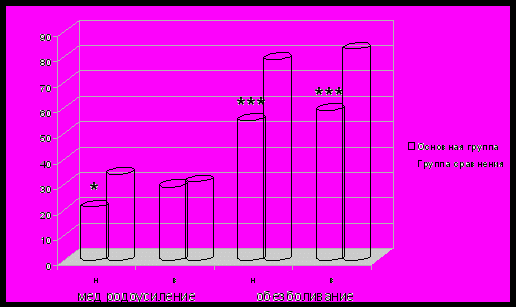
Рис. 2. Частота использования медикаментозного родоусиления и обезболивания в родах с участием партнера. * - наличие статистически значимых различий относительно группы сравнения: * - p<0,05, *** - p<0,001 (критерий Х2).
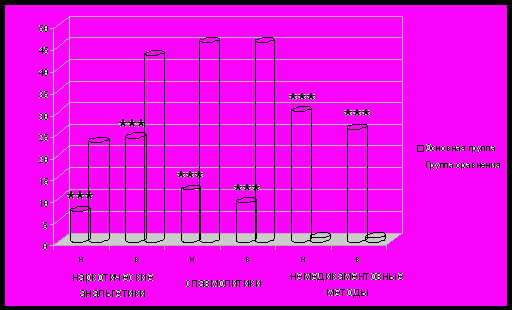
Рис. 3. Частота использования различных методов обезболивания в родах с участием партнера. * - наличие статистически значимых различий относительно группы сравнения: *** - p<0,001 (критерий Х2).
Обезболивание в основном достигалось за счет широкого применения немедикаментозных методов взамен наркотических анальгетиков и спазмолитических препаратов. Выявлена сильная корреляционная связь между тактикой ведения родов и необходимостью обезболивания (G=0,92, p<0,00001).
Уровень кровопотери составил от 100 до 500 мл и статистически значимо не отличался в изученных подгруппах у женщин, выбравших партнерские роды, однако он был меньше, чем в группе сравнения (на 1,5%, р=0,15 в подгруппе низкого риска и на 13%, р=0,03 в подгруппе высокого риска, t-критерий Стьюдента), что может быть связано и с тактикой ведения родов (G=0,31, p<0,0001).
При анализе гематологических показателей установлено, что уровень гемоглобина в подгруппе низкого риска после родов снизился на 6%, уровень гематокрита — на 7%, в подгруппе высокого риска уровень гемоглобина снизился более значительно (р=0,03, t-критерий для независимых групп), количество эритроцитов статистически значимо не изменялось.
Зависимости гематологических показателей от выбора тактики ведения родов не выявлено. Послеродовый период более благоприятно протекал у родильниц, выбравших партнерские роды: не отмечалось случаев гипотонического кровотечения и задержки частей последа в полости матки, отсутствовала необходимость проведения манипуляций на матке.
***
***
Состояние новорожденных, их средний рост и вес не отличались в исследованных группах. 96% детей родильниц подгруппы низкого риска, выбравших партнерские роды, и 91% — высокого риска были выписаны домой, остальные переведены в Областную детскую клиническую больницу или Городской неонатальный центр. Состояние новорожденных было в равной слабой зависимости как от тактики ведения родов (G=0,22, p=0,0009), так и от степени риска (G=-0,23, p=0,0007). Общая продолжительность пребывания в роддоме пациенток, выбравших партнерские роды, составила от 3 до 8 дней (рис. 4).
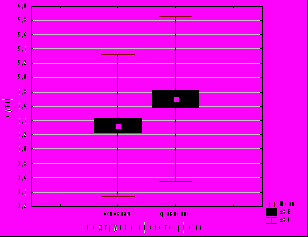
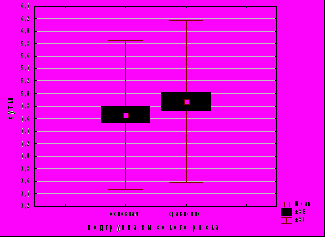
Рис. 4. Сроки пребывания родильниц и новорожденных в родильном доме после партнёрских родов. *** - наличие статистически значимых различий относительно группы сравнения, p<0,001, t-критерий Стьюдента.
Роды с участием партнера позволили сократить общий период пребывания в родильном доме на 9% в подгруппе низкого риска и на 4% в подгруппе высокого риска (р<0,00001). Между тактикой ведения родов и количеством койко-дней установлена корреляционная связь средней степени (G=0,57, p=0,000001).
Таким образом, присутствие на родах партнера благоприятно отражается на родовой деятельности, снижает частоту медицинского родоусиления и потребности в обезболивании, что в итоге приводит к уменьшению количества осложнений в послеродовом периоде и сокращению сроков пребывания родильниц и новорожденных в родильном доме.
Вертикальные роды
Подгруппы низкого и высокого риска женщин, выбравших вертикальные роды, были сопоставимы с подгруппами низкого и высокого риска группы сравнения, что позволяет оценивать влияние положения роженицы на течение родов и послеродового периода.
При вертикальных родах снизилась необходимость медикаментозного родоусиления (на 38% в подгруппе низкого риска (р=0,04) и на 32% — в подгруппе высокого). Обезболивание родов проводилось в том же объеме, что и в группе сравнения, однако вместо наркотических анальгетиков и спазмолитиков шире использовались немедикаментозные методы (рис. 5). Выявлена средней степени корреляционная связь между тактикой ведения родов и необходимостью обезболивания (G=0,41, p=0,014).
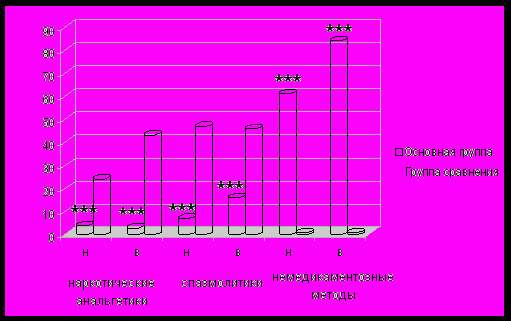
Рис. 5. Частота использования различных методов обезболивания при вертикальных родах. * - наличие статистически значимых различий относительно группы сравнения: *** - p<0,001, критерий Х2.
В связи с отсутствием возможности провести эпизиотомию или перинеотомию при вертикальных родах чаще, чем в группе сравнения, наблюдались разрывы мягких тканей родовых путей, особенно разрывы промежности (на 57%, р=0,04 в подгруппе низкого риска и на 58%, р=0,03 — в подгруппе высокого). Выявлена средняя корреляционная связь между тактикой ведения родов и частотой разрывов (G=0,72, p<0,00001). Но при оценке общего травматизма промежности с учетом хирургической травмы (эпизиотомия и перинеотомия) в контрольной группе статистически значимой разницы между контрольной и основной группами не обнаружено.
В целом, роды в вертикальном положении протекали немного быстрее, однако статистически значимых различий в продолжительности родов между группами не выявлено. В данном случае длительность родов не связана с выбранной тактикой их ведения.
Уровень кровопотери составил от 100 до 350 мл и статистически значимо не отличался в изученных подгруппах у женщин, выбравших вертикальные роды (рис. 6), однако в подгруппе высокого риска он был больше, чем в группе сравнения (на 13%, р=0,004, t-критерий Стьюдента), что может быть связано и с тактикой ведения родов (G=0,24, p=0,00004).
**
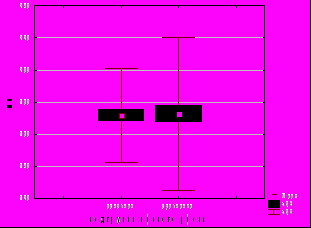

Рис. 6. Уровень кровопотери в группе вертикальных родов и группе сравнения. * - наличие статистически значимых различий: ** - p<0,01, t-критерий Стьюдента.
При анализе гематологических показателей у женщин, выбравших вертикальные роды, установлено, что количество эритроцитов в подгруппе низкого риска после родов статистически значимо не изменилось, уровень гемоглобина снизился на 3%, уровень гематокрита — на 4%. В подгруппе высокого риска уровень гемоглобина снизился более значительно (на 6%), уровень гематокрита — на 5%, количество эритроцитов — на 3%. Корреляционный анализ не выявил зависимости гематологических показателей от тактики ведения родов.
Средний рост и вес новорожденных статистически значимо не отличались в исследованных группах). Рост новорожденных подгруппы низкого риска женщин, выбравших вертикальные роды, составлял от 48 до 56 см, вес от 2697 до 4188 г, в подгруппе высокого риска эти показатели распределились от 49 до 58 см и от 3054 до 4286 г соответственно.
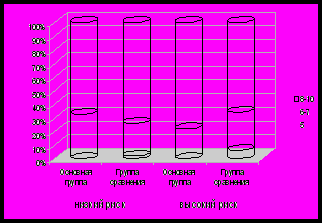
96% детей родильниц подгруппы низкого риска, выбравших вертикальные роды, и 91% — высокого риска были выписаны домой, остальные переведены в Областную детскую клиническую больницу или Городской неонатальный центр. Состояние новорожденных было лучше в группе, где женщины выбрали вертикальные роды: не наблюдалось случаев оценки по шкале Апгар менее 6, что может быть обусловлено небольшой взаимосвязью состояния детей и тактики ведения родов (G=0,31, p<0,00001) (рис. 7).
Вертикальные роды позволили сократить период пребывания женщины и новорожденного в родильном доме на 6% (р<0,00001, t-критерий Стьюдента) (рис. 8). Между тактикой ведения родов и количеством койко-дней установлена корреляционная связь средней степени (G=0,58, p=0,000001).
Таким образом, выбор родов в пользу вертикального положения роженицы позволяет снизить необходимость проведения медицинского родоусиления и использовать немедикаментозные методы обезболивания. Однако, увеличивается риск разрыва промежности, количество кровопотери у группы высокого риска.
А
Б
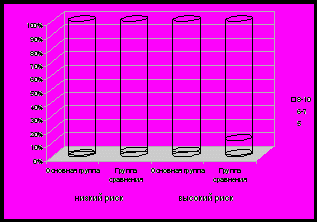
Рис. 7. Состояние новорожденных по шкале Апгар при вертикальных родах. А – на 1 минуте, Б – на 5 минуте.
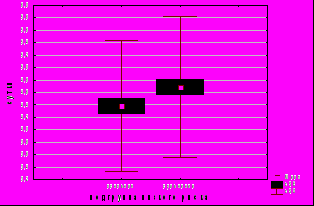
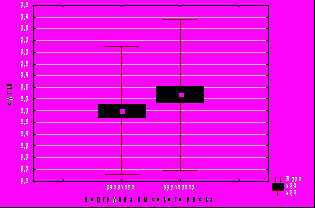
***
***
Рис. 8. Сроки пребывания родильниц после вертикальных родов и новорожденных в родильном доме. *** - наличие статистически значимых различий относительно группы сравнения, p<0,001, t-критерий Стьюдента.
Активное ведение последового периода
В связи с отсутствием статистически значимых отличий, можно утверждать, что основная и контрольная группы сопоставимы по возрасту, социальному статусу, паритету родов, наличию соматической патологии, осложнений в акушерском анамнезе и течению настоящей беременности.
Активное ведение последового периода позволило снизить частоту гипотонических кровотечений. Установлена умеренная корреляционная взаимосвязь между тактикой ведения последового периода и объемом кровопотери (G=-0,26, p=0,006) и количеством эритроцитов (G=-0,27, p=0,0002). Объем кровопотери снизился в подгруппах низкого и высокого риска на 7% (р=0,19, t-критерий Стьюдента) (рис. 9). Это позволило сохранить более высокое количество эритроцитов (на 3% в подгруппе низкого риска и на 5% (р=0,007) в подгруппе высокого риска), уровень гемоглобина (на 1 и 5% (р=0,02) соответственно), уровень гематокрита (на 19 (р=0,009) и 4% соответственно) в общем анализе крови в послеродовом периоде.
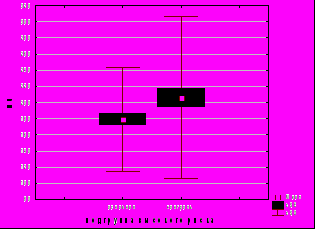
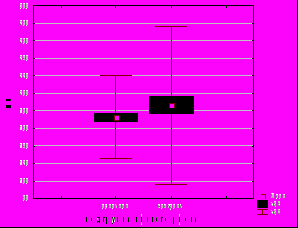
Рис. 9. Объем кровопотери при активном ведении третьего периода родов.
Активное ведение последового периода способствовало снижению необходимости ручного обследования полости матки, ручного отделения плаценты и выделения последа, опорожнению полости матки при помощи вакуум-экскохлеатора как в подгруппе низкого риска, так и в подгруппе высокого риска. В результате уменьшилась потребность в трансфузии свежезамороженной плазмы и назначении антибактериальных препаратов в послеродовом периоде (в 3,8 раз в подгруппе низкого риска, р<0,00001 и в 2 раза в подгруппе высокого риска, р=0,004).
Кроме того, активное ведение последового периода позволило снизить частоту осложнений в послеродовом периоде и сократить продолжительность пребывания пациенток в родильном доме на сутки (G=-0,36, p<0,00001) (рис. 10).
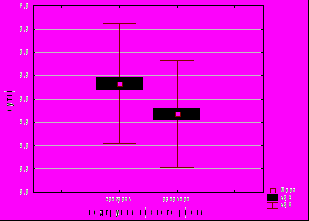
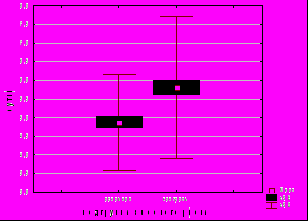
***
***
Рис. 10. Сроки пребывания родильниц, которым проводилось активное ведение последового периода, и новорожденных в родильном доме. *** - наличие статистически значимых различий относительно контрольной группы, p<0,001, t-критерий Стьюдента.
Полученные результаты позволили приступить к широкому внедрению предложенных технологий в 2008-2009 годах. Оценка эффективности внедрения проводилась по отдельным показателям работы акушерского стационара областного Перинатального центра в 2008-2009 годах в сравнении с 2001-2003 годами, когда семейно-ориентированные технологии не применялись.
Внедрение семейно-ориентированных технологий позволило снизить заболеваемость ГСИ среди родильниц в 2003-2009 годах после естественных родов с 21,3 до 5,7 случаев на 1000 родов.
Внедрение семейно-ориентированных и альтернативных технологий повлияло на количество акушерских травм промежности. Уменьшение количества эпизиотомий в родах более чем в 2 раза способствовало увеличению разрывов промежности 1 степени на 20%, но при этом общее количество акушерских травм промежности уменьшилось на 18 %.
По сравнению с 2003 годом количество ручных обследований по поводу осложнения последового периода сократилось более, чем в 5 раз. Количество кровотечений после естественных родов снизилось в 1,5 раза.
Результаты анкетирования родильниц, проведенные в родильном доме до и после внедрения семейно-ориентированных технологий показали, что удовлетворенность пациенток от проведенных родов возросла на 14 %.
выводЫ
- У рожениц, выбравших партнерские роды, реже возникала необходимость обезболивания родов (на 30%, р=0,0003 в подгруппе низкого риска и 29%, р=0,0002 в подгруппе высокого риска), реже возникали различные аномалии родовой деятельности (в 2 раза в подгруппе низкого риска, р>0,05), потребовавшие введения медикаментов (на 48%, р=0,04). Партнерские роды не повлияли на продолжительность родов, количество травм мягких тканей родовых путей, уровень кровопотери в последовом периоде.
- Вертикальные роды требуют меньшего применения медикаментозного обезболивания (на 38% в подгруппе низкого риска (р=0,04) и на 32% – в подгруппе высокого). При вертикальных родах количество разрывов промежности увеличивается, но уровень общего травматизма по сравнению с родами в традиционном положении не изменяется. Состояние новорожденных оказывается лучшим при проведении вертикальных родов.
- Активное ведение последового периода с использованием окситоцина и контрольной тракции за пуповину у беременных высокой группы риска приводит к уменьшению в 3 раза частоты осложнений в последовом и раннем послеродовом периоде. Достоверно снижается объем кровопотери в последовом периоде на 7% (р=0,19).
- Статистически значимые различия в исходах родов между группами рожениц высокого и низкого акушерского риска при проведении активного ведения последового периода и при проведении родов с участием партнера не выявлены. Отмечается увеличение (на 13%, р=0,004, t-критерий Стьюдента) кровопотери у родильниц высокой группы акушерского риска при проведении вертикальных родов, что диктует необходимость с осторожностью использовать вертикальные роды у беременных этой категории.
- Использование семейно-ориентированных технологий в родовспоможении в стационаре высокого акушерского риска привело к уменьшению послеродовых кровотечений в 1,5 раза, к снижению послеродовых инфекционных осложнений у родильниц с 21,3‰ в 2003 году до 7,6‰ в 2007 году, на 18 % уменьшило общий травматизм промежности, по результатам проведенного анкетирования повысило удовлетворенность женщин от прошедших родов на 14%.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- Использование семейно-ориентированных и альтернативных технологий целесообразно в акушерском стационаре высокого риска.
- Проведение партнерских родов возможно при создании в родильном блоке определенных условий: индивидуальных родильных залов, наличии специально подготовленного персонала.
- Во время родов необходимо предоставлять свободный выбор позиции в первом и во втором периодах родов, объясняя преимущества вертикальной позиции (снижение случаев травматизма плода, сокращение продолжительности родов). Но целесообразно с осторожностью применять вертикальную позицию родов во втором периоде у пациенток высокой группы риска по возникновению акушерских кровотечений.
- Широкое использование активного ведения последового периода, которое заключается в пережатии пуповины к концу первой минуты после рождения плода, в использовании тракции за пуповину с появлением первой последовой схватки, введением 10 ЕД окситоцина внутримышечно, целесообразно применять у рожениц в акушерском стационаре высокой степени риска.
Список работ,
опубликованных по теме диссертации
- Современные подходы к профилактике инфекционных осложнений в акушерских стационарах / Е.Б. Рудакова, В.В. Ралко, О.А. Гребенюк, О.Ф. Ковтунова // Материалы II Российского форума "Мать и дитя", Москва 18-22 сент. 2000 г. — М., 2000. — С. 500-501.
- Гребенюк О.А. Анализ работы акушерского физиологического отделения областного клинического родильного дома по травматизму мягких тканей родовых путей (ГУЗОО ОКБ) / О.А. Гребенюк, И.М. Ильиных, А.Р. Корфидова // Материалы научно-практической конференции, посвящённой 85-летию Омской областной клинической больницы. — Омск, 2005. — С. 567-568.
- Гребенюк О.А. Внедрение международного проекта «Мать и дитя» в работу акушерского физиологического отделения / О.А. Гребенюк // Материалы III съезда акушерок Омской области. — Омск, 2006. — С. 44.
- Гребенюк О.А. Активное ведение послеродового периода как метод снижения частоты осложнений в родах / О.А. Гребенюк, Е.Б. Рудакова // Актуальные вопросы акушерства, гинекологии и перинатологии в постдипломном образовании врачей: материалы межрегиональной научно-практической конференции. — Омск, 2008. — С. 28-29.
- Рудакова Е.Б. Возможности Международного проекта "Мать и дитя" в родовспомогательном стационаре высокого риска / Е.Б. Рудакова, В.В. Ралко, О.А. Гребенюк // Материалы 9-го Всероссийского научного форума "Мать и дитя". — М., 2007. — С. 633-634.
- Опыт ведения партнерских родов / О.А. Гребенюк [и др.] // Материалы 9-го Всероссийского научного форума "Мать и дитя". — М., 2007. — С. 56-57.
- Гребенюк О.А. Активное ведение послеродового периода как метод снижения частоты осложнений в родах / О.А. Гребенюк, Е.Б. Рудакова, В.В. Ралко // Материалы 10-го Всероссийского научного форума "Мать и дитя". — М., 2009. — С. 53-54.
- Гребенюк О.А. Возможности неагрессивных технологий в акушерском стационаре высокого риска / О.А. Гребенюк, Е.Б. Рудакова, В.В. Ралко // Актуальные вопросы сохранения репродуктивного здоровья женщины: материалы конференции, посвященной 50-летию кафедры акушерства и гинекологии №1 Алтайского ГМУ. – Белокуриха, 2008. – С. 40-43.
- Гребенюк О.А. Кровотечения в последовом периоде: лечение и профилактика / Е.Б. Рудакова, О.А. Гребенюк, В.В. Ралко // Лечащий врач. – 2009. – № 11. – С.20-23.
На правах рукописи
ГРЕБЕНЮК
Ольга Альбертовна
ИСПОЛЬЗОВАНИЕ СЕМЕЙНО-ОРИЕНТИРОВАННЫХ И АЛЬТЕРНАТИВНЫХ АКУШЕРСКИХ ТЕХНОЛОГИЙ
В СТАЦИОНАРЕ ВЫСОКОЙ СТЕПЕНИ РИСКА
14.01.01 – акушерство и гинекология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Подписано в печать 11.03.2010
Формат 60×84/16
Бумага офсетная
П.л. -1,0
Способ печати – оперативный
Тираж 100
Издательско-полиграфический центр ОмГМА
644043, г. Омск, ул. Ленина, 12; тел 23-05-98
Омск- 2010
