Учайкин Василий Федорович. Российский государственный медицинский университет Доктор медицинских наук, профессор Коровина Нина Алексеевна Российская академия постдиплом
| Вид материала | Диплом |
| Таб 2. Дифференциальная диагностика между заболеваниями, проявляющимися внепеченочным и внутрипеченочным холестазом у новорожден Внутрипеченочный холестаз |
- В. С. Васильев профессор кафедры инфекционных болезней с курсом детских инфекций Учреждения, 414.81kb.
- Минкина Галина Николаевна Доктор медицинских наук, профессор Ткачева Ольга Николаевна, 285.5kb.
- Машков Александр Евгеньевич Доктор медицинских наук, профессор Гельдт Вадим Георгиевич, 634.94kb.
- Гембицкая Татьяна Евгеньевна профессор доктор медицинских наук Луговская Светлана Алексеевна, 231.82kb.
- Президента Республики Беларусь», профессор, доктор медицинских наук Э. Е. Малевич;, 526.91kb.
- Сергиев Владимир Петрович Член-корреспондент рамн, доктор медицинских наук, профессор, 829.91kb.
- Уважаемые коллеги! Приглашаем Вас принять участие, 66kb.
- Профессор Токаревич, 1082.53kb.
- И. О. Походенько-Чудакова, заведующая кафедрой хирургической стоматологии Учреждения, 682.39kb.
- «Лучший преподаватель медицинского вуза», 118.51kb.
Параллельное исследование липидного состава сыворотки крови и кала у 90 детей выявило повышение всех показателей. Уровень общих липидов в среднем превышал норму в 1,5 раза, фосфолипиды были повышены в 3,2 раз, триглицериды в 2,3, свободный холестерин в 2,0 раза. У всех детей отмечалось повышение экскреции липидов с калом (общие липиды превышали норму в среднем в 8,7 раз) за счет преимущественно жирных кислот (в 20,9 раз выше нормы) и триглицеридов (в 10,3 раз выше нормы). У большинства больных (142 чел.-95%) нами отмечено повышение трансаминаз - АЛТ - 182+79 Е/л и АСТ - 227+88 Е/л. У 84 % из них отмечалось повышение активности данных ферментов спустя 1,5-2,0 недели после появления биохимических признаков холестаза. В 33% случаев умеренное повышение АЛТ, АСТ сохранялось после купирования холестаза. Следует отметить значительные колебания активности данных ферментов: АЛТ от 60 до 540 Ед/л (от 1,5 до 13,5 норм), АСТ от 70 до 550 Ед/л (от 1,8 до 13,7 норм), что вероятно обусловлено несколькими причинами. Наряду с холестазом с высокой вероятностью, возможно, предполагать непосредственное влияние лекарственных препаратов, препаратов крови и гипоксии на функциональное состояние мембран гепатоцитов. Показатели, отражающие синтетическую функцию печени, у обследованных детей оставались в пределах нормы. При УЗИ у всех детей отмечалось увеличение вертикального размера печени (64+7 мм) и повышение ее эхогенности.
Значительное разнообразие клинических и лабораторных изменений при транзиторном холестазе не позволяет выявить диагностически значимые признаки, что явилось основанием для изучения перинатальных факторов, способствующих нарушению функционального состояния печени. Установлена более высокая частота и более длительное течение синдрома холестаза у недоношенных детей и новорожденный с внутриутробной гипотрофией по сравнению с доношенными детьми. При анализе патологических состояний было выявлено, что у детей гр. 2, длительность холестаза у которых составляла более 3-х недель, длительность тяжелого состояния, пневмонии, сердечно-сосудистой недостаточности и гипербилирубинемии была достоверно больше таковой у больных гр.1 (продолжительность холестаза менее 3-х недель) (р<0,05). Установлена сильная прямая корреляция между длительностью холестаза и гестационным возрастом ребенка (r=+0,83;р<0,05). продолжительностью основного заболевания (r=+0,9;р<0,05), степенью выраженности асфиксии (r=0,78;р<0,05), анемии (r=+0,76;р<0,05), длительности гипербилирубинемии (r=0,85;р<0,05) и пневмонии (r=0,86; р<0,05). Также обнаружена зависимость длительности холестаза от количества операций заменного переливания крови (r=0,83;р<0,05) и переливаний эритроцитарной массы (r=0,78;р<0,05). При этом максимальная корреляционная зависимость длительности холестаза выявлена от суммарного количества, описанных гемотрансфузий (эритроцитарная масса + ЗПК) (r=0,92;р<0,05). Волнообразное течение холестаза и биохимического синдрома цитолиза отмечалось у 32% детей, что было обусловлено реинфекцией (нарастанием или появлением признаков локализованной или системной бактериальной инфекции) в 15% случаях, назначением гепатотоксичных препаратов в 8% и переливанием препаратов крови – в 9%. У всех детей прослеживалась тесная связь между ухудшением общего состояния, вследствие выше указанных причин и нарастанием проявлений холестаза.
При катамнестическом наблюдении детей отмечалась полная нормализация показателей функционального состояния гепатобилиарной системы, что подтверждало транзиторный характер данного нарушения.
Полученные данные позволили сделать вывод о том, что формирование транзиторного холестаза является следствием сочетанного влияния различных факторов на организм плода и новорожденного. Отличительной особенностью этого варианта холестаза служит прямая его зависимость от степени выраженности и длительности основного заболевания, а также ятрогенных факторов. Вместе с тем, транзиторный характер холестаза окончательно может быть установлен в процессе динамического наблюдения и при исключении заболеваний печени и желчных протоков.
В структуре заболеваний гепатобилиарной системы ведущее место занимает БА, ранняя диагностика которой определяет эффективность лечения. Анализ сроков поступления детей под наблюдение выявил высокий процент (44%) позднего обращения: в возрасте старше 3 месяцев жизни. В большинстве случаев направляющим диагнозом был внутриутробный (фетальный) гепатит и только 12 (23%) детей поступили с уже установленным диагнозом. Это явилось основанием для более детального изучения клинико-лабораторных особенностей у 52 детей в зависимости от возраста. Большинство наблюдаемых детей (47 человек, 90%) родились доношенными с массой тела при рождении 3229+508 г., длиной тела 50,7+2,7см., окружностью головы 34+1,4 см., окружностью груди 33,8+1,6 см. Состояние при рождении у 96% детей расценивалось как удовлетворительное. Ранний неонатальный период протекал без осложнений, лечебных процедур не проводилось, в возрасте 3-9 суток жизни все дети выписывались из родильного дома домой. Только у двух детей состояние при рождении расценивалось как среднетяжелое, оценка по шкале Апгар на 1 минуте составляла 6-7 баллов, на 5 минуте - 7-8 баллов. Тяжесть состояния была обусловлена недостаточностью мозгового кровообращения и сердечно-легочной недостаточностью на фоне СДР. У всех детей со 2-х по 7-е сутки жизни появилась желтуха. У 27 (52%) детей отмечалось развитие «светлого промежутка» в течение желтухи – уменьшение интенсивности кожных проявлений к концу 1-2 недели и затем постепенное нарастание к концу 1 месяца. Ахолия стула впервые отмечена в течение первых нескольких дней жизни у 19 детей (37%), у 33 детей (63%) данные о сроках появления обесцвеченного стула точно установить не представляется возможным. При этом следует отметить, что эквивалентом белого стула у детей, получающих искусственные смеси, являются различные оттенки серого цвета. Размеры печени при рождении (ниже реберной дуги по срединно-ключичной линии) известны у 14 детей (27%). У всех они были в пределах нормативных значений (1,0+0,5 см).
Таким образом, отличительной особенностью детей с БА в раннем неонатальном периоде от здоровых новорожденных является наличие обесцвеченного стула, появлению которого может предшествовать отхождение мекония. Другие клинические показатели в большинстве случаев не позволяют заподозрить заболевание.
У детей старше 1 недели жизни постепенно нарастала желтуха и гепатомегалия. Увеличение размеров печени по срединно-ключичной линии до 2,5 см выявлено только у 2 (20%) детей до 2-х недель жизни, тогда как у 8 детей размеры печени были в пределах нормы. В возрасте 1,0+0,5 месяцев увеличение размеров печени отмечалось у 7 (87 %) детей, в среднем до 2,9+0,8 см. из под реберной дуги, у 1 (11%) ребенка размеры были в пределах возрастной нормы. У всех детей старше 1,5 месяцев размеры печени были увеличены. Размеры печени у детей до 2-х недель жизни достоверно были меньше по сравнению с таковыми у больных старше 2 месяцев (р<0,05). У детей 1,0+0,5 месяцев увеличение печени было достоверно меньше чем у больных старше 3,0+0,5 месяцев (р<0,05). Выявлены минимальные проявления биохимического синдрома холестаза и отсутствие повышения трансаминаз у большинства детей в возрасте меньше 2 недель. В дальнейшем отмечалось нарастание данных показателей. У всех детей отмечалось повышение уровня билирубина за счет прямой фракции (в среднем О.Б – 208,3+65,3 мкМ/л П.Б. - 119,7+19,2 мкМ/л), который достоверно не отличалась в представленных группах. Активность фермента ГГТ была повышена у всех детей (рис 3.).
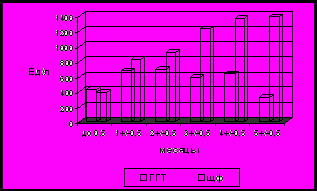
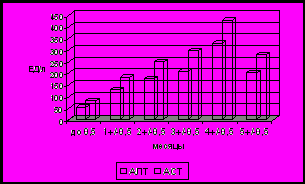
Рис.3. Активность ГГТ, ЩФ (а), АЛТ, АСТ (б) у детей с БА в зависимости от возраста.
Максимальный уровень данного фермента выявлен у больных в возрасте 1,0+0,5 и 2,0+0,5 месяцев, у которых отмечалось повышение в среднем в 13,4 и 13,7 раз выше нормы. Эти показатели достоверно отличались от таковых у пациентов до 2-х недель жизни (в среднем 2,4 нормы) и у детей старше 5,0+0,5 месяцев (в среднем 6,5 норм) (р<0,05). У детей 3,0+0,5 (в среднем 11,8 норм) и 4,0+0,5 месяцев (12,6 норм) активность данного фермента была значительно выше чем у детей до 2-х недель (р<0,05), а также выше по сравнению с детьми в возрасте 5,0+0,5 месяцев. Однако в последнем случае статистически достоверного отличия не выявлено. Активность фермента ЩФ была у всех детей до 2-х недель жизни в пределах возрастной нормы, у 20/22 исследований у детей 1,0+0,5 месяцев отмечалось повышение данного фермента, в 3/25 проб у детей 2,0+0,5 месяцев, у 20/21 детей 3,0+0,5 месяцев и у всех больных 4,0+0,5 и 5,0+0,5 месяцев жизни. Повышение холестерина и В-ЛПД было минимально выражено у детей до 2-х недель (4,6+1,5 и 4,9+0,1 соответственно), однако достоверного отличия между группами не выявлено. У большинства детей до 2-х недель жизни показатели АЛТ и АСТ были в пределах нормы (в 11/14 и в 6/14 пробах соответственно), у остальных отмечалось повышение АЛТ в 1,3 раза и АСТ в 2 раза (рис 3). В возрасте 1,0+0,5 месяцев у большинства детей отмечалось повышение АЛТ и АСТ (в 3,2 раза у 24/27, и в 4,6 раза в 26/27 соответственно). У всех детей старше 2-х месяцев данные показатели были повышены. Достоверно отличалась активность трансаминаз у детей до 2-х недель по сравнению с детьми 2,0+0,5, 3,0+0,5 и 5,0+0,5 месяцев (р<0,05) и 4,0+0,5 (р<0,001). Данные показатели у детей 1,0+0,5 месяцев были достоверно ниже чем у больных 3,0+0,5 и 4,0+0,5 месяцев (р<0,05). Максимальное повышение активности трансаминаз отмечалось у больных 5,0+0,5 месяцев и старше. Во всех возрастных группах при исследовании копрологии выявлено большое количество жирных кислот и нейтрального жира. В липидограмме кала у всех детей повышены показатели общих липидов, преимущественно за счет жирных кислот, ди- и триглицеридов в среднем в 7,5-10 раз. Достоверных отличий в уровне липидов кала нами не выявлено. Показатели, отражающие синтетическую функцию печени (альбумин, фибриноген, ХЭ, ПТИ) у всех детей до 3,5 месяцев были в пределах нормы. Впервые снижение отдельных показателей отмечено у детей 4,0+0,5 месяцев: у 2 (13%) - умеренное снижение уровня альбумина, у 6 (40%) – снижение ХЭ. В возрасте 5,0+0,5 месяцев снижение этих показателей отмечалось существенно чаще и имело более выраженные отклонения: альбумин-в 10 (53%) исследованиях, ХЭ–в 18 (97%), ПТИ у 12 (63%) детей. В 3 (16%) исследованиях отмечено снижение фибриногена.
Среди методов визуализации гепатобилиарной системы наиболее информативным мы считаем УЗИ. У 21 (40,4%) ребенка желчный пузырь натощак в типичном месте не определялся, у 31 (59,6%) пациента желчный пузырь определялся в виде «тяжа», форма и размеры которого не менялись в зависимости от приема пищи и проведения желчегонной терапии (УДХК). В случае позднего поступления больного, дополнительное диагностическое значение имеет гепатобилиарная сцинтиграфия и МРТ. Гепатобилиарная сцинтиграфия с бромизидом проведена 27 детям (52%). При данном исследовании у всех обследованных пациентов, отмечалось полное отсутствие поступления радиоизотопного вещества в кишку наряду с удовлетворительной накопительной и поглотительной функциями печени. Магнитно-резонансная томография (МРТ) выполнена 2-м больным (0,04%). Данное исследование показывало отсутствие проходимости общего желчного протока. Вместе с тем, ни один из инструментальных методов не имеет 100% специфичности. Диагноз БА может быть установлен только при сочетанной оценке клинико-лабораторных и инструментальных данных, а также при исключении других заболеваний гепатобилиарной системы.
С целью выявления особенностей клинических и лабораторных проявлений при других заболеваниях гепатобилиарной системы, проявляющихся внутрипеченочным холестазом нами проведено обследование 73 детей в течение первого месяца жизни. У всех отмечался синдром холестаза, который у 48% больных сочетался с повышением активности трансаминаз и у 14% детей выявлено снижение показателей, отражающих синтетическую функцию печени. Клинические проявления включали желтуху с зеленоватым оттенком (100%), увеличение размеров печени от 3 до 7 см (в среднем 4,0+1,2 см) ниже реберной дуги по срединно-ключичной линии и эпизоды обесцвеченного стула. Наиболее выраженное увеличение размеров печени выявлено у детей с неонатальным гепатитом (в среднем - 5,0+0,5 см) и галактоземией (в среднем 5,3+0,5 см), которое достоверно отличалось при других заболеваниях (в среднем - 3,4+0,9 см) (р<0,05). Умеренное увеличение размеров селезенки выявлено у большинства больных (42 – 57,5%), значительное увеличение (в среднем до 4,5+0,5 см) отмечалось у детей с неонатальным гепатитом, что статистически отличалось от других болезней (р<0,05). Наиболее выраженная гипербилирубинемия за счет прямой фракции выявлена при неонатальном гемохроматозе, в меньшей степени у детей с галактоземией и неонатальным гепатитом. Достоверные отличия в уровне общего и прямого билирубина обнаружены у детей с неонатальным гепатитом (О.Б. - 289,5+98,1 мкМ/л, П.Б. -129,5+57,9 мкМ/л) и болезнью Байлера (О.Б. - 167,8+34,2 мкМ/л, П.Б. - 62,3+9,6 мкМ/л) (р<0,05), неонатальным гепатитом и дефицитом а-1-АТ (О.Б. - 157,8+36,3 мкМ/л, П.Б. - 73,2+15,6 мкМ/л) (р<0,05), галактоземией (О.Б. - 299,9+108 мкМ/л, П.Б. - 149,5+58,8 мкМ/л) и болезнью Байлера(р<0,05), галактоземией и дефицитом а-1-АТ (р<0,05). Максимальное повышение активности фермента ГГТ отмечалось при неонатальном гепатите (860,4+198,0 Ед/л) и дефиците а-1-АТ (858,0+277,7 Ед/л), тогда как при других заболеваниях в неонатальном периоде данный фермент был достоверно ниже (279,2+99,0) (р<0,05). При болезни Байлера (n-15) и синдроме Цельвейгера (n-2) уровень данного показателя был в пределах нормы (19,5+2,2 Ед/л) и достоверно отличался от других болезней (р<0,001). Согласно данным литературы низкая активность ГГТ патогномонична для этих болезней. Наиболее значимое повышение холестерина отмечалось при синдроме Алажиля (6,2+1,1 мМ/л), дефиците а-1-АТ (6,26+1,6 мМ/л) и несиндромальной форме билиарной гипоплазии (6,4+0,9 мМ/л). Уровень холестерина при этих болезнях статистически отличался от данного показателя у детей с неонатальным гепатитом (3,18+0,9 мМ/л), болезни Байлера (3,1+0,4 мМ/л) и синдромом Цельвейгера (2,3+0,3 мМ/л) (р<0,05). Максимальный уровень В-ЛПД был у детей с синдромом Алажиля (5,9+0,9 мМ/л), несиндромальной формой гипоплазии внутрипеченочных желчных протоков (5,5+0,6 мМ/л) и неонатальным гепатитом (5,6+1,0 мМ/л). Вместе с тем, статистически значимых различий по сравнению с другими болезнями не выявлено.
Таким образом, нами выявлены отличительные особенности в степени выраженности холестаза, его сочетании с повышением трансаминаз и снижением показателей, отражающих синтетическую функцию печени. Следует отметить, что при некоторых болезнях свойственны патологические изменения других органов и систем, а также нарушение общего состояния больного, что облегчает дифференциальный диагноз.
Полученные результаты явились основой для создания алгоритма дифференциальной диагностики, первый этап которого включает сочетанную оценку стойкости ахолии стула и визуализации желчного пузыря при УЗИ натощак (таб 2).
Таб 2. Дифференциальная диагностика между заболеваниями, проявляющимися внепеченочным и внутрипеченочным холестазом у новорожденных детей.
Тип холестаза Показатели: | Внепеченочный холестаз | Внутрипеченочный холестаз |
| Стойкость ахолии стула | Постоянная | Непостоянная |
| Визуализация ЖП при УЗИ | Не визуализируется или определяется в виде тяжа. | Визуализируется |
