Минкина Галина Николаевна Доктор медицинских наук, профессор Ткачева Ольга Николаевна Ведущая организация: гбоу дпо российская Медицинская Академия последиплом
| Вид материала | Диплом |
- Котов Сергей Викторович доктор медицинских наук, профессор Савин Алексей Алексеевич, 547.92kb.
- Халиф Игорь Львович Доктор медицинских наук, профессор Бредихина Наталия Андреевна, 579.47kb.
- Рохлина Майя Леоновна доктор медицинских наук, профессор Игонин Андрей Леонидович доктор, 564.38kb.
- Кильдюшев Евгений Михайлович Доктор медицинских наук, профессор Гедыгушев Исхак Ахметович, 281.92kb.
- Алексеев Владимир Николаевич доктор медицинских наук, профессор Николаенко Вадим Петрович, 172.08kb.
- Кувакин Владимир Иванович Заслуженный деятель науки РФ доктор медицинских наук профессор, 361.78kb.
- Симерзин Василий Васильевич доктор медицинских наук, профессор Никитин Олег Львович, 452.7kb.
- Бахметьев Владимир Иванович Ведущая организация : Государственное общеобразовательное, 587.63kb.
- Лучкевич Владимир Станиславович Доктор медицинских наук, профессор Кочорова Лариса, 358.38kb.
- Жирков Анатолий Михайлович доктор медицинских наук профессор Симбирцев Андрей Семенович, 418.79kb.
На правах рукописи
УДК 618.11/.14-006.4
Козлова Ольга Викторовна
Течение и прогноз доброкачественных и злокачественных
новообразований органов женской репродуктивной системы
на фоне коморбидных состояний
14.01.01 – «Акушерство и гинекология» (мед. науки)
14.01.04 – «Внутренние болезни» (мед. науки)
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2011
Работа выполнена в ГБОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России и ГБОУ «Российский национальный исследовательский медицинский университет им. Н.И.Пирогова»
Минздравсоцразвития России
^ Научные руководители:
доктор медицинских наук,
профессор Хашукоева Асият Зульчифовна
Заслуженный деятель науки РФ,
доктор медицинских наук, профессор Вёрткин Аркадий Львович
Официальные оппоненты:
^ Доктор медицинских наук,
профессор Минкина Галина Николаевна
Доктор медицинских наук,
профессор Ткачева Ольга Николаевна
Ведущая организация: ГБОУ ДПО «Российская Медицинская Академия последипломного образования» Минздравсоцразвития России
Защита состоится «19» октября 2011 г. в 13 часов на заседании диссертационного совета Д 208.041.06 при ГБОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России (127473 , г. Москва, ул. Делегатская, д. 20/1)
С диссертацией можно ознакомиться в библиотеке Московского государственного медико-стоматологического университета (127206, г. Москва, ул. Вучетича, д.10 а)
Автореферат разослан «_14__»_сентября__ 2011 г.
Ученый секретарь диссертационного совета Умаханова Мадина Мусаевна
доктор медицинских наук, профессор
^ ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность исследования. Озабоченность устойчивой тенденцией роста онкологической заболеваемости во всем мире, в том числе и в России, обусловливает повышенное внимание к этой области медицины. Для реального улучшения состояния здоровья населения, необходимо повышение эффективности существующих (Президентская программа «Здоровье») и внедрение новых программ профилактики и своевременной диагностики фоновых, доброкачественных и злокачественных новообразований. Так, в странах Евросоюза, в результате внедрения в жизнь программы «Европа против рака», направленной на первичную профилактику злокачественных новообразований, смертность от этого заболевания за 10 лет снизилась на 15%.
Одной из главных причин высокой смертности при онкопатологии является несвоевременная диагностика из-за недостаточной распространенности в нашей стране скрининговых программ по раннему выявлению рака репродуктивных органов.
Недостаточное внимание врачей общей практики к ряду клинических симптомов злокачественных новообразований связано с наличием у женщин ряда соматических заболеваний, являющихся более частыми причинами смерти А.Л. Верткин, 2009. Это приводит к тому, что женщины обращаются к терапевтам, кардиологам, неврологам, которые, как правило, считают имеющиеся у пациентов симптомы проявлениями соматического заболевания или возрастной инволюции и не испытывают при этом должной онкологической настороженности. Имеются единичные исследования, анализирующие коморбидность у пациенток со злокачественными новообразованиями гениталий и свидетельствующие о широкой распространенности сопутствующей и предшествующей онкопроцессу патологии у данного контингента больных: сосудистая патология имеет место у 64,8% больных, сахарный диабет 2 типа – у 17,7%, ожирение – у 66,3% пациенток раком гениталий Баскаков В.П., 1990; Баринов В.В., 1999; Барышников А.Ю., 2002, Попова Т.Н., 2002.
Таким образом, масштаб и характер проблем, связанных с онкологическими заболеваниями органов репродуктивной системы у женщин, диктуют необходимость более пристального внимания к организационно-методологическим аспектам оказания лечебной помощи женщинам с предшествующей и сопутствующей соматической патологией. Для решения этих вопросов требуется междисциплинарный подход, разработка которого и стала предметом настоящего исследования.
^ ЦЕЛЬ ИССЛЕДОВАНИЯ
Повышение информированности женщин и врачей общей практики о ранней диагностике больных доброкачественными и злокачественными новообразованиями гениталий на фоне коморбидной патологии.
^ ЗАДАЧИ ИССЛЕДОВАНИЯ
- Оценить частоту и характер доброкачественных заболеваний женских половых органов среди госпитализированных в экстренном порядке женщин с соматической патологией.
- Изучить нозологическую и синдромальную коморбидность у пациенток раком женских половых органов, поступающих в многопрофильный стационар по поводу обострения соматических заболеваний.
- Провести анализ частоты выявления злокачественных новообразований женских гениталий при проведении аутопсии в случае летального исхода, не связанного с прогрессированием опухолевого процесса, в соматическом стационаре.
- Изучить полноту, регулярность и эффективность профилактических осмотров женщин в женских консультациях по результатам анкетирования.
- Оценить информированность женщин и врачей общей практики о ранней диагностике и профилактике доброкачественных и злокачественных новообразований гениталий.
^ НАУЧНАЯ НОВИЗНА
Впервые проведен анализ влияния коморбидного фона на течение и прогноз доброкачественных и злокачественных новообразований гениталий.
Изучены причины смерти больных с доброкачественными и злокачественными новообразованиями гениталий в терапевтическом стационаре.
Впервые разработана анкета-опросник для выяснения информированности женщин и врачей общей практики по вопросам ранней диагностики и профилактики доброкачественных и злокачественных новообразований гениталий.
Впервые, с помощью корреляционного анализа установлено, что основной причиной смерти почти 33% женщин, поступающих в многопрофильный стационар по экстренным показаниям, являются злокачественные новобразования. При этом доля злокачественных опухолей органов женской репродуктивной системы (рак яичников, тела и шейки матки) составляет 16,7% случаев.
Впервые установлено, что прижизненная диагностика рака гениталий у больных, находящихся в общесоматических отделениях стационара, составляет 81,5%, в остальных случаях (18,5%) диагноз злокачественных новообразований в женских половых органов впервые устанавливается при аутопсии.
^ ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ
Высокая частота встречаемости злокачественных новообразований гениталий у больных с широким спектром коморбидной патологии требует более тщательного информирования как самих женщин, так и врачей общей практики, о необходимости регулярных осмотров гинекологом, подробном сборе акушерско-гинекологического анамнеза, периодическом проведении кольпоскопии, цитологического исследования мазков, выполнения ультразвукового исследования органов малого таза, а также других специальных методов обследования.
^ ОСНОВНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
- Доброкачественные и злокачественные новообразования женских половых органов часто впервые диагностируются в общесоматическом стационаре, куда пациентки госпитализируются по поводу обострения коморбидной патологии.
- Основной причиной смерти почти 33% женщин, поступающих в многопрофильный стационар по экстренным показаниям, являются злокачественные новообразования. При этом доля злокачественных опухолей гениталий (рак яичников, тела и шейки матки) составляет 16,7%.
- С целью повышения прижизненной выявлямости злокачественных опухолей гениталий всем женщинам, госпитализированным в стационар по экстренным показаниям должны проводиться ультразвуковое исследование органов малого таза с последующей консультацией гинеколога.
- Успех ранней диагностики и профилактики генитального рака во многом зависит от информированности женского населения и врачей общей практики, о необходимости строгого соблюдения регулярности осмотров гинекологом и проведения специальных методов исследования.
^ ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ
Результаты диссертационного исследования внедрены в практику работы клинических подразделений ГКБ №50 Департамента здравоохранения г. Москвы, медицинском холдинге «Андреевские больницы - Неболит», а также используются в учебном процессе студентов, интернов, ординаторов и курсантов ФПДО на кафедре клинической фармакологии, фармакотерапии и скорой медицинской помощи МГМСУ и кафедрe акушерства и гинекологии лечебного факультета ГБОУ РНИМУ им. Н.И. Пирогова.
АПРОБАЦИЯ
Основные положения работы представлены на XVI Национальном конгрессе «Человек и лекарство» (Москва, 2009) и IV Национальном конгрессе терапевтов (Москва, 2009).
Апробация диссертации состоялась на объединенной научно-практической конференции сотрудников кафедры клинической фармакологии, фармакотерапии и скорой медицинской помощи МГМСУ, кафедры акушерства и гинекологии лечебного факультета ГБОУ РНИМУ им. Н.И. Пирогова, медицинского холдинга «Андреевские больницы - Неболит» и сотрудников городской клинической больницы №50 г. Москвы 04 мая 2011 года, протокол № 29.
ПУБЛИКАЦИИ
Основные положения диссертации отражены в 5 работах, изданных в журналах, рекомендованных ВАК Минобразования и науки РФ для публикации материалов диссертационных исследований.
^ ОБЪЕМ И СТРУКТУРА ДИССЕРТАЦИИ
Диссертация изложена на 117 страницах компьютерного текста, состоит из введения, обзора литературы, материалов и методов исследования, полученных результатов и их обсуждения, заключения, выводов, практических рекомендаций. Библиографический указатель содержит 118 отечественных и 131 зарубежных источника. Работа иллюстрирована 8 таблицами и 16 рисунками.
^ МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Данная работа состояла из ретроспективного и проспективного исследования. В соответствии с целью исследования и для решения поставленных задач нами были обобщены данные ретроспективного анализа результатов патологоанатомических вскрытий, проведенных за период с 2007 по 2010 гг. в 2-х прозектурах многопрофильных стационаров города Москвы.
Ретроспективная клинико-морфологическая часть исследования включала анализ историй болезни и протоколы аутопсий пациенток с наличием коморбидной и гинекологической патологии, включая доброкачественные и злокачественные новообразования яичников, шейки и тела матки.
За анализируемый период число умерших в отделениях терапевтического профиля (общетерапевтические, кардиологические, неврологические, гастроэнтерологические), а также в отделениях интенсивной терапии от различных заболеваний внутренних органов составило 5107 (4,5% от всех поступивших за этот период). В 4546 случаях (89,4%) летальных исходов были выполнены аутопсии. Среди всех аутопсий было 2472 протокола аутопсии и историй болезни пациентов женского пола, которые и были проанализированы.
Для анализа данных историй болезни пациенток с новообразованиями женской половой сферы нами был разработан протокол, включавший следующие пункты:
- Анамнестические данные
- Прижизненная диагностика новообразований гениталий
- Расхождение патологоанатомического и клинического диагнозов
- Наличие сопутствующей патологии
- Наличие осложнений основного заболевания
- Причины летального исхода больных с доброкачественными и злокачественными опухолями женских половых органов
- Характеристика коморбидного фона больных с новообразованиями гениталий.
Проспективная часть исследования состояла из анкетирования двух подгрупп женщин. Первая подгруппа включала 350 пациенток без медицинского образования, а вторая – 162 женщины-врача с целью выяснения их осведомленности в отношении методов диагностики и профилактики злокачественных новообразований органов женской репродуктивной системы.
Всем респонденткам предлагалось ответить на 30 вопросов специально разработанной нами анкеты.
Наиболее значимые вопросы анкеты:
- С какой регулярностью Вы посещаете гинеколога?
- В каком случае Вы посещаете гинеколога?
- Куда Вы обращаетесь за консультацией гинекологом?
- Лежали ли Вы когда-либо в стационаре?
- Как часто Вам проводилась кольпоскопия?
- Как часто Вы сдаете мазки на онкоцитологию?
- Как часто Вы сдаете анализы на вирус папилломы человека?
- Как часто Вы сдаете анализы крови на онкомаркеры?
- Как часто Вы проводите УЗИ органов малого таза?
Общие вопросы предназначались для оценки регулярности, кратности и цели посещения гинеколога, а также выявления у включенных в исследование женщин, наиболее часто встречающихся гинекологических заболеваний (воспалительные заболевания органов малого таза, миома матки, эндометриоз, опухоли яичника и др.). Кроме того, данный опросник способствовал выявлению у респонденток сопутствующих заболеваний и особенностей их фармакотерапии, а также наличия предшествующего стационарного лечения в связи с данной соматической патологией.
Специализированные гинекологические вопросы предназначались для выявления истинной частоты проведения в анамнезе методов, эффективных в отношении ранней диагностики и своевременной профилактики доброкачественных и злокачественных новообразований женских репродуктивных органов (кольпоскопия, мазки на онкоцитологию, анализ на вирус папилломы человека, анализ на онкомаркеры, ультразвуковое исследование органов малого таза).
Разработанная анкета позволила также сравнить соответствие нормативов Министерства здравоохранения и социального развитиям РФ и рекомендаций ВОЗ в отношении кратности профилактических осмотров гинекологом с реальной частотой визитов женщин к данному специалисту.
Протокол исследования, процедуры и образец информированного согласия были рассмотрены и одобрены этическим комитетом при МГМСУ.
Дизайн исследования и группы больных представлены на рисунке 1.
На аутопсии рак шейки матки диагностировался при выявлении опухоли, поражающей шейку матки, и подтверждался данными морфологического исследования. Определялась также распространенность злокачественного процесса с целью его наболее адекватного стадирования, а кроме того, локализация и характер метастазирования.
Рисунок 1. Дизайн исследования и группы обследованных.
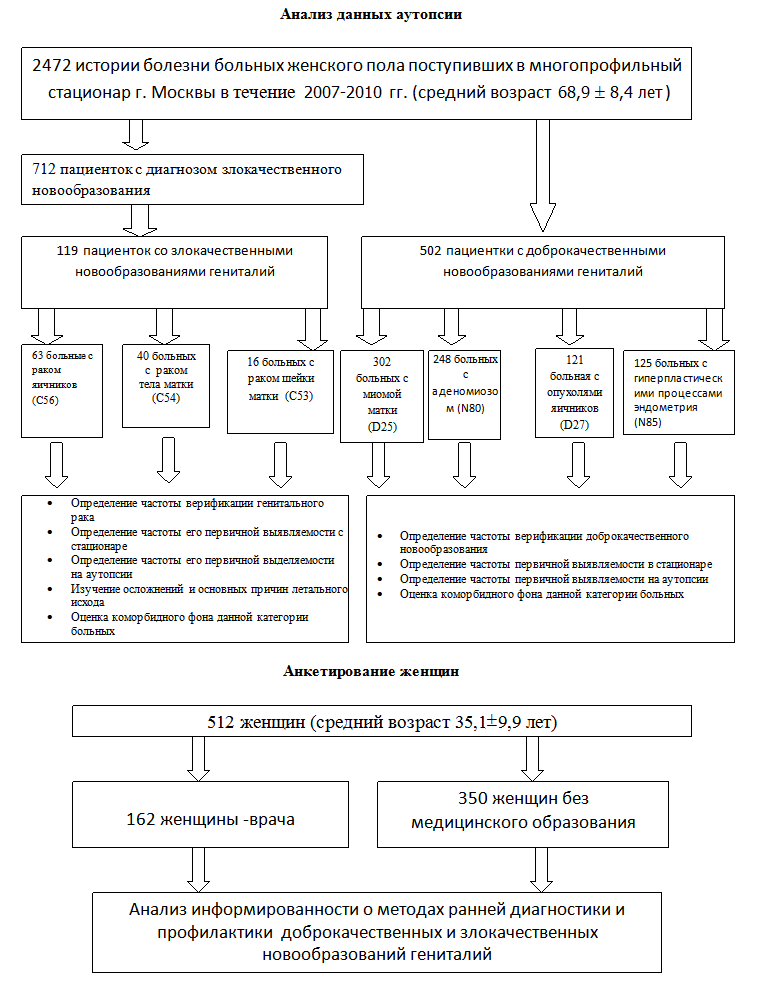
Диагноз рака тела матки устанавливался при обнаружении опухоли матки, существующей локально на ограниченном участке слизистой, либо поражающей все слои матки и имеющей распространение на соседние органы и поражающей лимфоузлы малого таза. Окончательная верификация диагноза проводилась на основании данных гистологического исследования.
Рак яичников выявлялся на основании широкого спектра макроскопических изменений и гистологических форм новообразований этого органа, наиболее частой из которых, являлись изменения яичника по типу «цветной капусты». Морфологической диагностике подвергались также большой сальник, региональные лимфоузлы и метастатические очаги.
Доброкачественные гинекологические заболевания были выявлены как по данным анамнеза, при обследовании в общесоматическом стационаре, так и явились находкой при проведении аутопсии. Среди них были зафиксированы доброкачественная патология матки (миома матки с различной локализацией миоматозных узлов и аденомиоз) и доброкачественные опухоли яичников (серозные и муцинозные цистаденомы, текомы и фибромы). Все данные макроскопических изменений указанных органов были подтвержденны результатами морфологического исследования.
Статистическая обработка данных проводилась при помощи компьютерной программы STATISTICA 6.0 (StatSoft Ink. USA). Результаты обрабатывались параметрическими и непараметрическими методами с использованием дисперсионного анализа, критерия Стьюдента, критерия Манна-Уитни, метода множественных сравнений с учетом поправки Бонферрони, анализа зависимостей с применением коэффициентов корреляции Пирсона и Спирмена. При сравнении вариационных рядов учитывались достоверные различия – р<0,05.
^ РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Средний возраст больных, включенных в исследование, на момент смерти составил 68,9±8,4 лет.
Согласно результатам аутопсии основной причиной смерти были в 712 (28,8%) случаях злокачественные новообразования, в 586 (23,7%) – острая цереброваскулярная патология (ишемический и геморрагический инсульт, декомпенсация сосудистой энцефалопатии), в 511 (20,7%) – кардиоваскулярные заболевания, в 304 (12,3%) – хроническая обструктивная болезнь легких, в 240 (9,7%) – декомпенсация алкогольной поливисцеропатии и другие причины в 119 (4,8%) наблюдениях.
Наиболее частыми осложнениями основной соматической патологии явились хроническая почечная недостаточность различной степени тяжести у 1540 (62,3%) больных, тромбоэмболия лёгочной артерии и её ветвей – у 1114 (45,1%), отек легких – у 899 (36,4%), нарушение архитектоники головного мозга – у 774 (31,3%), пневмония – у 561 (22,7%), эрозивно-язвенное поражение слизистой оболочки желудочно-кишечного тракта с желудочно-кишечным кровотечением – у 455 (18,4%) и нарушения ритма сердца – у 354 (14,3%) пациенток.
При этом у 1829 (73,9%) умерших женщин при жизни была диагностирована артериальная гипертензия различной степени и стадии, у 1187 (48,0%) – ишемическая болезнь сердца, у 569 (23,0%) – сахарный диабет 2 типа. Кроме того, у 1334 (53,9%) женщин имелась группа инвалидности по основному заболеванию. Необходимо отметить, что в 87,9% наблюдений у одной и той же пациентки в анамнезе были одновременно 3 и более соматических заболевания.
Из группы больных, основными причинами смерти которых по результатам аутопсии была различная соматическая патология нами была проанализирована частота встречаемости доброкачественной гинекологической патологии (502 наблюдения) как установленной прижизненно, так и явившейся находкой при проведении аутопсии (рис.2).
Нами установлено, что в 294 (58,6%) из них отмечалось одновременно сочетание 2 и более гинекологических заболеваний. Полученные нами данные свидетельствуют о высокой частоте постлетальной диагностики доброкачественных заболеваний гениталий у женщин, умерших от заболеваний терапевтического профиля. Нами в 302 (60,2%) наблюдениях выявлена лейомиома матки, преимущественно с интрамурально-субсерозным расположением узлов, в большинстве случаев имевших множественный характер, а в 10 (3,3%) – обнаружены субмукозные миоматозные узлы, локализация которых, несомненно, сопровождалась при жизни пациенток клиническим симптомами (мено- и менометроррагии).
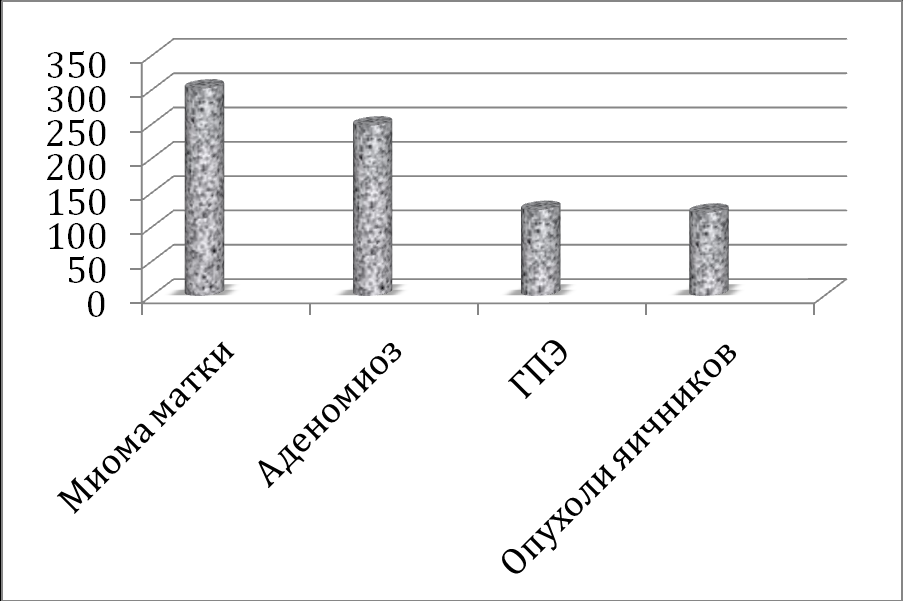
Рисунок 2. Частота встречаемости доброкачественных гинекологических заболеваниий у пациенток с коморбидной патологией.
Известно, что среди ассоциаций доброкачественной гинекологической патологии наиболее часто отмечается сочетание миомы матки с аденомиозом. Так, в нашем исследовании, аденомиоз был диагностирован при проведении аутопсии у 248 (49,4%) пациенток, который сочетался с миомой матки в 122 (49,1%) наблюдениях.
Фоновые и предраковые заболевания эндометрия являются популяционно весьма распространенной патологией женской репродуктивной системы, особенно в пре- и постменопаузе. Гиперпластические процессы эндометрия были диагностированы в 125 (24,9%) наблюдениях, из них, ассоциированных с миомой матки – в 115 (92,0%). При анализе структуры морфологических изменений слизистой тела матки были с наибольшей частотой выявлены полипы эндометрия – в 76 (60,8%) случаях, простая гиперплазия без атипии – в 37 (29,6%) и сложная гиперплазия без атипии – в 8 (6,4%) наблюдениях. Атипическая гиперплазия эндометрия была диагностирована у 4 (3,2%) больных.
Из 125 больных с гиперпластическими процессами эндометрия прижизненная диагностика была проведена лишь в 34,8% наблюдений, в то время как аутопсия позволила установить диагноз в 65,2% случаев. Но и у тех женщин, у которых диагноз поставлен при жизни, только в 28,3% случаев проводилось соответствующее гормональное лечение, которое оказалось неэффективным и у них через 2-3,5 года возник рецидив, верифицированный при аутопсии. Почти у двух третей больных при жизни имелись клинические проявления патологии слизистой матки в виде менометроррагий, приводящих к вторичной железодефицитной анемии.
Синхронное развитие доброкачественных патологических процессов в женской репродуктивной системе у пациенток пре- и постменопаузального периода обусловлено общими закономерностями этиологии и патогенеза пролиферативных заболеваний женских гениталий, что диктует необходимость целенаправленного поиска сочетанной патологии тела матки и яичников. Нами доброкачественные опухоли и опухолевидные образования яичников диагностированы в 121 (24,1%) наблюдении, из них серозные и муцинозные цистоаденомы – в 91 (75,2%) и в 20 (16,5%) наблюдениях соответственно. Пограничные (низкой степени злокачественности) эпителиальные опухоли выявлены на аутопсии в 4 (3,3%) наблюдениях, что не может не настораживать, учитывая их высокий потенциал к малигнизации. Фибромы и текомы яичников были выявлены нами в 4 (3,3%) и 2 (1,7%) наблюдениях соответственно.
Таким образом, представленный нами ретроспективный анализ о частоте встречаемости гинекологической патологии у пациенток терапевтического стационара дает основание полагать, что в структуре доброкачественной заболеваемости органов женской репродуктивной системы, как правило, определяется ассоциация различных локализаций пролиферативных процессов женских гениталий, обусловленная общими закономерностями этиологии и патогенеза пролиферативных заболеваний женских гениталий в пре- и постменопаузальном периоде.
Особый интерес представляет собой исследование частоты прижизненной диагностики доброкачественной гинекологической патологии у пациенток терапевтического стационара. Полученные нами данные показали, что наибольшая частота прижизненной диагностики (84,8%) имела место при миоме матки, что в ряде случаев обусловлено анамнестическим характером данной патологии. В то же время, опухоли яичников входят в категорию крайне низкой частоты прижизненной диагностики (24,8%), что свидетельствует о явно недостаточной онкологической настороженности врачей-гинекологов женских консультаций, игнорировании ими алгоритма диагностики заболеваний женской половой сферы.
Данные исследования убедительно указывают на необходимость проведения ультразвукового исследования органов малого таза при экстренной госпитализации женщин с соматической патологией, позволяющее в большинстве случаев прижизненно диагностировать имеющуюся гинекологическую патологию.
Весьма часто у пациенток с коморбидной патологией имелись признаки гиперэстрогении, клинически проявляющиеся гиперпластическими процессами эндометрия, миомой матки и аденомиозом, что свидетельствовало о высокой частоте эндокринопатий, играющих роль гормонально-метаболических кофакторов не только в патогенезе фоновых и предраковых заболеваний тела матки, а также опухолей яичников, но и в развитии соматических заболеваний, зачастую протекающих на фоне значительного превышения веса и сахарного диабета 2 типа.
Таким образом, в большинстве случаев пролиферативные заболевания женских половых органов были ассоциированы с изменением гормонально-метаболических процессов в организме женщины, что отражалось на частоте встречаемости обусловленных этими состояниями экстрагенитальных соматических заболеваний.
Нами были проанализированы причины госпитальной летальности от злокачественных новообразований у 712 (28,8%) пациенток (рис. 3), из них у 119 (4,8%) установлен рак репродуктивных органов (рис. 4), в том числе в 63 (52,9%) – рак яичников, в 40 (33,6%) – рак эндометрия, в 16 (13,5%) – рак шейки матки. Средний возраст больных раком яичников составил 67,6±9,2 лет, раком тела матки – 69,7±8,6 лет и раком шейки матки – 66,5±5,5 лет.
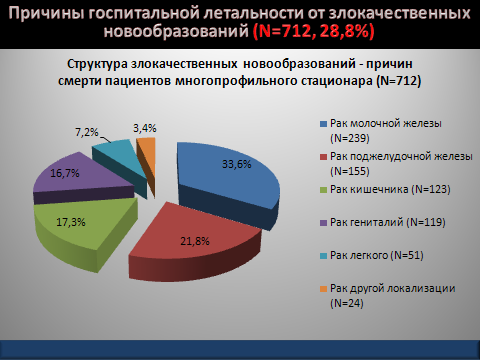
Рисунок 3. Структура злокачественных новообразований – причин смерти пациентов многопрофильного стационара (n=712).
Как показали наши исследования, 61 (52,3%) пациентка поступила в терапевтические и реанимационные отделения в экстренном порядке по поводу декомпенсации основной соматической патологии, а 58 (47,7%) – с генерализацией онкологического процесса, выраженной опухолевой интоксикацией и декомпенсацией соматической патологии. Нами установлено, что клинический диагноз рака яичников при жизни был установлен в 57 из 63 наблюдений (90,5%), рака тела матки – в 28 из 40 (70,0%), рака шейки матки – в 12 из 16 (75,1%).
В то же время нами установлено, что в 39 наблюдениях из 119 диагноз злокачественного новообразования гениталий был впервые выставлен в стационаре после дообследования; в том числе впервые в жизни рак яичников диагностирован в 23 (36,5%) наблюдениях, рак тела матки – в 14 (35,1%), рак шейки матки – в 2 (12,5%).
Необходимо отметить, что клинический диагноз рака установлен 17 (14,3%) больным после консультации гинекологом, 19 (15,9%) – как случайная находка после проведения ультразвукового исследования органов малого таза и брюшной полости и 3 – при лапаротомии. Полученные нами данные позволяют сделать вывод, что всем пациенткам, поступающим в стационар по экстренным показаниям по поводу соматической патологии, необходимо проводить УЗИ не только органов брюшной полости, но и органов малого таза с последующей консультацией гинеколога.
У 97 (81,5%) женщин диагноз генитального рака был установлен по данным анамнеза, результатов влагалищного исследования, исследования при помощи зеркал, кольпоскопии, цитологии мазков с поверхности шейки матки и из цервикального канала, результатов гистологического исследования соскобов эндометрия и эндоцервикса, УЗИ органов малого таза. Следует учесть, что нередко провести должное и полное обследование этих пациентов было невозможно из-за крайне тяжелого состояния больных на момент госпитализации и недостатка времени, так как летальных исход наступал в первые сутки пребывания в стационаре.
58 пациенткам (48,7%) диагноз рака женских половых органов был установлен ранее в стационаре, подтвержден морфологически, из них 38 (65,5%) больным проводилось оперативное лечение в комбинации с лучевой или химиотерапией, в 15 (25,8%) случаях лучевая или химиотерапия, в 5 (22%) наблюдениях – симптоматическое лечение. Невозможность проведения радикального лечения у данных пациенток была обусловлена как сопутствующей выраженной экстрагенитальной патологией, лимитирующей возможности хирургического вмешательства, так и поздним обращением к онкогинекологу, ввиду отсутствия у пациентки онкологической настороженности при наличии клинических симптомов.
Таким образом, прижизненная диагностика злокачественных новообразований органов женской репродуктивной системы у больных, находившихся в отделениях терапевтического профиля стационара составляет 81,5%, в том числе впервые в жизни – 32,8% наблюдений, в 22 (18,5%) – рак диагностирован на секции.
Чаще всего (в 80,6% случаев) летальный исход при злокачественных новообразованиях органов женской репродуктивной системы наступал на фоне выраженной опухолевой интоксикации: при раке яичников, тела матки и шейки матки – у 52 (82,5%), у 32 (80%) и у 12 (75%) женщин соответственно. Почти у одной пятой больных (19,4%) причиной смерти явились конкурирующие заболевания в сочетании с раком гениталий, наиболее значимые из которых – инфаркт миокарда (ИМ), тромбоэмболия легочной артерии и ее ветвей (ТЭЛА), дыхательная недостаточность (ДН), перитонит.
Из 63 умерших больных с диагнозом рака яичников, IV стадия заболевания имела место в 58 (92,1%) случаях, а III стадия – в 5 (7,9%) случаях. Как было установлено на секции, из 40 больных с диагнозом рака тела матки, IV стадия заболевания выявлена в 32 (80,0%), а III стадия – у 6 (15,0%) женщин. Из 16 пациенток с верифицированным диагнозом рака шейки матки IV стадию заболевания имели 14 (87,5%) больных, в то время как III стадия установлена в 2 наблюдениях, что составило 12,5%
О тяжести состояния госпитализированных больных свидетельствует краткое время пребывания в стационаре до фатального исхода: средняя продолжительность пребывания в стационаре у больных раком яичников составила 6,3±3,1 койко-дня, при раке тела матки – 8,4±4,4, при раке шейки матки – 12,1±3,6 койко-дня.
Таким образом, при экстренной госпитализации по поводу усугубления предшествующей и сопутствующей патологии пациентки терапевтического стационара погибли от запущенных форм рака гениталий, что свидетельствует о низком уровне реализации программ по ранней диагностике и профилактике рака и разобщенности врачей разных специальностей.
Недостаток времени для комплексного обследования, тяжесть общего состояния женщин с онкопатологией гениталий не могли не сказаться на частоте расхождения клинического и патоморфологического диагнозов. Расхождения диагноза по патоморфологическому заключению верифицированы в 23 случаях (19,3%) из 119. Из них в 12 случаях расхождения диагнозов по 1 категории имели место при досуточной летальности и были вполне объяснимы объективными трудностями исследования (тяжесть состояния больного, кратковременность пребывания в стационаре).
Вместе с тем, расхождение диагноза по 2 категории в 9 случаях посмертной диагностики и среднем пребывании в стационаре –10,3 дня свидетельствуют о недостаточном обследовании больного в терапевтическом стационаре, отсутствии онконастороженности у врачей общей практики. Так, у больных раком яичников, раком тела и шейки матки гипертоническая болезнь, которая неправильно трактовалась в качестве основного заболевания, встречалась в 58,2%, 54,0% и 64,1% наблюдений соответственно, ИБС - в 48,3%, в 68,2% и в 53,6% соответственно, сахарный диабет 2 типа - в 19,4%, 23,7% и 21,3% соответственно, а ожирение в 10,5%, в 19,3% и в 16,8% случаев соответственно.
Все пациентки амбулаторно неоднократно посещали терапевта в связи с основным соматическим заболеванием, 98 (82,3%) больных имели инвалидность по соматической патологии, ежегодно проходили МСЭК, но при этом врачами общей практики явные клинические симптомы гинекологического рака 3-4 стадии были пропущены.
Таким образом, на основании полученных нами данных, можно считать, что к основополагающим причинным факторам неудовлетворительной своевременной выявляемости доброкачественных и злокачественных новообразований женских половых органов, бесспорно, следует отнести не только низкую информированность населения и медработников о существующих современных методах общей и индивидуальной профилактики (вакцинации), но и недооценку, а зачастую, и неправильную трактовку врачами общей практики уже имеющихся в момент госпитализации клинических симптомов злокачественных новообразований. Чаще всего эти ошибки связаны с наличием у женщин сопутствующих соматических заболеваний, которые могут стать причиной летального исхода.
Задачами нашего исследования были изучение полноты, регулярности и эффективности профилактических осмотров женщин в женских консультациях по результатам анкетирования, а также оценка информированности женщин и врачей общей практики о ранней диагностике и профилактике новообразований органов женской репродуктивной системы.
В данной части исследования приняли участие 162 врача общей практики женского пола, средний возраст которых составил 35,1±9,9 лет, а также 350 женщин без медицинского образования (средний возраст 40,5±6,3 лет). Всем респонденткам предлагалось ответить на 30 вопросов специально разработанной нами анкеты.
При оценке посещаемости гинеколога нами установлено, что только 169 (33,1%) респондентов, в том числе 54 (33,3%) женщин-врачей и 115 (32,9%) женщин без медицинского образования, посещают гинеколога не реже 2 раз в год. Полученные данные свидетельствуют о том, что все женщины, независимо от профессиональной принадлежности, недопустимо редко посещают гинеколога. Вопиющим следует считать факт, что женщины без медицинского образования, посещают гинеколога все же чаще, чем респонденты-медики женского пола (р=0,348).
Целью регулярного посещения гинеколога женщины считают профилактику (73,2%) (р=0,045). Нарушения менструального цикла было наиболее частой причиной посещения врача-гинеколога в обеих группах – 85 (16,6%) женщин, в том числе 28 (17,3%) женщин-врачей и 57 (16,3%) женщин без медицинского образования (р=0,435).
Утвердительно о наличии у них гинекологических заболеваний ответили 490 респондентов, среди них врачи составили 162 (33,1%), среди пациентов – 328 (66,9%).
Наиболее часто встречающимися гинекологическими заболеваниями у респонденток были: хронический воспалительный процесс (сальпингоофорит, кольпит, цервицит), выявленный у 80 (16,3%) женщин, в том числе у 21 (13,1%) женщины-врача и у 59 (18,1%) женщин без медицинского образования (p=0,098); миома матки – у 83 (16,9%), из них у 28 (17,3%) и 55 (16,8%) соответственно, (p=0,490), а также эндометриоз – у 45 (9,2%) женщин: у 15 (9,3%) и у 30 (9,1%) соответственно (p=0,544) и кисты яичников – у 47 (9,7%) женщин: у 18 (11,1%) и у 29 (8,9%) соответственно, (p=0,177). Изменения на шейке матки (эктопия, лейкоплакия, эктропион, дисплазия, рубцовая деформация) имелись у 65 (29,1%) врачей и 126 (25,1%) женщин без медицинского образования. Среди респонденток преобладали наблюдения с отсутствием изменений на шейке матки (р=0,024).
Нами установлено, что 85,5% респондентов информированы о том, какие анализы сдают при посещении гинеколога, в то же время преобладали лица, не информированные о том, какие анализы и зачем у них берут (р=0,013).
По данным опроса, кольпоскопия два раза в год была выполнена только 53 (10,4%) женщинам, в том числе 12 (7,4%) врачам и 41 (11,7%) – женщинам без медицинского образования. Один раз в год кольпоскопия выполнялась 141 (27,5%) женщине, 44 (27,2%) и 97 (27,7%) соответственно; 1 раз в 2 года - 41 (8,0%), 14 (8,6%) и 27 (7,7%); 1 раз в 5-10 лет и реже - 96 (18,8%), 47 (29,0%) и 49 (14,0%). При этом 174 (34,0%) женщинам, в том числе 45 (27,8%) женщинам-врачам и 129 (36,9%) женщинам без медицинского образования кольпоскопия не проводилась вообще (p=0,001).
Аналогичные данные были получены в отношении частоты проведения цитологического исследования мазков с поверхности шейки матки и из цервикального канала. Так, цитологическое исследование мазков один раз в год проводилось 180 (35,2%) женщинам, 57 (35,2%) из которых были врачами и 123 (35,1%) – не имели медицинского образования.
При этом 72 (14,1%) женщинам, из них 26 (16,0%) женщинам-врачам и 46 (13,1%) женщинам без медицинского образования, цитологическое исследование не проводилась никогда в жизни, а 36 (7,0%) женщин – 12 (7,4%) врачей и 24 (6,9%) женщины без медицинского образования не знают о необходимости и значимости данной диагностической процедуры (p=0,047). Полученные нами данные свидетельствует не только о существующей в нашей стране медицинской безграмотности, но и о формальном и малоэффективном осмотре женщин врачами-гинекологами.
Информированы о папилломавирусах человека 67,2% (344) респондентов, из них только 126 (24,6%) врачей и 218 (42,6%) пациентов. Наиболее информированными о папилломавирусной инфекции оказались женщины без медицинского образования (р=0,001). При этом анализ на вирус папилломы человека сдавали когда-либо 40,1% (205) респондентов, из них 63 (12,4%) женщин-врачей и 27,7% (142) женщин без медицинского образования.
Информированы о существовании вакцины против папилломавирусной инфекции 196 (38,3%) анкетируемых, соответственно 76 (14,8%) женщин с медицинским образованием и 120 (23,4%) – без медицинского образования.
Среди опрошенных значимо больше было лиц, не информированных о существовании вакцины против вируса папилломы человека (р=0,001).
Периодичность проведения ультразвукового исследования органов малого таза представлена следующим образом: только 35,5% (182) респондента обследовались ежегодно, из них 11,7% (60) врачей общей практики и 23,8% (122) женщин без медицинского образования; один раз в два года - 4,7% (24) и 9,4% (48) соответственно; нерегулярно – 12,5% (64) и 21,1%(108) соответственно.
При этом по существующему приказу №50 от 10.02.2003 года при всех гинекологических заболеваниях в стандарты обследования включены исследования при помощи зеркал, кольпоскопия, влагалищное исследование и цитология мазков (PAP-тест).
Кратность посещения гинеколога пациенток с хроническими гинекологическими заболеваниями должна быть чаще, чем с профилактической целью. Однако, даже у тех пациенток, которые посещают гинеколога с профилактической целью регулярность проведения кольпоскопии, взятие мазков на цитологическое исследование, ультразвуковое исследование органов малого таза составляют соответственно 37,9%, 35,2%, 35,5%.
ВЫВОДЫ
- Среди женщин, поступивших в экстренном порядке в соматический стационар, сочетанная доброкачественная и злокачественная патология женских гениталий при жизни диагностирована только в трети случаев, хотя эти заболевания протекают на фоне выраженных гормонально-метаболических процессов, усугубляющих течение соматических заболеваний.
- При экстренной госпитализации в соматический стационар опухолевые поражения женских гениталий часто маскируются более выраженной в этот момент симптоматикой терапевтического плана. Так, у больных раком яичников, раком тела и шейки матки в первую очередь диагностируются в 58,7% случаев гипертоническая болезнь, в 56,3% случаев имеется ишемическая болезнь сердца, в 21% наблюдений - сахарный диабет 2 типа, а в 15% случаев - ожирение различной степени тяжести. Все это требует более тщательного изучения анамнеза
и обязательного проведения осмотра гинеколога во избежание пропуска онкопатологии у этого тяжелого контингента больных.
- Прижизненная диагностика злокачественных новообразований женской репродуктивной системы у больных, находившихся в терапевтических и реанимационных отделениях стационара по поводу декомпенсации основной соматической патологии, составляет 81,5%. Однако, у 18,5% больных рак гениталий, относящихся к опухолям видимых локализаций, обнаруживается только в ходе проведения аутопсии.
- Среди женщин, поступивших в многопрофильный стационар для оказания экстренной специализированной помощи по поводу соматических заболеваний, к летальному исходу в 28,8% случаев приводят различные злокачественные новообразования, из которых рак органов женской репродуктивной системы является непосредственной причиной смерти у 16,7% больных.
- Лишь 33,1% респонденток, согласно рекомендациям Минздравсоцразвития РФ, посещают гинеколога дважды в год, из них с профилактической целью обращаются 73,2%, что является показателем недостаточной информированности женщин о существующих методах диагностики и профилактики фоновых и предраковых заболеваний гениталий.
- Частота регулярного проведения кольпоскопии и цитологического исследования мазков с поверхности шейки матки и цервикального канала составляет лишь 37,9% и 35,2%, соответственно, что не может не сказаться на частоте выявления злокачественных образований женских половых органов ранних стадий
^ ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Высокая частота встречаемости доброкачественных и злокачественных новообразований органов женской репродуктивной системы у больных с широким спектром коморбидной патологии требует более тщательного информирования женщин, в том числе и врачей общей практики, о необходимости регулярных осмотров гинекологом, подробном сборе акушерско-гинекологического анамнеза, периодическом проведении кольпоскопии, цитологического исследования мазков и выполнения ультразвукового исследования органов малого таза, а также других специальных методов обследования.
^ СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Верткин А.Л., Кожушков А.И., Козлова О.В. Впервые выявленный гинекологический рак как причина смерти в многопрофильном стационаре //Фарматека. – 2009 - №18 (192). – С. 62-65.
- Верткин А.Л., Наумов А.В., Козлова О.В., Максименко Е.В., Химич Ю.А. Распространенность, особенности течения и фармакотерапии остеопороза у онкологических больных //Фарматека. – 2009 - №18(192). – С. 83-87.
- Козлова О.В., Дзивина М.Ю., Пешкова И.А. Впервые выявленный гинекологический рак как причина смерти женщин России XXI века //Терапевт. – 2009 - № 9. - С. 12-17.
- Козлова О.В., Дзивина М.Ю. Гинекологический рак как причина смерти в стационаре, или что важнее – первостепенное или второстепенное? //Терапевт. – 2010 - №4. – С. 68-73.
- Верткин А.Л., Козлова О.В., Хашукоева А.З., Зайратьянц О.В., Дзивина М.И. Течение и прогноз злокачественных новообразований органов женской репродуктивной системы на фоне кардиоваскулярной патологии //Врач скорой помощи.- 2011 - №5 – С. 15-21.
