Учебное пособие дисциплина: «Педиатрия» для специальности: 060101 «Лечебное дело»
| Вид материала | Учебное пособие |
- Рабочая программа по дисциплине «логика» (электив) Для специальности лечебное дело, 150.07kb.
- Примерная программа дисциплины общественное здоровье и здравоохранение для студентов,, 606.01kb.
- Рабочая программа по дисциплине «философия» Для специальности лечебное дело (060101),, 1116.04kb.
- Рабочая учебная программа дисциплины акушерство и гинекология для специальности 060101., 991.52kb.
- Учебно-методическое пособие по учебной практике для студентов специальности 060101, 187.36kb.
- Учебное пособие составлено преподавателем гоу спо с-пб фмк а. П. Кочиным, 480.8kb.
- Программа ига по специальности 060101. 52 «Лечебное дело» «утверждаю», 996.9kb.
- Отчет о самообследовании основной образовательной программы по специальности (направлению), 4741.54kb.
- Рабочая программа по патологической физиологии по специальностям «060101 лечебное дело», 1141.29kb.
- Рабочая программа по производственной практике «помощник фельдшера скорой и неотложной, 1003.76kb.
Лечение сахарного диабета 1 типа
При подборе адекватной терапии максимально ориентируются на индивидуальные особенности течения заболевания. При этом учитывают возраст и массу больного. В случаях правильно организованного питания больные обычно не теряют в массе, сохраняют трудоспособность и хорошее самочувствие. Особенно важно соблюдение пропорционального соотношения белков, жиров и углеводов в диете больных детей, что обеспечивает их нормальный рост и развитие. Лечебные мероприятия при достижении компенсации необходимо осуществлять таким образом, чтобы они способствовали нормализации массы или по крайней мере её увеличению при похудании и уменьшению тучности в случае ожирения.
Таким образом основным принципом лечения больных сахарным диабетом является компенсация нарушенного обмена веществ, потому что достижение компенсации задерживает или предупреждает развитие микро- и макроангиопатий, ретинопатии, нейропатии, поражение других органов и систем, развитие коматозных состояний, позволяет сохранить трудоспособность больных и “нормальную жизнь” (учеба, социальная жизнь, интерес к жизни).
Целесообразно различать критерии максимальной (полной, строгой) и менее строгой компенсации сахарного диабета.
- Диетотерапия.
- Физические нагрузки.
- Инсулинотерапия.
Критерии максимальной компенсации сахарного диабета:
- Хорошее самочувствие больного.
- Сохранение работоспособности.
- Нормальная масса тела больного.
- Отсутствие у больного гипогликемии в течение суток.
- Показатели гликемии: натощак-4,4-6,1ммоль\л, а в течение суток и через 2 часа после еды- не более 8ммоль\л.
- Отсутствие глюкозурии.
- Содержание общего холестерина в крови не превышает 5,2ммоль\л.
Лечебная программа при сахарном диабете.
- Режим физической активности.
- Лечебное питание в пределах стола №9 и использование сахарозаменителей.
- Лечение инсулином.
- Обучение больного, самоконтроль.
Рекомендации по диетотерапии:
Из повседневного рациона исключаются продукты, содержащие легкоусвояемые углеводы (сахар, мед, сладкие кондитерские изделия, варенья, сладкие напитки);
Суточная калорийность должна покрываться за счёт:
• углеводов на 55 — 60%, а белков на 15 —20%,
• жиров на 20 — 25%;
Ограничение насыщенных жирных кислот - до 10%, замена насыщенных жиров моно- и полиненасыщенными (соотношение 1:1:1);
У детей дошкольного возраста употребление насыщенных жиров не должно ограничиваться;
Необходимо документировать следующие продукты (считать хлебные единицы (ХЕ)*): зерновые, жидкие молочные продукты, некоторые сорта овощей (картофель, кукуруза), фрукты.
Примечание. * — см. ниже таблицу подсчета ХЕ.
Одним из необходимых условий диетотерапии больных сахарным диабетом является дробное питание и дробное введение углеводов на фоне лечения инсулином или сахароснижающими пероральными препаратами. Количество приёмов пищи в течение суток - 4-6 раз.
Наиболее часто применяется 5-ти разовый приём пищи со следующим распределением суточной энергетической ценности:
- завтрак - 25%
- завтрак - 15%
- обед - 30%
- ужин - 20%
- ужин - 10%
Такое распределение пищи наиболее целесообразно, особенно при лечении инсулином, при этом углеводистую пищу необходимо принимать в момент начала действия и во время проявления максимального эффекта инсулина.
Таким образом, больному сахарным диабетом можно дать следующие рекомендации.
- Желательно равномерное распределение углеводов в течение дня. Необходимо придерживаться режима питания, рекомендованного врачом.
- Ешьте больше продуктов, содержащих клетчатку. Много грубой клетчатки содержат хлеб из цельного зерна, зерновые хлопья, фасоль, горох, чечевица, рис, овёс, гречневая крупа, ячмень, фрукты и овощи.
- Забудьте о продуктах с высоким содержанием сахара: Тортах, пирожных, мороженом, столовом сахаре, вареньях, повидлах, джемах, желе, шоколаде, сиропах и сладких напитках.
- Ешьте меньше жиров. Употребляйте в пищу меньше колбас, жирного мяса, жареных блюд, животного масла, маргарина, сала и мясных соусов.
- Ешьте меньше соли. Натрий, содержащийся в соли, вызывает задержку воды в организме. Это может привести к повышению кровяного давления.
Таблица подсчета хлебных единиц (ХЕ)
1 ХЕ = 10 — 12 г углеводов
| МОЛОКО И ЖИДКИЕ МОЛОЧНЫЕ ПРОДУКТЫ | 1 ХЕ = | |
| 1 стакан | Молоко | 200 мл |
| 1 стакан | Кефир | 200 мл |
| 1 стакан | Сливки | 200 мл |
| ХЛЕБ И ХЛЕБОБУЛОЧНЫЕ ИЗДЕЛИЯ | 1 ХЕ = | |
| 1 кусок | Белый хлеб | 20 г |
| 1 кусок | Ржаной хлеб | 25 г |
| МАКАРОННЫЕ ИЗДЕЛИЯ | 1 ХЕ = | |
| 1-2 стол. ложки (в зависимости от вида изделия) | Вермишель, лапша, рожки, макароны* | 15 |
| КРУПЫ, МУКА | 1 ХЕ = | |
| 1 стол. ложка | Гречневая** | 15 г |
| 1 стол. ложка | Овсяная** | 15 г |
| 1 стол. ложка | Рис** | 15 г |
| КАРТОФЕЛЬ | 1 ХЕ = | |
| 1 шт. величиной с куриное яйцо | Вареный картофель | 65 г |
| 2 стол. ложки | Картофельное пюре | 75 г |
| ФРУКТЫ И ЯГОДЫ (с косточками и кожурой) | 1 ХЕ = | |
| 2-3 шт. | Абрикосы | 110 г |
| 12 шт. | Виноград | 70 г |
| 15 шт. | Вишня | 90 г |
| 10 шт., средние | Клубника | 160 г |
| 7 стол. ложек | Смородина | 140 г |
| 1 шт., средняя | Хурма | 70 г |
| 7 стол. ложек | Черника, черная смородина | 140 г |
| 1 шт., среднее | Яблоко | 90 г |
| (6-8 стол. ложек ягод, таких как малина, смородина и др., в среднем соответствует 1 стакану (чайной чашке) этих ягод. Около 100 мл сока без добавления сахара - 100% натуральный сок - содержит примерно 10 г углеводов) | ||
| ДРУГИЕ ПРОДУКТЫ | 1 ХЕ = | |
| 1 шт., средняя | Котлета | 70 г |
| 1 шт. | Мороженое | 65 г |
Примечание. * — имеются в виду несваренные макаронные изделия; для варено! продукта 1 ХЕ соответствует 2 — 4 стол, ложкам (50 г), в зависимости от вида продукт ** — имеется в виду сырая крупа; для вареной 1 ХЕ соответствует 2 стол, ложкам.
Для усвоения 1 ХЕ (12 г глюкозы) требуется 1 — 2 ед. инсулина (в зависимости от индд видуальной чувствительности).
Суточное количество ХЕ зависит от возраста и пола ребенка
| Возраст, лет | Кол-во ХЕ |
| 4-6 | 12-13ХЕ |
| 7-10 | 15-16ХЕ |
| 11-14 | 18-20 ХЕ (мальчики) |
| 11-14 | 16-17 ХЕ (девочки) |
| 15-18 | 19-21 ХЕ (мальчики) |
| 15-18 | 17-18 ХЕ (девочки) |
Рекомендуемый перечень граф для внесения в дневник, который рекомендуется вести больному сахарным диабетом. Такие записи желательно показывать врачу при каждом посещении.
- Диета.
- Процент сахара в моче.
- Количество мочи, выделенное за сутки.
- Содержание ацетона в моче.
- Содержание сахара в крови.
- Запись инъекций инсулина.
- Состав пищи за сутки:
- количество белков;
- количество жиров;
- общее количество калорий;
- количество хлебных единиц (ХЕ)
- Масса тела (утром до принятия пищи).
Образец ведения дневника больного сахарным диабетом.
| Дата | Самоконтроль (гликемия, глюкозурия) | Хлебные единицы (для получающих инсулин) | Инсулин или сахароснижающие таблетки | Примечания |
| | завтрак, обед, ужин на ночь | завтрак, обед, ужин, всего | завтрак, обед, ужин, на ночь | (например, гипогликемия, ацетон, АД и т.д.) |
| Пон. | | | | |
| Вт. | | | | |
| Ср. | | | | |
| Чет. | | | | |
| Пят | | | | |
| Суб | | | | |
| Вос | | | | |
| Пон | | | | |
| Вт. | | | | |
| Ср. | | | | |
| Чет | | | | |
| Пят | | | | |
| Суб | | | | |
| Вос | | | | |
| | НВА1 % | Дата | Масса тела (кг) | Дата |
Рекомендации по режиму физических нагрузок
Режим физической активности оказывает положительное влияние на больных сахарным диабетом. Факторами, обуславливающими благоприятное воздействие физической нагрузки, являются:
- частичное усвоение глюкозы без инсулина в работающих мышцах;
- повышение связывания инсулина эритроцитами;
- снижение уровня гликемии;
- уменьшение потребности в инсулине;
- значительное увеличение утилизации жирных кислот и кетоновых тел в работающих мышцах;
- повышение толерантности к углеводам.
Больным сахарным диабетом разрешаются следующие виды физических нагрузок:
- утренняя гигиеническая гимнастика
- дозированная ходьба
- езда на велосипеде
- плавание
- ходьба на лыжах
- катание на коньках
- спортивные игры
Противопоказаны все виды тяжелой атлетики, силовые виды спорта, особенно при диабетической ретинопатии, альпинизм, марафонский бег. Не рекомендуется участие в спортивных состязаниях, так как они сопровождаются большими физическими и психоэмоциональными нагрузками, что способствует гиперсекреции контринсулярных гормонов (катехоламины, соматотропин, глюкагон, кортизол, тироксин, трийодтиронин), развитию кетоацидоза и декомпенсации диабета. С другой стороны, при чрезмерной физической нагрузке возникает опасность развития гипогликемии.
Противопоказаниями для физических нагрузок при сахарном диабете являются:
- гипергликемия выше 15 ммоль/л;
- гипогликемические состояния;
- кетоацидоз;
- синдром Сомоджи при передозировке инсулина.
• физические упражнения повышают чувствительность к инсулину и снижают уровень гликемии, что может приводить к развитию гипогликемии;
• риск гипогликемии повышается во время физической нагрузки и в течение 12 — 40 ч после длительной тяжелой физической нагрузки.
При легких и умеренных физических нагрузках продолжительностью не более 1 ч требуется дополнительный прием углеводов до и после занятий спортом (15 г легкоусваиваемых углеводов на каждые 40 мин занятий спортом).
При умеренных физических нагрузках продолжительностью более 1 ч и интенсивном спорте необходимо снижение на 20 — 50% дозы инсулина, действующего во время и в последующие 6— 12 ч после физической нагрузки.
Уровень глюкозы в крови нужно измерять до, во время и после физической нагрузки.
Таким образом, режим для больного сахарным диабетом должен быть строго размеренным. Рекомендуется ложиться спать не поздно и питаться всегда в определённые часы. Правильный режим способствует благоприятному течению болезни. В некоторых случаях больным, особенно мало занимающихся физическим трудом, полезны систематические (по указанию врача) лёгкие физкультурные упражнения. Благотворно также частое пребывание на свежем воздухе, умеренные прогулки. Физический и умственный труд(умеренный) полезны, т.к. мышечная работа способствует улучшению обмена веществ. Только переутомление, перенапряжение, так же как и нервные потрясения, могут вредно отразиться на состоянии здоровья больного, привести к увеличению выделяемого сахара с мочой и к ухудшению течения болезни. Большое значение имеет наличие хорошего настроения у больного, чувства бодрости и спокойствия.
Инсулинотерапия СД 1 типа
Для лечения СД 1 и профилактики сосудистых осложнений препаратами выбора являются генноинженерные инсулины человека. Инсулины свинные и человеческие полусинтетические, полученные из свинных, имеют более низкое качество по сравнению с человеческими генноинженерными.
Инсулины, рекомендуемые к применению у больных сахарным диабетом 1 типа
| Инсулин - по длительности действия | Препараты | Начало действия - через, ч | Пик действия -через, ч | Длительность • действия, ч |
| Ультракороткого действия (аналоги инсулина человека) | Хумалог (Лизпро ), Новорапид (Аспарт) | 0,25 | 0,5-2 | 3-4 |
| Короткого Действия | Актрапид НМ, Хумулин R, Инсуман рапид | 0,5 | 1-3 | 6-8 |
| Средней продолжительности действия | Монотард НМ | 2,5 | 7-9 | 18-20 |
| Протафан | 1,5 | 4-9 | 12-14 | |
| Хумулин Н | 1 | 4-8 | 18-20 | |
| Инсуман базал | 1 | 3-4 | 18-20 | |
| Длительного действия* | Ультратард НМ | 4 | 10-16 | 28 |
Примечание. * — в настоящее время в стадии клинических испытаний находится новый кого инсулина длительного действия - Гларгин (Лантус).
Рекомендуемые режимы инсулинотерапии
| Перед завтраком | Перед обедом | Перед ужином | Перед сном |
| КИ (А) + ПИ КИ(А) КИ (А) + ПИ КИ (А) + ПИ | КИ(А) КИ(А) КИ(А) КИ (А) + ПИ | КИ(А) КИ(А) КИ (А) + ПИ КИ(А) | ПИ ПИ - ПИ |
Примечание. КИ - инсулин короткого действия; ПИ - инсулин средней продолжительности действия; А - аналоги инсулина короткого действия: хумалог, аспарт.
Ориентировочное распределение дозы инсулина:
• перед завтраком и обедом — 2/3 суточной дозы;
• перед ужином и сном — 1/3 суточной дозы.
Суточная потребность в инсулине
| | Дебют диабета | "Медовый месяц" | Длительный диабет | Декомпенсация (кетаоцидоз) | Препубертат | Пубертат |
| Суточная потребность в инсулине, ед/кг массы тела | 0,5-0,6 | <0,5 | 0,7-0,8 | 1,0-1,5 | 0,6-1,0 | 1,0-2,0 |
Коррекция дозы инсулина должна осуществляться ежедневно на основании данных самоконтроля гликемии в течение суток.
Потребность в инсулине в детском возрасте
| | Препубертат | Пубертат |
| Суточная потребность в инсулине, ед./кг массы тела | 0,6-1,0 | 1,0-2,0 |
После пубертатного скачка потребность в инсулине обычно снижается и соответствует потребности в период препубертата.
Устройства для инъекций инсулина
| Шприцы |  По 40 ед. По 40 ед. По 100 ед По 100 ед |
| Шприц-ручки |  Новопен Новопен  Хумапен Хумапен  Пливапен Пливапен  Bd-пен Bd-пен  Оптипен Оптипен |
Все дети и подростки, страдающие сахарным диабетом 1 типа, беременные женщины, страдающие диабетом, больные с ослабленным зрением и ампутацией нижних конечностей вследствие диабета должны быть обеспечены инъекторами инсулина (шприц-ручками)!
Техника инъекций инсулина
• Инсулин короткого действия должен вводиться за 30 мин до приема пищи (при нес ходимости — за 40 — 60 мин).
• Инсулин ультракороткого действия (хумалог или новорапид) вводится непосредственно перед приемом пищи, при необходимости — во время или сразу после еды.
• Инъекции инсулина короткого действия рекомендуется делать в подкожную клетчатку живота, инсулина средней продолжительности действия — бедер или ягодиц.
• Инъекции инсулина рекомендуется делать глубоко в подкожную клетчатку через широко сжатую кожу под углом 45 или 90° — в том случае, если подкожно-жировой слой, толще, чем длина иглы.
• Рекомендуется ежедневная смена мест введения инсулина в пределах одной облает в целях предупреждения развития липодистрофий.
Что такое инсулин?
! Инсулин (от латинского "insula" - остров)- один из многих гормонов, вырабатываемых поджелудочной железой человека. Инсулин регулирует углеводный обмен в организме человека и играет ведущую роль в обеспечении хранения и высвобождения глюкозы в клетках. Количество инсулина в циркуляции крови имеет очень широкое воздействие на организм.
Своё название инсулин получил от латинского слова “insula”- остров в связи с островковой частью поджелудочной железы, -клетки которой продуцируют эндогенный инсулин.
Ориентировочное распределение дозы инсулина:
• перед завтраком и обедом — 2/3 суточной дозы;
• перед ужином и сном — 1/3 суточной дозы.
Потребность в инсулине в детском возрасте
| | Препубертат | Пубертат |
| Суточная потребность в инсулине, ед./кг массы тела | 0,6-1,0 | 1,0-2,0 |
Как вводить инсулин.
Перед инъекцией необходимо:
- приготовить шприц с иглой;
- вымыть руки с мылом;
- протереть резиновую пробку флакона с инсулином салфеткой со спиртом;
- осторожно покатать флакон с инсулином между ладонями, это обеспечит равномерное распределение инсулина во флаконе и разогреет его до температуры тела, (инсулин вызывает меньший дискомфорт во время инъекции, если имеет температуру тела);
- удалить все колпачки со шприца и иглы;
- наполнение шприца для инъекции инсулина:
- оттяните поршень шприца до отметки, указывающей количество единиц инсулина, которое необходимо;
- проткните иглой резиновую пробку флакона с инсулином, надавив на поршень, выпустите воздух во флакон, оставьте иглу во флаконе;
- переверните шприц с флаконом так, чтобы флакон оказался вверх дном, держа их в одной руке на уровне глаз; оттяните поршень вниз до отметки, которая немного превышает требуемую дозу инсулина; в результате инсулин будет набран в шприц;
- убедитесь в отсутствии пузырьков воздуха в шприце; если таковые имеются, аккуратно пощёлкайте пальцем по шприцу; теперь осторожно продвиньте поршень вверх до отметки необходимой вам дозы; при этом пузырьки выйдут наружу, и в шприце останется нужное количество инсулина;
- выньте иглу из флакона, теперь вы готовы сделать инъекцию;
- выполнение инъекции:
- протрите место инъекции, подождите пока высохнет спирт и зажмите кожу в складку; возьмите шприц, как карандаш, и быстро проткните кожную складку на всю длину иглы; угол, под которым надо держать шприц во время инъекции, должен быть от 45 до 90 градусов; инъекция выполняется подкожно;
- нажав поршень до упора, введите инсулин под кожную складку; это должно занять меньше, чем 4-5 секунд;
- выньте медленно шприц; аккуратно прижмите ваткой без спирта место инъекции на несколько секунд; лёгкий массаж места инъекции ускоряет всасывание инсулина.
- оденьте колпачок на иглу; сгибая и разгибая иглу в колпачке, сломайте её в месте соединения колпачка со шприцем; выбросьте шприц и сломанную иглу в колпачке, соблюдая меры предосторожности;
- запишите введённую дозу инсулина в свой дневник.
- протрите место инъекции, подождите пока высохнет спирт и зажмите кожу в складку; возьмите шприц, как карандаш, и быстро проткните кожную складку на всю длину иглы; угол, под которым надо держать шприц во время инъекции, должен быть от 45 до 90 градусов; инъекция выполняется подкожно;
- оттяните поршень шприца до отметки, указывающей количество единиц инсулина, которое необходимо;
Выбор места инъекции.
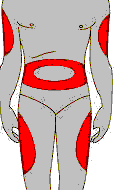
На этом рисунке показаны места, наиболее подходящие для введения инсулина. Из области живота происходит быстрое всасывание инсулина и сюда лучше вводить инсулин короткого действия. Из области бёдер, плеча - медленное всасывание, поэтому в эти места лучше вводить инсулин продлённого действия. Таким образом можно корригировать скорость всасывания инсулина в зависимости от места введения. Подробно факторы, влияющие на скорость всасывания инсулина при подкожном введении, представлены в таблице:
| Место инъекции | Живот | Отсюда инсулин всасывается наиболее быстро - действие начинается примерно через 15-30 минут. Максимальный эффект развивается через 45-60 минут. |
| | Бедро | Всасывание происходит наиболее медленно. Эффект развивается через 60-90 минут. По сравнению с инъекцией в живот, из-под кожи бедра всасывается только 75% введённого инсулина. |
| | Плечо | Показатели скорости и объёма всасывания занимают промежуточное положение. |
| Внешняя температура | Горячая ванна, открытое солнце, охлаждение | В основном, влияние оказывает разогревание непосредственно места инъекции. Скорость всасывания при этом может удваиваться. При охлаждении всасывание замедляется значительно. Уровень инсулинемии может достигнуть только 50% от ожидаемого. |
| Массаж места инъекции | | Скорость всасывания увеличивается на 30%. |
| Состояние периферического кровообращения. | Централизация (шок, кома) | При подкожном введении всасывание может вообще отсутствовать. |
| | Физическая нагрузка | Всасывание ускоряется, при этом нет никакой зависимости от места инъекции и особенностей физической нагрузки (на руки или ноги). |
| Внутримышечное введение инсулина | | Скорость всасывания и плазменный уровень инсулина удваиваются. Этот феномен может использоваться в определённых клинических ситуациях. |
| Доза инсулина | | С увеличением подкожно вводимой дозы , прямо пропорционально ей, за счёт создания депо, увеличивается время действия инсулина. При введении 6ЕД ИКД больному весом 60 кг сахароснижающее действие будет продолжаться 4 часа, при введении ему же 12ЕД ИКД - 8 часов. |
Не делайте инъекции в одно и то же место слишком часто. Помните, что необходимо выбирать новое место для каждой инъекции (при выборе места новой инъекции отступайте от места предыдущей инъекции на расстояние, равное ширине трёх пальцев). Это необходимо, чтобы обеспечить равномерное всасывание инсулина. Кроме того, частые инъекции в одно и то же место могут вызвать повреждение подкожной клетчатки.
Инсулин вводится в подкожную клетчатку (между кожей и мышечным слоем). Если вы соберёте кожу в складку и введёте иглу на всю длину, то игла окажется на нужной глубине.
Следует вводить инсулин непосредственно после набора в шприц. Если у вас есть какие то проблемы с набором инсулина, то необходимо проконсультироваться у вашего врача.
Многим пациентам использование шприцев кажется обременительным, поэтому они предпочитают шприц-ручки. Шприц-ручка проста и удобна в обращении, она содержит всё, что необходимо для проведения инъекции.
Несколько полезных напоминаний.
Используйте только тот тип инсулина и ту дозу, которые прописал вам врач.
Инсулин “короткого” действия должен быть введён за полчаса до еды. Важно следовать рекомендациям вашего врача.
Убедитесь, что срок годности инсулина не истёк.
Приобретайте шприцы, специально предназначенные для инсулина. Поскольку шприцы могут быть разного размера, убедитесь, что выбранный шприц достаточен для набора всей дозы, необходимой вам для инъекции.
Важно знать, что в инсулине содержится стабилизатор - антисептик, что позволяет повторный набор из одного флакона.
Храните инсулин в холодильнике при температуре +2 +8 С. Не подвергайте его замораживанию. Если хранение в холодильнике невозможно, то используемый вами флакон должен храниться в прохладном месте. При использовании патрончатых упаковок инсулина для шприц-ручек не обязательно держать их в холодильнике, т.к. они термостабильны, их можно хранить при комнатной температуре в течение месяца. Избегайте нагревания и прямых солнечных лучей.
Проверяйте ваш инсулин перед каждой инъекцией. Простой (короткого действия) инсулин должен быть прозрачным. Другие инсулины (средней продолжительности и длительного действия) должны быть мутновато-белыми. Не используйте инсулин, если он изменил цвет, подвергался заморозке или если во флаконе имеется осадок.
Там, где используются инсулины с разной концентрацией - U-40, U-80, U-100, убедитесь, что вы выбрали соответствующий шприц и обязательно надо знать перерасчёт доз.
