На правах рукописи
| Вид материала | Автореферат |
- Печатная или на правах рукописи, 21.09kb.
- Удк 796/799: 378 , 770.24kb.
- На правах рукописи, 399.58kb.
- На правах рукописи, 726.26kb.
- На правах рукописи, 1025.8kb.
- На правах рукописи, 321.8kb.
- На правах рукописи, 552.92kb.
- На правах рукописи, 514.74kb.
- На правах рукописи, 670.06kb.
- На правах рукописи, 637.26kb.
РЕЗУЛЬТАТЫ РАБОТЫ И ИХ ОБСУЖДЕНИЕ
На основании проведенных исследований сформулированы и представлены к защите четыре основных положения.
ПЕРВОЕ ПОЛОЖЕНИЕ
Вакцинопрофилактика краснухи оказала влияние на основные проявления эпидемического процесса (периодичность, сезонность, возрастную структуру, очаговость), обусловила снижение среди населения числа восприимчивых лиц и филогенетические изменения вируса краснухи. Наибольшей эпидемиологической и экономической эффективностью характеризовалась стратегия массовой туровой иммунизации.
Пермский край является первой территорией России, где уже в декабре 1995 г. начала проводится вакцинопрофилактика краснушной инфекции. Впервые в России на территории крупного промышленного краевого центра - городе Перми и в Карагайском районе апробированы две разных стратегии иммунизации населения против краснухи: в Перми – селективная иммунизация девочек-подростков в возрасте 13 лет и женщин репродуктивного возраста (16–35 лет), в Карагайском районе – массовая туровая иммунизация детей до 14 лет. Первая зарубежная вакцина против краснухи, которая использовалась на территории Пермского края – это вакцина «Рудивакс» фирмы «Санофи–Пастер» (Франция).
На первом этапе исследования в 1996 г. в условиях проспективного контролируемого рандомизированного клинического наблюдения при иммунизации девочек-подростков 13 лет была проведена оценка её реактогенности и иммуногенной активности.
Общее суммарное число поствакцинальных реакций в группе детей привитых вакциной «Рудивакс» составило 33,6±4,77 против 28,8±5,89%% нарушений состояния здоровья в группе сравнения (не привитые дети) (р> 0,05). Все реакции в группе привитых были слабой и средней степени выраженности. Поствакцинальных осложнений выявлено не было. Сравнительная оценка клинических проявлений, зарегистрированных в обеих группах наблюдения позволила выявить поствакцинальные реакции, частота встречаемости которых среди привитых детей статистически значимо отличалась от таковой в группе сравнения. Наиболее характерными клиническими проявлениями при иммунизации краснушной моновакциной оказались общее недомогание, повышение температуры и наличие ринита. Чувствительность данного сочетания признаков составила 95,0%, специфичность - 100%. Такие клинические проявления, как кашель, гиперемия зева, рвота, боли в животе и расстройство стула, с одинаковой частотой встречались как в группе привитых, так и не привитых лиц, что не позволяло рассматривать их в качестве реакций на введение краснушной вакцины.
Оценка иммуногенной активности вакцины «Рудивакс» через 1 месяц и через 3 года выявила наличие протективных титров антител в сыворотке крови у всех привитых. СГТ специфических антител через 1 месяц (8,3±0,29 log2x) и через 3 года (8,0±0,26 log2x) после прививки не имели достоверных различий (р> 0,05). При стопроцентном уровне сероконверсии при иммунизации серонегативных лиц, в группе серопозитивных 4-кратное и более нарастание титров специфических антител наблюдалось лишь у 23,7±4,21% привитых, имеющих до вакцинации низкий и средний уровень противокраснушных антител. У серопозитивных лиц с высокими титрами антител до прививки статистически значимых изменений их уровня после вакцинации не наблюдалось (р> 0,05). Серологическое обследование детей группы сравнения (не привитых) в эти же сроки не выявило каких либо изменений в уровне противокраснушных антител, СГТ оставалась на прежнем уровне – 6,3 log2x.
Таким образом, отсутствие поствакцинальных осложнений и феномена угасания иммунитета при иммунизации исходно серопозитивных лиц определило возможность широкого использования вакцины «Рудивакс» без предварительного серологического обследования.
Проспективное наблюдение в течение 10-летнего периода (1996-2005 гг.) за ходом развития эпидемического процесса краснухи в Перми, где за этот период было привито 145 322 человека (32,3% населения до 35 лет и 15,6% населения в целом), включая 69 260 девочек-подростков в возрасте 13 лет (охват прививками составил 92,8%), 19 449 женщин детородного возраста 16–35 лет (охват прививками - 16,8% от числа женщин детородного возраста до 35 лет), 54 043 детей с 1 года до 2 лет (охват прививками - от 85,0 в 2000 г. до 94,1%% 2005 г.), 2 570 детей, находящихся в учреждениях закрытого типа (охват прививками - 95,0%) выявило лишь незначительные изменения в проявлениях эпидемического процесса. Реализуемая стратегия селективной иммунизации в Перми привела к уменьшению доли краснухи в структуре инфекций дыхательных путей (без гриппа и ОРВИ) с 20,9 в 1996 г. до 2,4%% в 2005 г., тогда как в России за аналогичный период доля заболеваемости краснухой в структуре данной группы инфекций снизилась лишь с 19,1 до 14,9%%.
На фоне проведения селективной иммунизации в многолетней динамике заболеваемости краснухой наметилась незначительная тенденция к снижению со среднегодовым темпом -3,27±0,12%, сохранилась цикличность в 4 - 5 лет, характерная для довакцинального периода (1979-1995 гг.). За анализируемый период в развитии эпидемического процесса было выявлено 2 цикла. Первый эпидемический цикл продолжался 4 года (1996-1999 гг.). Второй - удлинился до 6 лет (2000-2005 гг.) и характеризовался положительной (период высокого уровня заболеваемости) и отрицательной (период низкого уровня заболеваемости) фазами, продолжительностью 3 года каждая. Однако интенсивность эпидемического процесса в его положительную фазу была в 2,2 раза выше, чем в отрицательную фазу: 1019,0±2,33 на 100 тысяч против 258,1±2,92 (р< 0,05). Сравнительная оценка цикличности заболеваемости краснушной инфекции в разных поло-возрастных группах в вакцинальный (1996-2005 гг.) и довакцинальный периоды (1979-1995 гг.) выявила абсолютную идентичность кривых циклических колебаний среди детей до года, 1 – 2 лет, 3 – 6 лет, 7 – 14 лет и населения в целом. Среди девочек-подростков 15-19 лет и женщин детородного возраста 20-29 лет выявлены колебания в виде положительной фазы за год до циклического подъема краснушной инфекцией среди населения в целом, что следует рассматривать в качестве неблагоприятного прогностического признака в развитии эпидемического процесса.
На фоне проведения селективной иммунизации населения сохранилась зимне-весенняя сезонность. Как и в довакцинальный период, сезонный подъем начинался в январе и заканчивался в июне. Однако максимальный уровень заболеваемости, зарегистрированный в апреле, был в 2,0 раза ниже по сравнению со среднемноголетним уровнем в аналогичный месяц сезонного подъема в довакцинальный период.
Незначительные изменения произошли в возрастной структуре заболеваемости краснухой. Если в довакцинальный период 1-е ранговое место в общей структуре заболеваемости занимали дети с 1 года до 2 лет, то на фоне селективной иммунизации эта возрастная группа переместилась на второе ранговое место, уступив первое - возрастной группе 3 – 6 лет. Выявленные различия в возрастной структуре заболеваемости были обусловлены резким снижением заболеваемости среди детей с 1 года до 2-х лет в 2000-2005 гг., когда началась массовая иммунизация детей данного возраста.
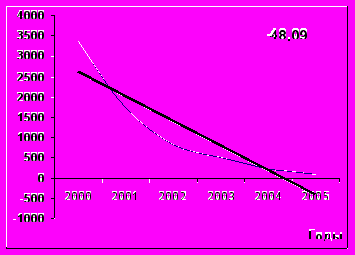
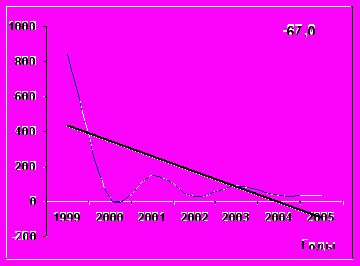
Выявлены различия в тенденциях развития эпидемического процесса краснушной инфекции в различных возрастных группах (рис. 1). Наиболее высокий темп снижения в связи
с введением с 2000 года массовой иммунизации детей декретированных возрастов выявлен в группах детей с 1 года до 2-х лет и с 3 - 6 лет: среднегодовой темп снижения составил 48,09±0,21 и 49,81±0,22%% соответственно против 9,67±0,11% в популяции в целом. В группе детей 7 – 14 лет темп снижения был несколько ниже (39,68±0,19%), при этом уровень заболеваемости краснухой снизился в этой возрастной группе с 2309,0 на 100 тысяч в 2000 г. до 44,1 в 2005 г. Темп снижения заболеваемости среди взрослого населения оказался минималь-
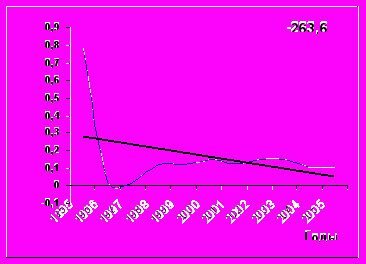
ным и составил 2,33%. Заболеваемость взрослых снизилась с 13,3 на 100 тысяч в 1996 г. до 8,0 в 2005 г. Выявлены различия в динамике развития эпидемического процесса среди лиц мужского и женского пола в возрастной группе 15–19 лет. Среди девочек-подростков в возрасте
15–19 лет на фоне вакцинопрофилактики заболеваемость снизилась в 2,6 раза: с 0,29 на 1000 до 0,11 (рис. 1) (р< 0,05). Если в довакцинальный период заболеваемость женщин в 2,2 раза
превышала заболеваемость мужчин (0,24 на 1000 против 0,11 соответственно) (р< 0,05), то
Дети 1-2 года
Девочки-подростки 15-19 лет
 Женщины в возрасте 20-29 лет
Женщины в возрасте 20-29 лет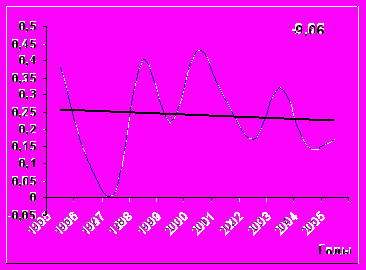
г. Пермь Карагайский район
Рис. 1. Многолетняя динамика заболеваемости краснухой (в показателях на 100 тысяч соответствующего возраста) в прививаемых возрастных группах населения в г.Перми (1996–2005 гг.) и Карагайском районе (1999-2005 гг.).
П р и м е ч а н и е: кривые линии – фактическая заболеваемость, прямые линии – прямолинейная тенденция, цифрами обозначен среднегодовой темп снижения %.
Дети 3-4 лет
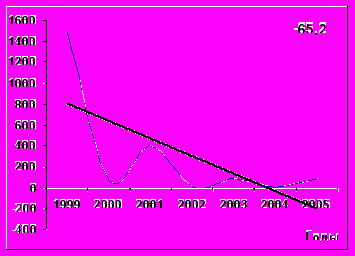
Дети 7-14 лет
Дети до 14 лет
в период проведения селективной иммунизации статистически значимых различий в показателях заболеваемости среди мужчин и женщин не наблюдалось (0,31 и 0,23 на 1000 соответственно) (р> 0,05). Под воздействием проводимой селективной иммунизации в эти годы снизилась и заболеваемость в группе детей до года: с 880,2 на 100 тысяч в 1996 г. до 75,3 в 2005 г. (Т снижения -9,03%).
Изменилась на фоне селективной иммунизации и очаговость. Доля множественных очагов краснушной инфекции сократилось в 4,5 раза и составила 11,0 против 50%% в довакцинальный период. Количество крупных вспышек сократилось в 2,5 раза. В основном, они наблюдались среди организованных коллективов с вовлечением, главным образом, лиц мужского пола – учащихся общеобразовательных школ, средних профессиональных училищ. Средняя продолжительность их сократилась до 9,6 недель. Характер их развития был, как правило, одноволновый.
Таким образом, проводимая в Перми в течение 10 лет селективная иммунизация населения, несмотря на низкий охват профилактическими прививками (15,6%), обусловила некоторые изменения в проявлениях эпидемического процесса краснушной инфекции: при сохранении периодичности и выраженной зимне-весенней сезонности произошло перераспределение в возрастной структуре заболевших. Наиболее значимые изменения в проявлениях эпидемического процесса были выявлены в таких группах населения как дети с 1 года до 2 лет, девочки-подростки 15-19 лет и женщины детородного возраста 20-29 лет, где и осуществлялась специфическая профилактика.
Проспективное наблюдение в течение 7-летнего периода (1999-2005 гг.) за ходом развития эпидемического процесса краснухи на территории Карагайского района, где в 1999 г. была проведена массовая туровая иммунизация среди детей с 1 года до 14 лет с охватом в каждой возрастной группе от 95,1 до 99,6%%, выявило существенное влияние вакцинопрофилактики на заболеваемость. Реализованная стратегия массовой туровой иммунизации обусловила значительное (в 17,6 раза) снижение уровня заболеваемости краснушной инфекции. Заболеваемость краснухой снижалась быстрыми темпами. Среднегодовой темп снижения составил -60,5% при аналогичном показателе в Перми -9,67%. В условиях проведения массовой туровой иммунизации исчезла цикличность, достигнутые уровни заболеваемости краснухой соответствовали показателям отрицательной фазы развития эпидемического процесса.
Анализ и оценка среднемноголетних показателей помесячной динамики заболеваемости
краснухой позволили заключить, что вся заболеваемость находилась в рамках верхнего предела круглогодичной заболеваемости, что свидетельствовало о нивелировании действия сезонных факторов под воздействием массовой туровой иммунизации.
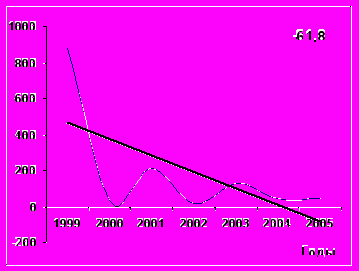
Анализ многолетней динамики заболеваемости в разных возрастных группах выявил равнозначные темпы снижения среди детей 3-6 лет, 7-14 лет и детского населения в целом: -65,2, -67,0, -61,8%%% соответственно (р> 0,05) (рис. 2). Уровень заболеваемости краснухой среди детей 3 – 6 лет снизился с 1482,0 на 100 тысяч в 1999 г. до 86,9 в 2005 г., среди детей 7 – 14 лет с 839,2 на 100 тысяч до 35,5, среди детей до 14 лет с 877,1 на 100 тысяч до 41,3. Среди детей до года и с 1 года до 2 лет регистрировались лишь единичные случаи заболеваний среди не привитых лиц. И в целом, среднемноголетний уровень заболеваемости в Карагайском районе за период наблюдения (1999-2005 гг.) составил 47,5 на 100 тысяч населения, что в 4,4 раза ниже показателя заболеваемости в Перми в период селективной иммунизации (212,1 на 100 000) (рис.2).
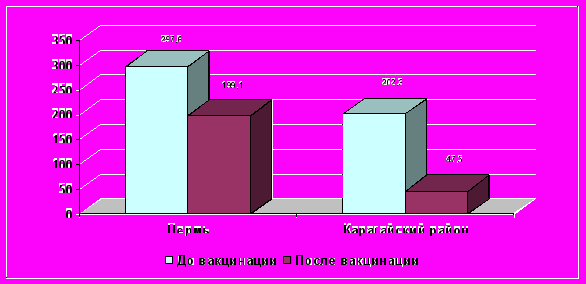
Рис. 2. Уровень заболеваемости краснухой среди населения г.Перми и Карагайского района (среднемноголетние показатели на 100 тысяч) в довакцинальный и в вакцинальный периоды.
Таким образом, проводимая массовая туровая иммунизация детей с 12 месяцев до 14 лет в Карагайском районе оказала существенное влияние на ход развития эпидемического процесса краснушной инфекции – снизила заболеваемость краснухой до единичных случаев, нивелировала периодичность и осеннее-зимнюю сезонность.
Сравнительная оценка экономической эффективности двух стратегий иммунизации – селективной и массовой туровой, позволила заключить, что наиболее рентабельной оказалась стратегия массовой туровой иммунизации населения. Её экономическая эффективность с использованием вакцины «Рудивакс» (Франция) в перерасчете на 1000 жителей была в 2,3 раза выше по сравнению с селективной иммунизацией, проведенной в Перми. Экономическая эффективность на 1000 привитых в Карагайском районе составляла 0,077 млн. руб. против 0,033 в Перми (р< 0,05).
Полученные результаты о более высокой эффективности массовой туровой иммунизации и невозможность ее реализации в масштабах России в условиях отсутствия отечественной вакцины послужили основанием для разработки комбинированной стратегии. Первоочередной вакцинации против краснухи должны подлежать дети в возрасте 1 года и 6 лет (табл. 1), а также дети всех возрастов организованных коллективов закрытого типа - домов ребенка, детских домов и школ-интернатов и девочки 15-16 лет.
Таблица 1
Комбинированная стратегия вакцинопрофилактики краснухи
-
Год
Возрастные группы детей и подростков, подлежащие иммунизации
Мальчики и девочки
Девочки
1
2
3
4
5
6
7
8
9
10
11
12
13
14
15
16
2006
В
В
В
В
2007
В
В
В
В
В
В
В
2008
В
В
В
В
В
В
В
В
В
В
2009
В
В
В
В
В
В
В
В
В
В
В
В
2010
В
В
В
В
В
В
В
В
В
В
В
В
В
В
2011
В
В
В
В
В
РВ
В
В
В
В
В
В
В
В
В
2012
В
В
В
В
В
РВ
В
В
В
В
В
В
В
В
В
В
П р и м е ч а н и е. В и РВ - привитые в рамках реализации комбинированной стратегии,
В – привитые в результате иммунизации в предыдущие годы.
В дальнейшем в целях предотвращения накопления новых восприимчивых лиц следует постепенно перейти к иммунизации девочек в возрасте 13 лет. Такая комбинированная иммунизация позволит уже через 5 лет охватить иммунизацией против краснухи всех лиц с 1 года до 20 лет (95% восприимчивого к краснухе населения) и снизить уровень заболеваемости краснухой более чем в 20 раз. В течении 10 лет комбинированная стратегия вакцинации позволит охватить иммунизацией на отдельной территории все население с 1 года до 25 лет и исключить из эпидемического процесса до 99% восприимчивого к краснухе населения (табл. 1).
Оценка биологического фактора эпидемического процесса (иммуноструктура населения к вирусу краснухи, молекулярно-генетический анализ и филогенетическая оценка циркулирующих штаммов) позволила установить, что вакцинопрофилактика оказала существенное влияние как на состояние популяционного иммунитета, так и на филогенетические свойства циркулирующих штаммов вируса краснухи.
Оценка популяционного противокраснушного иммунитета в довакцинальный период в Перми и Карагайском районе на основании результатов селективного серологического скрининга населения с использованием иммуноферментного анализа выявила группы риска инфицирования. Наиболее восприимчивыми в Перми оказались дети с 1 года до 3-х лет и 4 – 6 лет, где доля лиц, не имеющих в сыворотке крови антител к вирусу краснухи, оказалась 92,3±0,7 и 80,1±1,1%% соответственно. С увеличением возраста число серонегативных уменьшалось. Так, в группе детей 7 – 9 лет их число составило уже 71,1±1,3%; среди детей 10 – 12 лет и 13 – 14 лет - 58,4±1,4 и 26,6±1,3%% соответственно (р< 0,05). В группе подростков 15 – 16 лет и молодых взрослых 17 – 18 лет доля серонегативных была достоверно ниже (р< 0,05), чем среди детей в возрасте 10 – 12 лет и составила 24,0±1,2 и 22,7±1,2%% соответственно. Формирование естественного популяционного противокраснушного иммунитета среди детей и подростков, препятствующего развитию эпидемического процесса, завершалось в Перми к 13 – 14 годам, когда уровень серопротекции составил 83,5±1,2%. Аналогичные закономерности выявлены и в Карагайском районе Пермского края. Наиболее восприимчивыми, также как и в Перми, оказались дети с 1 года до 3-х лет и 4 – 6 лет, где число, не имеющих в сыворотке крови специфических антител к вирусу краснухи, оказалось 96,2±0,5 и 79,4±1,2%% соответственно. В группе подростков 15 – 16 лет и молодых взрослых 17 – 18 лет число серонегативных было также достоверно ниже (р< 0,05), чем среди детей в возрасте 10 – 12 лет и составило 25,6±1,3 и 18,2 ±1,1%% соответственно, не отличаясь при этом от числа восприимчивых в данных возрастных группах в Перми. Формирование естественного популяционного противокраснушного иммунитета среди детей и подростков, препятствующего развитию эпидемического процесса в сельской местности, завершалось на несколько лет позже, чем в Перми, к 17 – 18 годам (уровень серопротекции - 81,8±1,1%).
Под влиянием селективной иммунизации в Перми иммуноструктура населения претерпела существенные изменения. Так, среди и подростков (от 1 года до 18 лет) в 2005 г. по сравнению с 1995 г., доля серонегативных к вирусу краснухи лиц снизилась с 58,4±1,4 до 13,8±1,1%% (р< 0,05), в возрастной группе 3 – 4 лет - с 80,1±1,1 до 6,0±1,2%% (р< 0,05). Среди детей в возрасте 9 – 10 лет - с 71,1±1,3 до 21,0±1,2%% (р< 0,05). В возрастной группе 15 – 16 лет существенных изменений в иммуноструктуре населения не произошло: число серонегативных к вирусу краснухи лиц снизилось незначительно с 24,0±1,2 до 14,5±1,1%% (р> 0,05), что связано с иммунизацией лишь девочек-подростков. В возрастных группах 23 – 25 лет и 30 – 35 лет также сохранялось достаточное количество восприимчивых лиц к вирусу краснухи: 11,7±0,9 и 11,6±0,9%% соответственно. Под влиянием массовой туровой иммунизации детского населения в Карагайском районе наблюдались более существенные изменения иммуноструктуры детского населения. В возрастной группе от 1 года до 18 лет в 2005 г. по сравнению с 1998 г. доля серонегативных к краснухе лиц снизилась с 50,9±1,4 до 4,0±0,7%% (р< 0,05), в возрастной группе 3 – 4 лет - с 79,4±1,2% до полного отсутствия числа серонегативных, в возрасте 9 – 10 лет - с 45,1±1,4 до 4,0±0,7%% (р< 0,05), в возрастной группе 15 – 16 лет - с 25,6±1,3 до 4,0±0,6%% (р> 0,05). В возрастных группах 23 – 25 лет и 30 – 35 лет доля восприимчивых составила 3,8±0,7 и 4,0±0,9%% соответственно.
Следовательно, массовая туровая иммунизация детского населения оказала более существенное влияние на иммуноструктуру населения по сравнению с селективной.
Молекулярно-генетический анализ и филогенетическая оценка циркулирующих штаммов вируса краснухи рода Rubella позволили отнести их к генотипу B, циркулирующему в России ранее в довакцинальный период (1967-1997 гг.) (В.Р. Ярулин и соавт., 2005). Циркулирующие штаммы вируса краснухи обладали низкой изменчивостью, которая варьировала в пределах от 0 до 1%. Установлены существенные генетические различия между эндемичными штаммами (генотип IIВ), циркулирующими в Перми, и «завозным» изолятом вируса краснухи (SLM 3 Perm-2000), показатель генетической дивергенции составил 6,1%. При этом «завозной» штамм характеризовался низкой контагиозностью и отнесен на основании анализа полной нуклеотидной последовательностей гена E1 РНК вируса к I генотипу. Генетические различия между изолятами вируса краснухи, выделенными в Перми в эпидемический (SLM17Perm-1999, SLM11Perm-2000, SLM1ЗPerm-2000, SLM14Perm-2000, SLM16Perm-2000, SLM12Perm-2003) и межэпидемический (SLM7Perm-2002, SLM8Perm-2002, SLM5Perm-2004, SLM9Perm-2004, SLM6Perm-2005, SLM15Perm-2005) периоды, оказались не существенными, генетическая дивергенция составила 0,6 – 2,0% (р> 0,05) (рис. 3).
Массовая иммунизация против краснухи детей с 1 года до 2 лет в течение 4-х лет существенно сократила число восприимчивого населения и обусловила филогенетические изменения изолятов вируса краснухи. Благодаря вмешательству массовой иммунизации при
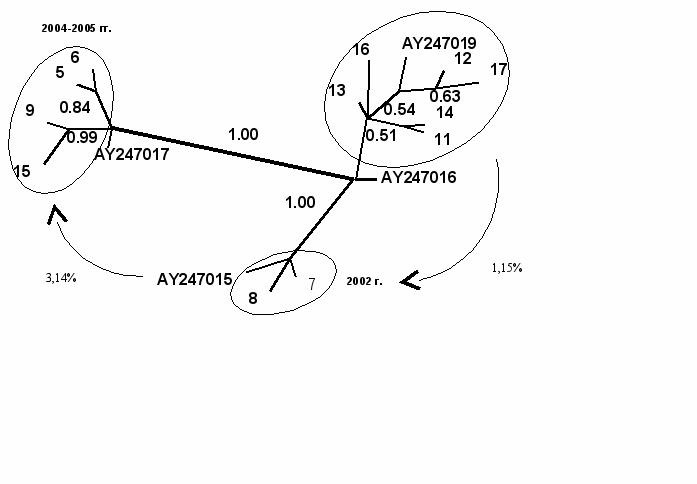
1999-2000 гг.
