Р. Н. Аляутдина 2-е издание, исправленное Рекомендовано умо по медицинскому Допущено Министерством образования и фармацевтическому образованию вузов Российской Федерации в качестве России в качестве учебник
| Вид материала | Учебник |
- С. Н. Федоров Н. С. Ярцева А. О. Исманкулов Глазные болезни Рекомендовано умо по медицинскому, 11325.47kb.
- С. В. Дьякова стоматология детского возраста издание пятое, переработанное и дополненное, 7200.9kb.
- Г. В. Плеханова И. Н. Смирнов, В. Ф. Титов философия издание 2-е, исправленное и дополненное, 4810.28kb.
- Н. С. Елманова История международных отношений и внешней политики России 1648-2000, 4874.79kb.
- В. И. Королева Москва Магистр 2007 Допущено Министерством образования Российской Федерации, 4142.55kb.
- Ю. А. Бабаева Допущено Министерством образования Российской Федерации в качестве учебник, 7583.21kb.
- Отечественная история, 1627.22kb.
- К. Э. Фабри Основы зоопсихологии 3-е издание Рекомендовано Министерством общего и профессионального, 5154.41kb.
- Т. В. Корнилова экспериментальная психология теория и методы допущено Министерством, 5682.25kb.
- Т. В. Корнилова экспериментальная психология теория и методы допущено Министерством, 5682.25kb.
АНАЛЬГЕЗИРУЮЩИЕ СРЕДСТВА
Анальгезирующие средства (анальгетики) — средства, основным эффектом которых является избирательное уменьшение или устранение болевой чувствительности (анальгезия) в результате резорбтивного действия лекарственного вещества. Анальгетики в терапевтических дозах не вызывают потерю сознания, не угнетают другие виды чувствительности (температурную, тактильную и др.) и не нарушают двигательных функций. Этим они отличаются от средств для наркоза, которые устраняют ощущение боли, но при этом выключают сознание и другие виды чувствительности, а также от местных анестетиков, которые неизбирательно угнетают все виды чувствительности.
Боль является сложной защитной реакцией. Болевые ощущения воспринимаются специальными рецепторами - ноцицепторами, которые расположены в коже, мышцах, капсулах суставов и внутренних органов, надкостнице и могут стимулироваться механическими, термическими и химическими раздражителями. Эндогенные соединения (брадикинин, гистамин, серотонин, простагланди-ны) могут сенсибилизировать эти рецепторы к внешним раздражителям, а также непосредственно вызывать боль (например, при воспалении). Ноцицептивные импульсы распространяются по С-, и А8-волокнам афферентных нервов и поступают в центральную нервную систему к нейронам задних рогов спинного мозга. Здесь через систему вставочных нейронов возбуждение направляется по трем путям:
- в передние рога спинного мозга -» на двигательные мотонейроны. Их возбуждение проявляется быстрым защитным двигательным рефлексом со стороны скелетных мышц;
- в боковые рога спинного мозга — на вегетативные нейроны симпатического отдела нервной системы, стимуляция которой приводит к функциональной адаптации внутренних органов (например, повышение артериального давления);
- в головной мозг — по восходящим афферентным трактам к высшим структурам восприятия и оценки боли — стволу головного мозга, ретикулярной формации, таламусу, лимбической системе, коре головного мозга.
Очевидно, что нейроны задних рогов спинного мозга имеют ключевое значение в восприятии и оценке болевой информации. Активность этих нейронов находится под контролем супраспинальной антиноцицептивной системы (так называемый контроль афферентного входа). В подкорковых структурах головного мозга (околоводопроводное серое вещество, большое ядро шва, голубое пятно) расположены нейроны, аксоны которых образуют нисходящие тормозные пути, заканчивающиеся на нейронах задних рогов спинного мозга. Активация нисходящей тормозной системы приводит к уменьшению выделения «ноцицептивных» медиаторов (субстанция Р, глутамат) и снижению активации вставочных нейронов, передающих информацию о боли. Таким образом, активация супраспинальной антиноцицептивной системы вызывает торможение проведения болевых импульсов по афферентным путям спинного мозга, что приводит к повышению порога болевой чувствительности.
Иммунохимический анализ показал, что на нейронах околоводопроводного серого вещества, большого ядра шва и задних рогов спинного мозга находятся так называемый опиоидные рецепторы, специфические места связывания, с которыми взаимодействуют эндогенные анальгетические пептиды — энкефалины (содержат 5 аминокислот), динорфины (содержат 17 аминокислот) и эндорфины
(содержат 31 аминокислоту). Различают несколько подтипов опиоидных рецепторов, которые различаются по чувствительности к вышеперечисленным эндогенным лигандам и эффектам, вызываемым активацией этих рецепторов:
- u-рецепторы, которые активируются р-эндорфином; при возбуждении этих рецепторов развивается анальгезия, седативный (успокаивающий) эффект, угнетение дыхательного центра, эйфория (положительные эмоции, повышенное настроение, ощущение душевного комфорта, не связанные с реальной действительностью) и лекарственная зависимость, брадикардия, миоз, снижение моторики желудочно-кишечного тракта. Выделено три подтипа ц-рецепторов — ц,, ц2 и ц3.
- 8-рецепторы, которые активируются мет-энкефалином и лей-энкефалином, при стимуляции этих рецепторов развивается анальгезия, угнетение дыхания, снижение моторики желудочно-кишечного тракта.
- к-рецепторы, эндогенными лигандами которых являются динорфины, стимуляция этих рецепторов сопровождается угнетением проведения болевых импульсов на уровне спинного мозга (спинальная анальгезия), развивается седативный эффект, миоз; для агонистов к-рецепторов характерна дисфория (отрицательные эмоции, ощущение дискомфорта), возможно развитие физической зависимости, возникает небольшое снижение моторики желудочно-кишечного тракта.
Опиоидные рецепторы связаны с G.-белками, их стимуляция вызывает угнетение активности аденилатциклазы и снижение концентрации цАМФ в клетке. Кроме того, опиоиды открывают связанные с G-белками калиевые каналы, при этом повышается выход ионов калия из клетки, что приводит к гиперполяризации мембраны. Вследствие этого в пресинаптических мембранах нейронов блокируется вход ионов кальция в клетку и уменьшается выделение медиаторов из пресинаптических окончаний. В частности, из окончаний первичных афферен-тов в задних рогах спинного мозга уменьшается выделение «ноцицептивного» медиатора (медиатора боли) вещества Р и таким образом снижается активирующее воздействие на вставочные нейроны, участвующие в передаче болевых импульсов в высшие центры. Кроме того, гиперполяризация мембран вставочных нейронов также приводит к угнетению их активности. Нисходящие тормозные пути антиноцицептивной системы образованы аксонами норадренергических и серотонинергических нейронов.
Анальгезирующие средства по механизму и локализации действия подразделяются на следующие группы:
Анальгезирующие средства преимущественно центрального действия
Опиоидные (наркотические) анальгетики:
а) агонисты;
б) частичные агонисты;
в) агонисты-антагонисты.
Неопиоидные препараты с анальгетической активностью.
Анальгетики смешанного действия (опиоидный и неопиоидный компоненты).
Анальгезирующие средства преимущественно периферического действия.
14.1. СРЕДСТВА ПРЕИМУЩЕСТВЕННО ЦЕНТРАЛЬНОГО ДЕЙСТВИЯ
14.1.1. Опиоидные (наркотические) анальгетики
Эти вещества являются агонистами опиоидных рецепторов антиноцицептивной системы и оказывают обезболивающее действие без утраты сознания или погружения в сон и угнетения других видов чувствительности.
Основным механизмом анальгетического действия опиоидных анальгетиков является: 1) угнетение проведения болевых импульсов в афферентных путях ЦНС (нарушение передачи импульсов с окончаний первичных афферентов на вставочные нейроны спинного мозга); 2) усиление тормозного влияния нисходящей ан-тиноцицептивной системы на проведение болевых импульсов в афферентных путях ЦНС; 3) изменение эмоциональной оценки боли.
Действие наркотических анальгетиков опосредуется через опиоидные рецепторы.
- В результате возбуждения пресинаптических опиоидных рецепторов, находящихся на окончаниях первичных афферентов, уменьшается выделение субстанции Р из окончаний первичных афферентов, при этом нарушается передача болевых импульсов на вставочные нейроны задних рогов спинного мозга. Вследствие стимуляции постсинаптических опиоидных рецепторов нарушается процесс деполяризации постсинаптической мембраны и угнетается активация вставочных нейронов под действием медиатора. Все это приводит к нарушению передачи болевых импульсов на уровне спинного мозга (спинальное действие) (рис. 14.1).
- При стимуляции опиоидных рецепторов в сером околоводопроводном веществе и некоторых других отделах ствола мозга происходит активация нисходящей антиноцицептивной системы, оказывающей тормозное влияние на передачу болевых импульсов по афферентным путям спинного мозга (супраспинальное действие). Нисходящие тормозные влияния осуществляются при участии серо-тонина и норадреналина (см. рис. 14.1).
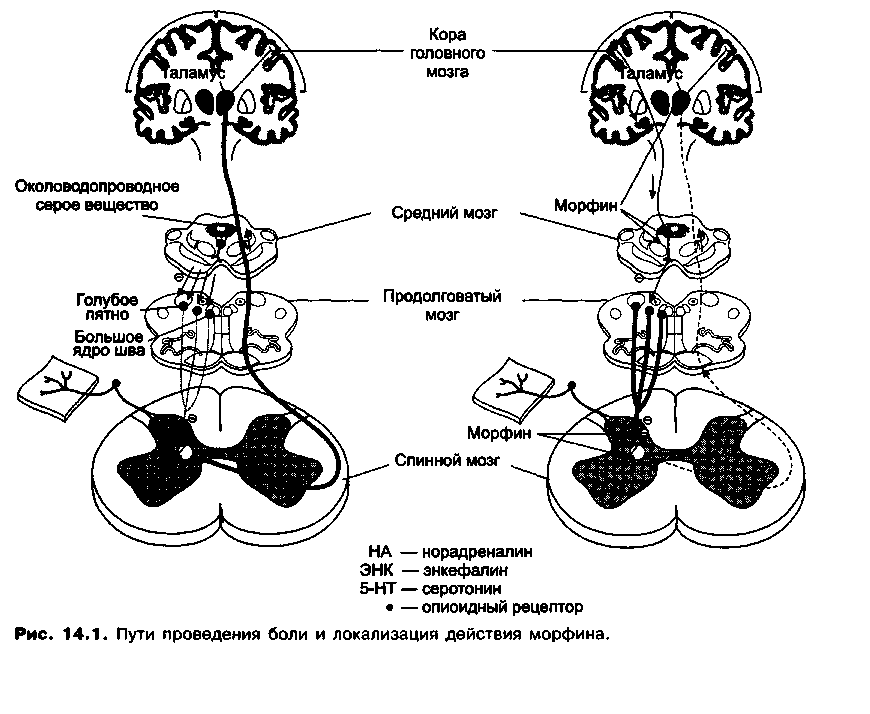
3. В результате действия наркотических анальгетиков на высшие отделы ЦНС изменяется эмоциональная оценка боли, снижается ее восприятие (даже если чувство боли сохраняется, оно меньше беспокоит больного).
Среди веществ, стимулирующих опиоидные рецепторы, выделяют полные агонисты опиоидных рецепторов (вещества, которые способны вызвать максимальный для данной системы эффект), частичные агонисты опиоидных рецепторов (вещества, которые всегда вызывают эффект, меньший максимального) и агонисты-антагонисты опиоидных рецепторов (стимулируют рецепторы одного подтипа и блокируют рецепторы другого подтипа).
А. Полные агонисты опиоидных рецепторов
а) Природные наркотические анальгетики (опиаты)
Морфин (Долтард, Морфилонг), омнопон (Пантопон), кодеин
б) Синтетические наркотические анальгетики
Тримеперидин (Промедол), фентанил, метадон
2. Частичные агонисты и агонисты-антагонисты опиоидных рецепторов Пентазоцин (Фортрал), буторфанол (Бефорал, Стадол), налбу-фин (Нубаин), бупренорфин
Полные агонисты опиоидных рецепторов
Природные наркотические анальгетики (опиаты)
Источником получения морфина и других природных наркотических анальгетиков является опий — высохший на воздухе млечный сок, который получают из надрезов на незрелых коробочках мака снотворного (Papaver somniferum). Опий использовался в качестве болеутоляющего средства более 6000 лет назад (в Древнем Египте, Греции и Риме), а его способность вызывать физическую и психическую зависимость (пристрастие) стала являться предметом озабоченности, начиная с XVIII века.
Опий содержит более 20 алкалоидов. Алкалоиды фенантренового ряда (морфин, кодеин) обладают анальгезирующей и противокашлевой активностью; алкалоиды изохинолинового ряда не являются анальгетиками, обладают спазмолитическим эффектом (папаверин),
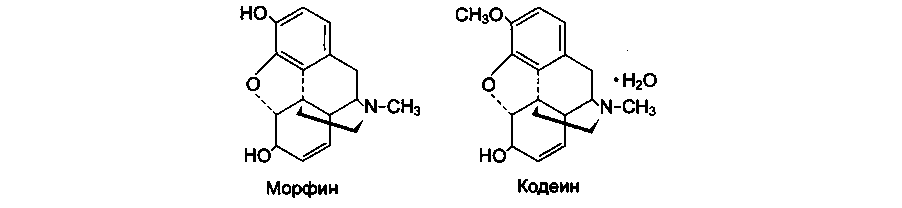
Морфин — производное фенантрена, основной алкалоид опия (10% концентрации). Морфин был выделен из опия в 1806 г. немецким ученым Сертюрнером, который назвал его по имени бога сна Морфея {Morpheus). Химическая структура морфина была установлена в 1925 г., а в 1952 г. был осуществлен его синтез, однако в промышленных масштабах более целесообразным оказалось его получение из растительного сырья.
Действие морфина на организм связано с возбуждением опиоидных рецепторов, расположенных как в центральной нервной системе, так и в периферических тканях.
Стимуляцией центральных опиоидных рецепторов определяются следующие фармакологические эффекты морфина:
- Анальгезия.
- Эйфория — возникновение приятных ощущений и немотивированное состояние свободы от тревог и проблем. При этом возникает чувство комфорта и устраняются чувства голода, жажды и т.п. Это является причиной развития лекарственной зависимости - непреодолимого желания повторного приема морфина (морфинизм). У некоторых больных и здоровых людей, не испытывающих боли, может развиться ощущение беспокойства и разбитости, плохое самочувствие (дисфория).
- Седативный эффект — состояние покоя, сонливость, нарушение способности к рассуждению (без утраты памяти) и поверхностный сон.
- Противокашлевое действие вследствие угнетения кашлевого центра (к эффекту быстро развивается привыкание).
- Угнетение дыхания связано в основном со снижением чувствительности дыхательного центра к двуокиси углерода и зависит от дозы. Дыхание становится редким и глубоким при введении даже терапевтических доз морфина. В токсических дозах развивается очень редкое поверхностное дыхание, вплоть до полной его остановки (при отравлении морфином смерть наступает от паралича дыхательного центра). Для восстановления дыхания используются антагонисты опиоидных рецепторов.
- Миоз — сужение зрачков, являющееся характерным диагностическим признаком приема морфина. Возникает в результате возбуждения центра глазодвигательного нерва. Привыкание в отношении миоза развивается медленно.
- Брадикардия вследствие повышения тонуса центра блуждающих нервов.
- Тошнота и рвота, усиливающиеся при движении — развиваются за счет стимуляции рецепторов пусковой (триггерной) зоны рвотного центра, расположенной на дне IV желудочка мозга. Непосредственно рвотный центр морфин угнетает.
- Влияние на продукцию гормонов. Повышение продукции пролактина, антидиуретического гормона (вазопрессина), гормона роста, что связано со стимуляцией гипоталамических центров. Усиление выделения вазопрессина приводит к уменьшению диуреза. Снижение секреции гонадотропных гормонов, АКТГ. Снижается также секреция тестостерона и гидрокортизона.
- Снижение температуры тела ниже нормы (вне зависимости от исходного уровня). Эффект связан с угнетением центра теплорегуляции в гипоталамусе и снижением теплопродукции. Гипотермия отчетливо проявляется при применении больших доз морфина.
- Повышение тонуса скелетных мышц (преимущественно мышц-сгибателей и дыхательных мышц). Эффект реализуется на уровне спинного мозга.
- Лекарственная зависимость (психическая и физическая) развивается при повторных приемах морфина. Желание повторного приема морфина сначала связано с вызываемой морфином эйфорией. Затем развивается физическая зависимость, которая проявляется абстинентным синдромом. Явления абстиненции возникают при отмене морфина: сначала слезотечение, насморк, потливость, «гусиная кожа», затем беспокойство, тахикардия, тремор, тошнота, рвота, диарея, сильные боли в животе, спине и др. Эти явления исчезают при приеме морфина.
Эффекты, вызванные возбуждением периферических опиоидных рецепторов:
• Стимуляция выделения гистамина приводит к расширению сосудов кожи и
конъюнктивы глаз, крапивнице. У больных бронхиальной астмой морфин может
вызвать бронхоспазм (повышение тонуса бронхов связано также с действием на опиоидные рецепторы бронхиальных мышц).
- Снижение пропульсивной моторики желудка и кишечника, повышение тонуса сфинктеров кишечника, уменьшение секреции поджелудочной железы и выделения желчи (вследствие повышения тонуса сфинктера Одди и желчных протоков) нарушают продвижение содержимого по кишечнику и приводят к развитию обстипации (запора). Вследствие повышения тонуса гладких мышц жел-чевыводящих путей могут возникнуть спастические боли (колики).
- Повышение под действием морфина тонуса мочеточников может вызвать приступ почечной колики, а повышение тонуса сфинктеров уретры может вызвать задержку мочеиспускания.
К действию морфина при его повторном применении развивается привыкание. При повторных приемах морфина снижается его анальгетическое действие и для получения прежнего эффекта приходится увеличивать дозу. Привыкание развивается и к некоторым другим эффектам морфина (к возникновению эйфории, угнетению дыхания). Практически не развивается привыкание к действию морфина на величину зрачка и желудочно-кишечный тракт. При постоянном приеме морфина развивается привыкание (толерантность) к его токсическому действию (угнетение дыхательного центра), поэтому у лиц с зависимостью к морфину высокие и даже смертельные дозы морфина не вызывают токсических эффектов. При прекращении приема морфина (например, во время лечения в стационаре) толерантность к морфину быстро исчезает и введение высокой, но прежде переносимой дозы морфина может вызвать смертельный исход.
Применяют морфин как болеутоляющее средство при выраженных болях, связанных с тяжелыми травмами, ожогами, такими заболеваниями как злокачественные опухоли, инфаркт миокарда. Морфин применяют в анестезиологии для подготовки больных к операции (премедикации), а также при послеоперационных болях. Снимая сильные боли, морфин препятствует развитию болевого шока. Морфин можно применять при почечной, кишечной коликах, связанных со спазмом гладких мышц, но поскольку морфин повышает тонус гладких мышц, в этих случаях его назначают вместе со спазмолитическими средствами (атропином, папаверином, но-шпой). Морфин применяют при остром оте ке легких.
Морфин вводят парентерально (внутривенно, подкожно) и внутрь в виде таблеток. Но поскольку морфин всасывается из желудочно-кишечного тракта недостаточно хорошо, а также в значительной степени метаболизируется при первом прохождении через печень, для достижения быстрого и выраженного действия его вводят парентерально.
Действие морфина развивается через 10-15 мин после введения под кожу и через 20-30 мин после приема внутрь (максимальная концентрация в плазме крови достигается через 10—30 мин после подкожного введения морфина и через 1—2 ч после приема внутрь). Действие однократной дозы продолжается 3—6 ч.
Морфин накапливается в наибольших концентрациях в хорошо кровоснабжа-емых органах (печень, легкие, селезенка). В скелетных мышцах морфин накапливается в меньшей степени, но вследствие большой общей массы они служат основным его резервуаром.
Морфин плохо преодолевает тканевые барьеры, однако при ацетилировании двух гидроксильных групп он превращается в активный метаболит - диацетил-морфин (героин), который значительно быстрее проникает через гематоэнцефа-лический барьер в ткани мозга, где оказывает анальгетический эффект. В мозге
диацетилморфин гидролизуется до моноацетилморфина и далее - до морфина. Слабое развитие у новорожденных гематоэнцефалического барьера приводит к высокому уровню поступления морфина в мозг и риску интоксикации с угнетением дыхания.
Наличие в молекуле морфина двух свободных гидроксильных групп позволяет ему легко конъюгировать с глюкуроновой кислотой. Морфин-6-глюкуронид обладает большей анальгетической активностью и действует несколько продолжительнее, чем морфин. У больных с почечной недостаточностью может происходить накопление активных метаболитов, что ведет к более продолжительной и выраженной анальгезии.
Значительная часть морфина превращается в полярные метаболиты, которые затем быстро экскретируются почками (85%), 9-12% морфина выводится с мочой в неизмененном виде. Небольшая часть глюкуронидов морфина (7—10%) экскретируется с желчью и поступает в просвет желудка, откуда морфин может снова всасываться в кровь, или (при лечении отравления морфином) может быть удален (промыванием желудка слабым раствором калия перманганата).
Побочные эффекты морфина: тошнота, рвота, спазм гладких мышц, обстипа-ция, брадикардия, гипотония, урежение дыхания; при повторном применении -привыкание, лекарственная зависимость.
Морфин противопоказан при артериальной гипотензии, дыхательной недостаточности, паралитических, спастических и обструктивных заболеваниях ЖКТ, гипертрофии простаты, при повышенном внутричерепном давлении, при беременности. Морфин не рекомендуют применять для обезболивания родов (возможно угнетение дыхательного центра у плода), у детей до 2 лет и лиц старше 60 лет, не назначают его кормящим матерям.
При остром отравлении морфином развивается коматозное состояние, редкое поверхностное дыхание, брадикардия, резко суживаются зрачки (диагностический признак интоксикации опиоидами), однако при асфиксии зрачки расширяются. Тяжелое отравление приводит к смертельному исходу вследствие остановки дыхания.
- При отравлении морфином основные мероприятия направлены на удаление морфина из организма (промывают желудок 0,05% раствором калия перманганата, который вызывает окисление морфина, и теплой водой со взвесью активированного угля, адсорбирующего морфин, а затем назначают солевое слабительное и активированный уголь, что препятствует всасыванию морфина) и на восстановление дыхания (вводят внутримышечно или внутривенно антагонист опио-идных рецепторов налоксон). При глубоком угнетении дыхания проводят искусственную вентиляцию легких.
Омнопон — препарат, содержащий смесь алкалоидов опия - морфин, кодеин, тебаин (алкалоиды фенантренового ряда), наркотин, папаверин (алкалоиды изохинолинового ряда). Омнопон близок по фармакологическим свойствам к морфину (содержит 48-50% морфина). Применяют по тем же показаниям, что и морфин. Вводят парентерально (подкожно, внутривенно). За счет папаверина обладает спазмолитическими свойствами, поэтому имеет преимущества перед морфином при болях, связанных со спазмом гладкомышечных органов (почечная, печеночная, кишечная колики).
Кодеин — производное фенантрена, алкалоид опия (0,5% концентрации). Для использования в качестве лекарственного средства кодеин синтезируется из морфина (метилированное производное). Кодеин обладает всеми свойствами
наркотических анальгетиков. По анальгетическому действию примерно в 10 раз слабее морфина. По сравнению с морфином, кодеин в большей степени угнетает кашлевой центр, поэтому его применяют чаще как противокашлевое средство (см. раздел 17.2 «Противокашлевые средства»).
Синтетические наркотические анальгетики
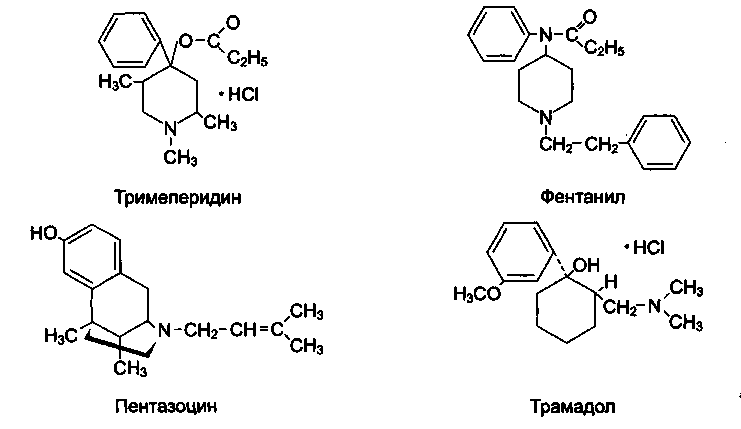
Тримеперидин — синтетический наркотический анальгетик, производное N-метилпиперидина (гидрохлорид-1,2,4-триметил-4-пропионилокси4-фенилпиперидин), оригинальный отечественный препарат (М.Д. Машковский, В.И. Ищенко).
Тримеперидин по анальгетической активности в 2-4 раза уступает морфину, но в отличие от морфина в меньшей степени угнетает дыхательный центр (поэтому может быть использован при беременности, для обезболивания родов и у детей), несколько повышает тонус и сократительную активность миометрия. В отличие от морфина тримеперидин оказывает спазмолитический эффект (на мочеточники, бронхи) или менее выраженное спазмогенное действие (на кишечник, желчевыводящие пути), в связи с чем может использоваться при почечных и печеночных коликах. Фармакокинетические параметры тримеперидина аналогичны морфину.
Показания: выраженный болевой синдром (травмы, злокачественные новообразования, послеоперационный период и др.), подготовка к операции, обезболивание родов, почечная, кишечная и печеночная колики.
Побочные действия: тошнота, рвота, слабость, головокружение. Возможно развитие лекарственной зависимости. Противопоказания: дыхательная недостаточность.
Фентанил - производное фенил пиперидина, полный агонист опиоиднмх рецепторов (в большей степени стимулирует -рецепторы). Фентанил в 100-400 раз активнее морфина (для получения такого же анальгетического эффекта требуются в 100-400 раз меньшие дозы фентанила), он также эффективнее морфина (устраняет боли при которых морфин неэффективен). Вследствие высокой липофильности фентанил быстро проникает в ткани мозга, но затем перераспределяется и накапливается в жировой ткани, где подвергается медленному метаболизму. Фентанил по сравнению с другими наркотическими анальгетиками ока-
зывает очень быстрое (эффект наступает через 1-3 мин после внутривенного введения) и кратковременное (20-30 мин) обезболивающее действие. Препарат применяют парентерально (внутривенно, внутримышечно) главным образом для быстрого обезболивания перед и во время хирургических операций, при инфаркте миокарда, отдельно и в комбинации с нейролептиком дроперидолом (комбинированный препарат Таламонал). Таламонал применяют для нейролепта-нальгезии (метод обезболивания с сохранением сознания при хирургических операциях), а также для снятия болей при инфаркте миокарда, при травмах и т.д. При таком сочетании дроперидол потенцирует обезболивающее действие фента-нила, а также устраняет у пациента чувство страха, тревоги, напряжения перед оперативным вмешательством.
Противопоказания и побочные эффекты фентанила соответствуют таковым морфина. Фентанил сильнее, чем морфин угнетает дыхательный центр, кроме того, после его применения возможна кратковременная ригидность (повышение тонуса) мышц грудной клетки.
Метадон — производное фенилгептиламина, сходное по эффектам с морфином, оказывает более слабое, но более продолжительное действие. Назначают внутрь.
Привыкание и физическая зависимость развиваются значительно медленнее, чем при применении морфина. Абстиненция после прекращения приема метадо-на менее выражена (мягкая абстиненция), но более продолжительна, чем при отмене морфина. Эти свойства метадона позволяют использовать его в ряде стран для детоксикации и поддерживающего лечения лекарственной зависимости к опиоидам, в частности к героину. Родственное метадону соединение левомета-дил ацетат (1-а-ацетил метадон), оказывает еще более продолжительное действие, моЬкет применяться внутрь один раз в 2-3 дня и является наиболее оптимальным препаратом для проведения детоксикации.
Частичные агонисты и агонисты-антагонисты опиоидных рецепторов
Бупренорфин относится к частичным агонистам ц-опиоидных рецепторов. По анальгетической активности в 20-30 раз превышает морфин и действует длительнее (6-8 ч). По эффективности сравним с морфином. Вводят парентерально и сублингвально. При сублингвальном применении бупренорфина действие наступает через 25-35 мин и продолжается 8-12 ч (применяют для неотложной помощи при массовых травматических поражениях — оказывает противошоковое действие, облегчает транспортировку пострадавших).
Пентазоцин — производное бензоморфана, синтетический наркотический анальгетик из группы агонистов-антагонистов опиоидных рецепторов (агонист κ- и δ-рецепторов, антагонист µ-рецепторов). Анальгетические свойства обусловлены в основном стимуляцией κ-рецепторов. По анальгетической активности уступает морфину, но в меньшей степени угнетает дыхание. Так как пентазоцин не вызывает эйфорию (связана со стимуляцией µ-рецепторов), а может вызывать дисфорию, при его применении меньше риск возникновения лекарственной зависимости. Поскольку пентазоцин проявляет свойства антагониста, он вытесняет морфин из связи с опиоидными рецепторами, обуславливая развитие абстинентного синдрома у лиц с физической зависимостью к наркотическим анальгетикам.
Препарат вводят парентерально (внутривенно, внутримышечно, подкожно) и внутрь. Хорошо всасывается при всех путях введения. Начало эффекта и его максимальная выраженность отмечаются, соответственно, через 2—3 мин и 15—30 мин
после внутривенного введения; через 15-30 мин и 30-60 мин после внутримышечного и энтерального введения. Продолжительность действия — до 3 ч.
Пентазоцин вызывает повышение давления в легочной артерии, при этом увеличивается преднагрузка на сердце, повышается работа сердца. Поэтому препарат не рекомендуют применять при инфаркте миокарда. Для пентазоцина характерны дисфория, галлюцинации, тахикардия, повышение артериального давления.
Препарат противопоказан при бронхиальной астме, черепно-мозговой травме, эпилепсии, желчно- и мочекаменной болезни, недостаточности печени и почек. Ограничения к применению: беременность, грудное вскармливание, детский возраст (до 1 года).
Буторфанол относится к группе агонистов-антагонистов опиоидных рецепторов (стимулирует к-рецепторы и является антагонистом u-рецепторов). Применяется для премедикации перед хирургическими операциями, во время операций и для послеоперационного обезболивания. В меньшей степени, чем морфин, угнетает дыхание, меньше риск лекарственной зависимости. Так же как пентазоцин, буторфанол повышает давление в легочной артерии и увеличивает работу сердца, в связи с чем его не рекомендуют применять при инфаркте миокарда. Вызывает такие же побочные эффекты, что и пентазоцин.
Агонистом к-рецепторов и антагонистом ц-рецепторов является также н а л -б у ф и н. По анальгетической активности близок к морфину, но меньше угнетает дыхание. В отличие от пентазоцина и буторфанола не влияет на гемодинамику, применяют для обезболивания при болевых синдромах, в том числе при инфаркте миокарда. Продолжительность действия до 6 ч.
В качестве антагонистов наркотических анальгетиков используется н а л о к -сон (Наркан) и налтрексон. Эти препараты блокируют µ-, δ- и κ- рецепторы, поэтому устраняют как анальгезирующее действие наркотических анальгетиков, так и вызываемую ими эйфорию, угнетение дыхания и другие эффекты.
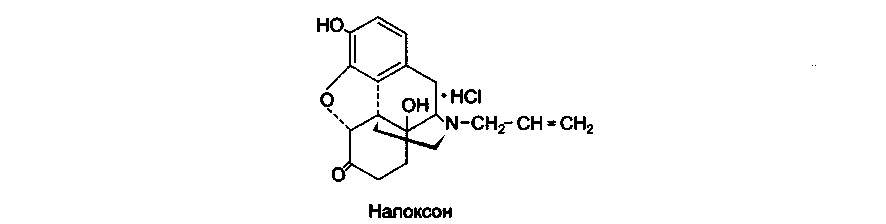
Налоксон — производное фенантрена, полный конкурентный антагонист µ-, δ-, и κ- рецепторов.
Вводят внутривенно при интоксикации наркотическими анальгетиками для конкурентного вытеснения их из связи с дыхательным центром. Действует 2—4 ч. Устраняет не только угнетение дыхания, но и многие другие эффекты опиоидных анальгетиков, в том числе агонистов-антагонистов. Менее эффективен при передозировке бупренорфина. Налоксон вызывает синдром абстиненции у лиц с лекарственной зависимостью к опиоидам.
Налтрексон эффективен при приеме внутрь, действует до 24 ч. Уменьшает или предотвращает эффекты, вызываемые опиоидами. Снижает потребление алкоголя. Используется при алкогольной зависимости, а также для предотвращения эйфории, вызываемой опиоидами, при лечении наркомании.
14.1.2. Неопиоидные препараты с анальгетической активностью
Препараты различных фармакологических групп с анальгетическим компонентом действия
Ацетаминофен (Парацетамол, Панадол, Тайленол, Эффералган) — ненаркотический анальгетик, производное пара-аминофенола, активный метаболит фенацетина. Обладает болеутоляющим и жаропонижающим действием. Противовоспалительная активность отсутствует. Анальгетическое действие связано с ингибированием циклооксигеназы в ЦНС.
Используют препарат при головной боли, для снижения температуры при лихорадке, миалгии, невралгии, суставных болях. По эффективности ацетаминофен сопоставим с ацетилсалициловой кислотой. В терапевтических дозах редко вызывает побочные эффекты. Однако токсическая доза ацетаминофена лишь в 3 раза превышает терапевтическую. При передозировке препарат оказывает гепа-тотоксическое действие, вызывая некроз клеток печени, что связано с образованием токсичного метаболита ацетаминофена — N-ацетил-п-бензохинонимина. С целью предупреждения развития токсических эффектов ацетаминофена в течение первых 12 ч после отравления вводят ацетилцистеин или метионин.
Клонидин (Клофелин) — а2-адреномиметик, используемый как антигипер-тензивное средство. Обладает выраженным анальгетическим действием, которое объясняют усилением нисходящих тормозных влияний (опосредуемых а2-адре-норецепторами) на проведение болевых импульсов в афферентных путях спинного мозга. Препятствует развитию вегетативных нарушений, вызванных болью. Как анальгетик используется для уменьшения боли при оперативных вмешательствах, в послеоперационном периоде, при инфаркте миокарда, злокачественных опухолях.
оЛАмитриптилин и имипрамин (Имизин) - трициклические антидепрессанты. За счет угнетения обратного нейронального захвата норадреналина и сёротонина активируют нисходящую антиноцицептивную систему, угнетающую передачу болевых импульсов на уровне спинного мозга. Эффективны главным образом при хронических болях. Используются при невралгии различной этиологии, фантомных болях.
Карбамазепин (Тегретол, Финлепсин) и фенитоин (Дифенин) - б л о -каторы натриевых каналов, применяемые как противоэпилептические средства. Как анальгетики эффективны при невралгии тройничного нерва, сопровождающейся приступами сильных болей.
Габапентин также применяется как противоэпилептическое средство. Анальгетическое действие связано со стимуляцией ГАМК-ергической передачи в головном мозге. Как анальгетик применяют при мигрени, нейропатических болях.
Баклофен — агонист ГАМКв-рецепторов, применяется при болезненных мышечных спазмах, спастичности.
ь Кетамин (Кеталар) - производное фенциклидина, является неконкурентным антагонистом NMDA-рецепторов, обладает выраженным анальгетическим действием, применяется для общего обезболивания (диссоциативной анестезии, см. гл. 10 «Средства для наркоза»).
Азота закись применяется ингаляционно (см. п. 10.1 «Средства для ингаляционного наркоза»), обладает выраженными анальгетическими свойствами, применяется для уменьшения болей при инфаркте миокарда, для обезболивания родов, в послеоперационном периоде.
Кроме того, некоторое анальгетическое действие оказывают антагонисты гис-таминовых Н,-рецепторов, например, дифенгидрамин (димедрол), а также сома-тостатин, кальцитонин.
14.1.3. Анальгетики со смешанным механизмом действия
Трамадол (Трамал) - центральный неселективный агонист и-, 8-, и к-ре-цепторов. Анальгетический эффект дополнительно опосредуется за счет влияния на адренергическую и серотонинергическую передачу (нарушается нейрональ-ный захват норадреналина и серотонина) в нисходящих антиноцицептивных путях, в результате чего усиливаются нисходящие тормозные влияния на проведение болевых импульсов на уровне спинного мозга. Трамадол по активности уступает морфину. Анальгетическое действие практически не сопровождается угнетением дыхания, снижением моторики желудочно-кишечного тракта, повышением тонуса мочевыводящих путей. В сравнении с морфином препарат обладает незначительным наркогенным потенциалом (меньше риск лекарственной зависимости), не входит в перечень наркотиков. Применяют препарат при послеоперационных болях и других болевых синдромах (при инфаркте миокарда, злокачественных опухолях, травмах). Назначают парентерально, внутрь и ректально.
14.2. АНАЛЬГЕЗИРУЮЩИЕ СРЕДСТВА ПРЕИМУЩЕСТВЕННО ПЕРИФЕРИЧЕСКОГО ДЕЙСТВИЯ (НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ СРЕДСТВА)
Нестероидные противовоспалительные средства (НПВС) - большая группа соединений, обладающих противовоспалительным, анальгезирующим и жаропонижающим свойствами. Эти свойства НПВС связаны с их способностью нарушать образование простагландинов Е2 и 12, которые являясь медиаторами воспаления, вызывают следующие эффекты:
- расширяют артериолы, а также усиливают действие других медиаторов воспаления гистамина и брадикинина на проницаемость сосудов, это приводит к экстравазации плазмы, инфильтрации и отеку тканей;
- повышают чувствительность болевых рецепторов (ноцицепторов) к бради-кинину, гистамину и некоторым другим веществам, которые являются медиаторами боли;
- простагландин Е2 оказывает стимулирующее действие на центр теплорегу-ляции в гипоталамусе и повышает температуру тела.
Простагландины Е2 и 12 образуются из арахидоновой кислоты. Происходит это следующим образом: сначала из арахидоновой кислоты под действием циклоок-сигеназы (ЦОГ), синтезируются циклические эндопероксиды, а из нестабильных циклических эндопероксидов далее образуются простагландины Е2, 12, другие простагландины и тромбоксан (рис. 14.2). НПВС ингибируют ЦОГ и таким образом нарушают образование простагландинов Е2 и 12, что и определяет их основные фармакологические эффекты: противовоспалительный, анальгезирующий и жаропонижающий.
В качестве противовоспалительных и болеутоляющих средств при артритах, миозитах, невритах используют разные НПВС, в том числе ацетилсалициловук кислоту (Аспирин), ибупрофен (Бруфен), диклофенак (Вольтарен) и некоторые
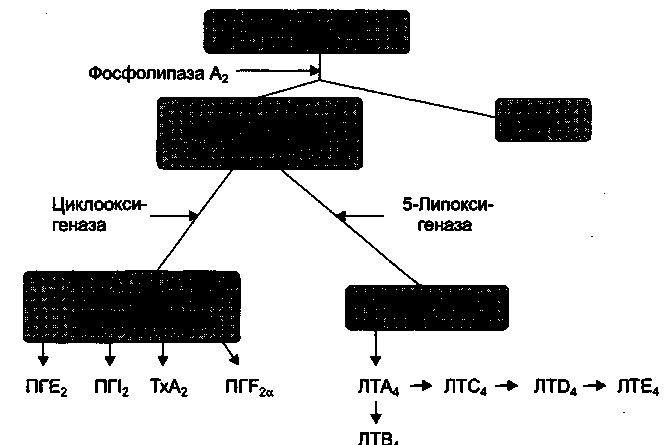
Рис. 14.2. Каскад арахидоновой кислоты.
5-НРЕТЕ - 5-гидроксиэйкозатетраеновая кислота; ПГЕ2, ПП2 , nrF2a - простагландины; ТхА2 -тромбоксан А2; ЛТА4 ЛТВ4, ЛТС4 ЛЮ4, ЛТЕ4 - лейкотриены (Из: Майский В.В. Фармакология с общей рецептурой. - М., 2002).
др., при этом используется противовоспалительное и анальгетическое свойства этих препаратов. Кроме того, как болеутоляющие средства НПВС (ацетилсалициловую кислоту) применяют при головных болях, эффективны НПВС также при болях, связанных с менструациями. Подробнее об этих препаратах см. раздел «Нестероидные противовоспалительные средства» в гл. 33 «Противовоспалительные средства».
В основном только как болеутоляющие средства используют метамизол-натрий и кеторолак.
Метамизол-натрий (Анальгин) применяется при болях, связанных с воспалительными процессами: миалгиях, невралгиях, артралгиях, при головной боли, болях, вызванных менструациями, вводят внутрь и парентерально. Входит в состав комбинированного препарата Баралгин (Спазмалгин), который кроме мета-мизола содержит вещества спазмолитического действия питофен и фенпивери-йия бромид. Препарат применяется при болях, связанных со спазмом гладких мышц (почечная, печеночная, кишечная колика), вводят внутривенно или внутримышечно. При систематическом применении метамизол может вызвать лейкопению, возможен агранулоцитоз, в связи с чем его применение ограничено, препарат не рекомендуется принимать длительно.
Кеторолак (Кетанов) обладает выраженной анальгетической активностью, но оказывает меньшее по сравнению с другими НПВС противовоспалительное действие. Кеторолак хорошо всасывается из желудочно-кишечного тракта, при введении внутрь биодоступность составляет 80—100%. Применяют кеторолак внутрь и парентерально для купирования послеоперационных болей (в качестве альтернативы опиоидным анальгетикам), а также при болях, вызванных травмами, при опухолевых заболеваниях и др. Показан при невралгии тройничного нерва.
Кеторолак при длительном применении вызывает побочные эффекты, характерные для других НПВС: изъязвление слизистой оболочки желудка и двенадцатиперстной кишки (в связи с угнетением синтеза простагландинов Е2 и 12, обла-
дающих гастропротекторным действием, см. раздел 30.4), нарушение функции почек (в связи с угнетением синтеза простагландинов Е2 и 12 нарушение фильтрации в почечных клубочках) и др. Подробнее о побочных эффектах НПВС см. раздел «Нестероидные противовоспалительные средства» в гл. 33 «Противовоспалительные средства».
Взаимодействие наркотических анальгетиков с другими лекарственными средствами
| Наркотические анальгетики | Взаимодействующий препарат (группа препаратов) | Результат взаимодействия |
| Наркотические анальгетики | Дроперидол | Потенцирование анальгетического эффекта - нейролептаналгезия |
| | Атропин | Уменьшение анальгетической эффективности морфина, уменьшение тошноты и рвоты |
| | Закись азота | Потенцирование влияния на мышечную ригидность |
| | Трициклические антидепрессанты и препараты, угнетающие ЦНС | Потенцирование угнетения дыхательного центра |
Основные препараты
| Международное непатентованное название | Патентованные (торговые) названия | Формы выпуска | Информация для пациента |
| Морфина гидрохлорид (Morphini hydrochloridum) | Долтард, Морфилонг | Ампулы и шприц-тюбики по 1 мл 1 % раствора для инъекций Таблетки-депо по 0,01, 0,03, 0,06, 0,1 или 0,2 г | Применять подкожно или внутривенно по 1 мл; У онкологических больных (длительно) внутрь, не разжевывая; 0,2-0,8 мг/кг каждые 12 ч; При сильных послеоперационных болях, инфаркте, травмах -внутрь 20 мг (пациентам до 70 кг), или 30 мг (свыше 70 кг) каждые 12 ч |
| Тримеперидин (Trimeperidi- num) | Промедол | Ампулы и шприц-тюбики по 1 мл 2% или по 2 мл 1% раствора для инъекций | Применяется подкожно или внутривенно по 1-2 мл при сильных болях |
| Фентанил (Phentanylum) | - | 0,005% раствор для инъекций в ампулах по 2 мл или во флаконах по 10 мл | Применение для премедикации: внутримышечно по 0,05—0,1 мг вместе с 2,5—5 мг дроперидола за 30 мин до операции, внутривенно капельно по 0,1—0,25 мг вместе с 5-12,5 мг дроперидола, в послеоперационном периоде внутримышечно — 0,05—0,1 мг; детям — 0,002 мг/кг. Для нейро-лептанальгезии — внутривенно 0,2—0,6 мг (введение повторяют через каждые 20 мин). |
Окончание таблицы
| 1 | 2 | 3 | 4 |
| | | | Для купирования боли при инфаркте миокарда — 0,1 мг вместе с 5 мг дроперидола(в течение 3 мин) |
| Пентазоцин (Pentazocinum) | Фортрал, Фортвин | Таблетки по 0,05 г. Ампулы по 1 мл 3% раствора для инъекций | Применять внутрь, взрослым по 50 мг 3—4 раза в день перед едой, при необходимости разовую дозу увеличивают до 100 мг; максимальная суточная доза внутрь -350 мг. Парентерально взрослым — 30— 45 мг, при необходимости повторное введение через 3-4 ч, детям от 1 года до 6 лет из расчета 1 мг/кг в сутки. Внутривенно взрослым 30 мг, при необходимости повторное введение через 2-3 ч, детям - не более 0,5 мг/кг в сутки |
| Налоксона гидрохлорид (Waloxoni hydrochloridum) | Налкан, Наркан | Ампулы по 1 мл 0,4% раствора для инъекций; в упаковке 10 шт. | Вводить подкожно, внутримышечно, внутривенно — по 1 мл (при необходимости каждые 2— 3 мин); детям — по 5—10 мкг/кг |
