На правах рукописи назаров
| Вид материала | Автореферат |
- Печатная или на правах рукописи, 21.09kb.
- Удк 796/799: 378 , 770.24kb.
- На правах рукописи, 399.58kb.
- На правах рукописи, 1025.8kb.
- На правах рукописи, 726.26kb.
- На правах рукописи, 552.92kb.
- На правах рукописи, 670.06kb.
- На правах рукописи, 637.26kb.
- На правах рукописи, 321.8kb.
- На правах рукописи, 636.64kb.
На правах рукописи
НАЗАРОВ
Дмитрий Александрович
Применение холодовой радиочастотной
абляции в хирургическом лечении
больных митральным пороком сердца,
осложненным постоянной формой
фибрилляции предсердий
14.01.26 – сердечно-сосудистая хирургия
А в т о р е ф е р а т
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2010
Работа выполнена в ФГУ «Главный военный клинический госпиталь
имени академика Н.Н. Бурденко»
Научный руководитель:
доктор медицинских наук КРАНИН Дмитрий Леонидович
Официальные оппоненты:
доктор медицинских наук, профессор Дземешкевич Сергей Леонидович
Российский научный центр хирургии имени академика Б.В. Петровского РАМН
доктор медицинских наук, профессор Попов Леонид Валентинович
ФГУ «Национальный медико-хирургический центр им. Н.Н. Пирогова Росздрава»
Ведущая организация: ФГУ «3 Центральный военный клинический госпиталь имени А.А. Вишневского».
Защита состоится «…» _________ 20__ г. в __.__ часов на заседании совета Д. 208.123.01 по защите докторских и кандидатских при ФГУ «Национальный медико-хирургический центр им. Н.Н. Пирогова Росздрава» (105203, г. Москва, ул. Нижняя Первомайская, дом 70).
С диссертацией можно ознакомиться в библиотеке института усовершенствования врачей ФГУ «Национальный медико-хирургический центр им. Н.Н. Пирогова Росздрава» (105203, г. Москва, ул. Нижняя Первомайская, дом 65).
Автореферат разослан «___» ________ 20__ г.
Ученый секретарь диссертационного совета
доктор медицинских наук, профессор Матвеев С.А.
Общая характеристика работы
Актуальность темы исследования. Распространенность клапанной болезни среди населения составляет от 0,5% до 12%. При этом наиболее часто поражается митральный клапан (МК), изолированный порок которого встречается в 24-70% всех случаев клапанной болезни (Василенко В.Х., 1972; Sugiura M., 1982; Shimada S.A., 1986). Среди осложнений, сопровождающих пороки МК, особое место занимает фибрилляция предсердий (ФП), которая выявляется у 35-89% пациентов к моменту операции по поводу этого заболевания (Flugelman M.Y., 1984, Chua L.Y., 1994). Присоединение ФП у больных с пороками сердца приводит у 73% пациентов к формированию недостаточности кровообращения (Обухова А.А., 1986).
После коррекции порока ФП сохраняется более чем у 80% пациентов с дооперационной ФП (Sanfilippo A., 1990; Large S.R., 1997). Сохранение аритмии существенно уменьшает число положительных результатов операции в отдаленные сроки, обуславливая сопутствующую пороку недостаточность кровообращения, усиливая легочную гипертензию, а также увеличивая риск тромбоэмболических осложнений и инсульта (Obadia J.F., 1997).
Эффективная профилактика ФП в настоящее время отсутствует, а применение некоторых антиаритмических препаратов (ААП) может сопровождаться их токсическим или проаритмогенным эффектами (Бредикис Ю.Ю., 1986; Сметнев А.С., 1987; Сыркин А.Л., 1986; Falk R.H., 1992). В связи с этим разработка хирургических методов лечения ФП продолжает оставаться актуальной задачей.
Большим шагом в хирургическом лечении ФП явилась разработанная James Cox с соавторами в 1987 году операция, названная «лабиринт». В 1991 году они доложили об успешных непосредственных результатах лечения идиопатической ФП с использованием операции «лабиринт» (Cox J.L., 1991). После этого, многие кардиохирурги стали использовать процедуру «лабиринт» в дополнении к операциям на клапанах сердца, для устранения сопутствующей пороку ФП (Isobe F., 2001).
Однако, впечатляющие результаты, полученные при хирургическом лечении ФП с использованием методики рассечения и ушивания стенок предсердий (cut-and-sew technique) не нашли широкого клинического применения, из-за относительно длительного времени искусственного кровообращения и пережатия аорты, высокого риска интра- и послеоперационных кровотечений, а также отсутствием достаточного опыта в выполнении оригинальной операции «Cox-Maze III» большинством кардиохирургов (Cox J.L., 1995; Handa N., 1999; Jessurun E.R., 2000; Kawaguchi A.T., 1996; Yuda S., 2001).
В связи с этим, предложено ряд модификаций процедуры «лабиринт» с применением различных физических методов абляции стенок предсердий (радиочастотная, криогенная, ультразвуковая, микроволновая, лазерная фотоабляция). Они заменяют, но только в определенной степени, скальпель и используются, как в условиях операций на открытом сердце, так и при проведении интервенционных процедур (Бокерия Л.А., 2003; Chen M.C., 1998; Isobe F., 2001; Lee J.W., 2001; Mohr F.W., 2002; Sie H.T., 2001).
Хотя в последние годы были достигнуты большие успехи в хирургическом лечении ФП, недостаток всех предложенных методов состоит в том, что не все они являются радикальными, не все восстанавливают нормальную функцию синусового узла и сократительную функцию предсердий. А хирургическое лечение ФП, сочетающееся с поражением митрального клапана, особенно, если оно ревматического генеза, по данным различных авторов, не столь успешно (Fukada J., 1998; Izumoto H., 1998; Kosakai Y., 1994).
Исходя из выше изложенного, дальнейшее изучение проблемы лечения ФП у больных с приобретенными пороками сердца представляется весьма актуальным.
Цель исследования - повышение эффективности хирургического лечения больных с пороком митрального клапана и постоянной формой фибрилляции предсердий путем интраоперационного использования холодовой орошаемой радиочастотной абляции (РЧА).
Задачи исследования:
1. Провести анализ ближайших и отдаленных результатов изолированных операций на митральном клапане у больных с постоянной формой ФП.
2. Оценить ближайшие и отдаленные результаты применения холодовой орошаемой РЧА в устранении постоянной ФП при одновременной коррекции порока митрального клапана.
3. Оценить внутрисердечную гемодинамику и качество жизни больных после сочетанных и изолированных операций на митральном клапане в зависимости от характера сердечного ритма в послеоперационном периоде.
4. Выявить факторы риска рецидива постоянной ФП в послеоперационном периоде после сочетанных операций.
5. Определить показания к использованию холодовой орошаемой РЧА при одновременной коррекции порока митрального клапана и постоянной ФП.
Научная новизна
Разработана оригинальная методика интраоперационной холодовой орошаемой РЧА при одномоментной коррекции порока митрального клапана, осложненного постоянной формой ФП, и дана оценка ее эффективности.
Изучены особенности течения ближайшего и отдалённого послеоперационных периодов, после изолированных операций на митральном клапане и сочетанных вмешательствах с использованием холодовой орошаемой РЧА.
Проведён сравнительный анализ функциональных результатов изолированной коррекции порока митрального клапана и сочетанных операций, а также оценено качество жизни больных в отделённом периоде после операции.
Выявлены предикторы сохранения ФП в послеоперационном периоде после сочетанных операций, определены показания к применению холодовой орошаемой РЧА.
Практическая значимость
Показана эффективность и безопасность интраоперационного применения холодовой орошаемой РЧА при сочетанных операциях у больных с митральным пороком сердца и постоянной формой ФП.
Доказано, что дополнение коррекции порока МК холодовой орошаемой радиочастотной абляцией по модифицируемой схеме операции «лабиринт», восстанавливая синусовый ритм у большинства больных, улучшает показатели внутрисердечной гемодинамики и качество жизни в отдаленном послеоперационном периоде.
Определены показания к применению холодовой орошаемой РЧА и выявлены факторы риска развития рецидива ФП у больных с пороком митрального клапана и постоянной формой ФП после сочетанных операций.
Положения, выносимые на защиту
1. У больных с патологией митрального клапана, осложненного постоянной формой фибрилляции предсердий, после изолированной коррекции клапанного порока, имеются все предпосылки для сохранения аритмии в послеоперационном периоде, обусловленное увеличенными размерами камер сердца, дистрофическими и воспалительными (при рецидиве ревматического процесса) изменениями миокарда предсердий, а также наличием швов на предсердиях.
2. Модифицированная процедура «лабиринт» с использованием интраоперационной холодовой РЧА, прерывая все потенциально возможные круги макрориентри, позволяет восстановить синусовый ритм у большинства больных, также сохраняет функцию синусового узла и транспортную функцию предсердий.
3. Сохранение синусового ритма и транспортной функции предсердий значительное снижает риск тромбоэмболических осложнений, симптомов застойной сердечной недостаточности, улучшает показатели внутрисердечной гемодинамики и повышает качество жизни.
4. Тщательный отбор больных на операцию с учетом существующих дооперационных предикторов развития рецидива аритмии и соблюдение показаний к использованию холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт» позволяет улучшить результаты хирургического лечения постоянной формы ФП в сочетании с коррекцией патологии митрального клапана.
Реализация результатов исследования
Результаты диссертационного исследования внедрены в клиническую практику ГВКГ им. акад. Н.Н. Бурденко. Материалы диссертации используются в учебном процессе Государственного института усовершенствования врачей МО РФ.
Апробация диссертации
Материалы диссертации доложены и обсуждены на заседании ученого совета ГВКГ им. акад. Н.Н. Бурденко. Основные теоретические и практические положения диссертационной работы доложены и обсуждены на научно-практической конференции ГВКГ им. акад. Н.Н. Бурденко (Москва, 2006) и Ежегодной сессии Научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева (Москва, 2008).
Публикации
По теме диссертации опубликовано 6 печатных работ, из них одна - в отечественном рецензируемом журнале, определенном ВАК.
Объем и структура работы
Диссертационная работа изложена на 127 страницах машинописного текста, иллюстрирована 41 таблицей и 10 рисунками. Диссертация построена по классической схеме и состоит из введения, обзора литературы, описания материалов и методов исследования, двух глав собственных результатов, заключения, выводов и практических рекомендаций. Библиографический указатель включает 272 источника, в том числе 236 иностранных.
Основное содержание работы
Материалы и методы
В работе проведено исследование результатов лечения 54 пациентов (33 мужчин и 21 женщина) с пороком МК и постоянной формой ФП, прооперированных в Центре сердечно-сосудистой хирургии Главного военного клинического госпиталя им. акад. Н.Н. Бурденко за период с сентября 2001г. по сентябрь 2009г.
Возраст больных колебался от 26 до 69 лет и в среднем составил 52,9 ± 9,1 года. Причинами развития порока МК были: ревматизм - у 37 больных (68,5%), ишемическая болезнь сердца - у 8 больных (14,8%), недостаточность митрального клапана другой этиологии - у 9 больных (16,7%). Длительность диагностированного порока в среднем составила 13,2 ± 10,8 лет (от 8 месяцев до 51 года). Среди больных с ревматическими пороками сердца длительность ревматизма составила от 2 до 57,3 лет (19,5±13,7 лет). У 19 (35,2%) больных диагностирована сочетанная сердечная патология.
У всех больных в дооперационном периоде верифицирована постоянная форма ФП. Диагноз устанавливался в том случае, если на протяжении 6 месяцев до операции по данным всех проводимых ЭКГ-исследований регистрировалась ФП без эпизодов синусового ритма (СР), а предшествующие попытки медикаментозной или электрической кардиоверсии были неэффективны. Длительность ФП с момента постановки диагноза, в среднем составила 3,1 ± 2,7 года (от 6 месяцев до 15 лет). У многих больных от момента возникновения пароксизмов ФП до установления ее постоянной формы проходил некоторый срок (в среднем 4,8±2,8 года), в течение которого пароксизмы купировались либо самостоятельно, либо медикаментозно. Все больные до операции получали длительную антиаритмическую терапию. Антиаритмические препараты подбирались большинству пациентов в условиях кардиологических отделений стационаров. При этом использовали следующие препараты: кордарон, новокаинамид, верапамил, соталекс, бета-блокаторы, сердечные гликозиды, хинидин. Двоим больным с целью восстановления СР выполнялась ЭИТ.
До операции все больные имели признаки сердечной недостаточности по NYHA: ко II ФК были отнесены 11 (20,4%) больных, к III ФК – 38 (70,4%) больных, а к IV ФК – 5 (9,2%) больных. По классификации Н.Д. Стражеско - В.Х. Василенко большинство больных было отнесено ко IIА стадии - 44 (81,5%) больных, ко IIБ – 10 (18,5%). У 7 больных с ИБС диагностировалась стенокардия напряжения на уровне 2-3ФК. У одной больной с ИБС и ревматическим поражением митрального и аортального клапанов стенокардия напряжения соответствовала 4ФК.
Все операции выполнялись на открытом сердце в условиях искусственного кровообращения и умеренной гипотермии. 36 (66,7%) больным выполнено протезирование МК различными типами механических протезов по стандартной методике. Аннулопластика МК опорным кольцом Карпантье выполнена 5 (9,2%) больным. Протезирование МК и протезирование аортального клапан (АК) - 3 (5,5%) больным. Протезирование МК и аннулопластика трикуспидального клапана (ТК) - 8 (14,8%) больным. Аннулопластика МК и ТК выполнена 1 (1,8%) больному. Протезирование МК и АК с аннулопластикой ТК - 1 (1,8%) больному. У 6 (11,1%) больных коррекция порока МК дополнена операцией реваскуляризации миокарда.
В зависимости от используемых методов лечения больные были разделены на 2 группы:
В первую группу (n= 30) были отнесены больные, которым выполнена изолированная коррекция клапанного порока сердца без операций, воздействующих на ФП.
Во вторую группу (n= 24) включили больных, которым была выполнена сочетанная операция, включающая клапанную коррекцию и устранение ФП с интраоперационным использованием холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт».
Клиническая характеристика больных по группам представлена в табл. 1.
Табл. 1. Клиническая характеристика оперированных пациентов
Таблица 1
| Характеристика | 1 группа (n= 30) | 2 группа (n= 24) |
| Мужчины/женщины Средний возраст (годы) Этиологические факторы порока МК:
Длительность порока (годы) Сочетанная сердечная патология:
Ранее перенесенные операции:
Длительность ХФП (годы) Проявления ХСН на момент проведения операции (ФК по NYHA): - II - III - IV Показатели ЭхоКГ:
| 18/12 52,7±9,9 24 (80%) 2 (6,7%) 4 (13,3%) 14,2±9,8 3 (10%) 6 (20%) 3 (10%) 3 (10,0%) 3 (10%) 3,8±3,2 7 (23,3%) 20 (66,7%) 3 (10%) 59,8 ± 9,3 41,3± 7,1 56,9 ± 7,1 58,5 ± 9,1 45,9 ± 15,3 | 15/9 53,1±7,9 13 (54,2%) 6 (25%) 5 (20,8%) 12,2±11,9 1 (4,2%) 4 (16,6%) 3 (12,5%) 3 (12,5%) 2 (8,3%) 2,4±2,1 4 (16,6%) 18 (75%) 2 (8,4%) 59,7 ± 7,6 42,3 ± 7,7 57,4 ± 8,8 56,8 ± 7,6 39,6 ± 13,9 |
Ближайшие и отдаленные результаты хирургического лечения изучались с помощью методов стандартной электрокардиографии, холтеровского мониторирования ЭКГ, допплер- и эхокардиографии, транспищеводного или инвазивного ЭФИ.
У всех больных для оценки отдалённых результатов оперативного лечения и качества жизни проводилось анкетирование с помощью специальных вопросников, которые учитывали все стороны жизни пациентов, включая физический, социальный, психологический статус пациентов. Для этой цели применялась шкала оценки статуса здоровья SF-36 (The MOS 36-ltem Short-Form Health Survey). Была использована русская версия опросника SF-36. Данный опросник прошел полный цикл культурной адаптации к русскоязычным пациентам и клинические испытания (НИИ Пульмонологии МЗ РФ, Москва, Институт клинико-фармакологических исследований, Санкт-Петербург).
Для оценки полученных результатов использованы методы статистического анализа: для анализа таблиц сопряженности качественных признаков использовали 2-критерий Пирсона; t-критерий Стьюдента и критерий Шеффе множественных сравнений использовали для проверки статистически значимых различий средних показателей, с расчетом стандартной ошибки и 95% доверительного интервала, альтернативный U-критерий Манна – Уитни в зависимости от типа распределения.
Расчет выполнен на персональном компьютере с использованием приложения Microsoft Excel и пакета статистического анализа данных Statistica 5.1 for Windows (StatSoft Inc., США).
Результаты исследования и их обсуждения
Результаты изолированной коррекции митрального порока у больных c постоянной ФП. Всем больным 1 группы выполнено протезирование МК по стандартной методике различными типами механических протезов (МИКС у 16 больных, SorinBicarbon у 9 больных, St.Jude у 3 больных, Роскардикс у 1 больного, Карбомедикс у 1 больного). У 9 (30%) больных произведена коррекция сопутствующей кардиальной патологии. У 3 (10%) больных выполнена тромбэктомия из полости ЛП. У трех (10%) больных коррекция порока митрального клапана дополнена операцией АКШ (количество шунтируемых артерий 1-3). Всем больным выполнено легирование ушка левого предсердия (ЛП).
Характер оперативных вмешательств
Таблица 2
| Название операции | Кол-во больных | % |
| Изолированное протезирование МК | 22 | 73,3 |
| Протезирование МК + протезирование АК | 2 | 6,8 |
| Протезирование МК + пластика ТК | 5 | 16,6 |
| Протезирование МК + протезирование АК + пластика ТК | 1 | 3,3 |
| Всего | 30 | 100 |
Ранние послеоперационные осложнения выявлены у 8 (26,6%) больных.
Госпитальная летальность составила 6,9%. В раннем послеоперационном периоде умерло 2 больных (женщины). Одна больная умерла на 3-е сутки после операции протезирования митрального и аортального клапанов, дополненной хирургической реваскуляризацией миокарда двух артерий. Причиной смерти послужила острая сердечная недостаточность на фоне развития инфаркта миокарда задней стенки левого желудочка. Вторая больная умерла на 16-е сутки после операции протезирования митрального и пластики трикуспидального клапанов от прогрессирования полиорганной недостаточности.
В отдаленном послеоперационном периоде умерло еще трое больных от тромбоэмболических осложнений.
Проведен анализ изменения сердечного ритма в различные сроки после операции (средний срок наблюдения составил 85,8 ± 21,3 месяцев). В оставшейся группе (28 пациентов – 93,3%, без учета умерших на госпитальном этапе) в раннем послеоперационном периоде СР регистрировался у 8 (28,6%) больных, ФП сохранилась у 20 (71,4%) больных. Всем больным проводилась антиаритмическая терапия кордароном по стандартной схеме. В сроки до 3 месяцев у двух больных с СР отмечен рецидив ФП резистентный к проводимой ААТ. К 6 месяцам СР регистрировался только у 5 (17,8%) больных. В отдаленном послеоперационном периоде (через 12 месяцев после операции) у 3-х больных с СР развился рецидив ФП, которая имела характер нормоформы, не купировалась медикаментозно, но и не приводила к ухудшению клинического состояния пациентов. В сроки наблюдения до 2-х лет с момента операции, несмотря на проводимую ААТ, у всех больных регистрировалась ФП – 100% случаев.
Двум больным (8%), в связи с развитием брадисистолической формы ФП, понадобилась имплантация постоянной системы электрокардиостимуляции (ЭКС).
Характер изменения сердечного ритма за период наблюдения представлен в табл. 3.
Характер изменения сердечного ритма за период наблюдения
Таблица 3
| Характер ритма | Ранний ПОП | 3 месяца | 6 месяцев | 12 месяцев | до 8 лет | |||||
| | абс. | % | абс. | % | абс. | % | абс. | % | абс. | % |
| СР | 8 | 28,6 | 6 | 21,5 | 5 | 17,8 | 2 | 7,2 | - | |
| ФП | 20 | 71,4 | 22 | 78,5 | 23 | 82,2 | 26 | 92,8 | 25* | 100 |
*Примечание: В отдаленном периоде умерло трое больных от тромбоэмболических осложнений.
Сохранение ФП у пациентов с клапанными пороками сердца значительно влияет на результаты оперативного лечения у данной категории больных, увеличивая летальность, число послеоперационных осложнений и ухудшая непосредственные и отдалённые результаты операций. Высокая частота развития рецидивов ФП после операций указывает на необходимость выполнения у больных с постоянной ФП и пороком митрального клапана коррекции ФП при помощи операции «лабиринт» и ее модификаций.
Результаты сочетанных операций с применением холодовой орошаемой радиочастотной абляции. За период с мая 2004г. по сентябрь 2009г. выполнено 24 сочетанных операций (15 мужчин, 9 женщин) по коррекции порока МК и устранения постоянной ФП посредством интраоперационного применением холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт».
У 18 (75%) больных этой группы выполнено протезирование МК по стандартной методике различными типами механических протезов (МИКС у 5 больных, SorinBicarbon у 13 больных). У 6 (25%) больных выполнена аннулопластика МК опорным кольцом Карпантье. У 5 (20,8%) больных выполнена коррекция сопутствующей кардиальной патологии. Троим (12,5%) больным выполнена тромбэктомия из полости ЛП. У 3 (12,5) больных коррекция порока митрального клапана дополнена операцией АКШ (кол-во шунтируемых артерий 1-2).
Характер оперативных вмешательств
Таблица 4
| Название операции | Кол-во больных | % |
| Изолированное протезирование МК | 14 | 58,3 |
| Протезирование МК + протезирование АК | 1 | 4,2 |
| Протезирование МК + пластика ТК | 3 | 12,5 |
| Пластика МК опорным кольцом | 5 | 20,8 |
| Пластика МК опорным кольцом + пластика ТК | 1 | 4,2 |
| Всего | 24 | 100 |
РЧА выполнялась вторым этапом после коррекции митрального порока сердца. Для проведения данной процедуры использовался РЧ-генератор «Atakr II» с ирригационным абляционным катетером «Celsius», 7Fr. РЧА выполнялась эндокардиально в монополярном режиме, для чего мы применяли два электрода: активный (абляционный) - которым непосредственно производилось РЧ-воздействие и индифферентный - который располагался под спиной пациента.
РЧ-воздействие осуществлялось посредством нанесения аппликаций на миокард левого и правого предсердий по линиям разрезов характерных для операции «лабиринт». Сначала изолировался коллектор легочных вен (ЛВ) от краев разреза для доступа к ЛП, при этом старались избежать разрывов между аппликациями. Далее аппликации наносились к основанию ушка ЛП, которое в нашем случае легировалось. От места изоляции левой нижней ЛВ воздействие выполнялось к фиброзному кольцу МК (зона левого нижнего истмуса). Процедуру в правом предсердии дополняли линейной абляцией между нижней полой вены и фиброзным кольцом ТК (зона правого нижнего истмуса).
Эффективность РЧА оценивалось визуально (образование белесоватой полоски) и по данным регистрации величины импеданса на экране дисплея РЧ-генератора в режиме «on line». Все параметры (время аппликации, мощность, температура) регистрировались и заносились в таблицу.
Общие показатели РЧА
Таблица 5
| Количество аппликаций | Время РЧА, мин | Мощность, Вт | Температура, град.С | Общая РЧ энергия, W-s | Импеданс |
| 28,3 ± 4,7 | 13 ± 4,7 | 21,9 ± 3 | 40,4 ± 2 | 21,4 ± 3,6 | 132 - 165 |
Количество аппликаций на одного пациента в среднем составило 28,3 ± 4,7 (от 17 до 38). Время, затраченное на проведение процедуры, в среднем составило 13 ± 4,7 минут.
Основные параметры РЧ-воздействия на миокард правого и левого предсердий представлены в табл. 6.
Параметры РЧ воздействия на миокард предсердий
Таблица 6
| Область РЧ воздействия | Количество аппликаций | Время РЧА на 1 апл., сек | Мощность, Вт | Температура, град. С |
| Изоляция коллекторов ЛВ | 16,5 ± 2,1 | 25,2 ± 4,3 | 22 ± 2,1 | 38,9 ± 1,3 |
| К ушку ЛП | 3,1 ± 1,4 | 36,3 ± 7,9 | 21,7 ± 1,3 | 40,1 ± 1,9 |
| К митральному клапану | 3,7 ± 0,9 | 31,1 ± 4,6 | 21,7 ± 3,2 | 41,1 ± 0,9 |
| Правый нижний истмус | 5 ± 1,1 | 27,7 ± 5,9 | 22,2 ± 2,8 | 41,5 ± 2 |
Наиболее длительное РЧ-воздействие было в области ушка ЛП (36,3 ± 7,9 сек.) и в области фиброзного кольца МК (31,1 ± 4,6 сек.). Температура РЧ-воздействия постепенно возрастала от изоляции коллектора ЛВ к правому нижнему истмусу.
Послеоперационные осложнения возникли у 4 (16,6%) больных (острая сердечная недостаточность у 2 больных, тампонада сердца у 1 больной, гипокоагуляционное кровотечение у 1 больного). Специфических осложнений, связанных с обширной РЧ-деструкцией миокарда предсердий, в послеоперационном периоде отмечено не было ни у одного больного. Госпитальная летальность составила 4,2% (на 10-е сутки после оперативного вмешательства умерла 1 больная от развившейся тампонады сердца после удаления миокардиальных электродов на фоне выраженной гипокоагуляции).
Все выжившие пациенты (23 больных – 95,8%, без учета умерших на госпитальном этапе) находились под наблюдением в сроки до 5 лет, средний срок наблюдения составил 38,5 ± 13,4 месяцев. Минимальный срок наблюдения - 13 месяцев. В постперфузионном периоде отмечено восстановление правильного ритма у 21 (91,3%) больного. Анализ сердечного ритма показал, что у большинства больных в раннем послеоперационном периоде возникали рецидивы ФП в течение первых 2-3 суток после операции, когда имелась электрическая нестабильность миокарда и дисфункция ритмоводящей системы. У одного больного ФП возникла к исходу первых суток после операции. У другого больного наблюдалась миграция водителя ритма с переходом на 2-е сутки в ФП. У 4-х пациентов рецидив ФП возник соответственно на 2, 3 (у 2-х больных) и 10 сутки. Надо отметить, что субъективная переносимость рецидивов ФП была удовлетворительной без выраженных гемодинамических расстройств. У всех больных удалось достичь контроля за частотой желудочковых сокращений на фоне приема ранее неэффективных ААП. СР на госпитальном этапе наблюдали у 15 (65,2%) больных. Этим больным для профилактики рецидивов ФП также проводилась ААТ кордароном по стандартной схеме. У 2 больных из этой группы также отмечались пароксизмы ФП. Этим больным СР восстанавливался фармакологической кардиоверсией.
В сроки наблюдения до 3-х месяцев одному пациенту после операции протезирования МК, выписанному с ФП, синусовый ритм восстановлен электрической кардиоверсией. Таким образом, суммарная эффективность модифицированной процедуры «лабиринт» с использованием холодовой орошаемой РЧА при сочетанных операциях к этому времени составила 69,6% (16 пациентов). Короткие пароксизмы ФП и ТП отмечали у 7 больных на фоне постоянно приема ААП.
Одному больному, через 6 месяцев после операции пластики митрального клапан, СР также восстановлен с помощью ЭИТ. В сроки наблюдения до 12 месяцев после операции СР регистрировался лишь у 12 (56,5%) больных. У 4 (17,4%) больных сохранялись кратковременные эпизоды ФП. При этом у одного больного рецидивы ФП возникли после отмены приема кордарона. После возобновления приема кордарона в дозе 200 мг/сут. рецидивы ФП больше не регистрировались.
В сроки наблюдения до 5 лет сохранилась похожая тенденция. Частота синусового ритма составила 54,5%. У одной больной регистрировались пароксизмы ФП, возникающие на фоне интенсивной физической нагрузке, при этом частота и продолжительность пароксизмов уменьшились, и аритмию можно было предотвратить при помощи одного из ранее неэффективных ААП. У одного больного регистрировались эпизоды частой предсердной экстрасистолии. Надо отметить, что 4 (18,2%) больных с СР свободны от приема кордарона, 8 (36,3%) больным продолжена терапия кордароном в дозе 200 мг/сут. (при этом у них не отмечено побочных эффектов от его приема) или другими антиаритмическими препаратами (в основном бета-блокаторами).
Характер изменения сердечного ритма за период наблюдения представлен в табл. 7.
Характер изменения сердечного ритма за период наблюдения
Таблица 7
| Характер ритма | Ранний ПОП | 3 месяца | 6 месяцев | 12 месяцев | до 5 лет | |||||
| | абс. | % | абс. | % | абс. | % | абс. | % | абс. | % |
| СР | 15 | 65,2 | 16 | 69,6 | 17 | 73,9 | 13 | 56,5 | 12 | 54,5 |
| ФП | 8 | 38,4 | 7 | 30,4 | 6 | 26,1 | 10 | 43,5 | 10* | 45,5 |
*Примечание: В отдаленном периоде умер один больной от тромбоэмболических осложнений.
В нашем наблюдении дисфункция синусо-предсердного узла не была выявлена ни у одного больного. Ни в одном случае не потребовалась имплантация ЭКС. У всех больных выявлено наличие сократительной функции левого и правого предсердий. Ни на госпитальном этапе, ни в отдаленном периоде наблюдения (в сроки до 5 лет) тромбоэмболических осложнений не было выявлено ни у одного больного с СР. Один больной с сохранившейся ФП умер через 2 года после операции от развития кардиогенной эмболии в сосуды головного мозга.
Сравнительный анализ результатов хирургического лечения больных с митральным пороком сердца и постоянной формой ФП в зависимости от ритма сердца в послеоперационном периоде. Для сравнительного анализа результатов оперативного лечения все больные были разделены на 2 группы в зависимости от наличия ФП или СР.
Первую группу составили 35 больных, из которых 25 (15 мужчин, 10 женщин) выполнена изолированная коррекция порока МК и 10 (6 мужчин, 4 женщины) выполнена сочетанная операция с применением холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт». У всех больных этой группы в послеоперационном периоде отмечено сохранение постоянной формы ФП.
Во вторую группу вошли 12 больных (8 мужчин, 4 женщины), которым выполнена сочетанная операция по коррекции порока МК с применением холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт» и у которых отмечено восстановление СР в послеоперационном периоде.
Анализируя интраоперационные показатели нужно отметить, что во II группе время самой операции, ИК и пережатия аорты превышали показатели I группы (277,5 ± 28,6мин., 148,3 ± 29,9мин., 110,6 ± 18,1мин. против 229,7 ± 80,7мин., 110,3 ± 39,7мин., 85,2 ± 24,6мин.), что обусловлено отработкой данного метода на первых порах у этой категории больных. Однако это не повлияло на течение послеоперационного периода и восстановление СР. Каких-либо закономерностей в применении холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт», повлиявших на результат операции не выявлено.
Важными показателями, определяющими эффективность оперативного лечения, в настоящее время, являются экономические составляющие лечебного процесса. Пациенты с СР раньше экстубировались, переводились в коечные отделения и выписывались из стационара.
Обращает на себя внимание значительно больший процент развития осложнений в раннем послеоперационном периоде у больных с сохранившейся ФП, что в значительной степени влияет на дальнейшее течение послеоперационного периода и, в конечном итоге, на результаты операции. Ранние послеоперационные осложнения были выявлены у 9 (25,7%) больных и только в I группе.
Тромбоэмболические осложнения в отдалённом периоде развились у 3 (8,5%) больных I группы (надо отметить, что у четверых больных с постоянной ФП, не включенных в эту группу, они стали причиной летального исхода). Среди пациентов II группы тромбоэмболических осложнений не наблюдали.
Обратимость патологических дооперационных изменений в структуре сердечно-сосудистой системы – один из важнейших факторов, определяющих эффективность и своевременность хирургической коррекции поражений клапанов сердца. Мы провели исследование динамики Эхо-КГ показателей в зависимости от ритма сердца в послеоперационном периоде.
При исследовании дооперационных показателей установлено, что во II группе пациентов достоверно меньше, чем в I были размеры ЛП (52,3 ± 4,4 мм против 61,5 ± 7,1 мм, р<0,05). КДР и КСР ЛЖ, ФВ, КДР ПЖ достоверно не отличались. Сразу после операции (сроки наблюдения до 1 месяца) отмечено уменьшение размеров камер сердца как у больных с СР, так и с ФП. Уменьшение размеров камер сердца в ближайшем послеоперационном периоде можно объяснить улучшением внутрисердечной гемодинамики после коррекции пороков сердца. Однако в дальнейшем (в сроки наблюдения до 3-х лет), у больных с сохранившейся ФП, отмечается отрицательная динамика ЭхоКГ показателей. Через 3 года после операции размеры сердца достигают значений дооперационных, а показатели диаметра ЛП даже превосходят их (65,8 ± 5,8 мм против 61,5 ± 7,1 мм).
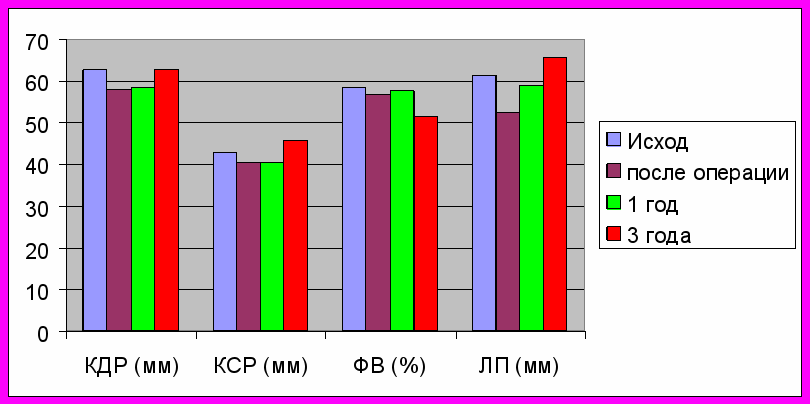
Рис. 1. Динамика ЭхоКГ показателей у больных с ФП
в послеоперационном периоде
Примечания: КДР – конечно-диастолический размер ЛЖ; КСР – конечно-систолический размер ЛЖ; ФВ – фракция выброса; ЛП – размер левого предсердия.
У больных с СР отмечена положительная динамка ЭхоКГ показателей, в виде постепенного уменьшения размеров камер сердца. У всех больных с СР после сочетанных операций выявлено наличие предсердных сокращений в послеоперационном периоде. Показатели же ФВ ЛЖ постепенно снижались в обеих группах, при этом, в группе с ФП, отмечено значительное снижение ФВ с 58,4 ± 5,6% до 51,3 ± 9,6%.
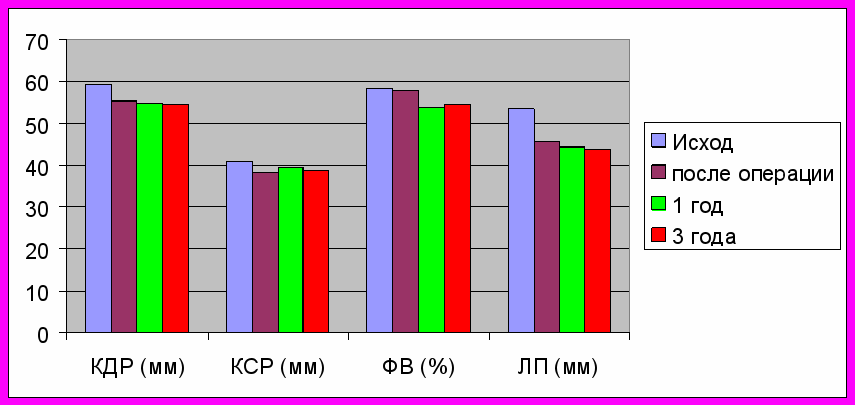
Рис. 2. Динамика ЭхоКГ показателей у больных с СР
в послеоперационном периоде
Примечания: КДР – конечно-диастолический размер ЛЖ; КСР – конечно-систолический размер ЛЖ; ФВ – фракция выброса; ЛП – размер левого предсердия.
Качество жизни изучалось при помощи русской версии опросника SF 36.
Характеристики качества жизни у больных в послеоперационном периоде были достоверно выше, чем эти же показатели до операции, вне зависимости от ритма сердца. Однако, при оценке характеристик качества жизни, иллюстрирующих физический компонент здоровья, установлено, что пациенты с СР лучше переносили физические нагрузки и были более адаптированы к жизнедеятельности в профессиональной и бытовой сфере. Данные пациенты характеризовались более высоким уровнем самооценки состояния своего здоровья.
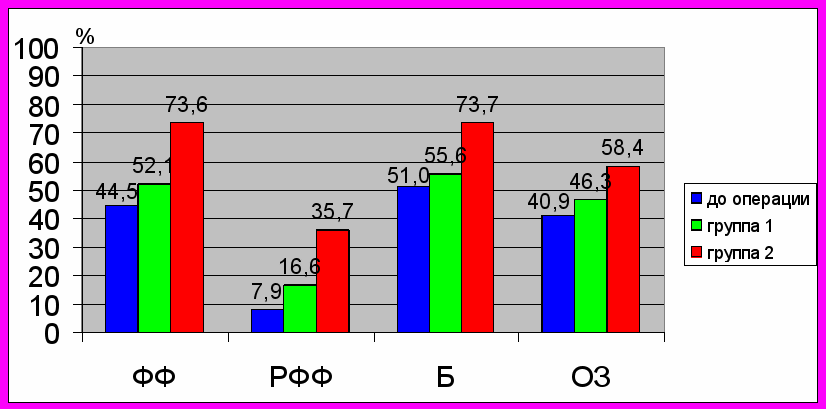
Рис. 3. Показатели КЖ пациентов
(физические компоненты здоровья, p<0,05).
Примечания: ФФ – шкала физического функционирования; РФФ – шкала ролевого физического функционирования; Б – шкала боли; ОЗ – шкала общего здоровья.
При анализе показателей качества жизни, относящихся к психологическому компоненту здоровья, установлено, что пациенты с СР по сравнению с лицами с ФП реже предъявляли жалобы на быструю утомляемость и снижение работоспособности. Они реже испытывали затруднения в общении с окружающими и были менее склонны к нарушениям в эмоциональной сфере. Оставалась на высоком уровне социальная активность данных пациентов.
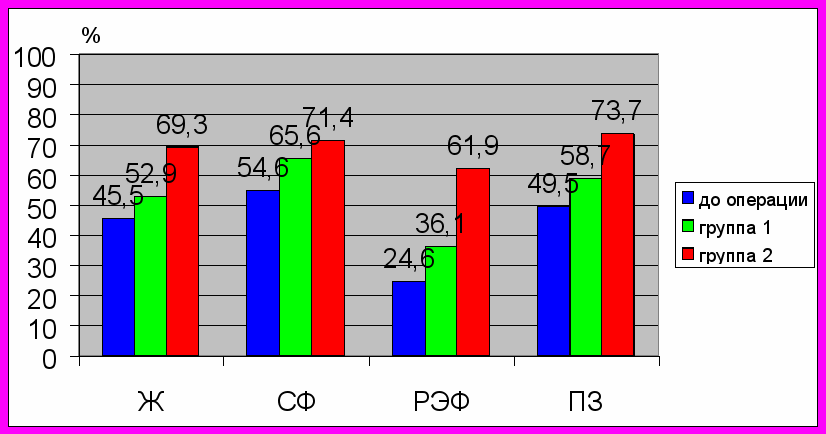
Рис. 4. Показатели КЖ пациентов
(психологические компоненты здоровья, p<0,05).
Примечания: Ж – шкала жизнеспособности; СФ – шкала социального функционирования; РЭФ – шкала ролевого эмоционального функционирования; ПЗ – шкала психологического здоровья.
Одним из путей повышения эффективности сочетанных операций с применением холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт» является совершенствование показаний и разработка новых критериев отбора больных на эту операцию.
Для выявления предикторов развития рецидива ФП в послеоперационном периоде был выполнен ретроспективный анализ анамнеза и дооперационных клинических данных. При проведении регрессионного анализа с пошаговым отбросом переменных получено, что предикторами развития ФП в отдаленном послеоперационной периоде явились: длительность хронической ФП, дооперационный размер ЛП, возраст больных, выраженный кальциноз МК (р<0,05).
С целью увеличения эффективности сочетанных операций с применением холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт», мы определили показания к использованию данного метода у больных с митральным пороком и постоянной ФП: возраст больных не старше 60 лет, длительность постоянной формы ФП не более 20 месяцев, размер левого предсердия менее 60 мм.
Хирургическое лечение ФП, сопутствующей пороку МК, с помощью интраоперационного применения холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт», проведённое по строгим показаниям с учётом предикторов развития ФП в послеоперационном периоде, позволяет добиться восстановление синусового ритма у большинства больных, существенно снизить риск развития у них тромбоэмболических осложнений и застойной сердечной недостаточности.
Выводы
- У больных с пороком митрального клапана и постоянной формой фибрилляции предсердий после изолированной коррекции клапанного порока, рецидив аритмии в послеоперационном периоде наступает в 100% случаев, что увеличивает летальность, число послеоперационных осложнений и ухудшает непосредственные и отдалённые результаты операций.
- Использование интраоперационной холодовой орошаемой радиочастотной абляции при коррекции порока митрального клапана является эффективным и безопасным методом в лечении постоянной фибрилляции предсердий, и позволяет добиться восстановления и сохранения синусового ритма в отдалённом периоде после операции у 54,5% больных.
- В ближайшем послеоперационном периоде отмечено улучшение внутрисердечной гемодинамики и уменьшение размеров камер сердца у всех оперированных больных. Однако в отдаленном послеоперационном периоде только у больных с синусовым ритмом после сочетанных операций достоверно улучшаются показатели внутрисердечной гемодинамики и имеется более высокий уровень качества жизни.
- Длительность постоянной формы фибрилляции предсердий, размер левого предсердия, возраст больных и выраженный кальциноз митрального клапана - являются достоверными факторами риска развития рецидива аритмии в послеоперационном периоде.
- Применение холодовой орошаемой радиочастотной абляции по модифицированной схеме операции «лабиринт» наиболее эффективно у больных с митральными пороками сердца и постоянной формой фибрилляции предсердий в возрасте не старше 60 лет, при длительности постоянной фибрилляции предсердий не более 20 месяцев и размере левого предсердия менее 60 мм.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- Пациентам с пороками митрального клапана и постоянной формой фибрилляции предсердий показано выполнение сочетанных операций, которые позволяют в послеоперационном периоде восстановить и удержать синусовый ритм у большинства больных.
- При проведении холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт» воздействие в левом предсердии необходимо дополнять линейной абляцией в правом предсердии в области правого нижнего истмуса (от нижней полой вены к фиброзному кольцу трикуспидального клапана), во избежание развития правопредсердного трепетания.
- При проведении радиочастотного воздействия в области левого нижнего истмуса (от левой нижней легочной вены к фиброзному кольцу митрального клапана) и ушка левого предсердия имеется высокий риск повреждения коронарного синуса и огибающей артерии. С этой целью, во время абляции в этих зонах, необходимо проводить кардиоплегию. Для профилактики повреждения пищевода под заднюю стенку левого предсердия необходимо подкладывать изолирующий материал (салфетку, резиновую перчатку).
- Всем больным после сочетанных операций с использованием холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт» в послеоперационном периоде необходимо назначать кордарон по указанной схеме (при отсутствии противопоказаний). Прием кордарона с целью профилактики развития рецидивов ФП необходимо осуществлять в течение как минимум 6 месяцев после операции.
- У больных с длительностью постоянной формы фибрилляции предсердий более 20 месяцев, размером левого предсердия более 60мм и в возрасте старше 60 лет имеется высокий риск сохранения ФП в отдаленном послеоперационном периоде. Этим больным проведение сочетанных операций с применением холодовой орошаемой РЧА по модифицированной схеме операции «лабиринт» не целесообразно.
Список научных работ, опубликованных
по теме диссертации
- Кранин Д.Л., Ардашев А.В., Назаров Д.А., Джанджгава А.О., Овчаров Р.С., Шаваров А.А., Ковалев А.Ю., Федоров А.Ю., Кузнецов Ю.В. Комплексное высокотехнологичное лечение осложнений постоянной электрокардиотерапии. // Высокотехнологичная специализированная медицинская помощь: материалы научно-практической конференции ГВКГ им. Н.Н.Бурденко. – М., 2006. – С. 149-150.
- Кранин Д.Л., Ардашев А.В., Назаров Д.А., Федоров А.Ю. Применение низкоскоростной орошаемой РЧА по методике mini-MAZE. // XI Ежегодная сессия НЦССХ им. А.Н.Бакулева: Тез. докладов- М., 2007.- том 8, №3. - С. 247.
- Кранин Д.Л., Назаров Д.А., Федоров А.Ю. Опыт применения интраоперационной холодовой радиочастотной абляции в лечении больных митральным пороком сердца, осложненным хронической фибрилляцией предсердий. // Военно-медицинский журнал. – 2008. - №7. - С. 68-69.
- Кранин Д.Л., Назаров Д.А., Федоров А.Ю. Внутрисердечная гемодинамика после коррекции порока митрального клапана у больных с постоянной формой фибрилляции предсердий. // XII Ежегодная сессия НЦССХ им. А.Н.Бакулева: Тез. докладов- М., 2008.- том 9, №3. - С. 219.
- Кранин Д.Л., Назаров Д.А., Федоров А.Ю. Качество жизни больных после коррекции порока митрального клапана в зависимости от ритма сердца в послеоперационном периоде. // XII Ежегодная сессия НЦССХ им. А.Н.Бакулева: Тез. докладов- М., 2008.- том 9, №3. - С. 219.
- Кранин Д.Л., Назаров Д.А., Федоров А.Ю., Овчаров Р.С., Ковалев А.Ю. Изменение сердечного ритма после коррекции митрального порока у больных с постоянной формой фибрилляции предсердий. // Бюллетень НЦССХ им. А.Н.Бакулева РАМН «Сердечно-сосудистые заболевания»: Тез. докладов - М., 2008.- том 9, №6. - С. 98.
