Создание унифицированной системы управления эпидемическим процессом кори, краснухи и эпидемического паротита 14. 02. 02 эпидемиология
| Вид материала | Автореферат диссертации |
- Теоретические и организационные основы управления эпидемическим процессом внутрибольничных, 565.27kb.
- Разработка и создание автоматизированной системы управления технологическим процессом, 40.57kb.
- Автоматизированного управления процессом сушки керамической продукции, 72.23kb.
- А. В. Данилов Московский государственный университет экономики, статистики и информатики, 76.71kb.
- План лекции: Вступление 5 мин. Проблемные вопросы 80 мин. Видовая характеристика сыпи,, 12.03kb.
- Техническое задание на выполнение работы «Создание информационной системы автоматизации, 387.86kb.
- Создание унифицированной системы нормативно-методических документов для оптимизации, 97.12kb.
- Сравнительная характеристика эпидемического процесса внутрибольничных инфекций новорожденных, 287.67kb.
- Т. П. Заглада Создание системы управления нормированием труда, применение новых методов, 136.62kb.
- Насморк как симптом детских инфекционных заболеваний, 14.58kb.
3. Разработаны
- критерии оценки качества и эффективности специфической профилактики трех инфекций;
- рекомендации по применению комбинированных вакцин против кори, паротита и краснухи в рамках профилактических и противоэпидемических мероприятий;
- рекомендации по проведению дополнительной иммунизации против трех инфекций подростков и взрослого населения в возрасте до 35 лет;
- рекомендации по проведению иммунизации по эпидемическим показаниям восприимчивых лиц в очагах эпидемического паротита;
- рекомендации по организации медицинского наблюдения за беременными женщинами, контактировавшими с источниками возбудителя и/или перенесшими лабораторно подтвержденную инфекцию на разных сроках беременности.
4. Обосновано включение в систему эпидемиологического контроля трех инфекций вопросов подготовки медицинских кадров и социальной мобилизации населения.
Внедрения результатов диссертационного исследования.
Результаты исследования нашли отражение в следующих документах федерального и регионального уровней: Санитарно-эпидемиологических правилах Минздрава России СП 3.1.2.1176-02 «Профилактика кори, краснухи и эпидемического паротита»; Методических указаниях Минздрава России - МУ 3.1.2.1177-02 «Эпидемиологический надзор за корью, краснухой и эпидемическим паротитом»; 7-ми приказах Комитета здравоохранения и ЦГСЭН в г. Москве (№ 247/73 от 12.05.97г. «О проведении дополнительных мероприятий по профилактике кори и эпидемического паротита», № 584/179 от 10.11.97г. «О мерах по снижению заболеваемости корью и эпидемическим паротитом в г. Москве»; № 460/131 от 25.08.97г. «О проведении серологического мониторинга за краснушной инфекцией в г. Москве», № 142/48 от 20.03.98г. «Об организации противоэпидемических мероприятий в очагах эпидемического паротита», № 412/125 от 09.09.99 г. «О проведении серологического мониторинга за инфекциями, управляемыми средствами специфической профилактики», № 66/18 от 15.02.99 г. «О проведении иммунизации против краснухи», № 18/7 от 24.01.2000г. «О дополнительных мерах по профилактике эпидемического паротита и кори в г. Москве»); распоряжении Правительства Москвы от 28.08.03г. № 1545-РП, которым утверждена « Концепция ликвидации кори в г. Москве к 2010г.»; приказе ЦГСЭН в г. Москве от 30.05.03. № 111 «О реализации «концепции ликвидации кори в г. Москве»; планах мероприятий по реализации первого, второго и третьего этапов программы «Ликвидации кори в Москве на 2003 - 2004 гг., 2005 – 2007 гг. и 2008-2010гг.», утвержденных руководителями Управления Роспотребнадзора по городу Москве и Департамента здравоохранения г. Москвы; 2-х постановлениях Главного государственного санитарного врача по городу Москве: от 14.01.04г. № 1 «Об усилении мероприятий по профилактике кори в г. Москве», № 5 от 03.07.2009 г. «О проведении обязательного медицинского осмотра, госпитализации граждан, находившихся в контакте с больным краснухой (врожденной краснухой), представляющими опасность для окружающих»; приказе Управления Роспотребнадзора по городу Москве от 22.03.2010г. № 35 «О совершенствовании эпидемиологического надзора за корью и краснухой в рамках реализации Программы ликвидации кори»; приказе Департамента здравоохранения города Москвы от 29.04.2010г. №694 «О совершенствовании мероприятий по выявлению кори и краснухи, повышению качества лабораторной диагностики этих инфекций в городе Москве». Результаты работы внедрены в учебный процесс кафедры эпидемиологии медико-профилактического факультета послевузовского профессионального образования ГОУ ВПО 1 МГМУ им. И.М.Сеченова.
Апробация результатов работы
Основные положения и результаты выполненного исследования были доложены и обсуждены на: НПК «Создание и развитие системы социально-гигиенического мониторинга в г. Москве», 25.11.98г.; конференции Федерального управления медико-биологических и экстремальных проблем при МЗ РФ в г. Обнинске, 22.02.2000г.; региональном совещании МЗ РФ по вопросам вакцинопрофилактики в г. Туле, 25.04.2000г.; городском семинаре по воздушно-капельным инфекциям вирусной этиологии 05.10.2000г.; научно-практической конференции «Инфекционные заболевания в условиях Сибири и Севера» в г. Красноярске 15.11.2000г.; заседаниях Московского филиала Всероссийского научно-практического общества эпидемиологов, микробиологов и паразитологов (16.04.98г., 15.04.99г., 20.04.2000г., 12.04.2001г., 18.04.2002г., 17.04.2003г., 15.04.2004г., 14.04.2005г., 17.04.2008г., 16.04.2009г., 15.04.2010г.); международном совещании «Система эпидемиологического надзора за инфекционными болезнями в странах Балтийского региона», Москва, 5-6 июня 2003 г.; региональных совещаниях по проблеме ликвидации кори, (Москва, 26.01.2006г. и 31.01.2007г., г.Ростов–на-Дону-20.10.09г., С. Петербурге – 21.10.10г.); совещании с руководителями предприятий и учреждений г. Москвы 03.03.2006 г. «О выполнении программы ликвидации кори в Москве»; IX съезде Всероссийского научно-практического общества эпидемиологов, микробиологов и паразитологов эпидемиологов, Москва, 26.04.07г.; конгрессе детских инфекционистов, Москва, 12.12.2007г.; НПК «Вакцинология -2008», Москва; коллегии Роспотребнадзора 28.11.2008г; совещании по эпиднадзору за краснухой и врожденной краснухой для медицинских работников г. Москвы 24.09.09г.; совещании с начальниками территориальных отделов Управления Роспотребнадзора по городу Москве 25.05.2009г.; II ежегодном конгрессе по инфекционным болезням, Москва, 29.03.10г.; совещаниях «Европейская неделя иммунизации в Москве» 13.04.2009г. и 22.04.10г. с докладом «Вакцинопрофилактика инфекционных заболеваний в Москве: результаты и перспективы»; общероссийском совещании эпидемиологов Роспотребнадзора 30.06.2010г.
Диссертационная работа апробирована на межкафедральном заседании кафедр эпидемиологии медико-профилактического факультета и МПФ ППО ГОУ ВПО «Первый Московский медицинский университет им.И.М.Сеченова» Росздрава с участием специалистов управления Роспотребнадзора по Москве и ФГУЗ «Центр гигиены и эпидемиологии» в г.Москве.
Публикации. Научные положения, изложенные в диссертации, опубликованы в 49 печатных работах, включая 14 работ в журналах, которые рекомендованы ВАК для публикации основных научных результатов диссертаций на соискание ученой степени доктора наук. Материалы диссертационной работы нашли отражение в монографии «Корь, краснуха, эпидемический паротит: единая система управления эпидемическими процессами» (Москва, 2004).
Объем и структура диссертации
Работа изложена на 263 страницах, иллюстрирована 24 таблицами, 27 рисунками. Диссертация состоит из введения, обзора литературы, 6 глав собственных исследований, выводов, практических рекомендаций, приложений. Список использованной литературы содержит 283 источников, в том числе 78 отечественных и 205 зарубежных.
Личный вклад
Автором самостоятельно и в полном объеме выполнены: - эпидемиологические исследования, включая организацию и сбор первичных данных о кори, краснухе и эпидемическом паротите в г. Москве, статистическую обработку, анализ и обобщение полученных результатов по различным параметрам (динамике, возрастной структуре, пораженности организованных коллективов и очаговости, сезонному распределению и др.), разработку и внедрение рекомендаций с последующей оценкой эффективности проводимых мероприятий;
- организация сбора материала для диагностических, серологических и вирусологических (с генотипированием) исследований, анализ и статистическая обработка полученных результатов;
- внедрение отдельных элементов надзора и контроля за тремя инфекциями в практику здравоохранения г. Москвы (лабораторная диагностика кори и краснухи, генотипирования возбудителя кори и краснухи, проведение вакцинации в очагах инфекции: кори, эпидемического паротита и др.);
- организация и проведение анонимного анкетирования медицинских работников г. Москвы с анализом уровня их профессиональной подготовки по вопросам вакцинопрофилактики;
- оценка эффективности элементов системы управления эпидемическим процессом кори, краснухи и эпидемического паротита.
СОБСТВЕННЫЕ ИССЛЕДОВАНИЯ
Материалы и методы
Исследование выполнено в соответствии с планом научно-исследовательских работ ГОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова» Росздрава в рамках комплексной темы «Разработка современных технологий подготовки специалистов с высшим медицинским и фармацевтическим образованием на основе медико-биологических исследований» (номер государственной регистрации 01.2.006 06352).
Исследование проведено на базе Управления Роспотребнадзора по Москве, ФГУЗ «Центр гигиены и эпидемиологии в г.Москве», Московского регионального центра по надзору за корью и краснухой, организаций здравоохранения города Москвы, а также кафедры эпидемиологии МПФ ППО ГОУ ВПО I МГМУ им.И.М.Сеченова.
Проведенное исследование носит комплексный характер и охватывает период времени с 1995 по 2009 гг.
Решение основных задач исследования требовало изучения разнообразных материалов (табл.1) с применением широкого комплекса методов.
Таблица 1.
Материалы и объемы проведенных исследований
| Вид исследования | Материалы и объемы исследования |
| Ретроспективный эпидемиологический анализ | формы № 1, 2,5,6 Федерального государственного статистического наблюдения о заболеваемости корью, краснухой и эпидемическим паротитом (в возрастном разрезе) и привитости населения против этих инфекций в г. Москве в 1995-2009 гг., Данные о групповой заболеваемости в системе АИС «ОРУИБ»– по форме №23-06 «Сведения о вспышках инфекционных заболеваний» (за 1995-2009 гг.), Отчеты поликлиник, обслуживающих детское население г. Москвы о причинах непривитости детей против кори, краснухи и эпидемического паротита в 1999-2009 гг. Данные статистического наблюдения за поствакцинальными осложнениями в Москве за 1999-2009 гг. Истории развития новорожденных (ф.097/у) – 100 шт. Истории родов ( ф 096/у.) – 100 шт., обменные карты беременных (ф.111/у) – 100 шт. |
| Серологические исследования - с целью определения напряженности иммунитета у лиц разного возраста - с диагностической целью | антитела к вирусу кори были исследованы в 73671 сыворотке крови, к вирусу эпидемического паротита - в 39174 сыворотках крови, к вирусу краснухи - в 14517 сыворотках крови 2846 сывороток крови больных, реконвалесцентов и контактных лиц из очагов кори, краснухи и эпидемического паротита |
| Вирусологические исследования - с целью выделения вируса - с целью генотипирования возбудителя | Пробы клинического материала (гепаринизированной крови, носоглоточных смывов и мочи) от больных корью и краснухой: в 1997-2005 гг. – 44 ( от больных корью ); в 2008-2009 гг. – 74 от больных корью и 63 от больных краснухой в 1997-2005 гг. – 44 изолятов вируса кори, в 2008-2009 гг. – 26 изолятов вируса кори и 10 изолятов вируса краснухи. |
| Анкетирование | Анкеты 14 093 медицинских работников г. Москвы, в т.ч. 5161 врачей (педиатры, терапевты, инфекционисты, хирурги, хирурги-травматологи, акушеры-гинекологи, аллергологи-иммунологи) и 8932 медицинских сестер педиатрического и терапевтического (хирургического профиля) |
Методы исследования
Для оценки эпидемиологической ситуации по кори, краснухе и эпидемическому паротиту в Москве проведен ретроспективный эпидемиологический анализ заболеваемости корью, краснухой и эпидемическим паротитом в Москве за период с 1995 по 2009 гг. Изучены основные характеристики эпидемического процесса: динамика общей заболеваемости (в том числе привитых и непривитых), периодичность, сезонность, возрастная структура заболевших, очаговость, пораженность организованных коллективов.
Оценка состояния привитости населения изучена по данным годовых статистических отчетных форм № 5 «Сведения о профилактических прививках» и № 6 «Сведения о контингентах детей, подростков и взрослых, привитых против инфекционных заболеваний» Федерального государственного статистического наблюдения.
Определена структура причин непривитости детей против трех изучаемых инфекций в 1999-2009 гг. Проанализированы данные статистического наблюдения за поствакцинальными осложнениями за 1999-2009 гг. Рассчитаны индексы и коэффициенты эффективности вакцинации (по формуле Б.С.Бессмертного и Л.Б.Хейфеца).
Вспышечная заболеваемость корью, краснухой и эпидемическим паротитом изучена за период с 1995-2009 гг. по данным официальной регистрации, в том числе картам эпидемиологического обследования очагов кори, краснухи и эпидемического паротита.
В ходе выполнения работы был проведен анализ результатов серологического обследования лиц разных возрастных групп населения Москвы с целью определения напряженности иммунитета к возбудителям кори, эпидемического паротита и краснухи.
Сыворотки крови от лиц разного возраста собирали в ЛПУ города и исследовали на базе вирусологического отделения микробиологической лаборатории ФГУЗ «Центр гигиены и эпидемиологии в городе Москве» и его филиалов в административных округах Москвы.
Уровни антител к кори оценивали в реакции пассивной гемагглютинации (РПГА) с коревым эритроцитарным диагностикумом производства НИИЭМ им. Пастера (г. Санкт-Петербург), а также методом иммуноферментного анализа с использованием тест-систем фирмы «Dade Behring» (Германия), а с 2009 г. - тест-систем производства НПО «Вектор». Антитела к вирусу эпидемического паротита (в том числе низкоавидные) изучали методом иммуноферментного анализа (ИФА) с использованием тест-систем ИФА «Паротит-скрин» производства БТК «Биосервис», антитела к вирусу краснухи - методом иммуно-ферментного анализа (ИФА) с использованием тест-систем «Dade Behring» (Германия) и ЗАО «ЭКОлаб» (г. Электрогорск Московской обл.).
Лабораторно-диагностические исследования сывороток крови больных и подозрительных на коревую и краснушную инфекции проводились на базе лаборатории Московского регионального центра (МРЦ) по надзору за корью и краснухой стандартными методами по единому протоколу, рекомендованному ВОЗ. Для получения сопоставимых данных серодиагностика кори осуществлялась с помощью IgM-ИФА-тест-систем фирмы «Dade Behring» (Германия) до 2008г. включительно, с 2009г. – отечественными тест-системами, производства НПО «Вектор».
Для лабораторной диагностики паротитновирусной инфекции в практике здравоохранения применяли иммуноферментный анализ. Серологическими критериями подтверждения диагноза являлись наличие IgM к вирусу паротита или значимое нарастание специфических IgG в парных сыворотках, а также индекс авидности специфических IgG менее 20%.
С целью определения долевого соотношения манифестных и бессимптомных форм эпидемического паротита, а также оценки эпидемиологической эффективности выборочной иммунизации в 50 очагах этой инфекции осуществлялось иммуноэпидемиологическое наблюдение за 957 детьми, с известным инфекционным и прививочным анамнезом в отношении паротитной инфекции. Проведено однократное серологическое обследование детей, контактировавших с источником возбудителя инфекции, с определением авидности специфических IgG с использованием тест-систем ИФА «Паротит-скрин» производства БТК «Биосервис». По результатам серологического обследования проведена ревакцинация (вакцинация) по эпидемическим показаниям контактных лиц. В течение последующих 2-х месяцев за контактными детьми осуществляли медицинское наблюдение с целью выявления заболевших эпидемическим паротитом
Вирусологические исследования (в том числе генотипирование возбудителя) проводили на базе Национального центра по надзору за корью и краснухой (ФГУН МНИИЭМ им.Г.Н.Габричевского).
Вирус кори и краснухи выделяли из гепаринизированной крови, носоглоточных смывов и мочи, отобранных в первые дни (не позднее 7 дня) со дня появления сыпи. Взятие клинического материала для генотипирования проводилось в соответствии с приказом Минздрава РФ от 21 марта 2003 г. N 117 «О реализации «Программы ликвидации кори в Российской Федерации к 2010году» (приложение 4) и информационным письмом ФГУН МНИИЭМ им. Г.Н.Габричевского №1 от 08.07.2005 г. «Сбор, подготовка, транспортировка и хранение клинических образцов для изоляции вируса кори и генотипирования». Генотипирование вирусов кори и краснухи осуществляли в соответствии с «Руководством ВОЗ по лабораторной диагностике кори и краснухи (2-е издание)» (ВОЗ,2006). Для секвенирования использовали как вирусы, изолированные на культуре клеток, так и продукты амплификации РНК вирусов кори и краснухи, выделенной методом полимеразной цепной реакции со стадией обратной транскрипции (ОТ-ПЦР) из клинического материала. Полученные нуклеотидные последовательности секвенированных образцов сравнивали с последовательностями справочно-эталонных штаммов, представленных в Банке генов и Банке штаммов ВОЗ.
В целях оценки уровня профессиональных знаний, определения потребности и рациональных форм повышения квалификации медицинских работников по вопросам организации и проведения вакцинопрофилактики инфекционных заболеваний в 2010 году проведено анонимное анкетирование врачей и медицинских сестер разных специальностей по этим вопросам.
Обработку, статистический и графический анализ материалов (расчет показателей с определением средней арифметической, стандартной ошибки и среднего стандартного отклонения, t-критерия Стьюдента, коэффициента корреляции и др.) осуществляли на персональном компьютере класса IBM PC с использованием лицензированных программных продуктов EpiInfo2000, Microsoft Excel и Microsoft Word 2007.
РЕЗУЛЬТАТЫ РАБОТЫ И ИХ ОБСУЖДЕНИЕ
На основании проведенных исследований сформулированы и представлены к защите 5 основных положений:
ПЕРВОЕ ПОЛОЖЕНИЕ: Значительное сходство кори, краснухи и эпидемического паротита по основным эпидемиологическим характеристикам (вирусная этиология, пути и факторы передачи возбудителей, тенденции динамики заболеваемости, многолетняя и внутригодовая цикличность, контингенты риска, очаговость и пораженность организованных коллективов) определяют возможность создания унифицированной системы управления эпидемическим процессом этих инфекций.
К началу изучаемого периода (1999 г.) удельный вес кори, эпидемического паротита и краснухи – вирусных инфекций с аэрозольным механизмом передачи возбудителя – составлял 44,4% от всех воздушно-капельных инфекций (без гриппа и ОРВИ) в г. Москве и 1,45% от общей инфекционной заболеваемости (без учета гриппа и ОРВИ). В течение 10 лет удельный вес кори в структуре инфекций с аэрозольным механизмом передачи возбудителя (без гриппа и ОРВИ) снизился до 0,1%, эпидемического паротита – до 0,4%, краснухи – до 1,4% (сумма 3-х инфекций – до 0,3%, t = 7,72; p< 0.05). Распространенность трех инфекций в Москве выражена сильнее, чем по Российской Федерации в целом, что связано с легкостью реализации аэрозольного механизма передачи в мегаполисе (рис. 1,2,3).
В динамике заболеваемости корью, краснухой и эпидемическим паротитом прослеживается выраженная тенденция снижения с практически одинаковым среднегодовым темпом: -9,87%, -9,89%, и -8,71% , соответственно.
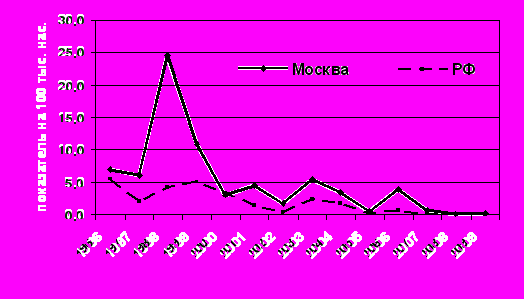
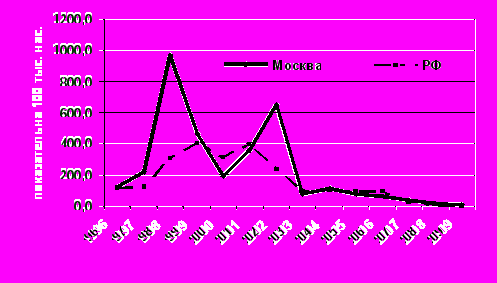 Рис.1.Динамика заболеваемости корью в Российской Федерации и г.Москве в 1995-2009 гг.(в показателях на 100 000 населения)
Рис.1.Динамика заболеваемости корью в Российской Федерации и г.Москве в 1995-2009 гг.(в показателях на 100 000 населения)Рис.2.Динамика заболеваемости краснухой в Российской Федерации и г.Москве в 1995-2009 гг.(в показателях на 100 000 населения)
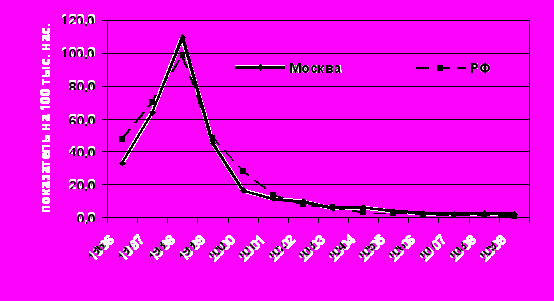
Рис. 3.Динамика заболеваемости эпидемическим паротитом в Российской Федерации и г. Москве в 1995-2009 гг.(в показателях на 100 000 населения)
При рассмотрении многолетней динамики заболеваемости корью на фоне низких показателей с интервалом в 3-4 года отмечаются периодические подъемы, связанные с накоплением восприимчивых лиц.
В динамике заболеваемости краснухой наблюдаемая в предшествующие годы выраженная многолетняя цикличность изменилась, длительность эпидемического цикла увеличилась, и с 2003 года уже в течение пяти лет наблюдается снижение заболеваемости.
Последний периодический подъем заболеваемости эпидемическим паротитом в Москве был отмечен в 1998г. после десятилетнего межэпидемического периода. В настоящее время заболеваемость паротитом снижается и можно предполагать, что длительность эпидемического цикла превысит 11 лет.
Таким образом, имея одну и ту же причину (накопление восприимчивых лиц), периодические подъемы заболеваемости корью, эпидемическим паротитом и краснухой различаются длительностью эпидемического цикла и высотой эпидемического подъема.
Несмотря на различия в уровнях заболеваемости при всех трех инфекциях сохраняется сходство и постоянство в ее сезонном распределении. Так, при кори, как правило, на период января по май приходится около 85% всех регистрируемых в течение года случаев заболеваний. Зимне-весенняя сезонность в годы эпидемических подъемов отчетливо проявляется также при эпидемическом паротите и краснухе: в среднем, 62,8% и 86,4% всех случаев заболеваний, соответственно, регистрируют в январе-мае. Неравномерность распределения заболеваемости в течение года имеет место и в годы подъема, и в годы ее спада.
В силу преимущественного распространения среди детей рассматриваемые инфекции называют «детскими». В то же время влияние вакцинопрофилактики в последние годы несколько изменяет представление о них, как исключительно «детских» инфекциях.
В
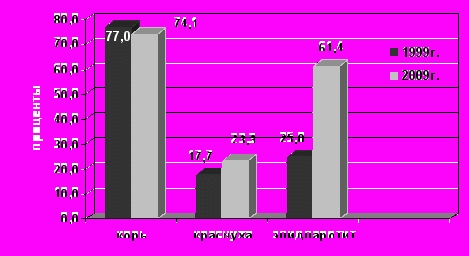
последние годы отмечается отчетливая тенденция к «повзрослению» всех трех инфекций (рис.4).
Рис.4. Удельный вес (%) лиц старше 14 лет среди заболевших корью, краснухой, эпидемическим паротитом в 1999 и 2009 гг. в г. Москве.
Так, если удельный вес подростков и взрослых среди заболевших корью в 2009 году был значительным и сопоставимым с таковым в 1999 году (t= 0,36, p>0,5), то взрослых среди заболевших краснухой и эпидемическим паротитом стало существенно больше (t=3,54; 10,93, соответственно, р<0,05). Однако сравнительный анализ интенсивных показателей заболеваемости доказывает, что дети по-прежнему чаще болеют указанными инфекциями. По данным за 2009г., заболеваемость детей (0-14 лет) превышала заболеваемость подростков и взрослого населения (15-99 лет) при краснухе – в 25,7 раза (показатели 46,3 и 1,8 на 100 тыс. населения соответствующего возраста), при эпидемическом паротите – в 4,8 раза (7,14 и 1,48 на 100 тыс. населения соответствующего возраста), при кори в 3,3 раза (0,66 и 0,2,соответственно). Заболеваемость корью носит в основном завозный характер и регистрируется в виде единичных случаев среди лиц различного возраста.
Максимум возрастной заболеваемости изучаемыми инфекциями в 2009 году находился в диапазоне от 0 до 6 лет. Однако если в возрастной структуре заболеваемости корью среди детей максимальные показатели заболеваемости регистрировались в возрастной группе 3-4 года, то при эпидемическом паротите – 5-6 лет, а при краснухе – 0-2 года. При этом в структуре возрастной заболеваемости корью и эпидемическим паротитом определялся еще один «пик» - в группе взрослых 20-29 и 30-39 лет, в то время как при краснухе подобного не наблюдалось.
Необходимо отметить, что высокий показатель заболеваемости детей до года косвенно свидетельствует о наличии не привитых и не болевших краснухой женщин детородного возраста.
При анализе эпидемиологической ситуации в отношении рассматриваемых инфекций отмечены различия в заболеваемости детей, посещающих и не посещающих детские дошкольные учреждения. Установлено почти полное отсутствие заболеваемости корью и эпидемическим паротитом в яслях и младших группах детских садов. В то же время наиболее подвержены заболеванию корью дети до 7 лет, не посещающие детские учреждения, а эпидемическим паротитом и краснухой – наоборот - посещающие их. Указанное отличие можно объяснить более высоким охватом прививками против кори детей в организованных коллективах, а также частыми контактами с источниками паротитной и краснушной инфекций восприимчивых детей в дошкольных учреждениях.
Практический интерес представляет сравнительный анализ пораженности тремя изучаемыми инфекциями детей в организованных коллективах. Уровень пораженности отдельных коллективов в значительной мере определяется распространенностью инфекции среди различных возрастных групп населения. Так, в 1995-1999 гг. случаи кори отмечены в 10,8-13,7% школ, ПТУ, техникумов и ВУЗов, эпидемического паротита – в 32,8-52,1% школ-интернатов и школ, а краснухи – в 50,9-73,6% детских комбинатов и школ. За прошедшее десятилетие снизилась до нуля пораженность корью детских коллективов, регистрируются единичные случаи заболевания среди взрослых. Пораженность детских коллективов эпидемическим паротитом и краснухой в целом значительно уменьшилась: детских садов - с 36,3% до 9,9% и с 17,8% до 1,8%, соответственно (t= 13,6; 8,74, p < 0,001), школ - с 73,6% до 7,6% и с 52,1% до 2,0%, соответственно (t = 48,5; 37,4, p < 0,001). Однако обращает на себя внимание рост пораженности краснухой детских яслей, что отражает повышенную заболеваемость детей в возрасте до 2 лет.
Одним из условий полноты анализа эпидемиологической ситуации является рассмотрение очаговости. В течение последнего десятилетия число очагов с вторичными случаями заболевания кори снизилось до единичных.
Если в предшествующий период имели место очаги кори с вторичными случаями заболеваний в средних школах, школах-интернатах, то в 2009г. групповые очаги кори в детских учреждениях и школах не регистрировались.
Снижение заболеваемости эпидемическим паротитом за изученный период также характеризовалось значительным уменьшением очаговости: если в 1998-1999 гг. регистрировались множественные очаги этой инфекции в школах Москвы (в среднем по 22-29 случаев в каждом очаге), то в 2009 г. максимальное число больных в очагах указанной инфекции сократилось до 2-3 случаев.
В 1999 году наблюдались крупные очаги краснухи: групповые заболевания зарегистрированы в 1164 школах с общим числом заболевших 17441 человек (в среднем по 15 случаев в очаге). В 2009 г. вторичные случаи заболевания краснухой были отмечены лишь в 7 школах и 16 дошкольных учреждениях, причем число заболеваний в них не превысило 3. При этом выявлено 6 очагов краснухи в вузах (по 2-4 сл.).
Таким образом, результаты сравнительного изучения основных проявлений эпидемического процесса кори, краснухи и эпидемического паротита в г. Москве выявили значительное сходство рассматриваемых инфекций по многим характеристикам (тенденции динамики заболеваемости, многолетняя и внутригодовая цикличность, контингенты риска, динамика очаговости и пораженности организованных коллективов). Все это позволяет сделать вывод о целесообразности создания унифицированной системы эпидемиологического надзора за этими инфекциями.
ВТОРОЕ ПОЛОЖЕНИЕ: Унифицированная система эпидемиологического надзора за корью, краснухой и эпидемическим паротитом должна включать:
- эпидемиологический мониторинг заболеваемости с использованием
стандартного определения случая заболевания,
- обязательное лабораторное подтверждение диагноза,
- вирусологический мониторинг популяции возбудителя,
- иммунологический мониторинг восприимчивости населения,
- а также надзор за иммунопрофилактикой.
В качестве модели унифицированной системы надзора использована хорошо апробированная на практике система эпидемиологического надзора и контроля за корью, разработанная ВОЗ в 2001 г. и определенная в нормативных документах Минздравсоцразвития России (Приказ от 19.08.2002 N 270 «Об утверждении программы ликвидации кори на территории Российской Федерации к 2010 г.») (табл. 2).
С 2002 г. в практику здравоохранения в Российской Федерации внедрены стандартные определения случая заболевания корью, краснухой и эпидемическим паротитом (МУ 3.1.2.1177-02. «Эпидемиологический надзор за корью, краснухой и эпидемическим паротитом»), что позволило улучшить регистрацию заболеваний, ее полноту, а также четко определить случаи заболевания, подлежащие лабораторному обследованию с целью подтверждения диагноза.
Таблица 2.
Элементы действующей (Д) и предлагаемой к внедрению (В) унифицированной системы эпидемиологического надзора за корью, краснухой и эпидемическим паротитом
| Элементы эпиднадзора | Инфекционные болезни | ||
| Корь | Краснуха | Эпидемический паротит | |
| Использование стандартного определения случая | Д | В | В |
| Обязательное лабораторное обследование с целью подтверждения диагноза | Д | В | В |
| Серомониторинг восприимчивости населения | Д | В | В |
| Вирусологический мониторинг популяции возбудителя с генотипированием | Д | В | В |
| Надзор за иммунопрофилактикой | Д | Д | Д |
Необходимость верификации диагноза при кори обусловлена наличием атипичных и стертых форм у привитых подростков и взрослых. В условиях реализации программы элиминации кори лабораторное подтверждение клинического диагноза требуется для достоверного и исчерпывающего учета случаев этого инфекционного заболевания.
Были проанализированы результаты лабораторных исследований с целью диагностики кори за 2006-2009 гг. За исследуемый период доля лабораторно подтвержденных случаев возросла до 100% на фоне резкого снижения абсолютного числа заболеваний. В большой степени улучшение качества диагностики кори связано с внедрением алгоритма действий по взятию образцов клинического материала для лабораторных исследований, включая строгое соблюдение сроков забора проб и доставки их в лабораторию.
В связи с резким снижением числа больных и в рамках реализации программы ликвидации кори в Российской Федерации был внедрен активный поиск больных корью среди пациентов с экзантемными заболеваниями.
В 2008 г. в городе было обследовано 73 человека (35 % от подлежащих), IgM антитела к вирусу кори не были выявлены. В 2009 г. обследовано 148 человек (71,2 % от подлежащих), у 4 из них выявлены IgM антитела и установлен диагноз «корь».
Лабораторное подтверждение диагноза краснухи поэтапно начали внедрять в Москве с 2008 г.: при возникновении очагов краснухи с числом больных 5 и более проводится диагностическое лабораторное обследование заболевших. В 2008-2009 гг. было обследовано 7 очагов в дошкольных учреждениях и 1 в школе, с общим количеством заболевших 30 человек (причем большинство этих детей в анамнезе имели прививку). Во всех случаях диагноз краснухи лабораторно не подтвердился, что свидетельствовало о гипердиагностике краснухи в Москве. В 2010 г. (с апреля) в Москве проводится лабораторное обследование всех больных краснухой для определения истинной заболеваемости данной инфекцией в городе.
Очевидно, что в условиях вакцинопрофилактики краснухи и реализации программы элиминации врожденных форм этой инфекции источником данных об истинной распространенности краснухи могли бы быть результаты обследования экзантемных больных. Так, например, в 2009 г. в Москве из 59 лабораторно обследованных больных с синдромом сыпи у 11 (18,6%) были выявлены IgM к вирусу краснухи.
Как и при кори, в системе надзора за паротитной инфекцией лабораторной диагностике принадлежит важное место. Так при обследовании 412 школьников, ранее переболевших эпидемическим паротитом, установлено, что 123 (29,8%) из них оказались серонегативными, что подвергает сомнению правильность постановки диагноза паротита у этих детей в прошлом. Принимая во внимание многообразие клинических проявлений и сложности дифференциальной диагностики паротитновирусной инфекции, очевидна необходимость внедрения в практику лабораторного (серологического) подтверждения диагноза эпидемического паротита.
Внедрение и анализ результатов серомониторинга «индикаторных» групп населения в рамках эпидемиологического надзора за изучаемыми инфекциями позволил выявить сопоставимые тенденции в динамике иммуноструктуры населения по отношению к возбудителям кори, и эпидемического паротита, а именно относительный рост доли восприимчивых среди подростков и взрослых (рис.5). Наибольшая доля серонегативных к кори и эпидемическому паротиту выявлена среди лиц в возрасте 23-25 лет.
Иммуноструктура к вирусу краснухи до 2002г. складывалась под влиянием циркуляции «дикого» вируса, который вызывает как манифестные,
так и бессимптомные формы заболевания. Поэтому до начала плановой вакцинопрофилактики удельный вес серонегативных лиц снижался с увеличением возраста обследуемых контингентов (рис.6).
На фоне вакцинации детей к 2008г. произошло резкое повышение коллективного иммунитета к краснухе, и в формировании иммуноструктуры к этой инфекции проявилась та же тенденция, что и при кори и эпидемическом паротите - относительный рост доли
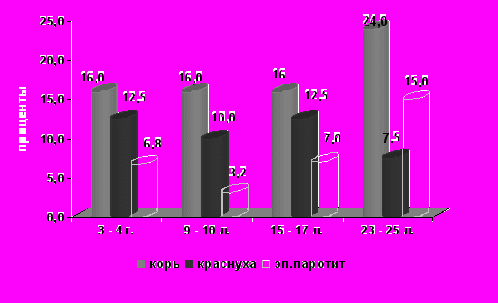
Рис.5 Удельный вес (%) серонегативных лиц к кори, краснухе и эпидемическому паротиту среди населения Москвы в 2009 году
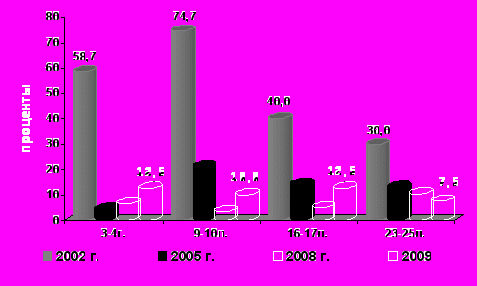
Рис.6.Удельный вес (%) серонегативных к краснухе среди населения Москвы в 2002-2009 гг.
восприимчивых среди подростков и взрослых. Однако массовая вакцинация против краснухи девушек и женщин в возрасте до 25 лет в рамках реализации Национального проекта в сфере здравоохранения привела к значительному снижению числа серонегативных среди лиц молодого возраста.
Таким образом, иммунологический мониторинг в системе эпидемиологического надзора за корью, эпидемическим паротитом и краснухой выявил общие закономерности в формировании иммуноструктуры населения г. Москвы к трем инфекциям: относительный рост доли восприимчивых среди подростков и взрослых, в т.ч. среди женщин детородного возраста. Это могло явиться предпосылкой для развития эпидемических вспышек, а также для возникновения врожденных форм этих инфекций.
Вирусологический мониторинг в системе надзора за корью с определением генотипов возбудителя позволил установить, что заболевания, зарегистрированные в последние годы (2008-2009 гг.) в Москве были обусловлены неэндемичными для России генотипами вируса: D4, циркулирующего в Индии и Восточной Африке, D8 – в Индии, D9 – в Таиланде, В3 – в Западной Африке, что подтверждает гипотезу о завозном характере заболеваемости.
Результаты генотипирования вируса краснухи, свидетельствуют о том, что заболеваемость в Москве определяется как вирусами, характерными для России (1h), так и завозом инфекции из стран Юго-Восточной Азии (2В). Этот штамм был выделен в России впервые в 2009г в Москве.
Учитывая генетическую неоднородность популяции вируса эпидемического паротита, по мере дальнейшего снижения заболеваемости, целесообразно будет организовать также вирусологический мониторинг этой инфекции.
Неотъемлемой частью системы эпидемиологического надзора за корью, краснухой и эпидемическим паротитом является надзор за организацией вакцинопрофилактики этих инфекций. Основной задачей данного надзора служит оценка качества и эффективности специфической профилактики трех инфекций. В Москве для подобной оценки разработаны и используются следующие интегрированные показатели: уровень охвата прививками и своевременность иммунизации; показатели заболеваемости инфекциями, управляемыми средствами иммунопрофилактики; причины непривитости и их обоснованность; регистрация поствакцинальных осложнений и анализ причин их возникновения.
По мере увеличения охвата прививками декретированных контингентов заболеваемость корью и эпидемическим паротитом сокращалась. Корреляционный анализ выявил между показателями охвата иммунизацией и показателями заболеваемости при кори обратную средней степени связь (r = -0,67 0,13); при эпидемическом паротите – обратную высокой степени связь (r = - 0,95 0,02).
При сравнении заболеваемости среди привитых и не привитых (табл. 3) отмечаются различия, свидетельствующие об эффективности вакцинопрофилактики. Заболеваемость не привитых в несколько раз выше, чем заболеваемость привитых. По существу индексы эффективности препарата (k) свидетельствуют о степени защищенности привитого контингента. Однако, как указывали Б.С. Бессмертный и Л.Б. Хейфец (1963), по информативности значения индекса эффективности менее наглядны, чем коэффициент эффективности, неудобны для сопоставления эффективности нескольких препаратов (как в нашем случае) и пользование этой величиной может привести иногда к неправильному выводу. В нашем исследовании недостаточность данного показателя можно продемонстрировать на примере заболеваемости корью в 2009 г., когда среди привитых не было отмечено ни одного случая заболевания, при этом индекс эффективности иммунизации невозможно определить. В связи с этим были рассчитаны коэффициенты эффективности (Е), пригодные для оценки, как препарата, так и вакцинопрофилактики как мероприятия.
Таблица 3
Заболеваемость корью, эпидемическим паротитом и краснухой
привитых и не привитых детей в г. Москве в 1999 и 2009 гг.
(на 100 000 соответствующего контингента)
| Годы | Показатели заболеваемости | ||||||||
| Корью | Эпидемическим паротитом | Краснухой | |||||||
| При- витые (П) | Не приви тые (НП) | Ин-декс эффективности (К) | Приви тые (П) | Не приви тые (НП) | Ин-декс эффективности (К) | Приви тые (П) | Не приви тые (НП) | Ин-декс эффективности (К) | |
| 1999 | 13,6 | 69,1 | 5,1 | 173,4 | 930,8 | 5,4 | - | - | - |
| 2009 | - | 8,5 | Не применимо | 6,0 | 22,4 | 3,7 | 25,2 | 189,6 | 7,5 |
Следует подчеркнуть, что коэффициенты эффективности вакцинации против эпидемического паротита и краснухи, рассчитанные по данным 2009г., свидетельствуют о недостаточно высокой действенности мероприятия: E= 73,2% и 86,7%, соответственно. Эффективность должна быть увеличена как путем совершенствования вакцинных препаратов, так и выбора наилучшей стратегии вакцинации.
Несмотря на постоянный рост охвата плановыми прививками детского населения на 01.01.2010 года в Москве оставалось 6629 детей в возрасте 1-15 лет, не привитых против кори, 7035 – не привитых против эпидемического паротита и 11334 не привитых против краснухи. При этом изменилась структура причин непривитости детского населения: наблюдается рост удельного веса отказов родителей от профилактических прививок их детям (рис.7).
Эта тенденция является результатом активной деятельности антивакцинального лобби и недостатков в санитарно-просветительской работе с населением по вопросам необходимости и безопасности прививок.
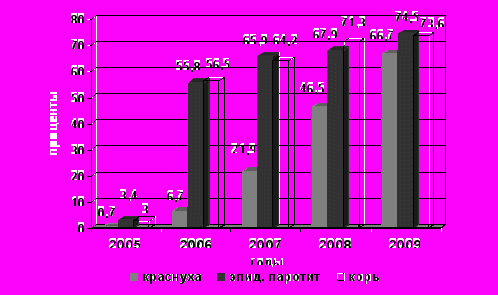
Рис.7.Доля отказов (%) в структуре причин непривитости детей в возрасте 1-15 лет против кори, краснухи и эпидемического паротита.
