Министерство здравоохранения рк институт развития здравоохранения
| Вид материала | Руководство |
- Министерство здравоохранения и социального развития российской федерации центральный, 1692.43kb.
- Методические рекомендации москва 2006 Министерство здравоохранения и социального развития, 299.34kb.
- Министерство здравоохранения и социального развития российской федерации письмо, 69.67kb.
- Министерство здравоохранения и социального развития российской федерации гоу впо иркутский, 41.83kb.
- Министерство здравоохранения и социального развития российской федерации гоу впо иркутский, 40.77kb.
- Отчет предоставляется за год в целом по учреждению, органу местного самоуправления, 128.29kb.
- Министерство здравоохранения, 104.7kb.
- Министерство здравоохранения, 121.88kb.
- Министерство здравоохранения, 156.56kb.
- Министерство здравоохранения СССР приказ 4 октября 1980, 4542.19kb.
ЭТАПЫ СТАНДАРТИЗОВАННОГО КОНТРОЛЯ
КАЧЕСТВА МЕДИЦИНСКОЙ ПОМОЩИ
Управление качеством медицинской помощи, оказываемой населению медицинской организацией на основе стандартизированного контроля осуществляется в несколько этапов:
1. стандартизация процессов;
2. внедрение стандартов и обеспечение их применения;
3. оценка результатов внедрения стандартов.
3.1 Этап стандартизации процессов
Первый этап стандартизации процессов включает следующие последовательно осуществляемые действия:
1. Определение видов деятельности, услуг, стандартных операций и процедур для каждого из подразделений медицинской организации;
2. Анализ на наличие действующих международных, национальных и региональных стандартов;
3. Выявление необходимых стандартов медицинской помощи и ознакомление с их содержанием;
4. Разработка локальных стандартов (стандартов медицинской организации).
Процесс разработки стандартов медицинской организации должен быть продуманным и систематизированным на основе общепринятого научно-обоснованного подхода, и иметь четкие эволюционные алгоритмы процесса разработки (рис.1).
Формализованный процесс разработки стандартов положительно отражается на их качестве и обеспечивает единый методологический подход.
Организация разработки стандартов медицинской помощи
1. Создание стандартов медицинской помощи уровня медицинской организации – трудоемкий процесс, который требует определенного времени и ресурсов.
2. Администрацией медицинской организации должны быть продуманы пошаговые этапы процесса, определены основные участники, рассчитаны необходимые ресурсы и средства, которые понадобятся для создания и внедрения стандартов медицинской помощи.
3. Координация деятельности по созданию стандартов должна осуществляться заместителем главного врача медицинской организации, на которого возложено руководство системой управления качеством медицинской помощи.
Создание рабочей группы по разработке стандартов
При создании рабочей группы необходимо использовать формализованные методы подбора ее членов и оценки их компетентности.
Рисунок 1. Процесс разработки стандартов медицинской помощи
Методологическая организация процесса создания стандартов
Создание рабочей группы по разработке стандартов
Оценка методологического качества существующих стандартов
Формирование проектов стандартов
Апробация разработанных стандартов
Доработка стандартов с учетом результатов апробации
Внешняя экспертиза методологического и клинического содержания доработанных стандартов
Утверждение разработанного стандарта медицинской помощи
В состав рабочей группы включают ведущих специалистов медицинской организации, которые имеют клинический опыт по специальности и
определенные знания и навыки в области доказательной медицины. Рекомендуется привлекать внешних консультантов (ведущие научные работники и региональные эксперты по разрабатываемой тематике и смежным дисциплинам), представителей профессиональных ассоциаций, организаций, представляющих пациентов, средний медицинский персонал. Количественный состав рабочей группы варьируется в разных масштабах и в среднем составляет 5-7 человек. Состав рабочей группы может быть изменен в процессе разработки стандартов, однако желательно обеспечить стабильность состава для избежания смысловых неточностей и неправильного толкования. Необходимо, чтобы уровень знаний и подготовки членов рабочей группы постоянно совершенствовался, в соответствии с развитием медицинской науки.
Оценка методологического качества существующих стандартов
С целью оценки методологического качества найденных стандартов медицинской помощи рекомендуется использовать международный опросник AGREE (Appraisal of Guidelines Research and Evaluation/Опросник по экспертизе и аттестации руководств), который был рекомендован к использованию ВОЗ [11].
Основной задачей использования опросника AGREE является принятие решения о возможности применения разработанного стандарта в медицинской практике. Помимо этого, AGREE дает оценку ожидаемой эффективности клинических рекомендаций, т.е. вероятности достижения желаемого результата, однако, не позволяет оценить влияние рекомендаций на клинический исход заболевания у конкретного больного.
Стандарты медицинской помощи, отобранные в результате поиска и соответствующие критериям включения/исключения, распространяются между членами рабочей группы для дальнейшей оценки, и принятия решения о том, какие из найденных стандартов может (могут) стать основой для адаптации. Каждый стандарт оценивается группой экспертов (не менее 2 человек). По итогам экспертизы рассчитываются баллы (от 0 до 100) и выставляются следующие итоговые оценки:
«Настоятельно рекомендую»,
«Рекомендую с оговорками и изменениями»,
«Не рекомендую»,
«Неуверен (а)».
При оценке существующих документов следует иметь в виду, что критерии AGREE – это «золотой стандарт» или эталон. На практике ни один из разрабатываемых документов не может полностью соответствовать эталону. Поэтому основная задача состоит не в выставлении оценки, а выявлении недостатков и слабых сторон, которые следует учесть при составлении стандартов медицинской помощи.
Формирование проектов стандартов
После проведения поиска, критической оценки методологического качества существующих стандартов, рабочая группа принимает решение о том, какие именно рекомендации из отобранных стандартов войдут в окончательный вариант создаваемого документа. На данном этапе важным является не допустить изменения рекомендаций, основанных на научно доказанных фактах, за исключением тех случаев, когда новые доказательства появились уже после выхода адаптируемого стандарта.
В процессе обобщения данных, полученных из разных источников и формирования проектов стандартов, рабочая группа может столкнуться с внутренними разногласиями. В этом случае рабочая группа должна принимать коллективные решения по ряду вопросов, которые нуждаются в достижении консенсуса – принятия соглашения на основе мнения, отражающего точку зрения большинства участников группы.
Апробация проектов стандартов
После окончательного согласования членами рабочих групп всех вопросов и разногласий, проектные образцы стандартов медицинской помощи предоставляются для практической оценки и анализа в свете реальных клинических ситуаций.
В процессе апробации должны быть оценены жизнеспособность стандартов, соответствия их требований реалиям конкретного медицинского учреждения и специфики оказания медицинской помощи. Для наибольшей объективизации результатов проведения апробации можно использовать специальные анкеты, адаптированные из опросника AGREE Instrument (Приложение 1).
Все замечания, дополнения, поправки и рекомендации по их структуре, формату, клиническому содержанию и др. вносятся в специальные формы (Приложение 2).
Доработка стандартов с учетом результатов апробации
Полученные после апробации замечания направляются членам рабочей группы – специалистам соответствующих профилей, осуществлявших разработку проектов стандартов. Они оценивают замечания с позиций актуальности, профессиональной грамотности и степени их доказательности. Окончательно откорректированные замечания вносятся затем в структуру первоначальных стандартов.
Внешняя экспертиза методологического и клинического содержания
разработанных стандартов
Оценка методологического и клинического содержания созданных проектных образцов стандартов проводится экспертным советом по окончании их доработки. При необходимости привлекаются независимые эксперты, которые не должны входить в состав рабочих групп по разработке стандартов.
Помимо определения доказательности и клинической адекватности созданных стандартов, экспертами также должен быть проведен анализ объективности внесения членами рабочей группы изменений, сделанных в соответствии с поступившими после апробации замечаниями.
По окончании проведения экспертизы, в случае наличия замечаний, эксперты подают письменное заключение. Заключение рассматривается рабочей группой, которая вносит соответствующие изменения в структуру стандарта.
Впоследствии, на усмотрение руководителя медицинской организации, прошедшие экспертизы проекты стандартов направляются на повторную экспертизу в другую соответствующему по профильную медицинскую организацию.
Утверждение разработанных стандартов
После окончательной доработки и проведения оценки экспертами, экспертный совет должен вынести одно из решений: одобрить и рекомендовать их к утверждению; возвратить на доработку для повторного прохождения определенных уровней и устранения недостатков.
После получения одобрения стандарты медицинской помощи утверждаются приказом главного врача для применения в медицинской организации.
3.2 Этап внедрения стандартов и обеспечение их применения
Внедрение медицинских стандартов означает организацию оказания медицинских услуг в лечебно-профилактических организациях в соответствии с объемом и видом медицинской помощи, определенном в стандарте.
Обязательным условием достижения желаемого эффекта при этом будут выявление и изучение основных факторов, оказывающих влияние на движение стандартов от медицинских работников к пациенту.
С учетом того, что стандарты в первую очередь ориентированы на поставщика медицинских услуг, одним из наиболее важных элементов их успешного внедрения является поддержка стандартов специалистами. Вместе с тем, теории изменений и данные исследований в области улучшения качества демонстрируют, что специалисты будут выступать против изменений, которые, по их мнению, являются угрозой для их профессиональной компетентности и самостоятельности. Особенно это сопротивление выражено в случаях, когда процесс внедрения не имеет формы диалога, а носит однонаправленный, административный характер. В этой связи залогом успешного внедрения стандартов является активное участие самих специалистов медицинской организации в процессе разработки стандартов.
Для успешного внедрения стандартов в медицинской организации следует разработать план мероприятий, который включает:
1. Издание и распространение стандартов в виде единого сборника; инсталляция электронной версии стандарта в информационные системы медицинской организации; размножение таблиц, схем, алгоритмов, облегчающих восприятие требований стандарта (могут быть использованы как наглядный материал, размещенный на стендах ординаторских, кабинетов, на столах и пр.).
2. Обучение медицинских работников применению стандартов в своей профессиональной деятельности. Обучение организуется непосредственно в медицинской организации с привлечением ведущих специалистов, участвовавших в разработке стандартов. При необходимости отдельные специалисты направляются для прохождения усовершенствования в учреждениях последипломного образования. Для обеспечения непрерывности образования при планировании мероприятий (научно-практические конференции, клинические разборы, школы и т.д.) шире включать вопросы разработки и внедрения стандартов с анализом результатов и проблем по их внедрению.
3. Вопросы мотивации медицинских работников:
3.1. Профессиональная мотивация – совершенствование знаний и навыков по доказательной медицине, обеспечение условий и ресурсов для выполнения стандартов, участие в разработке, внедрении и мониторинге стандартов;
3.2. Экономическая мотивация – доплаты за успешное внедрение стандартов, за квалификационные категории, при присвоении которых следует учитывать участие в разработке и внедрении стандартов.
4. Осуществление мониторинга внедрения стандартов, который заключается в систематической оценке степени соблюдения установленных требований, выявлении причин отклонений, внесении при необходимости изменений в содержание стандартов, а также планировании и проведении мероприятий по непрерывному управлению качеством медицинской помощи на основе стандартов.
Следует отметить, что процесс внедрения стандартов требует четкой организации на всех уровнях деятельности медицинского учреждения с определением конкретных целей, задач и функций каждого уровня. Важным моментом является взаимодействие всех уровней и участников внедрения стандартов, наличие четко отработанных связей между ними. Решение данной задачи возможно при наличии соответствующего организационно-методического сопровождения и адекватного информационного обеспечения процесса внедрения стандартов.
3.3 Этап оценки результатов применения стандартов
Оценка эффективности применения стандартов проводится путем определения изменений качества медицинской помощи на основе индикаторов [14].
По каждому стандарту должны быть определены ключевые индикаторы качества медицинской помощи – показатели, по которым можно оценить качество медицинской помощи больным, проведенным согласно стандарту.
Индикаторы качества должны быть [15]:
- Четко определенными;
- Всесторонними, охватывающими в совокупности все важные аспекты лечения в каждом отделении;
- Объективными и специфичными;
- Клинически обоснованными;
- Отнесенными к конкретному аспекту лечения и дисциплины;
- Эффективными.
Указанным требованиям полностью соответствуют индикаторы, используемые для определения уровня качества медицинской помощи согласно Правилам организации и проведения экспертизы качества медицинских услуг, утвержденные приказом МЗ РК №254 от 26.04.2007 г. [7]. Они могут быть применены при оценке эффективности применения стандартов медицинской организации.
При выборе индикаторов качества следует учитывать, что затраты на их определение (в т.ч. и время, которое должен затратить медицинский персонал) не должны превышать потенциальную пользу от проводимых мероприятий по совершенствованию качества помощи.
При наличии компьютеризированных информационных систем целесообразно предусматривать автоматическое определение индикаторов качества и отражение отклонений от согласованных нормативных уровней.
4 ОРГАНИЗАЦИОННАЯ СТРУКТУРА И ЗАДАЧИ СИСТЕМЫ
УПРАВЛЕНИЯ КАЧЕСТВОМ НА УРОВНЕ МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ
В целях практического внедрения современных принципов управления качеством в медицинской организации создается новая организационная структура системы управления качеством, которая формируется и вводится приказом главного врача.
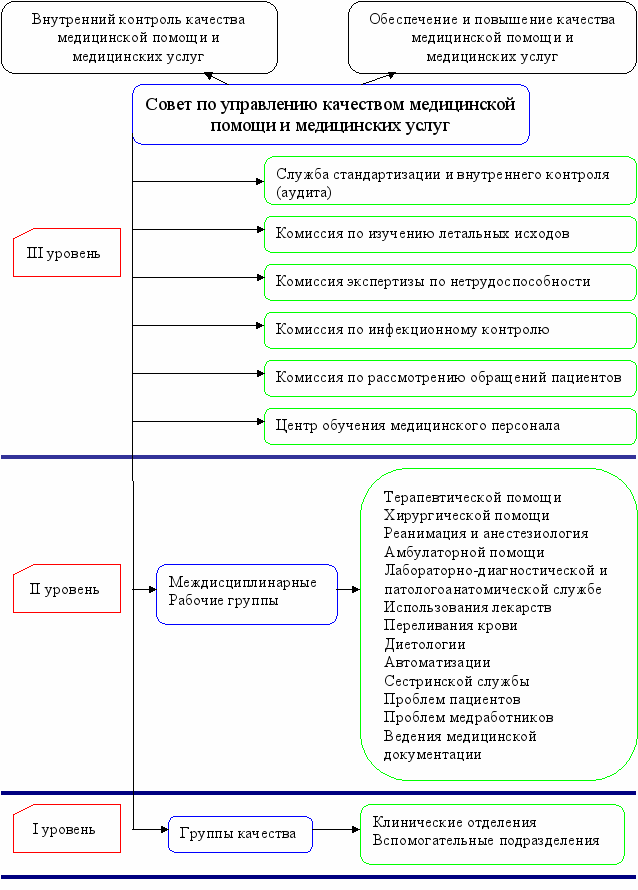
На рис.2 представлена организационно-функциональная модель системы управления качеством медицинской помощи на уровне медицинской организации.
Основной целью системы управления качеством медицинской помощи (медицинских услуг) является обеспечение прав пациентов на получение необходимого объема и надлежащего качества услуг на основе оптимального использования кадровых и материально-технических ресурсов здравоохранения и применения совершенных медицинских технологий, непрерывное повышение их качества и их соответствие требованиям современной медицинской науки и практики.
Координация деятельности этой непрерывно функционирующей системы обеспечивается Советом по управлению качеством медицинской помощи и медицинских услуг (далее - Совет по управлению качеством).
Основными задачами Совета по управлению качеством являются:
- Координация работы по практическому внедрению в деятельность медицинской организации принципов всеобщего управления качеством;
- Организация мероприятий по разработке и внедрению стандартов медицинской помощи и иных нормативных документов в медицинской организации.
- Осуществление внутреннего контроля и оценки качества медицинской помощи и медицинских услуг;
- Организация работы по обеспечению качества в соответствии с существующими или потенциальными проблемами в оказании медицинской помощи;
- Планирование и установление приоритетов при внедрении современных медицинских технологий;
- Контроль за внутрибольничными инфекциями;
- Контроль за использованием ресурсов медицинской организации (персонал, оборудование, расходные материалы);
- Контроль за взаимодействием структурных подразделений медицинской организации с другими субъектами здравоохранения;
- Контроль за безопасностью пациентов и медицинских работников;
- Контроль за организацией непрерывного повышения профессионального мастерства специалистов.
- Рассмотрение обращений пациентов по вопросам качества медицинской помощи.
Рис. 1 Структурно-функциональная модель системы управления качеством медицинской помощи и медицинских услуг на уровне медицинской организации
12) Анализ решений, рекомендаций и действий, предпринятых структурными подразделениями и должностными лицами, вовлеченных в деятельность по обеспечению качества;
13) Ежегодная оценка эффективности программы обеспечения и контроля качества медицинской помощи на уровне медицинской организации.
Структурными подразделениями Совета по управлению качеством, охватывающими все уровни в медицинской организации являются:
- Отдел стандартизации и экспертизы качества медицинских услуг;
- Комиссия по изучению летальных исходов;
- Комиссия экспертизы трудоспособности;
- Комиссия по инфекционному контролю;
- Комиссия по рассмотрению обращений пациентов;
- Центр обучающих ресурсов;
- Междисциплинарные рабочие группы;
- Группы качества в клинических отделениях и вспомогательных подразделениях.
Председателем Совета по управлению качеством необходимо выдвинуть одного сотрудника из числа высшего руководства медицинской организации (на уровне заместителя главного врача), которому, помимо его основных обязанностей, вменить координацию деятельности системы управления качеством медицинских услуг. Кандидат в руководителя Совета по управлению качеством должен иметь высокий профессиональный уровень, включающий навыки работы с литературой, зарубежными публикациями, владеть компьютером и основами поиска информации в сети Интернет. Следует особо отметить, что он должен иметь широкую клиническую подготовку, без которой невозможно осмысленная адаптация современных принципов управления качеством в медицинской организации.
Состав Совета по управлению качеством должен определяться достаточно тщательно. Преимущество следует отдавать тем сотрудникам, кто стремится к активному участию в решении проблем учреждения. В состав Совета включают представителей врачебного и среднего медперсонала.
Наиболее опытные специалисты возглавляют структурные подразделения Совета по управлению качеством. Представляется целесообразным назначить членов Совета по управлению качеством сроком на один год, который может быть последовательно продлен с их согласия и согласия подразделений, которые они представляют.
Для проведения внутренней экспертизы в медицинской организации создается служба внутреннего контроля (аудита) и стандартизации. Структура и состав данной службы утверждается руководителем организации в зависимости от объема оказываемых медицинских услуг.
Службой внутреннего контроля проводится текущий анализ организации оказания медицинской помощи, клинической деятельности медицинской организации, выявление фактов нарушения порядка и стандартов оказания медицинской помощи, а также рассмотрение в кратчайшие сроки обращений пациентов, находящихся на лечении.
Создание на уровне медицинской организации комиссии по рассмотрению обращений пациентов обеспечит одно из основных прав пациентов – на подачу жалобы и позволит решать насущные проблемы пациентов по мере их появления на месте и в оптимальные сроки.
Важнейшим фактором, определяющим эффективность медицинской организации, является мониторинг и оценка качества результатов деятельности медицинской организации, организуемые и проводимые собственными силами (самооценка) - как средство выявления и анализа причин недостатков, препятствующих достижению целей, инструмент дальнейшего планирования и реализации улучшений.
По результатам проводимого аудита служба внутреннего контроля вносит руководителю медицинской организации предложения по устранению выявленных причин и условий снижения качества оказываемых медицинских услуг.
Междисциплинарные рабочие группы создаются для осуществления контроля и обеспечения качества по:
- терапевтической помощи;
- хирургической помощи;
- анестезиологической и реаниматологической службе;
- амбулаторной помощи;
- лабораторно-диагностической и патологоанатомической службе;
- использования лекарственных средств;
- переливания крови и экстракорпоральных методов лечения;
- диетологии;
- автоматизации и информационной поддержки;
- ведения медицинской документации;
- сестринской службы;
- проблем пациентов;
- проблем медицинских работников для решения вопросов обучения, защиты прав.
Формирование рабочих групп необходимо осуществлять с учетом основных этапов технологических процессов, которые обеспечивается данной службой. Общее количество членов рабочей группы составляет от 3 до 5 человек. Руководителем рабочей группы рекомендуется назначить сотрудника отдела экспертизы качества медицинской помощи. Членами группы могут быть главные специалисты, руководители отделений и представители среднего медицинского персонала и технического обеспечения.
Группа качества в клинических отделениях и вспомогательных подразделениях представлены их руководителями (заведующие отделениями и старшие медицинские сестры) и ведущими сотрудниками.
Деятельность всех вышеперечисленных структур регламентируется соответствующими решениями Совета по управлению качеством.
В небольших медицинских организациях может быть невозможным создание указанных организационных структур системы управления качеством медицинской помощи. Тогда вопросы качества медицинской помощи должны стать постоянным пунктом в повестке дня совещаний, проводимых главным врачом учреждения. В этом случае необходимо приказом главного врача назначить ответственного лица из числа врачебного персонала, который координирует работу по контролю и обеспечению качества в медицинской организации.
