«гвкг им акад. Н. Н. Бурденко мо рф»
| Вид материала | Автореферат диссертации |
- Предупреждение и лечение острой почечной недостаточности при критических состояниях, 678.3kb.
- Работа выполнена в нии нейрохирургии имени акад., 384.01kb.
- Оценка тяжести течения и эффективности терапии лекарственных гепатитов 14. 01-04 внутренние, 320.04kb.
- Пленарные заседания, 339.22kb.
- С. П. Боткина 29 мая 31 мая 2007 г предварительная программа, 223.79kb.
- Научное обоснование оценки эффективности управленческих решений в сельском здравоохранении, 408.55kb.
- Аритмический синдром у детей и подростков с малыми аномалиями сердца 14. 00. 09 педиатрия, 376.12kb.
- Ситаева наталия Владимировна развитие, заболеваемость и качество жизни детей, рожденных, 399.41kb.
- Оптимизация лечебно-диагностической и профилактической деятельности на основе системного, 894.38kb.
- Рационализация лечебно-профилактических мероприятий у больных доброкачественной гиперплазией, 464.47kb.
в абсолютных цифрах и процентах
| Показатель | I ГБ n=79 | II ХБП без ХПН N=30 | III ХБП + ХПН n=65 |
| Концентрическая ГЛЖ | 33 (74,6) | 11 (62,5) | 16 (35,6) |
| Эксцентрическая ГЛЖ | 12 (25,4) | 6 (37,5) | 29 (64,4) |
| Концентрическое ремоделирование | 2 (2,53) | 3 (10) | 7 (10,7) |
При ГБ преобладала концентрическая модель ГЛЖ (в 74,6%). Она же выявлена у всех больных ГБ с выраженной ГЛЖ. При этом обращало внимание не только преимущественное утолщение межжелудочковой перегородки, но и ЗСЛЖ. При ХБП с сохраненной функцией почек частота выявления концентрической ГЛЖ была меньше и составила 62,5%, а у больных ХБП с ХПН превалировала эксцентрическая модель ГЛЖ (64,4%), на фоне увеличения преимущественно КДО ЛЖ.
При этом, при концентрической гипертрофии миокарда были значимо увеличены показатели толщины стенок и ОТС при отсутствии значимых изменений объемных характеристик. Соответственно было повышено отношение ИММЛЖ к индексу объема левого желудочка. При эксцентрической модели ГЛЖ при сопоставимом ИММЛЖ толщина стенок и ОТС были достоверно меньше, чем при концентрической гипертрофии миокарда. В то же время объемные характеристики ЛЖ были увеличены.
Вторым этапом исследования была попытка установить основные факторы, определяющие развитие патологического ремоделирования миокарда в каждой из групп сравнения.
Помимо данных эхокардиографии, нами изучены основные электрофизиологические показатели, данные лабораторных и инструментальных исследований, которые могли бы оказывать влияние на развитие патологического ремоделирования миокарда или быть его следствием в каждой из исследованных групп.
Частота выявления изменений сосудов глазного дна была максимальной в группе больных с ренопаренхиматозной АГ и хронической почечной недостаточностью и составила 70,7% (46 человек). При ГБ – 60,7%, при ХБП без ХПН – 20%. Во всех группах с АГ выявлена положительная корреляционная зависимость развития ГЛЖ и наличия изменений сосудов глазного дна (р=0,03-0,04).
При сравнительном анализе гемодинамических показателей (табл. 3) у больных АГ, достоверной разницы между значениями систолического, диастолического и среднединамического АД в исследованных группах с АГ не получено, однако все средние значения их были достоверно повышены в сравнении с нормой.
Т а б л и ц а 3
Гемодинамические показатели у больных АГ
| Показатель | I ГБ n=79 | II ХБП без ХПН n=30 | III ХБП + ХПН n=65 | Здоровые n=20 |
| АД сист., мм рт.ст. | 161,9 1,7 | 163,2 12,54 | 178,2 23,7 | 116,5 2,2 |
| АД диаст., мм рт.ст. | 102,8 1,4 | 97,7 11,3 | 99,9 21,1 | 73,0 2,1 |
| АД средн., мм рт.ст. | 119,5 1,7 | 112,9 9,8 | 119,9 19,3 | 87,0 1,62 |
| Мощн. ЛЖ, Вт-4 | 2,4 0,48 | 2,2 0,54 | 2,8 0,73 | 3,94 0,41 |
| КДД ЛЖ, мм рт.ст. | 10,0 0,26 | 9,85 1,03 | 9,9 2,54 | 9,4 0,24 |
| СДЛА, мм рт.ст. | 17,44 1,44 | 16,99 0,99 | 19,1 1,04 | 17,1 0,95 |
| ОПСС, динссм-5 | 2399,7 119,2* | 1999,9 195,8 | 1898,9 99,3 | 1341,0 94,3 |
* р < 0,05 больные ХБП с ХПН и больные ГБ
Средние показатели расчетной мощности ЛЖ и систолического давления в легочной артерии были максимальными в группе больных с АГ и ХПН,
Расчетные цифры конечного диастолического давления в ЛЖ имели наибольшее значение у больных гипертонической болезнью. Среднее ОПСС было максимальным при гипертонической болезни (2399,7 119,2 динссм-5) и достоверно отличалось от значения у больных АГ с ХПН.(1898,9 99,3 динссм-5; р=0,03).
Значения уровня гемоглобина, общего белка значимо отличались от нормы только у больных ХБП с ХПН. В этой же группе превышали нормативные показатели средние значения креатинина, калия, натрия, общего холестерина, атерогенных липопротеидов плазмы крови, альдостерона. Так у больных ХБП без ХПН уровень альдостерона составил 23,1 1,71 нг/дл, у больных ГБ 19,5 1,63 нг/дл, при ХБП с ХПН среднее значение альдостерона было 34,6722,92 нг/дл. Нами выявлена положительная корреляционная зависимость между наличием ГЛЖ и уровнем альдостерона плазмы крови во всех исследованных группах больных с АГ (р=0,04 для всех групп).
Больным с АГ проводили ступенчато возрастающую непрерывную нагрузку на велоэргометре. По результатам пробы с физической нагрузкой определялась толерантность обследуемого пациента к физической нагрузке. Средняя мощность выполненной нагрузки была наибольшей у больных ГБ - 98,1 12,9 Вт несколько меньше при ХБП без ХПН 95,0 5,7 Вт и значительно меньше у больных ХБП с ХПН (90,0 12,4 Вт; (р = 0,04 по сравнению с группами больных с АГ и здоровыми)
Всем исследованным больным с АГ проводилась ЧПЭС левого предсердия с частотой, на 10% превышающей собственный ритм, через каждую 1 мин отдыха повышая ее на 10 имп/мин с одновременной регистрацией ЭКГ до появления периодики Самойлова-Венкебаха в АV-соединении. Регистрировалось время восстановления функции синусового узла, расчетным методом получены показатели корригированного времени восстановления функции синусового узла (КВВФСУ), времени сино-атриального проведения (ВСАП), эффективного рефрактерного периода атрио-вентрикулярного соединения (ЭРПАВС). Основные показатели, полученные при выполнении ЧПЭС у больных с АГ представлены в табл. 4. Из таблицы видно, что средние значения показателей, характеризующих функцию синусового узла и время – сино-атриального проведения были максимальными у больных гипертонической болезнью. У этих же пациентов было минимальным число стимуляционных импульсов до достижения блокады проведения (точка Венкебаха), и максимальным значение показателей, характеризующих проводящую систему сердца.
Т а б л и ц а 4
Электрофизиологические показатели у больных АГ и здоровых лиц
| Показатель | I ГБ n=79 | II ХБП без ХПН n=30 | III ХБП + ХПН n=65 | Здоровые n=20 |
| BBФCУ, мс | 1211,5 35,5* | 1001,5 111,8 | 1113,2 121,1 | 955,0 39,6 |
| КВВФСУ, мс | 520,1 16,2 | 498,7 9,9 | 354,9 12,7 | 266,1 12,5 |
| BCAП, мс | 210,9 9,4 | 194,9 11,7 | 201,1 12,9 | 185,5 7,2 |
| ЭРПАВС, мс | 338,4 20,3 | 338,4 20,3 | 338,4 20,3 | 273,0 21,6 |
| TB, имп/мин. | 138,0 4,6 | 141,0 14,9 | 138,2 11,1 | 189,2 5,0 |
| PQ, сек. | 0,1690,004 | 0,1620,002 | 0,180,001 | 0,1600,003 |
| QRS, сек. | 0,0890,002 | 0,0810,001 | 0,080,001 | 0,0790,001 |
| QT, сек. | 0,3980,005 | 0,380,001 | 0,360,001 | 0,3420,006 |
* р < 0,05 больные ГБ и больные ХБП с сохраненной функцией почек
Для оценки электрической нестабильности миокарда и выявления признаков относительной коронарной недостаточности, всем исследованным лицам выполнено мониторирование ЭКГ по Холтеру. В ходе длительного анализа ЭКГ регистрировались разнообразные нарушения ритма, динамика изменений сегмента SТ, инверсия зубца Т. Средние значения основных показателей, полученных при ХМЭКГ и пределы их колебаний, представлены в табл. 5.
Т а б л и ц а 5
Показатели частоты сердечных сокращений, среднего количества суправентрикулярных и желудочковых экстрасистол по данным ХМЭКГ у больных АГ и здоровых лиц
| Показатель | I ГБ N=79 | II ХБП без ХПН n=30 | III ХБП + ХПН n=65 | Здоровые n=20 |
| Пределы колебаний ЧСС | 48-105 | 54 – 115 | 48 – 105 | 64 – 88 |
| Средняя ЧСС | 70,61,6 | 70,07,6 | 76,09,7 | 692,7 |
| Пределы колебаний СВЭ | 3-285 | 2 – 486 | 0 – 241 | 0-30 |
| Среднее количество СВЭ | 69,26,7 | 187,919,9 | 121,222,1 | 13,52,0 |
| Пределы колебаний ЖЭ | 2-3850 | 2 – 1987 | 0 – 593 | 0-30 |
| Среднее количество ЖЭ. | 139,420,1* | 113,9 47,2 | 96,9 16,3 | 11,10,7 |
р < 0,05 больные ГБ и ХБП с ХПН
Можно видеть, что среднее суточное число желудочковых экстрасистол у больных гипертонической болезнью было максимальным (139,420,1) и достоверно отличалось от среднего количества желудочковых экстрасистол у больных ХБП с ХПН (р=0,04). Также у больных ГБ выявлены максимальные пределы колебаний этого показателя (от 2-3850 экстрасистол в сутки).
Выявление признаков относительной коронарной недостаточности при выполнении нагрузочных проб и проведении суточного мониторирования ЭКГ является одним из основных факторов повышенной предрасположенности пациента с АГ к развитию сердечно-сосудистых осложнений. В ряде случаев при выявлении признаков ишемии миокарда больным АГ выполнялась коронароангиография. При выявлении бессимптомных признаков стенозирующего процесса коронарных артерий, требующего реконструктивного вмешательства, больные с АГ из исследования исключались.
Частота выявления признаков относительной коронарной недостаточности у больных АГ представлена в табл. 6. Во всех случаях проявления относительной коронарной недостаточности не сопровождались клинической картиной ангинозного приступа, проходили после выполнения нагрузочных проб.
Признаки ишемии миокарда почти у всех больных АГ ассоциировались с наличием ГЛЖ и при ГБ выявлены у 15 больных при выполнении ЧПЭС (18,9%), у 3-х больных при ВЭМ (3,6%), у 5 больных при ХМЭКГ (6,3%). У 5 больных признаки коронарной недостаточности отмечались одновременно при 2-3 исследованиях.
Т а б л и ц а 6
Частота выявления бессимптомной ишемии миокарда в процентах у больных АГ по данным различных методов исследования в процентах
| Показатель | I ГБ N=79 | II ХБП без ХПН n=30 | III ХБП + ХПН n=65 |
| ЧПЭС | 18,9 | 20,0 | 24,6 |
| ВЭМ | 3,8 | 16 | 14,3 |
| ХМЭКГ | 6,3 | 3,3 | 13,8 |
| Совпадение результатов двух-трех исследований | 6,3 | 10 | 7,7 |
У больных ХБП с сохраненной функцией почек при ЧПЭС признаки коронарной недостаточности выявлены у 6 больных (20% ), при проведении ВЭМ, из 25 исследований у 2-х больных 16%, а при ХМЭКГ - у 1 пациента (3,3%). У 3 больных (7,7%) признаки ишемии миокарда зарегистрированы двумя методами.
У больных ХБП с ХПН при чреспищеводном электрофизиологическом исследовании признаки коронарной недостаточности выявлены у 16 больных (24,6% ), при проведении ВЭМ, из 35 выполненных исследований признаки относительной коронарной недостаточности обнаружены у 5-ти больных 14,3%, а при ХМЭКГ - у 9 пациентов (13,8%). У 5 больных (7,7%) признаки ишемии миокарда зарегистрированы одновременно двумя методами. В период проведения заместительной почечной терапии у 3-х больных из 10 (30%) при мониторировании ЭКГ также регистрировались признаки бессимптомной ишемии миокарда, что может рассматривать проведение сеансов гемодиализа как самостоятельную нагрузочную пробу
Таким образом, наиболее информативным методом выявления признаков относительной коронарной недостаточности у всех больных АГ является ЧПЭС, а максимальной частота выявления ее была у больных ХБП с ХПН.
В ходе проведенного обследования нами выявлена положительная корреляционная зависимость между развитием ГЛЖ и уровнем систолического артериального давления, длительностью АГ, наличием изменений сосудов глазного дна (ангиопатией), уровнем альдостерона плазмы крови, толщиной стенок ЛЖ и объемными показателями ЛЖ во всех обследованных группах больных с АГ (р=0,03-0,04). Особенностью частоты выявления ГЛЖ в зависимости от длительности АГ при ХБП как с сохраненной функцией почек, так и при наличии ХПН, является то, что максимальная частота выявления ГЛЖ приходится на длительность АГ от 5 до 10 лет, тогда как при эссенциальной АГ, максимальная частота выявления ГЛЖ приходится на длительность АГ свыше 10 лет. По нашим данным, в группе больных нефрогенной АГ с ХПН в наибольшей степени обращает на себя внимание наличие зависимости изменения основных показателей процесса ремоделирования в зависимости от сроков как самого заболевания почек, появления АГ и развития ХПН. Как сами показатели процесса ремоделирования, так и различия в них становятся значимыми лишь при сроке АГ более 5 лет.
В результате проведения сравнительного анализа основных показателей, оказывающих влияние на ремоделирование миокарда в группах больных гипертонической болезнью, нефрогенной артериальной гипертензией без признаков ХПН и с нарушением функции почек, выявлено что среднее значение ОПСС, диастолической толщины задней стенки левого желудочка, диастолической толщины межжелудочковой перегородки, мощности выполненной нагрузки при ВЭМ, времени восстановления функции синусового узла и суточное число желудочковых экстрасистол было максимальным при гипертонической болезни и достоверно отличалось от значения у больных АГ с ХПН.
Особенность и тяжесть ГЛЖ определялась, кроме того, во всех исследованных группах толерантностью к физической нагрузке, и наличием нарушений ритма сердца (НРС) и безболевой ишемии миокарда по данным нагрузочных проб (ЧПЭС, ВЭМ) и ХМЭКГ. Причем при совпадении положительных результатов двух - трех методов у больных АГ значительно увеличивалась частота ГЛЖ, по сравнению с пациентами АГ с положительным результатом одной их трех проведенных проб (ЧПЭС, ВЭМ и ХМЭКГ) и с отсутствием признаков коронарной недостаточности.
При эссенциальной АГ нами выявлена положительная корреляционная зависимость между выраженностью гипертрофии миокарда, толщиной стенок ЛЖ (МЖП, ЗСЛЖ) и суточным количеством ЖЭ (р=0,03-0,04 соответственно).
Данные анализа содержания гормонов в плазме крови показали, что средние показатели альдостерона, ангиотензина, тиреотропного гормона у больных АГ с ГЛЖ во всех исследованных группах превышали таковые у больных АГ без ГЛЖ. и это различие было достоверно связано с увеличением массы миокарда (р=0,03-0,04).
При ХБП с ХПН выявлена взаимосвязь между дилатацией полостей сердца (увеличением КДО) суточным количеством ЖЭ (р=0,04). Также выявлена взаимосвязь между увеличением левого предсердия и средним количеством СВЭ в сутки(р=0,04). Анатомическим субстратом развития НРС больных ГБ являлась ГЛЖ в виде увеличения диастолической толщины межжелудочковой перегородки и задней стенки левого желудочка, ММЛЖ, а у больных ХБП с ХПН в большей степени конечного диастолического размера и объема ЛЖ и левого предсердия.
Наличие у больных с АГ на ЭКГ не только «вольтажных критериев», но и изменения сегмента ST и зубца T, а также появление признаков транзиторной ишемии миокарда при нагрузочных пробах не свидетельствуют во всех случаях о наличии ИБС. В литературе отмечается, что у больных АГ часто регистрируются ложноположительные ишемические изменения при нагрузочных пробах [Анчиловская Н.Г. 1994; Аронов Д.М. 1996; Дегтярева О.А. 2003] что подтверждено в нашем исследованием проведением коронарографии в сомнительных случаях. Сочетание ХМЭКГ с нагрузочными пробами и электрофизиологическим исследованием позволяет более точно судить о механизме возникновения НРС и БИМ и прогнозировать течение заболевания [Довгалевский П.Я. 1997].
Среднее значение креатинина, альдостерона плазмы крови, конечного диастолического размера ЛЖ, было максимальным у больных ХБП с ХПН и отличалось от значений этих показателей при ГБ. У этих же пациентов достоверно чаще выявлялись признаки относительной коронарной недостаточности.
В процессе исследования клиническими, инструментальными и математическими методами нами выявлены определенные взаимодействия развития структурно – функциональных изменений миокарда и возможных сердечно - сосудистых осложнений у больных артериальной гипертензией различного генеза. Поэтому, было бы целесообразным определить зависимость развития желудочковых нарушений ритма сердца у больных гипертонической болезнью и проявлений относительной коронарной недостаточности у больных ХБП с нарушением функции почек, как наиболее частые и характерные для данных групп больных с АГ и установить значение ММЛЖ, являющейся «критической» в отношении возможности развития угрожающих жизни осложнений.
Согласно установленной ранее зависимости нами выполнено сопоставление массы миокарда левого желудочка и суточного количества желудочковых нарушений ритма у больных с АГ (рис.3). Можно видеть, что «критической» в отношении развития частой желудочковой экстрасистолии у больных ГБ является масса миокарда левого желудочка более 190 г.

Рисунок 3. Зависимость суточного количества желудочковых экстрасистол от массы миокарда левого желудочка у больных гипертонической болезнью.
Поскольку наиболее информативным методом диагностики коронарной недостаточности во всех исследованных группах является ЧПЭС, нами выполнено сопоставление массы миокарда левого желудочка у больных с АГ с частотой выявления признаков ишемии миокарда при чреспищеводной стимуляции предсердий в процентах.

Рисунок 4. Зависимость частоты выявления безболевой ишемии миокарда в процентах, по данным ЧПЭС от массы миокарда левого желудочка у больных с АГ
Таким образом, критической в отношении развития безболевой ишемии миокарда у больных ХБП с ХПН является развитие гипертрофии левого желудочка с массой миокарда более 200 г.
На третьем этапе нашей работы для более полного изучения закономерностей взаимодействия признаков, полученных в результате исследования, нами выполнен факторный анализ. Факторизация матрицы коэффициентов корреляции привела к созданию 10 групп признаков (факторов) идентичных понятию «синдрома болезни». Полученные нами 10 факторов описывают 55% использованной дисперсии, что составляет 84% всей дисперсии, описываемой общим числом факторов (табл. 7). Указанные в ней факторы нами самостоятельно названы, в зависимости от преобладания признаков, входящих в их состав.
Т а б л и ц а 7
Характеристика полученных факторов у исследованных лиц
| Название фактора, | Процент использованной дисперсии | Вид фактора |
| 1. Объемные показатели левого желудочка | 10,6 | F1 = 1/6,24 (0,861 {диастолический диаметр ЛЖ (см)} + 0,835 {систолический диаметр ЛЖ (см)} + 0,863 {диастолический объем (мл)} + 0,771 {систолический объем (мл)} + 0,488 {минутный объем (мл)} + 0,669 {отношение КДО к ММЛЖ} – 0,591 {диастолическая толщина МЖП(см)} + {диастолическая толщина ЗСЛЖ / КДД} – 0,668 {систол. толщина МЖП + систолическая толщина ЗСЛЖ / КСД}. |
| 2. Гипертрофия левого желудочка | 8,0 | F2 = 1/5,75 (0,851 {масса миокарда левого желудочка (г)}+ 0,846 {диастолическая толщина межжелудочковой перегородки (см)} + 0,872 {диастолическая толщина задней стенки левого желудочка (см)} – 0,489 {признаки ишемии миокарда при ХМЭКГ (О - нет; 1 - есть)} + 0,848 {индекс массы миокарда левого желудочка} – 0,594 {отношение конечного диастолического объема к ММЛЖ}) + 0,667 {диастолическая толщина МЖП (см) + {диастолическая толщина ЗСЛЖ) / КСД}. |
| 3. Данные анамнеза | 6,3 | F3 = 1/3,8 (0,753 {возраст (годы)} + 0,665 {длительность АГ (годы)} + 0,453 {концентрация натрия сыворотки крови (ммоль/л)} – 0,490 {отягощенная наследственность по АГ (О - нет; 1 - есть)} + 0,454 {АД систолическое мм.рт.ст)}. |
| 4. Поражения органов-мишеней | 5,7 | F4 = 1/3,72 {0,560 изменение сосудов глазного дна (О - нет; 1 - есть)} - 0,725 {уровень креатинина плазмы крови (ммоль/л)} + 0,601 {уровень АКТГ (пг/мл)} + 0,60 {признаки гипертрофии левого желудочка при рентгенографии органов грудной клетки (О - нет; 1 - есть)} + 0,629 {систолическое давление в легочной артерии (мм.рт.ст)}. |
| 5. Структурно – функциональные нарушения сердца | 5,0 | F5 = 1/3,7 {0,511 ударный объем (мл)} - 0,555 {фракция выброса %} + 0,711 {систолическая толщина ЗСЛЖ (см)} + 0,471 {систолическое утолщение ЗСЛЖ %} + 0,512 {систол. толщина МЖП (см) + систолическая толщина ЗСЛЖ(см)) / ДС (см)}. |
| 6. Дисфункция синусового узла | 4,7 | F6 = 1/3,47 0,556 {Вес пациента (кг)} - 0,458 {Содержание общего холестерина сыворотки крови} + 0,716 {Время восстановления функции синусового узла при ЧПЭС ЭФИ} + 0,631 {Корригированное время восстановления функции синусового узла при ЧПЭС ЭФИ}. |
| 7. Показатели липидного обмена | 3,9 | F7 = 1/3,4 (- 0,556 {Трийодтиронин (нг/дл)} - 0,456 {уровень триглицеридов плазмы крови (ммоль/л)} - 0,489 {уровень пребеталипопротеидов плазмы крови (ммоль/л)} + 0,631 {Длительность сегмента QT} (мс) |
| 8. Аритмии сердца | 3,7 | F8 = 1/3,3 (0,532 Рост - 0,79 {Желудочковые экстрасистолы/сут} + 0,550 {максимальное число импульсов в мин при ЧПЭС ЭФИ} + 0,689 {время сино-атриального проведения}. |
| 9. Артериальное давление | 3,7 | F9 = 1/3,1 {0,469 систолическое АД (мм.рт.ст)} + 0,740 {диастолическое АД (мм.рт.ст)} + 0,466 {среднее АД (мм.рт.ст)}. |
| 10. Ишемия миокарда | 3,3 | F10 = 1/2,1 (0,603 {Масса миокарда левого желудочка (г)} + 0,621 {ишемия миокарда при чреспищеводной стимуляции предсердий (1-есть, 0 – нет)} + 0,618 {ишемия при выполнении пробы на велоэргометре (1-есть, 0 – нет)}. |
Для оценки вклада каждой составляющей полученных факторов в патогенез развития сердечно-сосудистых осложнений при различных видах артериальной гипертензии, нами рассчитано значение каждого фактора для всех пациентов и здоровых лиц в исследованных группах. Среднее значение полученных показателей представлено в табл. 8.
Т а б л и ц а 8.
Среднее значение полученных факторов у исследованных лиц
| Установленные Факторы | ГБ n=79 | ХБП без ХПН n=30 | ХБП с ХПН n=65 | Здоровые n=20 |
| 0,940,55 | 0,870,54 | 1,120,72 | 0,430,45 |
| 1,720,73 | 1,590,66 | 1,400,59 | 0,811,01 |
| 2,740,56 | 2,680,34 | 2,520,37 | 1,890,16 |
| 2,930,35 | 2,480,61 | 2,610,26 | 2,380,08 |
| 2,780,46 | 2,670,18 | 2,780,21 | 2,98 ± 0,35 |
| 2,70,39 | 2,680,15 | 2,570,35 | 2,760,43 |
| 2,850,53 | 2,820,37 | 2,980,62 | 2,430,3 |
| 3,090,4 | 2,690,48 | 3,020,31 | 1,080,36 |
| 3,280,41 | 3,320,24 | 3,130,46 | 0,340,45 |
| 4,890,65 | 4,290,0 | 5,590,38 | 0,770,66 |
Из таблицы видно, что при эссенциальной гипертонии выявлено преобладание среднего значения фактора аритмии сердца, при артериальной гипертензии симптоматического генеза с хронической почечной недостаточностью выявлено максимальное значение фактора ишемии миокарда и фактора нарушения липидного обмена.
Вычисление значения каждого из факторов для конкретного больного позволяет с большой долей вероятности оценить его возможность попадания в группу риска возникновения потенциально опасных аритмий и ишемии миокарда, распределение значений некоторых факторов по типам АГ может оказать помощь при проведении дифференциальной диагностики АГ.
На основании сравнения средних значений факторов у исследованных лиц можно предположить, что в основном риск развития основных сердечно-сосудистых осложнений (синдром аритмии и наличие ишемии миокарда при выполнении нагрузочных проб и при Холтеровском мониторировании ЭКГ) у больных артериальной гипертензией постепенно линейно возрастает при прогрессировании болезни, соответствует степени тяжести АГ. Однако выявленные нами, в период мониторирования ЭКГ по Холтеру, в ряде случаев, комбинированные предсердно - желудочковые аритмии, регистрируемые ранние (R на Т) желудочковые экстрасистолы у больных ГБ, а также признаки преходящй ишемии миокарда, при неизмененных коронарных артериях в группе больных АГ с ХПН, побудили нас разработать комплексные математические подходы к прогнозированию возможных сердечно-сосудистых осложнений у больных АГ. Нами осуществлена попытка создания математических уравнений для прогнозирования суточного количества желудочковых экстрасистол, наличия бессимптомной ишемии миокарда для всех исследованных лиц в каждой группе больных.
Основные показатели, необходимые для математического прогнозирования числа желудочковых экстрасистол при гипертонической болезни представлены в уравнении вида: У = -638,2+0,03 КВВФСУ, мс-3,49 Натрий, мкмоль/л+4,4 АД систолическое, мм рт.ст. +26,4 Тироксин, мкг/дл +0,7 ММЛЖ, г +4,6 Возраст, годы-1,56 Адренокортикотропный гормон, пг/мл + 1,1 Конечный диастолический объем ЛЖ, мл+0,11 ВВФСУ, мс (Остаточная дисперсия - 5%)
Можно видеть, что для расчета количества желудочковых экстрасистол в сутки с вероятностью прогнозирования 75% необходимо измерить электрофизиологические показатели при чреспищеводном электрофизиологическом исследовании (КВВФСУ, ВВФСУ), показатели эхокардиографии (конечный диастолический объем, масса миокарда левого желудочка), а также уровень тироксина, натрия, адренотропного гормона плазмы крови, уровень артериального давления, включить возраст больного.
Далее нами приводится уравнение дискриминантой регрессии для прогнозирования признака «ишемия миокарда» у больных первой группы У = 1,7861 х 0,196х10-1 Холестерин моль/л - 0,0807 Наследственность по АГ (0-нет, 1 – есть) -0,0555 Калий ммоль/л + 0,21х10-2 Адренокортикотропный гормон, пг/мл + 0,1046х10-1 ДТМЖП, см + 0,296х10-1 Периферическое сопротивление дн/см/с (-5) + 0,229х10-2 Систолический объем, мл -0,107х10-3 Сист. утолщение МЖП, % - 0,982 Левое предсердие, см + 0,4456х10-3 КВВФСУ, мск + 0,134х10-3 АД систолическое, мм рт.ст. + 0,272х10-2 Триглицериды, ммоль/л - 0,126х10-1 Натрий моль/л (Остаточная дисперсия 5%). Оно включает показатели, где на первом месте по рангу признака указан уровень холестерина сыворотки крови, отягощенная наследственность, уровень калия, андренокортикотропного гормона, диастолическая толщина межжелудочковой перегородки, общее периферическое сосудистое сопротивление, систолический объем левого желудочка. При расчете вероятности развития ишемии миокарда с применением показателей клинического и инструментального обследования конкретного больного гипертонической болезнью, если значение уравнения G(Х) =
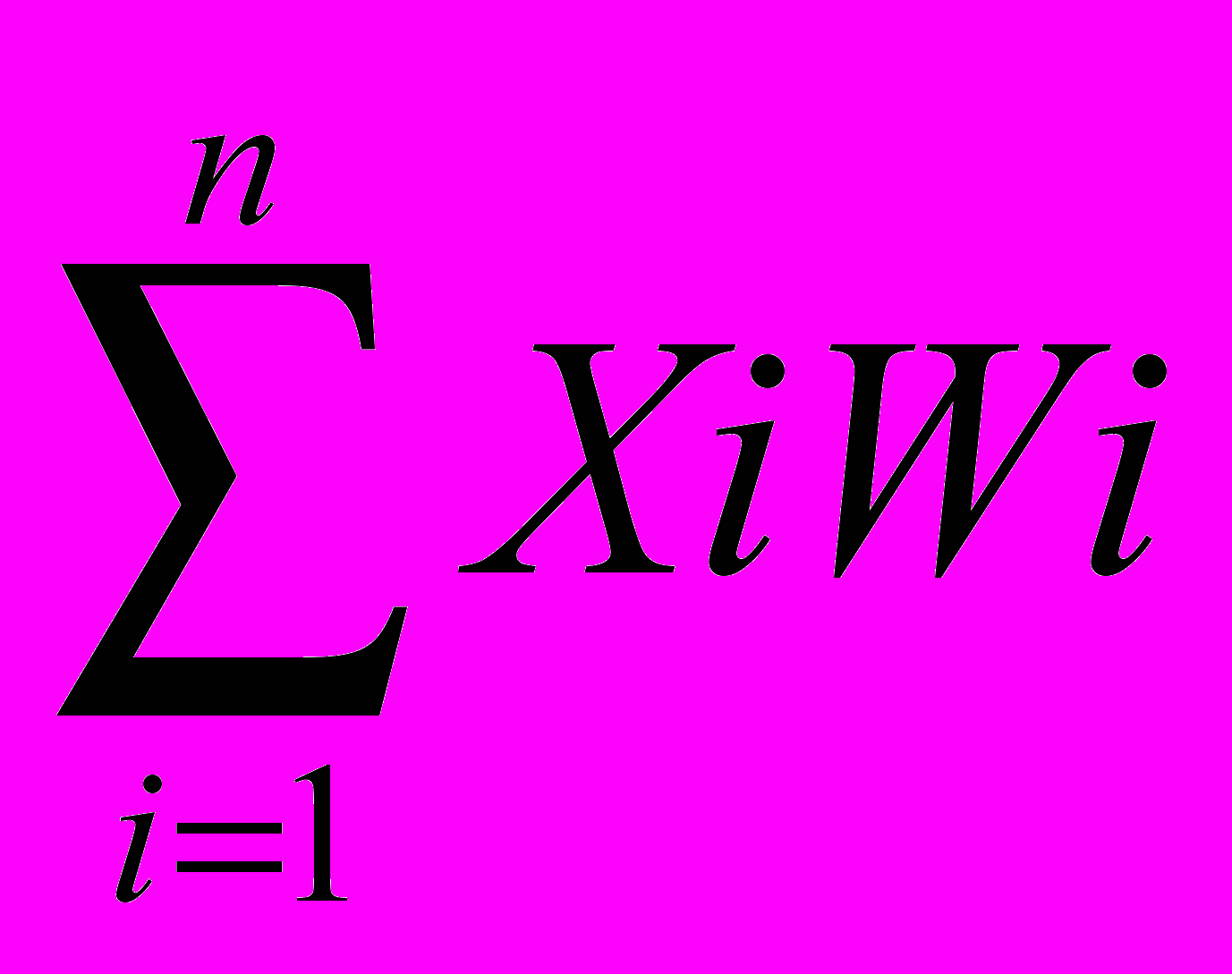 1,7861 то такому больному прогнозируется отсутствие ишемии миокарда, а если данные условия не выполняются, т.е. G(Х) 1,7861 то прогнозируется наличие ишемии миокарда.
1,7861 то такому больному прогнозируется отсутствие ишемии миокарда, а если данные условия не выполняются, т.е. G(Х) 1,7861 то прогнозируется наличие ишемии миокарда. В группе больных ренопаренхиматозной АГ без хронической почечной недостаточности, уравнение для прогнозирования желудочковых нарушений ритма имеет следующий вид: У = 113,2 + 2,2 Тироксин мкг/дл + 0,21 Альдостерон пг/мл + 165,3 Сегмент PQ, мс + 0,59 Длительность АГ, лет + 12,3 Диастолическая толщина МЖП, см-0,74 Натрий ммоль/л - 0,72 ФВ % + 2,5 Холестерин, ммоль/л + 0,16 Систолическое утолщение МЖП % + 2,56 Триглицериды ммоль/л - 0,14 Систолический объем ЛЖ, мл - 0,26 Максимальное число импульсов при ЧПЭС ЭФИ, имп/мин + 0,075 АД систолическое мм рт.ст. (Остаточная дисперсия - 5%). В него вошли 13 признаков, где на первом месте с положительным значением представлены уровень тироксина и альдостерона плазмы крови, продолжительность сегмента PQ, длительность артериальной гипертензии. Обратную зависимость с возможностью развития ишемии миокарда имеют систолический объем, фракция изгнания и уровень натрия плазмы крови.
Большой вклад электрофизиологических показателей миокарда в развитие сердечно-сосудистых осложнений при артериальной гипертензии различного генеза можно видеть не только при анализе уравнений прогнозирования нарушений ритма сердца, но и в развитии ишемии миокарда. Уравнение для прогнозирования ишемии миокарда выглядит следующим образом: У = 477,0 + 2715,5 Сегмент PQ, мс + 1,0 ЭРПАВС, мс + 442,7 Индекс ММЛЖ г/м2 + 5,3 β – липопротеиды ммоль/л + 1964,3 Сегмент QRS, мс + 49,4 Систолическая толщина ЗСЛЖ, см + 160,6 Ишемия ВЭМ (0-нет, 1 – есть) + 1024,0 Сегмент QT, мс -2,6 ЧСС средняя, чсс/мин + 50,2 Рентген ГЛЖ, (0-нет, 1 – есть) + 46,6 Пре -β - липопротеиды моль/л + 44,5 Наследственность (0-нет, 1 – есть) - 0,74 Кортизол мкг/дл - 2,6 Диастолический объем, мл (Остаточная дисперсия 5%), где первые места занимают сегмент PQ и эффективный рефрактерный период АВ соединения. Нельзя недооценить вклад в развитие ишемии миокарда у данной категории больных значения индекса массы миокарда левого желудочка и уровня атерогенных липопротеидов плазмы крови. В данном случае, если выполняется условие G(Х) =
 477,0 то такому больному прогнозируется отсутствие ишемии миокарда, а если данные условия не выполняются, т.е. G(Х) 477,0 то прогнозируется наличие ишемии миокарда.
477,0 то такому больному прогнозируется отсутствие ишемии миокарда, а если данные условия не выполняются, т.е. G(Х) 477,0 то прогнозируется наличие ишемии миокарда. При прогнозировании числа желудочковых экстрасистол у больных АГ с ХПН выявлена логарифмическая зависимость. lgY= -12,5 (0,016 Трийодтиронин, нг/дл + 6,32 Рост, см - 0,0068 Мощность нагрузки, Вт + 0,006 АД сист. на высоте нагрузки, мм рт.ст. - 0,0013 Креатинин, мкмоль/л + 0,014 ММЛЖ г. + 0,0008 КВВФСУ, мс + 1,63 Диастолическая толщина ЗСЛЖ, см + 1,97 Индекс ММЛЖ - 0,0065 Систолическое давление в легочной артерии мм рт.ст. + 0,00025 Общее периферическое сосудистое сопротивление дн/см/с(-5) + 0,018 Систолическое утолщение МЖП % - 0,013 Вес, кг + 10,4 Сегмент QRS, мс - 0,158 α-липопротеиды мммоль/л ). В уравнении прогнозирования количества желудочковых нарушений ритма у больных с нефрогенной артериальной гипертензией и хронической почечной недостаточностью на первом месте присутствует уровень трийодтиронина, антропометрические показатели, мощность выполненной нагрузки при нагрузочных пробах. Можно отметить, что в среднем, число желудочковых экстрасистол в этой группе было наименьшим, по сравнению с остальными группами, однако уровень артериального давления, продолжительность и степень тяжести АГ выступали на первое место. В данной группе было наиболее частое выявление относительной коронарной недостаточности при чреспищеводной электрической стимуляции предсердий и ХМЭКГ. Поэтому в данной группе (АГ с хронической почечной недостаточностью) будет наибольшей актуальностью обладать уравнение для прогнозирования ишемии миокарда которое также имеет логарифмическую зависимость lgУ = 67,6 + 0,12 ЧСС на высоте нагрузки, уд/мин + 5,0 Диастолическая толщина МЖП, см + 0,22 АД диастолическое мм рт.ст. - 0,24 АД среднее мм рт.ст. +136,6 Сегмент QRS, мс + 11,0 Рост, см + 3,1 Наследственность по АГ (0-нет, 1 – есть) - 4,7 Рентген ГЛЖ (0-нет, 1 – есть) + 0,47 Длительность АГ, лет + 0,001 ОПСС дн/см/с(-5) + 0,09 АД систолическое мм рт.ст. - 0,15 Возраст, лет + 18,7 Сегмент QT, мс + 0,03 Систолический объем ЛЖ, мл (Остаточная дисперсия 5%). Можно видеть, что на первом месте в данном уравнении представлены частота сердечных сокращений при выполнении чреспищеводного электрофизиологического исследования, диастолическая толщина межжелудочковой перегородки, уровень диастолического артериального давления. При построении уравнения прогнозирования развития бессимптомной ишемии миокарда у больных ренопаренхиматозными заболеваниями почек с наличием хронической почечной недостаточности, если выполняется условие G(Х) =
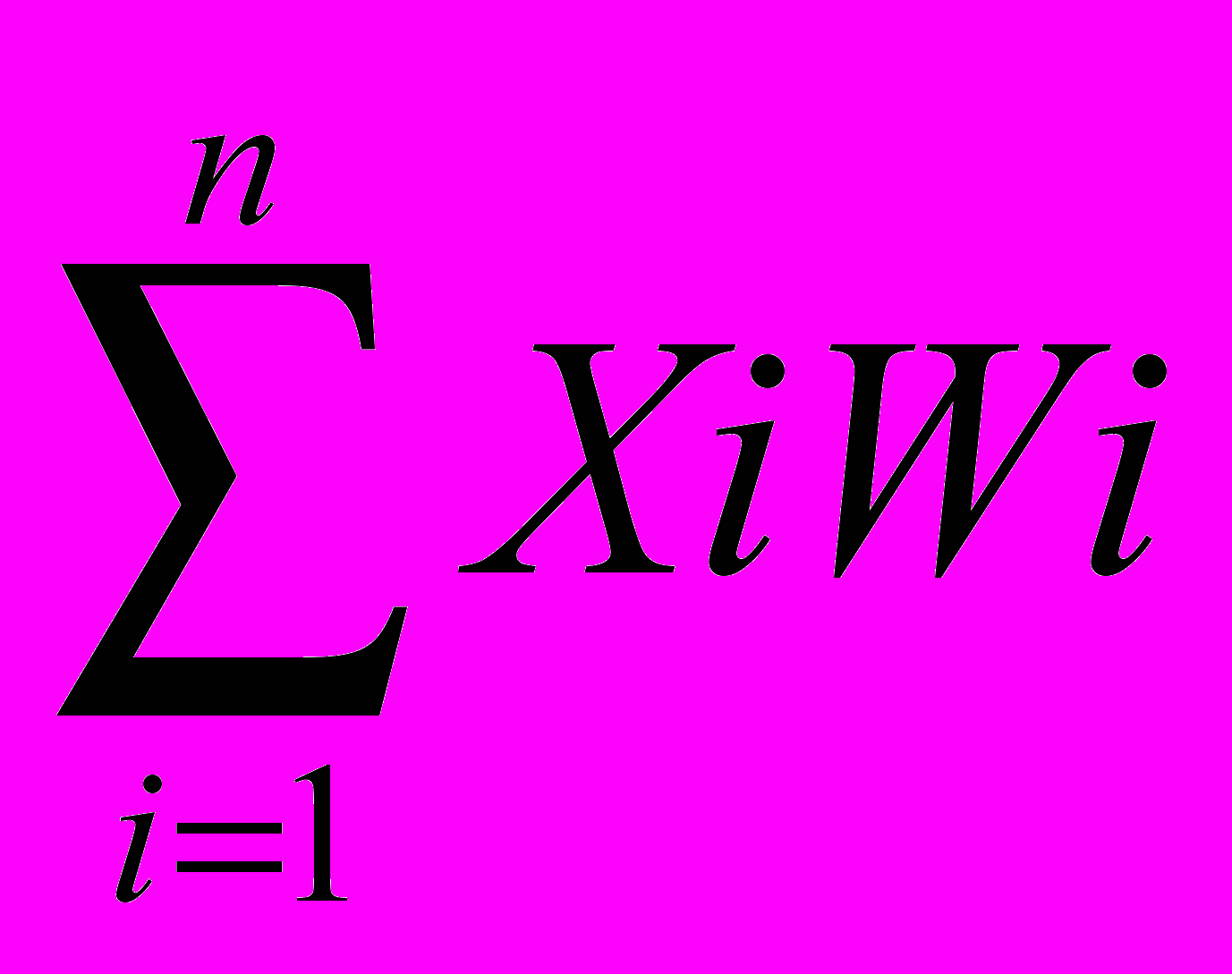 67,6, то такому больному прогнозируется отсутствие ишемии миокарда, а если данные условия G(Х) =
67,6, то такому больному прогнозируется отсутствие ишемии миокарда, а если данные условия G(Х) =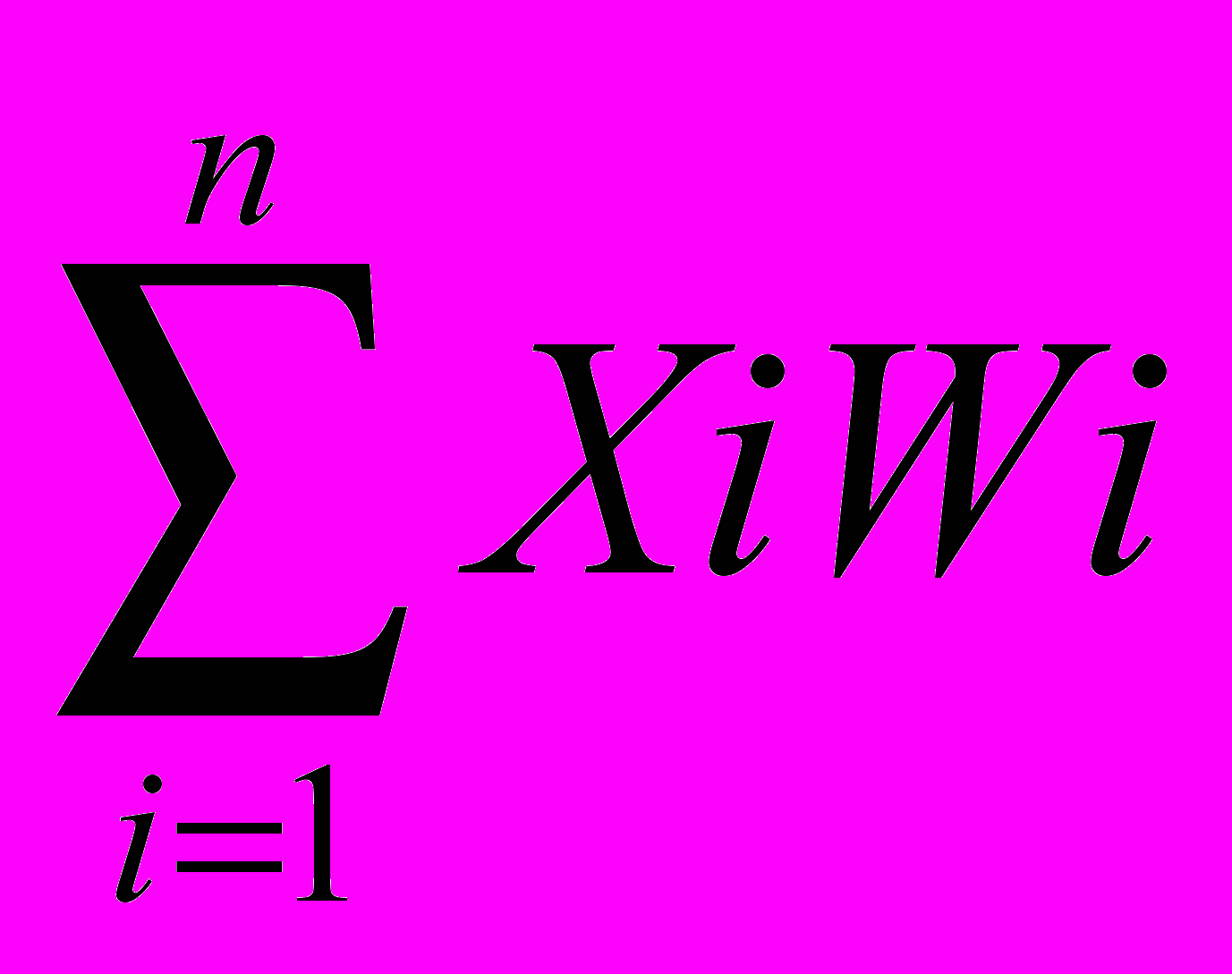 67,6 выполняются, т.е. G(Х) 67,6, то прогнозируется наличие ишемии миокарда. При математической обработке данных общий процент правильной классификации признаков составил 93,8%.
67,6 выполняются, т.е. G(Х) 67,6, то прогнозируется наличие ишемии миокарда. При математической обработке данных общий процент правильной классификации признаков составил 93,8%. Таким образом, выполненный нами комплекс исследований позволил оценить патологическое ремоделирование миокарда у больных АГ как одно из важнейших проявлений гипертонической болезни сердца, нарастание ее с прогрессированием болезни и появлением структурно - функциональных изменений, связанных с механическим ремоделированием сердечной мыщцы. Учитывая вышеизложенное мы попытались дать собственное определение понятия «гипертоническое сердце»
«Гипертоническое сердце» - заболевание, возникающее под воздействием гемодинамических и нейрогуморальных сдвигов, связанных с артериальной гипертонией различного генеза и характеризующееся изменениями миокарда - гипертрофией, гиперплазией, фиброзом кардиомиоцитов неатеросклеротического характера, приводящее на определенных этапах развития к нарушениям коронарного кровоснабжения сердца и возникновению нарушений ритма сердца.
