Комплексный подход к диагностике и коррекции задержки внутриутробного развития у новорожденных детей
| Вид материала | Автореферат |
- Пособие для студентов старших курсов и врачей общей практики Санкт-Петербург, 452.53kb.
- Логоритмика как комплексный подход в коррекции нарушений речи у дошкольников, 78.39kb.
- Ания развития ребёнка дошкольного и младшего школьного возраста, как многоаспектного, 91.37kb.
- Комплексный подход, 963.25kb.
- Показатели липидного состава кожного барьера у новорожденных детей, 150.09kb.
- «Комплексный подход к организации физкультурно-оздоровительной работы». В течении месяца, 23.34kb.
- Публичный доклад мдоу детский сад комбинированного вида «Центр коррекции и развития, 525.25kb.
- Комплексный подход к коррекции нарушений письменной речи у учащихся начальных классов, 492.64kb.
- Практическая работа по диагностике и коррекции фонематического восприятия у детей дошкольного, 840.8kb.
- Галины Игоревны «Задержка речевого развития.», 69.59kb.
Для лечения беременных и детей в данной работе использовались стандартная терапия, а также в дополнение к ней традиционный метод лечения: гомеопатические лекарственные средства (классические и комплексные). Беременным с ХВГ и ЗВУР плода назначались Траумель С и Хепель.
Комплексный гомеопатический препарат Хепель (фирма Heel, Германия) зарегистрирован в фармакологическом комитете России, регистрационное удостоверение №.012423/01-2000. Препарат Хепель состоит из средств растительного и минерального происхождения приготовленных по гомеопатической технологии. Клинические эффекты препарата: гепатопротективное, спазмолитическое, желчегонное, противовоспалительное, вяжущее, венотонизирующее действия. Препарат Хепель назначался беременным с варикозным симптомокомплексом на фоне хронической фетоплацентарной недостаточности (ХФПН), ХВГ и ЗВУР плода по 1 таблетке 3 раза в день сублингвально, доношенным с ЗВУР в 1 месяц жизни по ¼ таблетке 3-4 раза в день в виде порошка на слизистую ротовой полости за 15-20 минут до кормления. Показаниями к его назначению явились внутричерепная гипертензия в сочетании с желтухой. Продолжительность терапии составляла 8,17 ± 2,5 дня. Детям 1-го года жизни с ГИЭ препарат назначался по 1-ой таблетке в день, разведенной в 30-100 мл воды и разделенной на 3 приема, через час после кормления или за 30 минут до еды, курсом не менее 30 дней. Показания: ГИЭ с нарушением венозного кровотока.
Препарат Траумель С зарегистрирован в фармакологическом комитете России, регистрационное удостоверение №011686/01-2000 от 14.02.2000г. В нашей работе препарат назначался в виде таблеток, разведенных в воде, по такой же схеме, что и препарат Хепель. Минимальный курс лечения у детей составил 1 месяц, максимальный - 9 месяцев. После 3 месяцев лечения назначали перерыв 10 дней. Длительность курса лечения устанавливалась индивидуально. Показаниями к назначению Траумель С послужили неврологические синдромы ГИЭ: внутричерепная гипертензия, синдромы двигательных нарушений и вегетовисцеральной дисфункции. Беременные с ХФПН, ХВГ и ЗВУР плода получали Траумель С от 4 до 6 недель 2 раза в неделю в/м и в остальные дни по 1 табл. 3 раза в день сублингвально.
Механизм воздействия Траумель С: противовоспалительное, противовирусное, регуляция тонуса сосудов (Aconitum, Arniсa), уменьшение порозности сосудов (кальций), устранение венозных застоев, противодействие образованию тромбов(Hamamelis); поддержка и улучшение клеточного дыхания и окислительно-восста-новительных процессов при помощи сульфида и полисульфида кальция (Hepar sulfuris); активация заживления ран посредством растительных компонентов (Arnica, Calendula, Echinacea, Symphytum); обезболивающее действие (Aconitum, Arnica, Hamamelis, Hypericum, Chamomilla); остановка кровотечений Aconitum, Arnica, Hamamelis - венозных, Hypericum, Millefolium – артериальных.
Для оптимизации базисной терапии при сопутствующих нарушениях гемоликвородинамики с формирующейся вентрикуломегалией добавляли классический гомеопатический препарат Геллеборус, при наружных формах – Апис (по показаниям, разработанным Л.И.Ильенко, Н.В.Харитоновой, А.В.Макаровой с позиций исследования цитохимических характеристик в экспериментах in vitro).
Разработка и внедрение программы МПСБ проводилась при участии профессионального психолога. Занятия проводились в малых группах (9-10 человек), сформированных с учетом психологической совместимости и положительного принятия друг друга, а также индивидуально. Использовались различные релаксационные программы: музыкотерапия, элементы аутогенной тренировки, ситуационное и ролевое моделирование. Программа включала 8 занятий (1 занятие в неделю) с психологом и врачом продолжительностью 1-1,5 часа. Самостоятельные занятия заключались в прослушивании аудиокассет и просмотр видеоматериалов, которые получала каждая женщина.
При проведении программы МПСБ для определения уровней реактивной и личностной тревожности беременных использовали шкалу Спилберегера-Ханина, которую не приводим, так как она общеизвестна (Абрамченко В.В., 2004).
Статистическая обработка проводилась с помощью компьютерной программы Microsoft Excel 2000. Использовались стандартные методы вариационной статистики с расчетом средних величин (М), стандартной ошибки (m), стандартного отклонения от среднего. Оценивались коэффициенты корреляции (критерий Фишера - Стьюдента); проводился многофакторный анализ частоты и характера сочетаний определенных факторов риска. Последующий анализ выявленных причинно-следственных связей базировался на определении коэффициента корреляции Пирсона и коэффициента ранговой корреляции Спирмена при статистической значимости корреляции (p<0,05).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Дисперсионный анализ перинатальных факторов развития осложнений беременности с ХВГ и ЗВУР плода в условиях нашего региона показал наиболее высокую значимость инфекционно-воспалительной патологии перед родами, позднего гестоза и анемии во время беременности (достоверность силы влияния F=6,22; 5,3 и 4,7 соответственно). Однако имелась зависимость частоты встречаемости этих видов патологии от тяжести ЗВУР (рис.1). По мере нарастания тяжести ЗВУР увеличивалась частота встречаемости гестоза - самого тяжелого осложнения беременности. При ЗВУР I степени поздний гестоз диагностировался у 14,0% женщин, при ЗВУР II степени у 22,7%, при ЗВУР III степени – у каждой 3-ей женщины (33,9%). Эти данные подтверждают роль позднего гестоза как главного «вкладчика» в формирование ХВГ и ЗВУР. Инфекционно-воспалительные заболевания перед родами лидировали при ЗВУР I степени (26,9%), а значение анемий было наиболее высоко при ЗВУР II степени. Таким образом, по мере нарастания степени тяжести ЗВУР среди возможных причин патологии плода нарастает значение гестоза и инфекционно-воспалительной патологии и снижается значение анемии во время беременности.
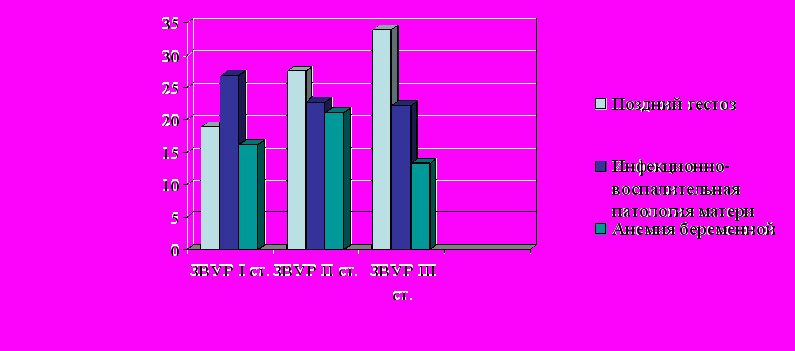
Рис.1 Распределение различных видов патологии матерей
в зависимости от тяжести ЗВУР (%)
Учитывая полученные нами результаты многофакторного анализа перинатального риска рождения детей с ЗВУР на территории нашего региона, профилактические мероприятия должны быть направлены на коррекцию или смягчение влияния этих факторов на формирование нарушений роста и развития плода и новорожденного.
Физическое развитие новорожденного ребенка является объективным показателем состояния его здоровья. Разработанные нами впервые для г. Астрахани стандарты физического развития новорожденных детей на основании центильного метода оказались удобными для диагностики врожденной гипотрофии и ее степени при ЗВУР I степени. Исследованная нами связь между физическим развитием новорожденного и течением раннего неонатального периода по сути дела представляют собой попытку оценить с этих позиций и функциональную зрелость новорожденных детей с ЗВУР. Частота встречаемости основных патологических состояний в раннем неонатальном периоде у новорожденных детей различного степени ЗВУР имела связь с их физическим развитием, причем отмечалось нарастание частоты и тяжести патологических состояний не только по мере утяжеления ЗВУР, но и по мере увеличения удельного веса детей с пониженным физическим развитием. Однако следует подчеркнуть, что ценность центильного метода особенно высока при относительно нетяжелой ЗВУР, его асимметричной форме или гипотрофическом варианте, тогда как при симметричной форме или гипопластическом варианте часто «гармоничное» физическое развитие часто сочетается с осложненной адаптацией к внеутробной жизни. Эти результаты еще раз подтверждают справедливость утверждения, что показатели физического развития не могут быть безоговорочно надежными критериями зрелости новорожденных детей.
Учитывая связь ЗВУР с неблагоприятным течением беременности с формированием ХФПН, особый интерес привлекают исследования, посвященные изучению при этой патологии диагностических и прогностических возможностей эмбриоспецифических белков и протеинов «зоны беременности» (Татаринов Ю.С. и др.). В то же время до настоящего времени недостаточно информации о связи состояния фетоплацентарного комплекса с железосодержащими белками - ферритинами. В последние годы меняется представление о ферритинах, как о белках, характеризующих только тяжесть анемии или воспалительно-деструктивные процессы (Петрова О.В.,2007). Стала востребованной научная информация о ферритинах как о возможных индикаторах метаболических процессов в фетоплацентарной системе и маркерах развития плода. Наименее изученным с позиций перинатологии остается тканевой (плацентарный) ферритин, а его связь с патологией периода новорожденности вообще не изучалась.
Под нашим наблюдением находились 84 роженицы, с ХФПН, ХВГ плода, и 84 их доношенных новорожденных с ЗВУР. Контрольную группу составили 50 здоровых рожениц и 50 их доношенных новорожденных детей. Было проведено исследование ферритина в сыворотках крови рожениц и ПК детей (табл.1). Плацентарный (тканевой) ферритин исследовали в 50 плацентах от матерей с ХФПН и ХВГ плода и в 50 плацентах от физиологической беременности. Установлено, что при ХФПН с ХВГ и ЗВУР плода в сыворотке крови рожениц и новорожденных содержание ферритина оказалось ниже на 42,4-41,9%, а плацентарного на 29% ниже контроля.
Табл.1
Средние концентрации ферритинов при ХВГ И ЗВУР
плода и новорожденного
| Группы наблюдения | Сывороточный материнский ферритин, МЕ/л (M+ m) | Сывороточный пуповинный ферритин,МЕ/л(M+ m) | Тканевой (плацентарный) ферритин, МГ/л (M+ m) |
| 1.ХВГ | 9,74+0,25** | 102,99+7,3* | 7,5 + 0,25** |
| 2.Контроль | 16,9+1,19 | 137,7+13,27 | 10,55+1,03 |
Примечание. Знаком «*» обозначены статистически достоверные различия по сравнению с аналогичным показателем в контрольной группе **- p<0,01; * - p<0,05;
Исследования показали, что патология матери влияет на концентрации ферритина в триаде «мать-плацента-новорожденный», причем наиболее значимые изменения были обнаружены при гестозе, когда его сывороточные концентрации у матерей были ниже практически в 2 раза, а при инфекционно-воспалительных заболеваниях матери на 19,1% выше, чем в контроле (рис.2). При ХФПН, ХВГ и ЗВУР в ПК содержание ферритина на 25%, а в плаценте на 33% ниже, чем в контроле.

Рис.2 Концентрации сывороточных материнских ферритинов (МЕ/л) при различной патологии матери
Изучение связи концентраций ферритинов с течением ранней неонатальной адаптации у детей с ЗВУР, показало наибольшие изменения их значений при ГИЭ: сывороточного материнского более чем на 40%, пуповинного на 13% ниже, а плацентарного на 7% выше контроля (табл.2).
Табл. 2
Концентрации ферритинов в зависимости от патологии новорожденных
| № | Патологические состояния | Сывороточный материнский ферритин МЕ/л | Сывороточный пуповинный ферритин МЕ/л | Тканевой плацентарный ферритин мг/л |
| 1. | ПоражениеЦНС (ГИЭ) | 9,7 + 0,25** | 122,3 + 8,77 | 11,3+0,63 |
| 2. | Анемия | 13,4 + 0,53* | 131,6 + 9,47 | 7,5+0,25* |
| 3. | ВУИ | 20,7 + 1,09* | 176,2 + 12,85* | 7,0+0,20* |
| 4. | Контроль | 16,9 + 1,19 | 137,7 + 13,27 | 10,55+1,03 |
При анемии у новорожденного показатели сывороточного материнского и тканевого ферритинов оказались достоверно более низкими, чем в контрольной группе. Особый интерес вызвал факт связи низких концентрация плацентарного ферритина с развитием ранней анемии у детей с ЗВУР: у 64,2% таких новорожденных в первые 3 месяца отмечались низкие показатели красной крови. При реализации внутриутробной инфекции (ВУИ) у ребенка показатели материнского и пуповинного ферритинов достоверно превышали контрольные значения, но тканевой ферритин при данной патологии оказался достоверно более низким, чем в контроле. Наши исследования показали достоверную связь между патологическими состояниями матери во время беременности, особенностями ранней адаптации у их новорожденных и уровнями ферритина в системе мать-плацента-новорожденный.
В процессах адаптации к внеутробной жизни организма новорожденного видное значение принадлежит реакции системы крови. Установлено, что показатели системы эритрона здоровых доношенных новорожденных города Астрахани отличаются от референтных данных: выявлено более низкие уровни числа эритроцитов (р<0,01), гематокрита (р<0,01) и показателя MCV (р<0,01), причем различия в уровнях гематокрита и среднем объеме эритроцитов у астраханцев сохраняются в течение всего неонатального периода. Значения MCH и MCHC остаются стабильными на первой неделе жизни, их значения не изменяются в течение всего периода наблюдения.
Табл. 3
Динамика морфологических показателей крови новорожденных с ЗВУР в сравнении со здоровыми
| Показатели | Пуповинная кровь | 3 сутки | 6 сутки | 1 месяц | ||||
| ЗВУР | доношен- ные | ЗВУР | доношен- ные | ЗВУР | доношен-ные | ЗВУР | доношен- ные | |
| RBC12(10 / l) | 4,45 ± 0,1 | 5,4±0,09** | 4,36±0,1 | 5,24±0,1** | 4,19±0,14 | 4,9±0,14** | 3,89±0,1 | 4,36±0,25 |
| HgB(g/l) | 165±12,7 | 198±19,8 | 133±8,7 | 191±24,7* | 126±10,1 | 166±14,8* | 151±10,7 | 133±15,9 |
| HCT(%) | 44,9±1,4 | 54,6±0,9** | 36,6±1,7 | 52,1±1,8** | 34,8±2,4 | 47,4±1,9** | 42,7±1,6 | 36,6±1,2** |
| MCV(fl) | 100,9±10,1 | 101,2±10,7 | 83,9±11,5 | 99,4±10,7 | 83,6±8,7 | 96,6±10,7 | 109,7±10,7 | 83,9±8,4 |
| MCH(pg) | 37±0,5 | 36,7±0,2 | 30,6±0,4 | 36,5±0,1 | 30,1±0,8 | 33,9±0,2 | 38,8±0,6 | 30,6±0,4 |
| MCHC(g/dl) | 36,7±0,5 | 36,2±0,4 | 36,4±0,5 | 36,7±0,3 | 36,2±0,4 | 35,1±0,9 | 35,4±0,6 | 36,4±0,2 |
| RDW | 14,4±0,2 | 14,6±0,2 | 12,9±0,2 | 15,8±0,2 | 12,6±0,4 | 18,9±0,4 | 13,7±0,6 | 12,9±0,6 |
Примечание. Знаком «*» обозначены статистически достоверные различия по сравнению с аналогичным показателем в группе детей с ЗВУР
*- Р<0,05; **-Р<0,01;
Показатель анизоцитоза (RDW), соответствует норме, постепенно нарастает к концу раннего неонатального периода и снижается к 1 месяцу жизни (табл.3).
Сравнение динамики параметров эритроцита в неонатальном периоде показало, что у доношенных детей с ЗВУР по сравнению со здоровыми новорожденными имеются отличия основных характеристик эритроцита, особенно заметные в ПК и в первые дни жизни, а к концу периода новорожденности эти различия нивелируются.
Нами изучены параметры эритроцита в ПК в зависимости от тяжести ЗВУР и осложнений раннего неонатального периода (табл.4).
Табл. 4
Параметры эритроцита в ПК детей в зависимости от тяжести и течения раннего неонатального периода
| Показатели | ЗВУР II-III степени | ЗВУР I степени | ||
| течение раннего неонатального периода | ||||
| неосложненное | осложненное | неосложненное | осложненное | |
| RBC 12(10/ l) | 4,17±0,15 | 3,36±0,2** | 4,45±0,14 | 3,7±0,3* |
| HgB (g/l) | 115±5,1 | 90±10,5* | 165±10,5 | 112,0±13,1** |
| HCT (%) | 32,6±2,3 | 26,1±2,1* | 44,9±1,8 | 32,1±2,6** |
| MCV (fl) | 78±4,4 | 77,6±5,1 | 100,9±7,2 | 86,7±4,9 |
| MCH (pg) | 27,6±1,09 | 26,9±4,2 | 37±1,7 | 30,3±1,9* |
| MCHC (g/dl) | 35,4±1,3 | 34,6±1,5 | 36,7±1,8 | 35,0±1,8 |
| RDW | 13,6±1,3 | 14,3±1,2 | 14,4±1,3 | 20±1,3** |
Показатели системы эритрона оказались более низкими у детей с ЗВУР с осложненным течением раннего неонатального периода, чем у детей с относительно гладким ее течением. По-видимому, система эритрона в ПК этих детей отражает «резервные возможности» эритрона относительно более зрелых новорожденных по сравнению с детьми с ЗВУР III степени, направленные на реализацию механизма адаптации больных детей.
Интересны оказались результаты изучения антенатальных типов гемоглобина, в частности, эмбрионального и фетального, у доношенных детей с ЗВУР (табл.5). Выявлены различия в концентрации HbF у обследованных групп новорожденных: наиболее низкие значения у здоровых новорожденных, в 2 раза выше при ЗВУР II степени, более чем в 3 раза выше при ЗВУР I степени.
Табл.5
Концентрация HbF в ПК новорожденных
| Группы новорожденных | I доношенные здоровые | II доношенные с ЗВУР I ст. | III доношенные с ЗВУР II-III ст. |
| Ср.конц.HbF (мг/л) | 101,1±14,1 | 368,0±10,1** | 212,0±17,4** |
Примечание. Знаком «*» обозначены статистически достоверные различия по сравнению с
аналогичным показателем в группе доношенных здоровых детей; **-Р<0,01;
Знаком «» обозначены статистически достоверные различия в группах детей с ЗВУР; - Р<0,05;
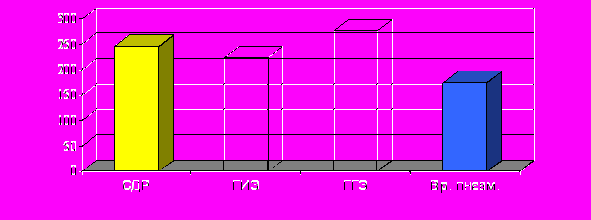
Рис.3 Концентрация HbF (мг/л) в зависимости от патологии
новорожденных
Анализ течения раннего неонатального периода у доношенных с ЗВУР II-III степени (n=45), показал, что такие осложнения, как пневмопатия (синдром дыхательных расстройств - СДР) и врожденная пневмония, сопровождались относительно низкими (в пределах группы) концентрациями HbF – 245,4±37,2 и 174,7±45,2 мг/л соответственно (рис.3). Наиболее высокие концентрации HbF были обнаружены при ЗВУР III степени у доношенных новорожденных с внутричерепными кровоизлияниями (гипоксически-геморрагическая энцефалопатия - ГГЭ) – 276,2±17,4 мг/л. То есть, концентрации HbF в ПК имеют диагностическое значение не только для оценки гестационного возраста и степени зрелости, но и тяжести последствий ХВГ и ЗВУР. Не менее интересные данные получены при изучении эмбрионального гемоглобина (HbP) у детей с ЗВУР (рис.4).
У
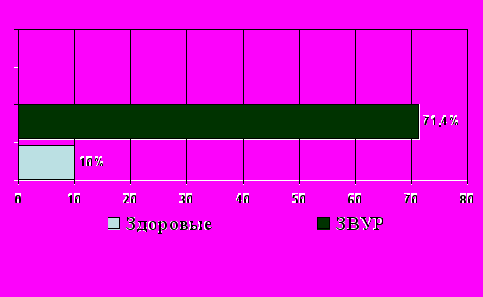 становлено, что у 90% здоровых доношенных новорожденных с физиологическим течением антенатального периода HbP практически не обнаруживается.
становлено, что у 90% здоровых доношенных новорожденных с физиологическим течением антенатального периода HbP практически не обнаруживается.Рис.4 Частота выявления HbP у новорожденных с ЗВУР и условно-здоровых доношенных детей (%)
У доношенных новорожденных с ЗВУР средние концентрации HbP находятся в обратной зависимости от степени зрелости новорожденных детей, но это положение справедливо только при ЗВУР I степени, так как в группе самых незрелых детей (ЗВУР III степени) его содержание оказалось равным 4,05 мг/л, при ЗВУР I степени эта величина была равна 6,1 мг/л, у здоровых детей – 3 мг/л (рис.5).
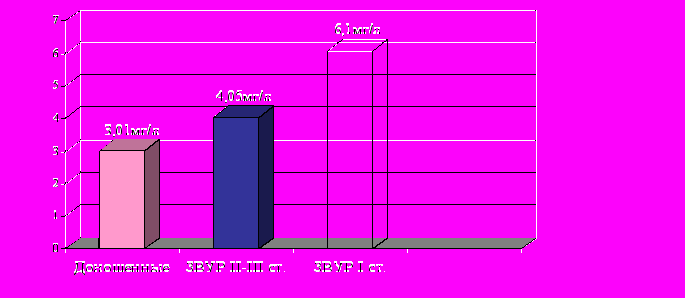
Рис.5 Средние концентрации HbP (мг/л) в крови новорожденных в зависимости от тяжести ЗВУР
Табл.6
Концентрация HbP(мг/л) в ПК детей с ЗВУР с различными патологическими состояниями
| Патологические состояния Группы детей | Асфиксия при рождении | СДР | ГИЭ | ГГЭ | Врожденная пневмония |
| ЗВУР I ст. | 4,2±0,12 | 3,7±0,18 | 6,4±0,17 | 7,5±0,17** | - |
| ЗВУР II-III ст. | 4,6±0,12 | 4,2±0,11 | 5,0±0,14 | 9,37±0,11 | 5,0±0,12 |
Примечание. Знаком «*» обозначены статистически достоверные различия по сравнению со всеми патологическими состояниями при ЗВУР I ст. ** - Р<0,01;
Знаком «» обозначены статистически достоверные различия по сравнению со всеми патологическими состояниями при ЗВУР II-III ст. - Р<0,01;
Сопоставление фактов обнаружения HbP и особенностей течения ранней постнатальной адаптации у доношенных новорожденных детей с ЗВУР выявило связь высоких концентраций HbP в крови новорожденных с тяжёлыми поражениями ЦНС (от кровоизлияния до перивентрикулярной лейкомаляции) (табл.6). Так, при ГИЭ средние концентрации HbP почти в 2 раза были ниже, чем при более тяжелой патологии – ГГЭ – 5,0±0,14 против 9,37±0,11 (р<0,01). Изучение показателей КОС-газов крови при ХВГ и ЗВУР установило, что они не могут быть надёжными критериями в постнатальном определении степени тяжести перенесённой ХВГ, тогда как концентрации эмбрионального гемоглобина оказались достоверно связаны с ХВГ.
Для уточнения взаимосвязи уровней антенатальных типов гемоглобина нами проведен статистический анализ на корреляционной решетке параметрическим методом и получены следующие результаты: между концентрациями HbP и HbF в ПК – прослеживается корреляция сильная, положительная ρ=+0,7. Этот факт отражает параллелизм в постоянном снижении уровней двух изучаемых антенатальных типов гемоглобина по мере внутриутробного созревания. Задержка внутриутробного развития вызывает и задержку смены антенатальных типов гемоглобина, которые, обладая большим сродством к кислороду, чем взрослые типы, обеспечивают адекватное обеспечение плода кислородом в условиях хронической гипоксии. Из приведённых данных очевидна взаимосвязь концентраций HbP и HbF в крови при рождении у доношенных детей и степени тяжести ЗВУР. Учитывая чёткую зависимость уровня этих белков от степени ЗВУР, от особенностей течения внутриутробного периода развития, становится ясной целесообразность их совместного использования в качестве маркёров зрелости и постнатальной оценки тяжести перенесенной ХВГ у новорожденного ребёнка. Экономическая целесообразность введения теста на HbP обусловлена его доступностью, невысокой стоимостью и достаточной надежностью для выбора метода лечения. На основании проведенных исследований нами разработан алгоритм диагностики степени тяжести ЗВУР (рис.6). Первым этапом которого является качественная реакция на обнаружение эмбрионального гемоглобина, при положительной реакции проводится количественный анализ с целью определения компенсации или декомпенсации ХВГ и соответственно с ними тяжести ЗВУР и выбора метода лечения.
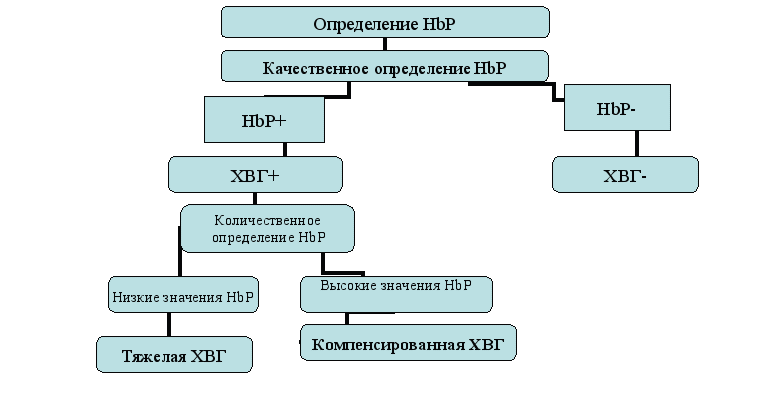
Рис.6 Последовательный алгоритм диагностики тяжести ХВГ
Изучение катамнеза 85 детей с ЗВУР I степени, разделенных нами в зависимости от степени тяжести ХВГ, определенной по содержанию антенатальных типов гемоглобина в ПК: 1 группа (33 ребенка) - низкое содержание фетального и эмбрионального гемоглобина и 2 группа (52 ребенка)- их высокое содержание в ПК, показало, что в 1-ой группе по сравнению со второй физическое развитие детей более медленно приближалось к возрастной норме. Динамика нервно-психического развития в изучаемых группах имело значительное отличие на 1-ом месяце жизни. Заболеваемость на 1-ом году жизни была выше в 1 группе, чем во 2-ом: 53,3% против 42,1% соответственно. Особый интерес привлек факт значительной меньшей частоты I группы здоровья у детей 1-ой группы - примерно каждый 3-й ребенок к 1 году оказался практически здоровым, в то время как во 2-й группе таких к году оказалось более половины (36% и 56% соответственно). Исследование ПК доношенных новорожденных с ЗВУР I степени на антенатальные типы гемоглобинов позволяет прогнозировать не только неонатальную адаптацию, но и динамику развития на 1-ом году жизни.
При сравнительном изучении параметров микроциркуляции кожи, определенных методом ЛДФ, у условно здоровых новорожденных (контрольная группа) и у новорожденных с ЗВУР, ХВГ (основная группа) с клиническими проявлениями ГИЭ оказалось, что средние значения величины перфузии тканей, а также все показатели амплитудно-частотного анализа ЛДФ-грамм в группе детей, перенесших ХВГ ниже, чем в группе контроля (табл.7). Эндотелиальный, нейрогенный, миогенный, дыхательный компоненты имели достоверное отличие (p<0,01). Значительно более низкие значения эндотелиальных колебаний в основной группе говорят не только о наличии перенесенной ХВГ, но и о ее длительности и тяжести. Достоверное снижение амплитуды нейрогенных колебаний у новорожденных основной группы, по-видимому, является индикатором увеличения сопротивления и возможного увеличения кровотока по артериовенулярному шунту при понижении миогенного тонуса, что тоже говорит о гипоксии в тканях, в т.ч. и в нервной. Свой вклад в регистрацию состояния микроциркуляции (МКЦ) вносят и пассивные факторы контроля кровотока – дыхательные и сердечные.
Табл. 7
Показатели ЛДФ-грамм на коже тыла кисти у детей с ГИЭ
| Параметры | Основная группа с ГИЭ | Контрольная группа |
| М,перф.ед. | 16,55 ± 0,84 | 16,75 ± 0,83 |
| СКО,перф.ед | 4,32 ± 0,15* | 4,84 ± 0,12 |
| К вар.,% | 26,1 ±1,62 | 28,9 ± 1,78 |
| Эндотелиальные колеб. | 11,24 ± 0,41** | 14,0 ± 0,61 |
| Нейрогенные колебания | 10,78 ± 0,38** | 16,11 ± 0,77 |
| Миогенные колебания | 11,95 ± 0,47** | 14,56 ± 0,65 |
| Дыхательные колебания | 8,26 ± 0,17** | 10,33 ± 0,32 |
| Сердечные колебания | 4,89 ± 0,1** | 5,8 ± 0,04 |
Примечание. Знаком «*» обозначены статистически достоверные различия по сравнению с группой контроля * - p<0,05; ** - p<0,01.
Они также оказались достоверно ниже в основной группе по сравнению с группой контроля. Эти данные позволяют полагать, что влияние гипоксии на все компоненты МКЦ универсально, особенно во внутриутробном и раннем неонатальном периоде. При анализе показателей микроциркуляции с кожи тыльной поверхности стопы мы получили достоверные отличия по сравнению с группой контроля (p<0,01) в нейрогенном, миогенном, дыхательном и сердечном компонентах.
Есть основания полагать, что параметры микроциркуляции кожи, определенные методом ЛДФ, у новорожденных детей в раннем неонатальном периоде, имеют достоверные различия в зависимости от тяжести последствий ХВГ и степени ЗВУР.
При проведении лечения ХВГ и ЗВУР особое внимание уделяли регулирующим видам терапии, к которым относится лечение препаратами природного происхождения, в частности, классическим, так и комплексным гомеопатическим препаратам. Учитывая контингент обследованных нами пациентов – беременные и новорожденные – мы сочли необходимым оценить эффективность примененного нами препарата Траумель С на экспериментальной модели ХВГ in vivo (табл.8). Проведенные на данной модели исследования показали, что на фоне пренатальной гипоксии отмечалась замедленная прибавка массы тела у самок к 22 дню беременности в 1-й группе на 14,7% (крысы, получавшие препарат Траумель С в течение беременности), а во 2-й (не получавшие Траумель С) – на 29,6% по сравнению с нормой (р<0,05).
Табл.8
Показатели пренатального периода при гипоксии
| Показатель | Контроль | 1-я группа | 2-я группа |
| Прибавка m тела к 22 дню беременности (г) | 56,3+4,7 | 48,0+6,3* | 39,6+4,9 |
| Общая эмбрион. гибель (%) | 12,6+3,9 | 14,7+4,2 | 20,2+4,7 |
| Выживаемость (%) | 87,4+4,1 | 90,3+4,5 | 79,8+3,8 |
| Масса плодов (г) | 3,1+0,07 | 2,9+0,09** | 2,3+0,02 |
| Масса плаценты (г) | 0,47+0,05 | 0,54+0,03** | 0,36+0,01 |
Примечание. Знаком «*» обозначены статистически достоверные различия между 1-ой и 2-ой группами. *- Р<0,05; ** - Р<0,01;
Знаком «» обозначены статистически достоверные различия с контролем. - Р<0,05; - Р<0,01;
При регистрации соматических показателей установлено, что масса плодов достоверно снижена по сравнению с контролем у животных 2-й группы на 25,8% , а масса плацент в 1-й группе достоверно выше на 13%, чем в контроле и 2-й группе наблюдения на 30,3%. Увеличение массы плаценты в 1-й группе наблюдения вероятно можно объяснить развитием компенсаторно-приспособительных механизмов под воздействием препарата Траумель С.
При изучении показателей постнатального периода отмечается стабильное снижение массы тела беременных крыс к моменту родов в 1-й группе на 7,9%, во 2-й группе на 30,1% по сравнению с контролем (табл.9).
В то же время на фоне эксперимента наблюдалась гибель крысят 13,6% в 1-й группе, и 34,3% во 2-й группе. Достоверным было уменьшение показателей физического развития потомства при измерении массы тела к 11 дню после рождения: дефицит массы в среди животных 1-й группы составил 7,9%, а во 2-й группе – 25,2% по сравнению с контролем.
Табл.9
Показатели постнатального периода при гипоксии
| Показатель | Контроль | 1-я группа | 2-я группа |
| Прибавка m тела за беременность (г) | 60,7+5,2 | 55,9+4,4 | 42,4+6,6 |
| Постнатальная гибель (%) | 0 | 13,6+5,4* | 34,3+7,2 |
| Прибавка m тела: 3-й день после рождения | 6,1+0,21 | 6,25+0,19** | 4,1+0,26 |
| 6-й день (г) | 12,0+0,37 | 10,75+0,27** | 9,4+0,32 |
| 11-й день (г) | 16,3+0,48 | 15,0+0,39** | 12,2+0,5 |
Примечание. Знаком «*» обозначены статистически достоверные различия между 1-ой и 2-ой группами. *- Р<0,05; ** - Р<0,01;
Знаком «» обозначены статистически достоверные различия с контролем. - Р<0,05; - Р<0,01;
Нами изучены в эксперименте изменения микроциркуляции в тканях матки у беременных крыс под влиянием препарата Траумель С (табл.10).
Табл.10
Показатели ЛДФ при гипоксии
| Показатель | Контроль | 1-я группа | 2-я группа |
| ПМ | 28,21 ± 0,66 | 32,89± 1,76** | 22,6± 1,89 |
| СКО | 3,98 ± 0,26 | 3,57 ± 0,34 | 2,75± 0,46 |
| Кv | 13,77 ± 1,34 | 24,48 ± 3,83* | 14,81± 2,37 |
| Эндотелиальные колебания | 6,59 ± 0,63 | 12,69 ± 1,34 | 8,93± 2,41 |
| Нейрогенные колебания | 5,51 ± 0,4 | 14,24± ,06** | 4,72± 2,3 |
| Миогенные колебания | 4,03 ± 0,34 | 12,69± 1,29* | 3,95± 3,94 |
| Дыхательные колебания | 2,67 ± 0,16 | 10,54 ± 1,64 | 4,57± 3,34 |
| Сердечные колебания | 1,66 ± 0,08 | 7,21± 1,04** | 1,51 ± 1,21 |
Примечание. Знаком «*» обозначены статистически достоверные различия между 1-ой и 2-ой группами. *- Р<0,05; ** - Р<0,01;
Знаком «» обозначены статистически достоверные различия с контролем. - Р<0,05; - Р<0,01;
При сравнении результатов ЛДФ-тестирования крыс контрольной группы и крыс, получивших препарат Траумель С (1 группа), установлены достоверно более высокие показатели ПМ, СКО, Кv , а также эндогенных, нейрогенных, миогенных и дыхательных колебаний, чем у крыс сравниваемой группы. В эксперименте на беременных крысах было выявлено достоверное улучшение микроциркуляции в тканях матки под влиянием препарата Траумель С.
После экспериментального подтверждения улучшения маточного кровотока и состояния плода при ХВГ под влиянием препарата природного происхождения ТраумельС было проведено комплексное обследование 88 беременных с ХФПН, ХВГ и ЗВУР в сроках 28-32 недели и 36-40 недель с применением клинических, биохимических и инструментальных методов исследования до и после комбинированного (сочетания стандартной терапии, ТраумельС и Хепель) и классического (стандартные схемы) лечения. Об эффективности предлагаемого лечения судили по оценке течения родов, а также состояния при рождении и течения постнатальной адаптации новорожденных детей. Если при физиологически протекающей беременности ТБГ, определяющий функцию плаценты, к концу беременности составляет 186,0 мг/л, то при базовой терапии ХФПН на 31% меньше, а при предлагаемой нами схеме только на 7% (табл.11).
Табл. 11
Средние концентрации белков у рожениц в зависимости от вида коррекции ХФПН, ХВГ и ЗВУР плода
| Исследуемые белки | Средние концентрации (М±m) | ||
| Вид коррекции ХФПН | Контрольная группа | ||
| Классические схемы | Комбинированная терапия | ||
| ТБГ, мг/л | 130,43 ± 10,14** | 174,1 ± 12,4 | 186,0 ± 11,91 |
| СБАГ, мг/л | 68,7 ± 2,85* | 77,39 ± 1,86 | 100,08 ± 6,92 |
| Ферритин матери (ФМ), МЕ/л | 9,74 ± 0,25* | 13,2 ± 1,12 | 16,9 ± 1,19 |
| Ферритин плаценты (ФП), мг/л | 7,5 ± 0,25** | 18,9 ± 1,8 | 30,1 ± 2,51 |
Примечание. Знаком «*» обозначены статистически достоверные различия по сравнению группой контроля. *- Р<0,05; ** - Р<0,01;
Эта же тенденция просматривается при анализе динамики уровней других белков: СБАГ, ФМ и ФП, т.е. при использовании нашей схемы лечения к концу беременности значения изучаемых белков тяготеют к уровням, характерным для физиологической беременности. По-видимому, более высокие уровни этих специфических для беременности протеинов на фоне комбинированного лечения с включением препаратов природного происхождения Траумель С и Хепель отражают улучшение внутриутробного метаболизма.
 Классические схемы
Классические схемыДо лечения После лечения
Комбинированное лечение
Д

 о лечения После лечения
о лечения После леченияРис. 7 Динамика плацентарно-плодового кровотока в зависимости от
вида лечения
У беременных основной и контрольной групп оценивали результаты допплерометрии сосудов плаценты до начала и по окончании лечения ХФПН, ХВГ и ЗВУР по классическим и комбинированным схемам лечения. В основной группе улучшение плодово-плацентарного кровотока происходило в 3 раза чаще. Есть основания полагать, что многокомпонентное регулирующее воздействие препаратов природного происхождения (Траумель С и Хепель) может вызвать улучшение, как метаболизма, так и гемодинамики, особенно в микроциркуляторном русле. Исследование сосудистой системы сетчатки глаза показало, что при ХФПН, ХВГ и ЗВУР превалирует ангиопатия сетчатки по венозному типу, проще говоря - венозный стаз. Таковой регистрировался у 36,4% обследованных нами беременных, а у 22,7 % определялась ангиопатия сетчатки по артериальному типу, у остальных отмечался нормальный кровоток. При дополнении классической схемы препаратами природного происхождения нормализация состояния сосудов сетчатки происходила в 3 раза быстрее, чем только при классической терапии.
На заключительной стадии нами проведена клиническая оценка течения родов у обследованных и пролеченных нами беременных с ХФПН, ХВГ и ЗВУР. Она показала значительно меньшее количество осложнений в родах у рожениц, получавших по поводу ХФПН, ХВГ и ЗВУР комбинированное лечение по сравнению с женщинами, лечившимся по классическим схемам.
Особенно важно, что кровотечения в родах встречались в восемь раз реже, слабость родовой деятельности в 2 раза реже и вдвое реже пришлось прибегнуть к оперативному родоразрешению (15,2 % против 28,5%). Особый интерес представляло состояние новорожденных при рождении и течение у них ранней адаптации при различных видах коррекции ХВГ до рождения.
При получении матерями комбинированного лечения отмечалось более гладкое течение раннего неонатального периода, а также более редкое возникновение острых патологических состояний после рождения и тяжелой церебральной ишемии. Кроме этого, в этой группе детей также значительно реже отмечались реализация ВУИ и анемический синдром. А самый главный аргумент в пользу применения препаратов природного происхождения в комплексной терапии ХФПН, ХВГ и ЗВУР - это уменьшение удельного веса детей с ЗВУР в основной группе (39,4% против 64,2%).Очевидно, что течение раннего неонатального периода протекало более гладко в группе новорожденных от матерей с ХФПН, ХВГ и ЗВУР, получавших в дополнение к классической терапии средства природного происхождения, и, что особенно важно, снижалась тяжесть неврологических последствий ХВГ и ЗВУР.
Для разработки комплексной программы коррекции неврологической симптоматики у детей 1-го года жизни, перенесших ХВГ и ЗВУР, нами были обследованы 74 ребенка в возрасте от рождения до 1-го года, которых мы распределили на 2 группы: 1 группа – 38 доношенных детей с ЗВУР 1 степени при рождении и с ГИЭ, получавшие в дополнение к стандартной терапии гомеопатические лекарственные средства (Траумель С, Апис 6 и Геллеборус 12); 2 группа – 36 детей такого же возраста с аналогичной патологией, но получившие стандартное лечение (диакарб, пантогам, кавинтон, фенибут, глицин, массаж).
Основные неврологические синдромы, а также изменения на НСГ и допплерограмме встречались приблизительно у одинакового количества детей 1-ой и 2-ой группы. Эффективность аллопатического и гомеопатического лечения оценивалась темпами исчезновения основных неврологических синдромов, а также темпами нормализации показателей венозного и артериального кровотока на фоне проводимого лечения (рис.8,9).

Рис.8 Длительность сохранения основных синдромов ПГИЭ на фоне предлагаемой схемы лечения и стандартной терапии (Прим.: цифры 1,2,3 и т.д. показывают длительность проводимой терапии в месяцах)
В группе детей, получавших гомеопатическую терапию, длительность реабилитационного курса была меньше, чем в группе, получавшей аллопатическое лечение. При проведении допплерографии детям 2 группы нами было выявлено, что нормализация венозного оттока у детей с нарушенным венозным оттоком наступала в среднем к 7,20,7 мес. жизни. В группе, получающей гомеопатическое лечение, венозный отток нормализовался к возрасту 6,50,5 мес., т.е. в среднем на 4 недели раньше. Нормализация артериального кровотока на фоне лечения в группе детей, получавших общепринятую терапию, отмечалась к возрасту 8,20,4 мес., а в группе, леченной гомеопатическими средствами – на 3 недели раньше (7,5+0,3мес).

Рис.9 Длительность сохранения структурных изменений и патологических показателей мозгового кровотока на фоне лечения разными схемами терапии (Прим.: цифры 1,2,3 и т.д. показывают длительность проводимой терапии в месяцах)
Размеры желудочков и межполушарной щели в среднем нормализовались во 2-ой группе к возрасту 7,50,4 мес., а в группе, получавшей гомеопатическое лечение - на 2 недели раньше: 7,00,5 мес.
Таким образом, нашими исследованиями установлена терапевтическая эффективность включения в комплексное лечение последствий ХВГ - неврологических синдромов ГИЭ - комплексного гомеопатического препарата Траумель С, что выразилось как в клиническом улучшении, так и более быстрой нормализации нейросонографических показателей. Применение препаратов природного происхождения в реабилитационных программах при ХВГ, ЗВУР и их последствий, судя по результатам наших исследований, эффективно, безопасно, доступно и экономически оправдано.
Оценка эффективности разработанной нами программы МПСБ на основе обследования 91 беременной женщины с ХФПН, ХВГ и ЗВУР плода, из них 46 женщин получали программу МПСБ в дополнение к общепринятому лечению (I группа), 45 - общепринятую терапию (II группа). В программу были включены различные виды психологической коррекции тревожности – музыкотерапия, пение «родовых» песен, сказкотерапия, рисование, арттерапия, обучающие занятия по дыхательной гимнастике, подготовке к родам и послеродовому периоду, а также уходу за новорожденным. В начале и по окончании программы МПСБ под руководством психолога проводилось тестирование по шкале Спилбергера-Ханина для выявления реактивной и личностной тревожности (табл.13).
Табл.13
Уровень реактивной и ситуативной тревожности у беремнных с ХФПН до и после коррекции (%)
| Уровни тревожности | До психокоррекции | После психокоррекции | ||
| Реактивная тревожность | Личностная тревожность | Реактивная тревожность | Личностная тревожность | |
| Низкий | 14,3 | 18,5 | 35,7 | 37,8 |
| Средний | 21,4 | 41,5 | 50 | 30,5 |
| Высокий | 64,3 | 40 | 14,3 | 31,7 |
Установлено, что после проведения программы МПСБ высокий уровень реактивной тревожности снизился на 50%, а личностной – на 9%.
При проведении программы МПСБ значения ТБГ и СБАГ были наиболее близки к физиологическим (табл.14).
Табл.14
Динамика ТБГ и СБАГ у беременных с ХФПН, ХВГ и ЗВУР
на фоне МПСБ
| Группы беременных | ТБГ (М±m) мг/л | СБАГ (М±m) мг/л | ||
| 30-32 нед. | 38-40 нед. | 30-32 нед. | 38-40 нед. | |
| I гр. | 280,0±14,9 | 195,0±27,8 | 128,4±16,7 | 92,5±15,1 |
| II гр. | 280,0±14,9 | 165,0±39,6 | 128,0±16,7 | 80,7±14,44 |
| Контроль | 246,0±14,91 | 174,0±12,72 | 160,0±11,02 | 100,08±6,92 |
Установлено, что при проведении МПСБ отмечается значительное улучшение плацентарно - плодового кровотока: в 3 раза чаще, чем при стандартной терапии. Этот факт дает основания полагать, что работа, проводимая психологами и акушерами в ходе реализации программы МПСБ, посредством снижения эмоционального напряжения, нормализации психологического состояния положительно влияет на течение гестационного процесса. Гармонизация психоэмоционального состояния может служить одним из механизмов (немедикаментозных) нормализации физиологических, в частности, гестационных функций. Результаты динамического наблюдения за течением и исходом родов в основной группе и группе сравнения также оказались демонстративными. В группе женщин, обученных по программе МПСБ, почти в 3 раза реже отмечалось преждевременное излитие околоплодных вод, в 10 раз реже – патологические примеси в водах, в 8 раз реже – слабость родовой деятельности, в 3 раза реже – быстрые роды. В основной группе дети без признаков ЗВУР составили 46,4%, тогда как в группе сравнения – только 18%. В целом, можно отметить, что эти новорожденные были более зрелы, лучше подготовлены к адаптации и внеутробной жизни.
Рассматривая результаты наших исследований по оптимизации диагностики и коррекции ЗВУР плода и новорожденного, можно заключить, что с использованием предлагаемых нами современных биохимических, иммунохимических и инструментальных методов, а также с применением регулирующей терапии, можно улучшить помощь детям с данной патологией.
ВЫВОДЫ
1. Установлено, что среди факторов риска ЗВУР наиболее высока значимость позднего гестоза, инфекционно-воспалительных заболеваний во время беременности и анемии беременных, причем с нарастанием их тяжести формируется более тяжелый вариант этой перинатальной патологии.
2. Установлено, что при исследовании ферритинов в системе мать-плацента-новорожденный их низкие уровни информативны для диагностики наличия и степени тяжести ХВГ и ЗВУР: показатели сывороточного материнского ферритина ниже 10,4 МЕ/л, пуповинного ниже 110,4 МЕ/л, плацентарного ниже 11,3±0,63 мг/л свидетельствуют о неврологическом дефиците в виде ГИЭ, а уровни плацентарного в пределах 7,0±0,2 - о риске респираторных нарушений в раннем неонатальном периоде и ранней анемии на 1-ом году жизни.
3. Показатели системы эритрона у новорожденных с ЗВУР имеют достоверные различия со здоровыми детьми только при рождении и в раннем неонатальном периоде, в дальнейшем характеристики эритроцита вариабельны, но к концу 1-го месяца жизни они нивелируются.
4. Установлено, что пролонгированная продукция антенатальных типов гемоглобина – фетального и эмбрионального – характерна для доношенных новорожденных с ЗВУР и отражает степень тяжести ХВГ, их концентрации в ПК при ЗВУР I степени: фетального в пределах 224,0±30,2 мг/л свидетельствуют о гипоксическом поражении ЦНС, а в пределах 212,2±17,4 мг/л о риске СДР; эмбрионального в пределах 6,1±0,17 мг/л - о поражении ЦНС, а в пределах 4,05±0,11мг/л - о риске респираторных нарушений. Выявление эмбрионального гемоглобина связано с перенесенной внутриутробной гипоксией и прогностически неблагоприятно в плане постнатальной адаптации .
5. Оценка состояния микроциркуляции кожи методом ЛДФ у новорожденных с ХВГ и ЗВУР в раннем неонатальном периоде позволила установить снижение показателей активных механизмов регуляции кровотока, что свидетельствует о значительной степени перенесенного кислородного голодания и тяжести ГИЭ.
6. Установлена целесообразность включения в комплекс реабилитационных мероприятий при ХВГ и ЗВУР плода программы медико-психологического сопровождения беременности, эффективность которой заключает в оптимизации клинико-лабораторных и инструментальных показателей течения беременности и состояния плода, улучшении исхода беременности и течения родов, более гладкого течения ранней адаптации и развития детей на 1-ом году жизни.
7. Включение препаратов природного происхождения в реабилитационные программы ведения беременных с ХВГ и ЗВУР плода и новорожденных с ЗВУР при рождении значительно улучшает течение и исход гестационного процесса, подтвержденное экспериментальными, клиническими, биохимическими и инструментальными данными, постнатальную адаптацию детей и снижение тяжести неврологических осложнений ХВГ, а также снижает полипрагмазию и улучшает качество жизни пациентов.
