Клинико -эпидемиологические проявления, рациональные подходы к диагностике и лечению синдрома первичного кожного аффекта 14. 00. 10 инфекционные болезни
| Вид материала | Автореферат |
- Клинико-эпидемиологические особенности метаболического синдрома у больных профессиональными, 337.94kb.
- Клинико-эпидемиологические особенности гафниоза человека 14. 00. 30 эпидемиология 14., 476.36kb.
- Современные подходы к диагностике и лечению остеоартроза коленного сустава 14. 01., 590.91kb.
- Примерная программа наименование дисциплины Эпизоотология и инфекционные болезни Рекомендуется, 396.57kb.
- Экзаменационные вопросы по дисциплине "Инфекционные болезни с курсом вич-инфекции, 93.5kb.
- На правах рукописи, 279.48kb.
- Образовательный стандарт послевузовской профессиональной подготовки специалистов Специальность:, 2459.26kb.
- Книга посвящена кризису и перспективам развития современной клиники внутренних болезней., 750.61kb.
- Вопросы по специальности «Инфекционные болезни» для сертификационного экзамена, 117.63kb.
- Современные подходы к диагностике и хирургическому лечению хромаффинных опухолей 14., 690.01kb.
Разработка подтвержденного диагноза инфекционных заболеваний с первичным кожным аффектом по лабораторно-этиологическим критериям.
Сибиреязвенные бациллы выделены у 76,6±6,8%). Листериозная инфекция бактериологически подтверждена у 88,2±8,1%. Пастереллез был подтвержден бактериологически у 60 (79±7,2%). Лейшмании были обнаружены микроскопией в 67±5,9%. Гнойно-бактериальные инфекции кожи подтверждены у 77,2±7,1% больных (рисунок 9).
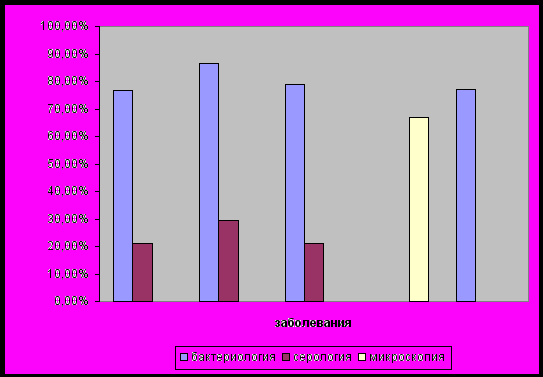
Рисунок 9 – Лабораторно-этиологическое подтверждение случаев синдрома первичного кожного аффекта
Следующим этапом диагностики являются лабораторно-этиологические тесты. Первым методом этого этапа является микроскопия содержимого везикулы-пустулы, отделяемого или мазка из язвы. Однако в настоящее время микроскопический метод при обследовании синдрома первичного кожного аффекта практически не используется. При микроскопии лейшмании выделены лишь у 67±5,6% больных. Микроскопия является подтверждающим тестом для всей группы протозоозов, - т.е. лейшманиоза. В то же время при всех остальных инфекциях положительная микроскопия определяет вероятный диагноз (случай).
Вторым является серологическое исследование, которое в идеале надо проводить на все возможные агенты которые могут вызвать образование первичного кожного аффекта. Практика показывает, что и серологических обследований не проводится. Серологически диагноз сибирской язвы подтвержден у 21,2±1,5% больных; у больных листериозом – у 29,5±2,2%; у больных пастереллезом – у 21±1,5%. У больных с лейшманиозом и гнойными инфекциями серологические реакции отсутствовали. Из серологических тестов применяют РПГА. Однако подтверждающим тестом РПГА становиться или при четырехкратном нарастании титра антител в парных сыворотках или при подтверждении специфичности однократного результата (не менее 1:200) в контролирующей реакции – торможении РПГА. При отсутствии этих условий РПГА остается показателем вероятного случая.
К серологическим методам относится и ИФА, результат которого считается подтверждающим. Следующим подтверждающим и одновременно экспресс-тестом является ПЦР. Однако широко в практике не применяется.
Золотым стандартом остается выделение культуры возбудителя, что невозможно при лейшманиозе, и незаменимо при гнойных кожных поражениях. Выделение культуры важно особенно при последних, учитывая возможность наличия устойчивости штаммов к антибиотикам, однако всегда полезно изучение антибиотикограмм возбудителей, в том числе сибирской язвы, пастереллеза, листериоза.
Таким образом, подтвержденный диагноз синдрома первичного кожного аффекта включает:
- положительную микроскопию при кожном лейшманиозе;
- выделение культуры возбудителя;
- четырехкратное нарастание титра антител в парных сыворотках или подтверждение специфичности однократного результата (не менее 1:200) в контролирующей реакции;
- положительный результат ИФА;
- положительную ПЦР.
Сводные достоверные данные по клинико-эпидемиологической характеристике заболеваний, сопровождающихся ПКА представлены в таблице 11.
Таблица 11 - Дифференциально –диагностические критерии заболеваний, протекающих с ПКА
| Признак | сибирская язва (%) | листериоз (%) | пастерел-лез (%) | лейшманиоз (%) | гнойно-бактериальные инфекции кожи (%) |
| наличие ПКА | 98,5 | 100 | 100 | 100 | 100 |
| возбудитель | Bacillus anthracis | Listeria monocyto-genus | Pasterella multocida | Leishmania tropica | Staphylococ-cus aureus |
| место жительства | село 77,4* | город 100* | село 100* | село 92,3* | город 100* |
| возраст | 30-49 лет - 48,2 | 15-19 лет - 29,5 | 30-39 лет 36,9 | 8-14 лет – 30,7* | 40-49 лет – 28,6 |
| пол | мужчины – 65* | мужчины 64,7* | мужчины 50 | мужчины 53,8 | мужчины 57,2 |
| профессия | не работают 26,2 | студенты 23,5 не работают 23,5 | рабочие 27,6 | служащие 38,5 | не работают 42,8* |
| сезонность | лето 54,7* | весна 35,3 | осень 94,8* | осень 84,6* | лето 48,6* |
| факторы заражения | убой скота- 55,4* | разделка мяса 41,2 | разделка мяса, порезы 72,3* | проживание в природном очаге 100* | не установлено 48,6* |
| начало | острое 81* | острое 76,5* | острое 57,8 | постепенное 100* | острое 97,8* |
| тяжесть течения | средней 51,7* | средней 82,4* | средней 55,2 | удовлетво – рительное 98* | удовлетво- рительное 82,9* |
| температура | 82,4* | 94,1* | 26,3 | 2 | 77,2* Р<0,05 |
| длительность температуры в стационаре | 5,7 дней 82,4* | более 7 дней-81,2* | 2,8 дня 26,3 | нет | 1,7 дней- 70* |
| интоксикация | 71,5* | 70,5* | 39,5 | 2 | 42,8 |
| локализация ПКА | верхние конечности 73,7 * | по всему телу 50* | кисти рук 65,8* | по всему телу 46,1* | верхние конечности 28,6 |
| количество ПКА | одиночные 78* | множеcт-венные 76,4* | одиноч- ные 42,2 | множествен-ные 53 | одиночные 91,5* |
| размеры ПКА (см) | 2-5 см - 38,2 | мелкие до1 см -76,4* | 0,5-1 см- 42,2 | 4-5 см – 61,5* | 3-5 см – 25,7 |
| сроки появления ПКА (пятно) | на 1 день - 67* | на 2-3 день 43,7 | На 2-3 день – 86,5* | на 4-7 день – 84,6* | на 2-3 день – 54,3 |
| наличие дочерних везикул | 38,6 | нет | нет | нет | нет |
| морфологическая характеристика ПКА | язва сухая, плоская 87,6* | пятно-папула 43,7* | папула+ пустула 36,8 пустула 36,8 | язва с зернистым дном, симптом «рыбьей икры» 90,3* | гнойная пустула 100* |
| боль в ПКА | 0,7% (присоединении вторичной флоры) | 100* | 65,7* | у 61,5* | 85,7* |
| наличие отека | 81,7* | - | 44,7 | - | 97,2* |
| распространенный отек | 81,7 | - | - | - | - |
| гной в ПКА | 11 (присоеди-нение вторичной флоры) | нет | 5,3 | 7,7 | 77,2* |
| флюктуация | нет | нет | может быть | нет | 80* |
| лимфаденит | 70 | 53 | 26,3 | нет | 45,7 |
| лимфангоит | нет | нет | 23,6 | 2 | 5,7 |
| местная температура | нет | нет | нет | нет | 100* |
| длительность заболевания | до стац.5,5 в стац.25,7 к/дн | до стац 14,9 дн; в стац.12,7 к/дн | до стац 6,7 дн.; в стац. 6,1 к/дн | до стац 23,6 дн; в стац -21 к/дн | до стац 10; в стац 5,2 к/дн |
| бактериологическое подтверждение | 76,6* | 88,2* | 79 | 67 микроскопия | 77* |
| серологическое подтверждение | 21,2 | 29,5 | 21 | нет | нет |
| эффективные препараты для стартовой терапии | цефалоспорины + фтрохи-нолоны | цефалоспорины + фтрохинолоны | цефалоспорины + фтрохинолоны | доксициклин, метронидазол | цефалоспо рины + фтрохинолоны |
Примечание: * - достоверность различий по признаку внутри каждой группы, при Р<0,05
Алгоритм начальной этиотропной терапии инфекционных заболеваний, сопровождающихся с ПКА
По результатам проведенных исследований препаратами стартовой терапии при сибирской язве являются препараты из группы макролиды (100%), хинолонов (68%), цефалоспоринов (78%), хинолонов (68%), к которым оказались чувствительны штаммы Bac.anthracis. При листериозе следует рекомендовать проведение начальной антибактериальной терапии цефалоспоринами (72%), фторхинолонами (69%), нитрофуранами (51%), к которым чувствительны Listeria monocytogenus. При пастереллезе начальную антибактериальную терапию следует начинать с пенициллинов, к которым оказались чувствительными 77% выделенных штаммов Pasterella multocida; препаратами выбора затем следуют из группы фторхинолонов (75%) и нитрофуранов (51%). Лейшмании наиболее чувствительны к доксициклину (75%), вибрамицину (72%), метронидазолу (68%).
В проведенных исследованиях наибольшая чувствительность выделенных штаммов S.aureus выявляется к фторхинолонам (75%), цефалоспоринам (72%) и аминогликозидам – гентамицину, стрептомицину 72% и 68% соответственно.
Проведенный анализ показал, что в настоящее время повысилась резистентность P.aeruginosa к цефалоспоринам (75%), отмечается сохранение чувстивительности штаммов пседомонад к доксициклину (62%) и фторхинолонам (40%). Выделенные штаммы Klebsiella высоко чувствительны к доксициклину (86%), цефалоспоринам (86%) и фторхинолонам (70%) (таблица 12).
Таким образом, для успешного лечения синдрома первичного кожного аффекта до этиологической расшифровки заболеваний, в качестве стартовой антибиотикотерапии можно рекомендовать назначение сочетание цефалоспоринов с фторхинолонами, доксициклин с цефалоспоринами; при лейшманизе сочетание доксициклина с метронидазолом.
Таблица 12 – Сравнительная эффективность антибиотиков при заболеваниях с синдромом первичного кожного аффекта
| эффективность | 1 | 2 | 3 | |||
| Возбудители | а/б | % | а/б | % | а/б | % |
| сибиреязвенные | амикацин | 100 | цефалоспорины | 78 | фторхинолоны | 68 |
| листерии | цефалоспорины | 72 | фторхинолоны | 69 | нитрофураны | 51 |
| пастереллы | пенициллины | 77 | фторхинолоны | 75 | цефалоспорин | 60 |
| лейшмании | доксициклин | 75 | вибрамицин | 72 | метронидазол | 68 |
| стафилококки | фторхинолоны | 75 | цефалоспорины | 72 | аминогликозиды | 68 |
| синегнойная палочка | цефалоспорины | 75 | доксициклин | 62 | фторхинолоны | 40 |
| клебсиелла | доксициклин | 86 | цефалоспорины | 83 | фторхинолоны | 70 |
Разработка алгоритма диагностики инфекционных заболеваний, протекающих с синдромом первичного кожного аффекта
На основании проведенных исследований нами разработан алгоритм диагностики инфекционных заболеваний, протекающих с ПКА (рисунки 11-14). Предложенный нами алгоритм позволит своевременно дифференцировать зоонозные заболевания с поражением кожи на догоспитальном этапе, госпитализировать в специализированные стационары, начать начальную этиотропную терапию, противоэпидемические мероприятия, вести регистрацию и мониторинг среди больных с заболеваниями, протекающие с синдромом ПКА.
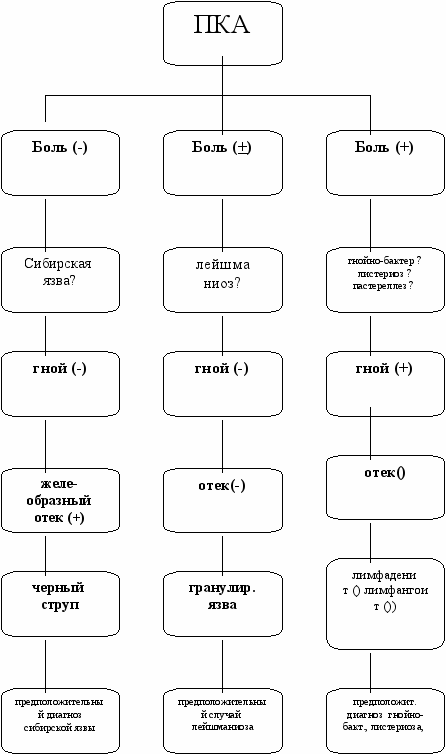
Рисунок 11 - Алгоритм диагностики предположительного диагноза синдрома
первичного кожного аффекта (1 этап)
\\\\
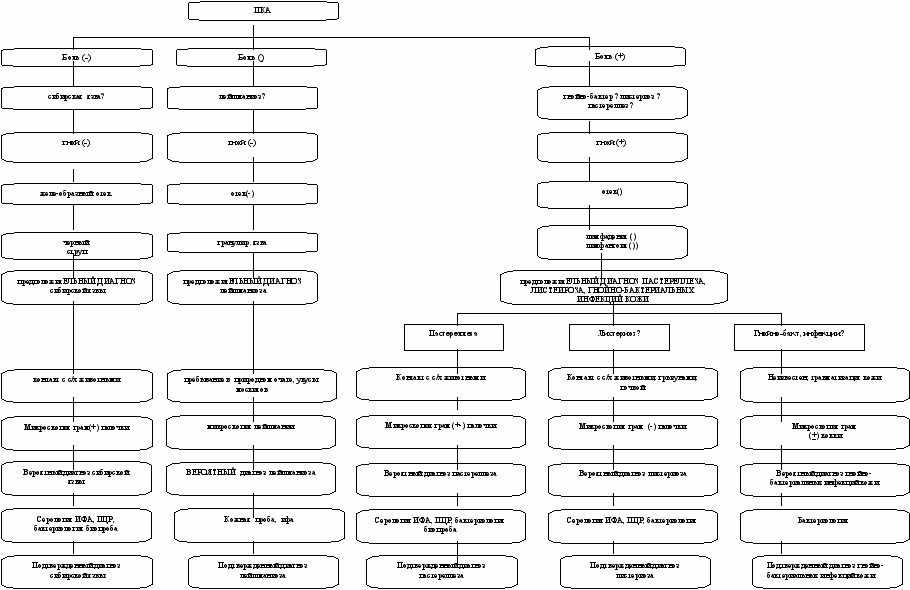
Рисунок 12- Алгоритм диагностики заболеваний, протекающих с первичным кожным аффектом
ЗАКЛЮЧЕНИЕ
Результаты проведенных исследований позволили сделать следующие выводы:
Синдром первичного кожного аффекта характеризуется легким течением - 93% (279/300), в связи с чем больные не обращаются за медицинской помощью - 74% (222/300), или им оказывается амбулаторная помощь на уровне ПМСП - 19% (57/300) без лабораторно-этиологического обследования и без передачи экстренного извещения, что приводит к отсутствию эпидемиологического надзора за синдром ПКА в ЮКО.
- Самолечением занимались больные сибирской язвой – 56,2±5,2%; листериозом – 70,6±6,2%; лейшманиозом – 30,8±2,2%; гнойно- бактериальными инфекциями кожи – 34,3±2,4%. Амбулаторную помощь с хирургическим вмешательством до госпитализации в стационар получили 15,8±0,7% больных с сибирской язвой и 8,5±1,2% больных с гнойно-бактериальными инфекциями кожи; амбулаторную помощь без хирургического вмешательства - больные пастереллезом - 15,8±0,7% и листериозом - 5,9±0,4%. К целителям обращались больные сибирской язвой – 17,6±1,3%, больные листериозом – 5,9±0,4%.
- Острое начало заболевания наблюдалось у больных пастереллезом, листериозом, сибирской язвой, гнойно-бактериальными инфекциями кожи – в 57,8±5,1%; 76,5±6,8%; 80,3±7,4%; 97,8±9,1% соответственно. У больных лейшманиозом заболевание начиналось постепенно – в 100%. Среднетяжелая и тяжелая степень заболевания наблюдалась у больных сибирской язвой – 54±4,8% и 18±1,2% и листериозом – 82±7,6% и 18±1,2% соответственно. У 98±9,2% больных лейшманиозом и 83±7,7% с гнойно-бактериальными инфекциями кожи заболевания протекали без симптомов интоксикации.
- При пастереллезе (100%) и сибирской язве (73,7±6,5%) первичные кожные аффекты располагались на верхних конечностях и кистях рук; при листериозе, зоонозно-кожном лейшманиозе и гнойно-бактериальных инфекциях кожи определенной локализации ПКА не выявлено. Одиночные элементы ПКА развивались при гнойно - бактериальных инфекциях кожи (91,5±8,7%) и сибирской язве (74,5±6,6%); множественные - при листериозе (76,4±6,8%) и пастереллезе (57,8±5,3%). Размеры ПКА были различными от мелких до 1 см – при листериозе (76,4±6,8%) и пастереллезе ( 42,2±3,6%); до 4-5 см в диаметре при зоонозно-кожном лейшманиозе (61,5±5,5%).
- Болезненность ПКА отсутствует при сибирской язве (99,3±9,3%). Болезненность отмечается при листериозе (100%), пастереллезе ( 65,7±5,8%), лейшманиозе (62±5,8%), гнойно-бактериальных инфекциях кожи (86±8,0%). Отек вокруг ПКА отмечается при сибирской язве (84,0±7,5%) и гнойно-бактериальных инфекциях кожи (97,2±9,1%).
ПКА сопровождается лимфаденитом при сибирской язве (70±6,2%), листериозе (53±4,7%) и гнойно- бактериальных инфекциях кожи (45,7±3,75%); лимфангоитом – при сибирской язве (14,3±0,6%) и гнойно-бактериальных инфекциях (5,7±0,7%). Гнойный экссудат в ПКА развивается при гнойно-бактериальных инфекциях кожи (100%); при листериозе ( 81±7,5%) и пастереллезе (66±5,8%).
- Атипичные клинические проявления сибирской язвы в виде лимфангоита (15,3±0,6%), боли в ПКА (0,7%), гнойного экссудата (11±0,6%) обусовлены присоединением вторичной бактериальной флоры (Stathylococcus aureus) в результате самолечения (56,2±5,2%), обращением к целителям и применением нетрадиционных методов лечения (17,6±1,3%), хирургическими вмешательствами при нераспознанном диагнозе (15,8±0,7%).
- Ретроспективный анализ заболеваемости сибирской язвой людей за 1970-1990 г.г. установил, что она осталась на спорадическом уровне с тенденцией к снижению. Показатели относительной заболеваемости снизились с 0,42 в 1997 г. до 0,06 – в 2008 г. За период 1970-2008 г.г. в ЮКО выявлены кожная форма заболевания (709 - 98,2%); вторично- септическая (10 -1,3%), кишечная (3 – 0,5%).
- За 1996-2009 г.г. по гендерному признаку преобладали мужчины (сибирская язва – 65±5,8% и листериоз - 64,7±5,7%); по месту проживания сельские жители (сибирская язва – 77,4±6,6%, лейшманиоз – 92,3±8,8% и пастереллез – 100%); по сезонности осенью регистрировались лейшманиоз - 84,6±7,8% и пастереллез – 94,8±8,9%, летом - сибирская язва – 54,7±4,8% и гнойно-бактериальные инфекции кожи – 48,6±4,2%.
- Преобладающими факторами заражения явились вынужденный убой скота (сибирская язва – 55,4±4,2%), проживание в природном очаге (зоонозно-кожный лейшманиоз – 100%.), контакт с сырым мясом пастереллез - 72,3±6,4%). Истинные причины и гнойно-бактериальных инфекций кожи и ее придатков не установлены (48,6±4,2%).
10. Бактериологическим и серологическими методоми диагнозы подтверждены сибирской язвы ( 76,6±6,8% и 21,2±1,5% соответственно) листериоза (88,2±8,1% и 29,5±2,2%), пастереллеза (79±7,2% и 21±1,5%), гнойно-бактериальных инфекций кожи бактериологически (77,2±7,1%). Диагноз лейшманиоза подтвержден методом микроскопии - 67±5,9%.
11. Этиологическими патогенами первичных кожных аффектов гнойно-бактериальных инфекций являются S.aureus-57±5,1%, Klebsiella-10±0,6%, P.aeruginosa – 2,9±0,1%, Citrobacter – 2,9±0,1%.
12. Выделенные штаммы Bac.anthracis чувствительны к препаратам из группы макролидов (100%), цефалоспоринов (78%); фторхинолонов (68%); Listeria monocytogenus –к цефалоспоринам (72%), фторхинолонам (69%), нитрофуранами (51%); Pasterella multocida - к пенициллинам (77%), фторхинолонам (75%), нитрофуранам (51%). Штаммы S.aureus чувствительны к фторхинолонам (75%), цефалоспоринам (72%), Klebsiella - к доксициклину (86%), цефалоспоринам (86%) и фторхинолонам (70%). Лейшмании чувствительны к доксициклину (75%), метронидазолу (68%).
