На правах рукописи
| Вид материала | Документы |
- Печатная или на правах рукописи, 21.09kb.
- Удк 796/799: 378 , 770.24kb.
- На правах рукописи, 399.58kb.
- На правах рукописи, 726.26kb.
- На правах рукописи, 1025.8kb.
- На правах рукописи, 321.8kb.
- На правах рукописи, 552.92kb.
- На правах рукописи, 514.74kb.
- На правах рукописи, 670.06kb.
- На правах рукописи, 637.26kb.
Содержание работы
Во введении обосновывается актуальность темы, определяются цель и задачи исследования, раскрывается научная новизна, практическая значимость работы и выносимые на защиту положения.
В первой главе по результатам изучения отечественной и зарубежной литературы анализируется понятийный и терминологический аппарат применительно к проблемам реабилитации детей-инвалидов. Особое внимание уделяется анализу опыта внедрения различных систем реабилитации применительно к данной группе детей в отечественной и зарубежной практике. В данной главе описаны наиболее перспективные программы реабилитации, модели организации работы специалистов в условиях междисциплинарного взаимодействия. Даны обоснования формирования медико-организационных стандартов. В обзоре литературы представлена медико-социальная и клиническая значимость программ реабилитации и принципов организации данного вида специализированной помощи.
Вторая глава посвящена описанию методики исследования. Для решения поставленных задач была разработана и реализована комплексная, поэтапная методика. Были использованы историко-аналитический метод, методы статистического анализа – расчет относительных и средних величин, их ошибок, достоверности различия средних и относительных величин, показателей динамического ряда, метод корреляционного анализа, прямой метод стандартизации.
Представлено описание новых методик: абилитации, эрготерапии, функционального биоуправления, физиотерапии.
Общий объем исследования составил 17 374 единицы наблюдения.
В третьей главе исследования описаны:
- результаты анализа уровней инвалидности среди детей в динамике,
- характеристики детей с ограниченными возможностями, находившихся под медицинским наблюдением,
- состояние сети учреждений, оказывающих медицинскую помощь лицам с ограниченными возможностями детского возраста,
- структура и результаты деятельности Городского центра восстановительного лечения детей с психоневрологическими нарушениями
Анализ показателей динамического ряда уровней детской инвалидности в Санкт-Петербурге свидетельствует, что с 1990 по 2000 год наблюдался резкий рост данной величин с 5,8 на 10 000 детского населения до 18,7%оо. Показатель наглядности составил 322,4%. С 2000 по 2001 год рост уровня детской инвалидности был не столь существенным (показатель наглядности – 108,6%). После 2001 года наблюдается стабилизация числа детей с ограниченными возможностями на 1000 детского населения (рис. 1).
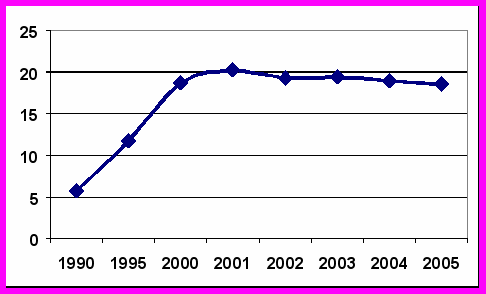
Рисунок 1. Динамика уровней детской инвалидности по Санкт-Петербургу за 1990-2005 гг
По нашему мнению показатель детской инвалидности является достаточно точным индикатором качества жизни населения и, соответственно его уровень в значительной степени обусловлен факторами социально-экономического характера.
В структуре детской инвалидности в течение последних 7 лет первое-второе места занимают болезни нервной системы и врожденные пороки развития: каждый четвертый и пятый ребенок-инвалид страдал названными видами патологии (Табл. 1). При этом в первоначальные годы указанного периода наибольший удельный вес составляли пациенты с болезнями нервной системы, к концу временного отрезка – врожденные пороки развития. Следует отметить, что среди детей с ограниченными возможностями вследствие заболеваний нервной системы большинство (60,0%) составили лица с детским церебральным параличом. Доли остальных видов патологии идут со значительным отрывом. Несмотря на то, что болезни нервной системы и врожденные пороки развития занимают первые места в структуре детской инвалидности, их доли к концу изучаемого периода уменьшились. Обращает на себя внимание резкий рост удельного веса прочих заболеваний, среди которых «лидером» являются психические расстройства. В 2005г. – впервые за последние годы психические заболевания вышли на ведущее место и составили 23,5 %. В целом ранее названные группы патологий вместе с психическими заболеваниями составляют абсолютное большинство от всех инвалидизирующих заболеваний.
Возрастная структура детей с ограниченными возможностями в течение изучаемого периода остается довольно стабильной. Доля детей – инвалидов в возрасте до 4 лет составляет 13,9%, 5-9 лет – 29,4%, 10-14 лет – 47,1%, 15 лет – 9,6%.
Таблица 1
Структура детской инвалидности в период с 1996 по 2005 год (в % к итогу)
| Группы заболеваний | Годы | ||||||
| 1996 | 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | |
| Болезни нервной системы | 27,0 | 20,4 | 21,0 | 21,0 | 22,3 | 23,5 | 18,9 |
| Врожденные пороки развития | 21,2 | 28,8 | 29,5 | 28,3 | 27,7 | 28,2 | 20,6 |
| Болезни органов дыхания | 6,3 | 7,0 | 6,8 | 6,6 | 6,0 | 6,3 | 4,5 |
| Болезни эндокринной системы | 5,3 | 6,9 | 7,7 | 8,4 | 8,9 | 9,5 | 7,3 |
| Болезни костно-мышечной системы | 3,2 | 5,3 | 5,0 | 5,8 | 5,6 | 5,9 | 4,4 |
| Новообразования | 3,0 | 3,8 | 2,4 | 4,2 | 4,2 | 4,1 | 3,0 |
| Прочие | 44,0 | 27,8 | 28,0 | 25,7 | 25,3 | 22,5 | 41,3 |
| Итого | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
В последние годы практически не меняется соотношение доли лиц с хроническими заболеваниями и инвалидностью среди детского населения: в 2003 – 26,3:5,7%, в 2004 - 20,0:7,7%, в 2005 –22,0:6,4%.
В процессе исследования была изучена потребность детей-инвалидов в реабилитационной помощи по материалам диспансеризации данного контингента. Результаты свидетельствуют, что ежегодно в реабилитации нуждаются в среднем 12345,9±984,3 детей-инвалидов из них 2957,6±775,7 (23,9%) с заболеваниями нервной системы. В проведении оперативного лечения нуждаются ежегодно в среднем 749,5±104,1 детей-инвалидов, из них с заболеваниями нервной системы 87,0±15,5 человек. Как показал анализ диспансеризации, в протезировании испытывают необходимость 271,2±91,1 детей, из них 56,0±5,5 детей инвалидов с заболеванием нервной системы. Реабилитация в стационарных условиях необходима 3519,8±158,6 детям, 596,1±170,3 (16,9%) из них дети, с заболеванием нервной системы. Результаты исследования свидетельствуют о необходимости оптимизации медицинской помощи и реабилитационного процесса детям-инвалидам с заболеванием нервной системы.
В соответствии с задачами исследования была изучена сложившаяся сеть медицинских учреждений крупного внекатегорийного города, оказывающих различные виды реабилитационной помощи детям с ограниченными возможностями. Данная сеть стала формироваться в первой половине 90-х годов. В исследовании представлено влияние экономических и медико-демографических факторов на становление системы медико-социальной реабилитации мегаполиса. В настоящее время в Санкт-Петербурге сложилась сеть и структура учреждений различных ведомств, позволяющих обеспечивать этапную медико-социальную помощь детям и подросткам с различными ограниченными возможностями. Реабилитационная помощь детскому населению на догоспитальном этапе предоставляется в 4-х городских центрах, 28 отделениях восстановительного лечения детских поликлиник и домов ребенка. Кроме того, за счет средств целевой программы «Дети-инвалиды» было создано 18 отделений абилитации младенцев. С участием детских поликлиник осуществляется медико-психологическая реабилитация в детских дошкольных учреждениях по профилям: логопедия, психоневрология, ортопедия и т.д. Функционируют отделения восстановительного лечения в 3 стационарах города. Важным этапом медицинской реабилитации детского населения являются санаторно-курортные реабилитационные центры.
Следует обратить внимание на интенсивный рост числа организаций различного уровня и назначения в системе социального обеспечения. К сожалению, в условиях недостаточно проработанной нормативной базы, их формирование и развитие происходило без должного регулирования со стороны органов исполнительной власти. В результате данные учреждения зачастую играют роль, изолированную от общей идеологии задач комплексной медико-социальной реабилитации.
Необходимо указать на недостаточный уровень обеспеченности детей с ограниченными возможностями различными видами восстановительного лечения. Согласно полученным данным удельный вес детей из диспансерной группы, получивших лечение в реабилитационных отделениях: «Д» группа – 8,8 / 11,1%; детей-инвалидов 4,3% / 8,4%; «Д» группа в реабилитационных центрах – 6,1%; детей-инвалидов 11,5%; «Д» группа в дневных стационарах – 3,4%; детей – инвалидов 3,2%
Основываясь на данных по распространенности хронической патологии и формированию детской инвалидности были определены группы заболеваний для восстановительного лечения на базе Центра. На основании многолетнего опыта работы при активном участии ведущих специалистов города были сформированы группы пациентов Центра из числа детей-инвалидов: с заболеваниями нервной системы и органов чувств; с заболеваниями опорно-двигательной системы; с психоневрологическими заболеваниями (психические нарушения непсихотического характера, имеющие резидуально-органические поражения головного и спинного мозга, сопровождающиеся двигательными и психологическими нарушениями выраженной степени тяжести).
Эти заболевания не случайно объединены в одно целое, так как дети, имеющие одно из этих заболеваний более выраженное и определяющее ведущую патологию по определению, имеют сочетанный комплекс других двух групп заболеваний. Изучено формирование структур и отделений центра, взаимодействие специалистов. Особое значение в изучении формирования отделений уделено медико-психологической службе (МПС), т.к. в медико-психологической коррекции нуждается не менее 80% пациентов, проходящих через центр.
Выделены основные особенности работы МПС:
- акцент на работе с семьей, мотивация родителей на совместную работу;
- развитие службы медико-социального патронажа;
- применение современных методов и способов психотерапевтической коррекции как групповой, так и индивидуальной;
- междисциплинарный подход и межведомственное сотрудничество в лечении детей;
- постоянное повышение квалификации и высокая самоорганизация специалистов;
- отработка этико-психологического взаимодействия сотрудников в совместном наблюдении пациента – ребенка и работе с семьей.
Изучена организация работы подразделений центра на базе детского сада № 20, группа «особый ребенок», где на протяжении 12 лет совместно с воспитателями, медицинские работники Центра проводили работу по медико-социальной реабилитации детей дошкольного возраста (с 2 до 9 лет) с ограниченными возможностями.
В структуру центра включены отделения: неврологическое с функциональной диагностикой, реабилитационное, медико-психологическое (схема 1).
| КОМИТЕТ ПО ЗДРАВООХРАНЕНИЮ ПРАВИТЕЛЬСТВА СПБ | ||||
| | | | | |
| ГОРОДСКОЙ ЦЕНТР ВОССТАНОВИТЕЛЬНОГО ЛЕЧЕНИЯ ДЕТЕЙ С ПСИХОНЕВРОЛОГИЧЕСКИМИ НАРУШЕНИЯМИ | ||||
| | | | | |
| | | ГЛАВНЫЙ ВРАЧ | | |
| | | | | |
| Неврологическое отд. с функциональной диагностикой и функциональными методами лечения | | Отделение реабилитации | | Медико-психологическая служба |
| | | | | |
| зав.отделением | | зав.отделением | | зав.отделением |
| | | | | |
| Кабинеты неврологов | | Кабинеты массажа | | Кабинет психиатра |
| | | | | |
| Кабинет рефлексотерапии | | Зал ЛФК | | Кабинет психологов |
| | | | | |
| Кабинет ЭЭГ, ЭХО | | Кабинет ортопеда с компьютерным оптическим топографом | | Кабинет дефектолога |
| | | | | |
| Кабинет ФБУ по ЭМГ | | Тренажерный зал | | Кабинет логотерапии |
| | | | | |
| Кабинет ФБУ по вегетативным функциям | | Кабинет мануальной терапии | | Кабинет релаксации (ФБУ) |
| | | | | |
| Кабинет функциональных методов лечения и диагностики | | Кабинеты ФБУ | | Кабинет нейропсихологического тестирования |
| | | | | |
| Кабинет компьютерной экспресс-диагностики | | Кабинет офтальмолога ФБУ | | Медико-социальный кабинет |
| | | | | |
| Кабинет миографии | | Кабинеты ФТЛ | | Кабинет абилитации |
| | | | | |
| Кабинет программиста | | Кабинет эрготерапии | | Кабинет лечебной педагогики |
| | | | | |
| | | | | Сенсорная комната |
| | | | | |
| | | | | Кабинет музыкальной терапии |
Схема 1. Структура СПбГУЗ «Городской центр восстановительного лечения детей с психоневрологическими нарушениями»
Штатное расписание составляет (на 01.01.06) Всего штатных единиц: 137,75. Из них врачи – 25,5 ставок, средний медицинский персонал – 64,75, прочий персонал – 41,25, из них: психологи – 6,25. Опыт работы, научная организация деятельности в сотрудничестве с профильными кафедрами сформировали особенности работы ведущих специалистов центра – неврологов, ортопеда, педиатра, психотерапевта и других специалистов, значительно отличающихся от работы специалистов поликлиник, стационаров. По сути, это – врачи восстановительной медицины (реабилитологии). По нашему мнению важной организационной единицей центра является Городская отборочная комиссия. В процессе деятельности был определен необходимый перечень документации, которая имеет свои особенности в оценке эффективности качества восстановительного лечения и реабилитационных мероприятий. Дополнены критерии оценок эффективности качества восстановительного лечения каждым специалистом центра. Разработаны алгоритмы наблюдения пациентов ведущими специалистами центра. Первый этап (продолжительность 4-5 дней) - работа Городской отборочной комиссии; отбор детей; определение ведущего лечащего специалиста; первый междисциплинарный осмотр; составление первичного плана наблюдения; планирование первого посещения врача семьей с больным ребенком. Второй этап (3-5 дней) - составление дифференцированного индивидуального плана лечения; начало лечения. Третий этап (6-8 недель) – проведение комплексного восстановительного лечения и реабилитационных мероприятий всеми специалистами; коррекция лечения; этапные резюме. Четвертый этап (до 5 дней) – оценка эффективности с использованием методических рекомендаций (1990 г.), с дополнениями специалистов центра, общепринятых разработок; заключение; выписной эпикриз; этапное направление.
Удельный вес лиц с неврологическими и психоневрологическими заболеваниями среди пациентов Центра в течение последних 6 лет составляет более ¾ (от 41,0% до 64,9% и от 8,0% до 25,5 - соответственно). Большинство пациентов Центра – дети, имеющие инвалидность (рис. 2). Структура пациентов Центра по тяжести заболевания: больные со среднетяжелыми формами составляют 56,9%, с тяжелыми – 43,1%. Возрастная структура в течение изучаемого, преимущественное направление в центр имеют дети возрастной категории с 7 до 14 лет, затем с 3-х до 7 лет и от 1 месяца до 1 года и старше 14 лет. Перечисленные характеристики пациентов определяют основную стратегию организации деятельности специализированного центра. Опыт работы Центра показывает, что условия специализированного медицинского учреждения позволяют обеспечить весь комплекс медико-социальной реабилитации детям с ограниченными возможностями и их семьям. Неспециализированными учреждениями, прежде всего детскими поликлиниками, недооценивается фактор более раннего направления на медико-социальную реабилитацию детей раннего возраста. Потребность в специализированной помощи этой возрастной группы по нашим наблюдениям составляет до 38,6%. Положительным итогом деятельности центра, подтверждающего эффективность этапного восстановительного лечения, является анализ результатов лечения пациентов. На протяжении последнего десятилетия доли лиц с исходами лечения – «выздоровление» и «улучшение» составляют более 90%.
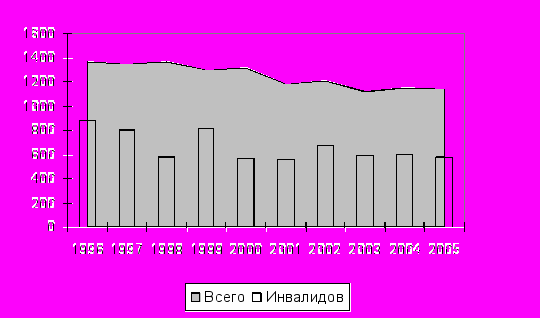
Рисунок 2. Динамика численности детей-инвалидов в СПб ГУЗ "ГЦВЛДПН" и общего числа пациентов за период (1996-2005 гг.)
В главе представлена оценка результатов лечения лиц, страдающих различными видами патологии, в Городском центре восстановительного лечения детей с психоневрологическими нарушениями. Так, например, пациенты с результатом лечения «улучшение» среди лиц, страдающих неврологическими заболеваниями, составляют более 95% (Табл. 2).
Таблица 2
Характеристики и результаты лечения пациентов Центра,
страдающих заболеваниями нервной системы
| Возраст | 2001 | 2002 | 2003 | 2004 | 2005 |
| 0-1 год | 11,8 | 5,3 | 5,2 | 6,6 | 5,7 |
| 1-3 лет | 15,8 | 10,4 | 11,3 | 15,6 | 12,6 |
| 3-7 лет | 30,4 | 24,8 | 26,7 | 31,6 | 31,9 |
| 7-14 лет | 33,5 | 50,7 | 48,1 | 40,6 | 41,1 |
| Старше 14 лет | 8,5 | 8,8 | 8,7 | 5,6 | 8,7 |
| Итого | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
| Тяжесть патологии | |||||
| Легкая | 10,7 | 4,0 | 4,3 | 1,0 | 6,2 |
| Среднетяжелая | 56,6 | 58,6 | 68,0 | 67,0 | 70,0 |
| Тяжелая | 32,7 | 37,4 | 27,7 | 32,0 | 23,8 |
| Итого | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
| Результат лечения | |||||
| Улучшение | 98,5 | 95,9 | 97,1 | 99,0 | 99,3 |
| Без изменений | 1,5 | 4,1 | 2,9 | 1,0 | 0,7 |
| Итого | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
Результаты наблюдения лиц с заболеваниями опорно-двигательного аппарата: «выздоровление» – 1,4%, «улучшение» – 92,0%, «без улучшений» – 6,2%, «ухудшение» – 0,4% .
По всем видам патологии пациенты с выздоровлением и улучшением вследствие лечения составляют 92,5%, без улучшения – 6,8%, с ухудшением – 0,7%
В четвертой главе представлены результаты внедрения новых технологий реабилитации в деятельность центра.
Абилитация – (от лат. Habilitatio – создание способности) это система лечебно-педагогических мероприятий, имеющих целью предупреждения и лечения тех патологических состояний у детей раннего возраста, не адаптировавшихся к социальной среде, которые приводят к стойкой утрате возможности трудиться, учиться и быть полноценным членом общества. Об абилитации следует говорить в тех случаях, когда инвалидизирующее больного патологическое состояние возникло в раннем возрасте. У такого ребенка еще не сформированы нормальный двигательный стереотип, гностико-практические и речевые функции. Малыш не владеет навыками самообслуживания и не имеет опыта общественной жизни. Из определения следуют особенности организации медико-социальной помощи детям раннего возраста. «Абилитация» или «раннее вмешательство» - является новой современной реабилитационной технологией, интегрированной в работе центра в конце 90-х годов шведскими коллегами и Институтом раннего вмешательства. При поддержке правительства города был внедрен ряд медико-социальных программ, которые качественно улучшили состояние организаций работы по созданию медико-социальной помощи детям раннего возраста с ограниченными возможностями. Служба абилитации в центре оказывает помощь для детей до 3-х лет, имеющих отставание или угрозу отставания в психическом развитии, обусловленные: нарушениями интеллекта, слуха и зрения, движений, предречевого и речевого развития, нарушением поведения, биологическим и социальным риском (ВУИ, недоношенность, незрелость, тяжелая родовая травма, дети юных матерей и т. д.). Эффективность работы по технологиям абилитации представлена в табл. 3.
Эрготерапия как новая медицинская технология, адаптированная к программам восстановительного лечения детей с ДЦП в комплексе с лечебной гимнастикой, лечебным массажем, механотерапией, методиками функционального биоуправления, показала свою эффективность (табл. 4). Следует отметить, что по отношению к исходному уровню в основной и контрольной группе все показатели также достоверно улучшились (p<0,001).
Таблица 3
Эффективность абилитации детей-инвалидов в 2003-2005 гг.
| Нозологические формы | N | тяжесть заболевания | Эффективность | |||||
| легкая | с/тяж | тяж. | улучшение | % | без улучшения | % | ||
| ДЦП | 29 | - | 17 | 12 | 26 | 89,6 | 3 | 11,4 |
| ОП ЦНС | 16 | - | 5 | 11 | 15 | 93,8 | 1 | 5,2 |
| Генет.заб. | 10 | - | 5 | 5 | 9 | 90 | 1 | 10 |
| Прочие | 3 | 1 | 2 | - | 3 | 100 | | |
| Всего | 58 | 1 | 29 | 28 | 53 | 91,3 | 5 | 8,7 |
Таблица 4
Динамика физиометрических показателей детей с ДЦП, лечившихся с использованием традиционных и модифицированных программ (в % к исходному уровню)
| Показатели | Группы | Достоверность различий между группами | |
| основная (n = 52) | контрольная (n = 40) | ||
| Динамика силовой выносливость мышц спины | 175,8 | 133,3 | 0,001 |
| Динамика силовой выносливости мышц брюшного пресса | 181,6 | 202,1 | Н.д. |
| Опороспособность (правая нога) | 92,5 | 58,0 | 0,001 |
| Опороспособность (левая нога) | 173,3 | 48,2 | 0,001 |
Корреляционный анализ показал, что включение методик эрготерапии достоверно влияло как на физиометрические показатели, так и на улучшение показателей равновесия и координации детей с ДЦП (r=0,61-0,82, при p <0,001).
Положительная динамика прироста показателей манипулятивной функции рук в экспериментальной группе была достоверно большей, чем в контрольной группе (+0,45 баллов и + 3,15 баллов, при p <0,001).
Метод транскраниальной микрополяризации (ТКМП) был исследован совместно с физиологическим отделом НИИЭМ РАМН. ТКМП удачно сочетает простоту и неинвазивность традиционных физиотерапевтических процедур (электросон, различные варианты гальванизации) с достаточно высокой степенью избирательности воздействия, характерной для стимуляции через интрацеребральные электроды. ТКМП дает возможность направленно воздействовать не только на корковые структуры, находящиеся в под электродном пространстве, но и через систему кортикофугальных связей, влиять на состояние таких глубоко расположенных структур, как гипотоламус, таламические ядра, ретикулярная формация и т.д. После проведения курса лечения, как в контрольной, так и в основной группе отмечено улучшение ряда клинических показателей, практически у всех детей уменьшился тонус пронаторов и приводящих мышц плеча, наблюдалось снижение мышечного тонуса в икроножных мышцах, улучшилась нагрузка на стопу, увеличился объем движений в голеностопном суставе, улучшилась функция мышц разгибателей стоп, кисти, ягодичных мышц, и т.д. Снижение мышечного тонуса достоверно коррелировало с общим улучшением двигательных возможностей пациентов, определяемых по клинической бальной шкале. Но длительность курса лечения (определялся на основании объективных исследований мышечного тонуса (МТ) перед каждой процедурой) составил для ТКМП 7-10 процедур, а для ТКМП+магнитно-импульсной стимуляции - 6-7 сеансов. Кроме того, сравнительный анализ данных измерений МТ показал достоверно (р<0,05) большее увеличение показателя МТ по сравнению с величинами зарегистрированными до лечения, в группе получавшей только ТКМП в среднем 150-160%, а в группе, получавшей ТКМП+ магнитно-импульсную стимуляцию, в среднем на 210-230%. По результатам данного этапа исследований получен патент на изобретение.
Лечебно-оздоровительный многопараметрический психофизиологический комплекс, реализующий принципы функционального биоуправления с внешней обратной связью, применялся для обучения детей навыкам контроля и самоконтроля, а также активной коррекции таких физиологических функций, как электроэнцефалограмма, электромиограмма, электрокардиограмма, кожно-гальваническая реакция и температура.
Таблица 5
Эффективность различных программ восстановительного лечения
(традиционных (контрольная) и с использованием ФБУ (основная)
| Критерии эффективности | Группа | |
| Основная | Контрольная | |
| Значительное улучшение | 60 | 11 |
| Улучшение | 25 | 23 |
| Без изменений | 15 | 55 |
| Ухудшение | - | 11 |
| ИТОГО | 100 | 100 |
Эффективность при включении в комплекс восстановительного лечения метода БОС по ЭМГ для пациентов с тяжелой формой заболевания в 2,5-4,5 раза выше, чем отмечается при лечении традиционными методами.
Выводы
- В период с 1990 по 2000 год наблюдался резкий рост уровня детской инвалидности в Санкт-Петербурге с 5,8 на 10 000 детского населения до 18,7 %оо. Показатель наглядности составил 322,4%. С 2000 по 2001 год рост уровня детской инвалидности был не столь существенным (показатель наглядности – 108,6%). После 2001 года наблюдается стабилизация числа детей с ограниченными возможностями на 1000 детского населения.
- Структура детской инвалидности определяет направленность организации медико-социальной реабилитации детей с ограниченными возможностями:
- В структуре детской инвалидности в течение последних 7 лет первое-второе места занимают болезни нервной системы (18,9-27,0%) и врожденные пороки развития (20,6-29,5%). Вместе с тем, их доли к концу изучаемого периода уменьшились. Обращает на себя внимание резкий рост удельного веса прочих заболеваний, среди которых «лидером» являются психические расстройства. В 2005г. – впервые за последние годы психические заболевания вышли на ведущее место и составили 23,5 %. В целом ранее названные группы патологий вместе с психическими заболеваниями составляют абсолютное большинство от всех инвалидизирующих заболеваний.
- Доля детей – инвалидов в возрасте до 4 лет составляет 13,9%, 5-9 лет – 29,4%, 10-14 лет – 47,1%, 15 лет – 9,6%. Возрастная структура детей с ограниченными возможностями в течение изучаемого периода остается довольно стабильной.
- В последние годы практически не меняется соотношение доли лиц с хроническими заболеваниями и инвалидностью среди детского населения: в 2003 – 26,3: 5,7%, в 2004 - 20,0: 7,7%, в 2005г. –22,0: 6,4%.
- Несмотря на развитую сеть медицинских организаций, оказывающих реабилитационную помощь детскому населению (4 городских центра, 28 отделений восстановительного лечения детских поликлиник и домов ребенка и 3 – детских стационаров, 18 отделений абилитации младенцев, санаторно-курортные реабилитационные центры), следует указать на недостаточный уровень обеспеченности детей с ограниченными возможностями различными видами восстановительного лечения. Согласно полученным данным удельный вес детей из диспансерной группы, получивших лечение в реабилитационных отделениях:«Д» группа – 8,8 / 11,1%; детей – инвалидов 4,3% / 8,4%, «Д» группа в реабилитационных центрах – 6,1%; детей – инвалидов 11,5%, «Д» группа в дневных стационарах – 3,4%; детей – инвалидов 3,2%.
- Важной организационной единицей Центра следует считать Городскую отборочную комиссию. Результатом ее работы является концентрация определенных категорий детей с хроническими заболеваниями, характеризующихся преобладанием:
- числа детей-инвалидов (большинство – до 65,7% - пациентов Центра дети, имеющие инвалидность);
- лиц с тяжелыми и среднетяжелыми формами заболеваний (больные со среднетяжелыми формами составляют 56,9%, с тяжелыми – 43,1%);
- пациентов с неврологическими и психоневрологическими заболеваниями (удельный вес лиц с указанными видами патологиями среди пациентов Центра в течение последних 6 лет составляет более ¾: от 41,0% до 64,9% и от 8,0% до 25,5 - соответственно). Особенностью наблюдения детей с ортопедическими заболеваниями является их 100% сочетание с неврологическими заболеваниями.
- Анализ результатов проводимого восстановительного лечения подтверждает эффективность этапного лечения детей с ограниченными возможностями в условиях специализированного медицинского центра. На протяжении последнего десятилетия доли лиц с исходами лечения – «выздоровление» и «улучшение» составляют более 90%:
- среди лиц, страдающих неврологическими заболеваниями, пациенты с результатом лечения «улучшение», составляют до 99,3%;
- среди пациентов с заболеваниями опорно-двигательного аппарата лица с исходом лечения «выздоровление» составляют 1,4%, «улучшение» – 92,0%, «без улучшений» – 6,2%, «ухудшение» – 0,4% .
По всем видам патологии пациенты с выздоровлением и улучшением вследствие лечения составляют 92,5%, без улучшения – 6,8%, с ухудшением – 0,7%
- Эрготерапия как новая медицинская технология, позволяет повысить эффективность комплексных программ реабилитации, достоверно улучшая физиометрические характеристики, показатели равновесия и координации, манипулятивной функции рук детей с ДЦП.
- Методики абилитации, функционального биоуправления, транскраниальной микрополяризации повышают итоговую эффективность восстановительного лечения, воздействуя на ключевые звенья патогенеза заболеваний нервной и опорно-двигательной систем.
Практические рекомендации
- При формировании групп пациентов специализированного центра восстановительного лечения детей следует учитывать уровни распространенности хронической патологии и детской инвалидности. Современные тренды в динамике названных показателей явились основой для выделения следующих групп пациентов Центра из числа детей-инвалидов:
- с заболеваниями нервной системы и органов чувств;
- с заболеваниями опорно-двигательной системы;
- с психоневрологическими заболеваниями (психические нарушения непсихотического характера, имеющие резидуально-органические поражения головного и спинного мозга, сопровождающиеся двигательными и психологическими нарушениями выраженной степени тяжести).
- В структуре центра восстановительного лечения детей следует выделить неврологическое с функциональной диагностикой, реабилитационное, медико-психологическое отделения.
- Для обеспечения 1200-1300 обращений за различными видами реабилитационной помощи кадровый состав должен включать до 135 штатных единиц (включая: врачи – до 26 ставок, средний медицинский персонал – до 65 ставок, прочие – 42, из них: психологи – 6,5).
- Основными особенностями работы медко-психологической службы центра восстановительного лечения детей следует считать:
- акцент на работе с семьей, мотивация родителей на совместную работу;
- развитие службы медико-социального патронажа;
- применение современных методов и способов психотерапевтической коррекции как групповой, так и индивидуальной;
- междисциплинарный подход и межведомственное сотрудничество в лечении детей;
- постоянное повышение квалификации и высокая самоорганизация специалистов;
- отработка этико-психологического взаимодействия сотрудников в совместном наблюдении пациента – ребенка и работе с семьей.
- Следует соблюдать следующие этапы наблюдения пациентов в центре восстановительного лечения детей. Первый этап (продолжительность 4-5 дней) - работа Городской отборочной комиссии; отбор детей; определение ведущего лечащего специалиста; первый междисциплинарный осмотр; составление первичного плана наблюдения; планирование первого посещения врача семьей с больным ребенком. Второй этап (3-5 дней) - составление дифференцированного индивидуального плана лечения; начало лечения. Третий этап (6-8 недель) – проведение комплексного восстановительного лечения и реабилитационных мероприятий всеми специалистами; коррекция лечения; этапные резюме. Четвертый этап (до 5 дней) – оценка эффективности с использованием методических рекомендаций, с дополнениями специалистов центра, общепринятых разработок; заключение; выписной эпикриз; этапное направление.
- Апробированные технологии реабилитации (абилитация, эрготерапия, функциональное биоуправление, транскраниальная микрополяризация) рекомендуются к внедрению в программы восстановительного лечения для детей с ограниченными возможностями.
