«7 Центральный военный клинический авиационный госпиталь Минобороны России»
| Вид материала | Автореферат |
- «7-й Центральный военный клинический авиационный госпиталь Минобороны России», 418.07kb.
- Обоснование и разработка программы специальной физической тренировки в системе реабилитации, 497.08kb.
- На правах рукописи федоров, 410.14kb.
- На правах рукописи назаров, 329.87kb.
- Тяжелых хирургических эндотоксикозов, 851.85kb.
- Инструкция участникам размещения заказа Порядок подготовки и подачи заявки на участие, 4985.54kb.
- Научный центр лазерной медицины» Федерального медико-биологического агентства и в отделении, 296.38kb.
- Клинико психофизиологические закономерности применения концентратов экстракта черники, 471.29kb.
- На правах рукописи, 594.43kb.
- «Главный военный клинический госпиталь имени академика Н. Н. Бурденко Министерства, 236.16kb.
Обоснование органосохраняющей тактики хирургического лечения доброкачественных узловых образований щитовидной железы
Анализ основан на результатах хирургического лечения 214 пациентов летного состава. Из них: 98 пациентов контрольной группы, 108 пациентов 1-й подгруппы и 8 пациентов 2-й подгруппы (риска) основной группы.
Результаты консервативной терапии и динамического наблюдения изучены на примере 76 пациентов 2-й подгруппы (риска) основной группы. Семь пациентов летного состава с впервые выявленными злокачественными образованиями ЩЖ нами не оперировались, а были переведены для дальнейшего оперативного лечения в ГВКГ им. Н.Н. Бурденко, где им была выполнена радикальная операция - тотальная струмэктомия. Показания к оперативному лечению узлового зоба в контрольной группе представлены на рис.3.

Рис.3. Удельный вес каждого показания в общей структуре показаний к оперативному лечению узлового зоба в контрольной группе.
Из рисунка 3 видно, что в контрольной группе в 60,2% случаев пациенты оперировались в связи с невозможностью исключения злокачественного характера узла, а 39,8% пациентов оперировали в связи с узлами больших размеров (более 1,5 см) и многоузловым зобом. После внедрения дооперационных методов морфологической верификации узлов (тонкоигольной пункционной биопсии с цитологическим исследованием) и по мере накопления опыта органосохраняющих оперативных вмешательств на щитовидной железе, нами были внесены существенные изменения в диагностическую и лечебную тактику ведения таких пациентов. Исходя из этого, мы определили следующие показания к оперативному лечению:
1. Наличие узлового (узловых) образования щитовидной железы диаметром не более 2,5 см с прогрессивной динамикой роста этого узла (не менее 5 мм за полгода);
2. Многоузловой зоб;
3. Онконастороженность (прогрессивный рост узла).
Вышеуказанные показания к хирургическому лечению отражены на рисунке 4.

Рис. 4. Удельный вес каждого показания в общей структуре показаний к оперативному лечению узлового зоба в основной группе
Как видно из рисунка 4, с применением в клинической практике разработанного нами алгоритма ранней диагностики (с использованием УЗИ + ТАПБ с ЦИ) первостепенное значение при определении показаний к операции придавалось наличию узла (узлов) больших размеров (69,8%), а также многоузловому зобу (27,6%). При прогрессивном росте узла по результатам лабораторно – инструментального обследования, показания к хирургическому лечению были обоснованы в 2,6% случаев. Из 2-й подгруппы основной группы (76), 8 пациентов (10,5%) были оперированы после динамического наблюдения на основании данных клинико-инструментальных методов диагностики, подтвердивших прогрессивный рост узловых образований ЩЖ и неэффективность консервативной терапии.
Окончательный объем оперативного лечения определялся по результатам морфологического строения узлового образования ЩЖ.
Оценка результатов хирургического лечения пациентов
с доброкачественными узловыми образованиями щитовидной железы
Анализ хирургического лечения пациентов контрольной и основной групп с узловыми образованиями ЩЖ представлен на рисунке 5.
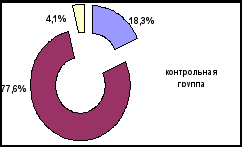
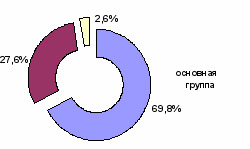

Рис. 5. Соотношение органосохраняющих и расширенных операций
в контрольной и основной группах
До 1996г. в структуре операций контрольной группы при доброкачественных узловых образованиях ЩЖ преобладали расширенные оперативные вмешательства, доля которых составила 77,6%. После 1996г. их число уменьшилось до 27,6%, а количество органосохраняющих операций достигло 69,8% случаев. Из них: энуклеация узла составила в контрольной группе 7,1%, а в основной группе – 24,1%; экономная резекция доли в контрольной группе - 11,2%, в основной группе - 45,7%.
Нами проводился анализ результатов хирургического лечения пациентов в обеих группах по следующим параметрам: длительность лечения, ранние послеоперационные осложнения, наличие рецидива заболевания. Зависимость продолжительности послеоперационного лечения от объема оперативного вмешательства в обеих группах представлена в таблице 8.
Таблица 8
Зависимость длительности лечения от объема операции
| Объем операции | Средний койко-день | |||
| Контрольная группа (n=98) | Основная группа (n=116) | |||
| Кол-во операций (абс) | Койко-день | Кол-во операций (абс) | Койко-день | |
| Энуклеация | 7 | 13,3±1,4 | 28 | 8,4±1,3* |
| Экономная резекция доли | 11 | 14,4±1,3 | 53 | 10,1±1,2* |
| Гемиструмэктомия | 34 | 27,5±1,2 | 19 | 23,1±1,3* |
| Субтотальная резекция ЩЖ | 42 | 28,5±1,3 | 13 | 24,3±1,6* |
| Струмэктомия | 4 | 31,1±1,4 | 3 | 28,3±1,5 |
| Всего | 98 | 22,9±1,5 | 116 | 18,8±1,3* |
Примечание. * р≤ 0,05.
Как видно из таблицы 8, средний койко-день в контрольной группе составил – 22,9, а в 1-й подгруппе основной группы – 18,8. Такая продолжительность койко-дня была обусловлена рядом объективных причин: направлением пациентов из других отделений, где они обследовались в целях ВЛЭ, ожиданием результатов гистологического заключения для ВЛК. Как следует из таблицы 8, различия в продолжительности койко-дней в обеих группах оказались статистически достоверными (р<0,05).
Анализируя данные обследований и функциональное состояние щитовидной железы у летного состава, поступавшего повторно на ВЛК (для допуска к полетам) через 3-4 месяца после органосохраняющих операций, мы пришли к выводу, что к этому времени все обследованные пациенты были практически здоровы (данные клинического осмотра и лабораторно-инструментальных методов исследований ЩЖ были в пределах нормы) и по своему состоянию могли быть допущены к летной работе без ограничения. Все пациенты контрольной группы, независимо от объема перенесенной операции (кроме струмэктомии), допускались к летной работе через 1 год после выписки. В таблице 9 представлены данные о сроках допуска 81 оперированного пациента (после органосохраняющих операций) к ВЛК для определения годности к летной работе.
Таблица 9
Сроки допуска ВЛК ФГУ «7 ЦВКАГ МО РФ» к летной работе после органосохраняющих операций
| Оперированный летный состав | Сроки допуска ВЛК (мес) | |||
| до 3-х | От 3-х до 4-х | |||
| Допущено к летной работе | 70* | 84,2±1,6** | 11* | 103,5±1,8** |
Примечание.*- количество пациентов, **- среднее количество дней до ВЛК
По данным из таблицы 9 видно, что все пациенты, оперированные с применением органосохраняющих методик были допущены к ВЛК ранее установленных нормативными документами 12 месяцев. Из 81 пациента летного состава, перенесшего органосохраняющие операции, 86,4% допускались к ВЛК (для определения годности к полетам), с применением индивидуального экспертного подхода, в сроки до 3-х месяцев и 13,6% – не позднее 4-х месяцев. Использование индивидуального экспертного подхода у 69,8% пациентов основной группы, перенесших органосохраняющие операции, позволило сократить сроки допуска к летной работе до 3-4 месяцев вместо 1 года с обязательным прохождением ВЛК в условиях ФГУ «7 ЦВКАГ МО РФ».
