«Дифференциальный подход к лечению чрезмыщелковых и надмыщелковых переломов плечевой кости у детей» 14. 00. 35 детская хирургия
| Вид материала | Автореферат |
- Т. Т. Шадманов клинические особенности течения и лечения диафизарных переломов бедренной, 116.97kb.
- Лечение переломов длинных трубчатых костей у детей с использованием локального криовоздействия, 377.33kb.
- Дифференциальные подходы к диагностике и лечению врождённой косолапости у детей 14., 567.67kb.
- Рабочий план цикла: "Детская хирургия" на кафедре госпитальной хирургии рудн. Цель, 28.26kb.
- Переломы диафиза плечевой кости, 74.58kb.
- Индивидуальный план учебного процесса за модулем "Детская хирургия" 5,6 "Ургентная, 436.42kb.
- Программа восстановительное лечение плечевого сустава с внутрисуставными переломами, 9.19kb.
- Примерная программа дисциплины челюстно-лицевая хирургия модуль «детская челюстно-лицевая, 398.03kb.
- Ется снижением костной массы, нарушением микроархитектоники костной ткани и сопровождается, 317.69kb.
- Учебно-тематический план цикла тематического усовершенствования «Хирургия кисти с элементами, 194.99kb.
модель с фиксацией отломков перекрещенными спицами:
угол поворота
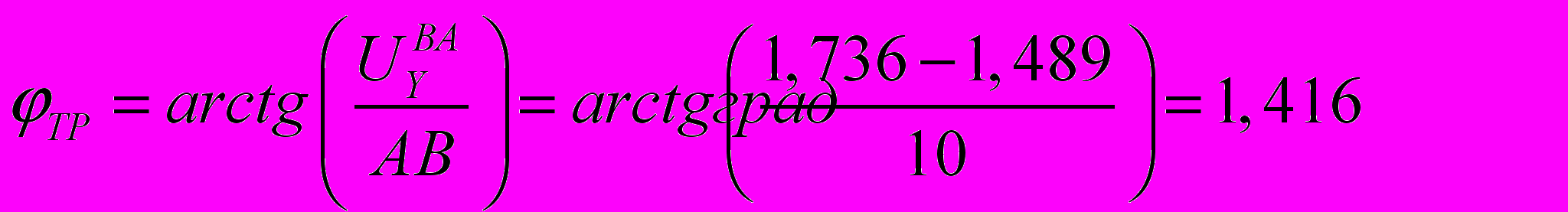 .
.модель с фиксацией отломков параллельными спицами:
угол поворота
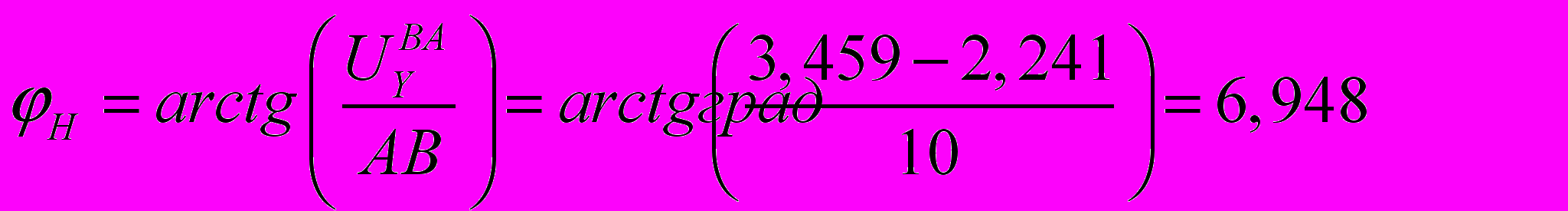 .
.Таким образом, ротационное смещение отломков при перекрестном способе проведения спиц составило 1,416 градусов; при фиксации параллельными спицами - 6,948 градусов, что больше в 4,9 раза. Жесткость системы с параллельной фиксацией спиц почти в 5 раз меньше жесткости при фиксации перекрещенными спицами. Остеосинтез перекрещивающимися спицами (классический способ) в 5 раз устойчивее к ротационной нагрузке по сравнению с остеосинтезом параллельными спицами из латерального доступа.
С учетом экспериментальных данных разработана техника проведения закрытой репозиции с чрескожным спицевым металлоостеосинтезом. Закрытая репозиция с металоостеосинтезом спицами проводится в условиях рентгеноборудованной репозиционной. Способ обезболивания - общая анестезия – аппаратно-масочный наркоз (АМН). В течение репозиции и проведения спиц необходим периодический рентгеноскопический контроль с помощью рентгеновского аппарата с электронно-оптическим преобразователем (ЭОП). Выполняются все этапы закрытой репозиции с последовательным устранением имеющихся смещений (по длине, во фронтальной плоскости, ротационное и смещение в сагиттальной плоскости). Устранение смещения отломков позволяет перейти к металоостеосинтезу. В момент проведения спиц конечность согнута в локтевом суставе под острым углом, достигнутым в момент репозиции (величина угла ~ 20-30°). Плечо и предплечье жестко фиксируются хирургом, выполняющим репозицию. Положение верхней конечности – отведение от туловища под углом ~ 90 °, параллельно плоскости стола. Пальпаторно определяются основные ориентиры – локтевой отросток, латеральнее от него – головочка мыщелка плечевой кости (при монолатеральном остеосинтезе), медиальнее – внутренний надмыщелок плечевой кости (при остеосинтезе перекрещенными спицами из медиального и латерального доступов). Первую спицу проводят через головочку мыщелка плечевой кости. Острый конец спицы, свободно выступающий на 4-5см от насадки, подводится к проекции головочки мыщелка. Проводится прокол кожи и мягких тканей спицей в проекции головочки мыщелка до ощущения сопротивления (спица упирается в головочку плечевой кости). Положение дрели, определяющее направление проведения спицы – под острым углом к продольной оси плеча (~30-45°) и под углом 5-10° к горизонтальному уровню плеча. Направление проведения спицы во фронтальной плоскости контролируется рентгеноскопически. При правильно выбранном направлении (спица пройдет через головочку мыщелка, зону перелома, захватит достаточную область проксимального отломка) дрель приводится в действие. После прохождения дистального отломка и зоны перелома, не требующее значительного физического усилия, ощущается дополнительное сопротивление (спица проходит кортикальный слой проксимального отломка). Преодолев сопротивление, дальнейшее продвижение спицы прекращается, что контролируется рентгеноскопией в прямой проекции. Острый конец спицы не должен выступать за кортикальный слой проксимального отломка более, чем на 5 мм.
В зависимости от выбранного способа проведения спиц в соответствующем направлении проводится вторая спица. При билатеральном остеосинтезе область вхождения в дистальный отломок - медиальный надмыщелок, при монолатеральном – латеральный надмыщелок плечевой кости. При проведении второй спицы из латерального доступа положение дрели должно совпадать с осью первой спицы. Расстояние между спицами должно быть максимальным, с учетом размеров площади латеральной области мыщелка – приближаться к 10 мм и более. Если спицы расположены близко, то такая механическая конструкция эквивалента конструкции с одной спицей и возникнут условия для ротации дистального фрагмента вокруг спиц. Проведения второй спицы осуществляется согласно следующим техническим требованиям: прохождение через кортикальный слой, захват достаточной области проксимального отломка, достаточное расстояние между точками вхождения спиц, локализация места перекреста спиц выше уровня перелома. Стабильность остеосинтеза определяется неизменным положением дистального отломка при разгибании в локтевом суставе до угла 90-100° под контролем рентгеноскопии в боковой проекции. Если отмечается подвижность отломков при движениях в суставе, необходимо проведение третьей спицы.
При адаптированном положении отломков и стабильности остеосинтеза дистальные концы спиц осторожно загибают на ~ 45° во фронтальной плоскости проксимально, скусывают на 2-3 мм над поверхностью кожи и погружают под кожу. Сгибание дистального конца спиц предупреждает их миграцию. Накладывается асептическая повязка на область локтевого сустава и проводится внешняя иммобилизация гипсовой лонгетой, захватывая область от плечевого сустава и лопатки до пястно-фаланговых суставов кисти, при сгибание в локтевом суставе под углом 90° и приведении конечности к туловищу.
Периодически в процессе и после проведения всех этапов репозиции контролируется цвет, местная температура, капиллярная реакция и движения пальцев кисти для своевременного предупреждения сосудистых расстройств, микроциркуляторных и неврологических осложнений.
После репозиции выполняется контрольная рентгенография области локтевого сустава в 2-х проекциях. Назначается антибактериальная терапия в течение 5 дней. В течение последних 2-х лет мы применяем следующую схему антибактериальной терапии : за 30 минут до манипуляции в\в вводится разовая доза антибиотика, после репозиции через 6-8 часов – 2-х кратное введение антибиотика. Гнойно-воспалительных осложнений при использовании данной схемы не получено.
Сроки иммобилизации в среднем составляют 3 недели. Сросшийся чрез-и надмыщелковый перелом – показание к удалению спиц. Манипуляция производится под кратковременным АМН в условиях рентгеноскопической операционной. Рентгеноскопическая установка используется в случае возникновения технических трудностей при удалении спиц, связанных с их миграцией. Это осложнение наблюдалось у 3 детей из 246 (1,2%). Причина миграции спиц – отсутствие или недостаточность загибания дистального конца спицы перед скусыванием и погружением под кожу во время репозиции. После удаления металлических спиц проводится разработка локтевого сустава (ЛФК, физиотерапия – фонофорез с гидрокортизоном, электрофорез с лидазой и йодидом калий) в течение 1-1,5 месяцев.
Отдаленные результаты лечения больных
с чрез-и надмыщелковыми переломами плечевой кости.
Отдаленные результаты лечения детей с чрез-и надмыщелковыми переломами плечевой кости изучены у 462 (87,3%) детей из 529 в сроки от 6 месяцев до 10 лет с момента травмы. При анализе данных катамнестического исследования также сохранено разделение больных на 3 периода наблюдений. Оценка результатов лечения происходила при сборе жалоб ребенка, клиническом осмотре (визуальные изменения оси конечности и области локтевого сустава, объем движений в суставе). При выявлении патологических признаков во время осмотра, выполнялось рентгенологическое исследование двух локтевых суставов в прямой и боковой проекциях. Изменения оси конечности, деформации в области локтевого сустава (или их отсутствие), рентгенологические данные составляли анатомический результат лечения; объем движений в локтевом суставе, жалобы, неврологические нарушения - оценивались как функциональный результат. Анатомический и функциональный результаты сводились к общему результату оценки. Если внешний вид конечности и функция локтевого сустава оценены по-разному, за общую оценку принимается низшая из 2-х.
Анализ отдаленных результатов лечения проведен по модифицированной системе, в основе которой положена предложенная Г.А. Баировым (1962г.) оценка восстановления анатомии и функции локтевого сустава и данные системы Flynn J.C. (1974г).
Таблица 6. Модифицированная система оценки отделенных результатов лечения чрез-и надмыщелковых переломов плечевой кости (по Баирову-Flynn ).
| Результат Оценка | Анатомический результат | Функциональный результат |
| отлично | Отклонение оси предплечья в пределах 0-5° | Ограничение объема движений в пределах 0-5°или переразгибание в пределах 0-5° |
| хорошо | Отклонение оси предплечья в пределах 6-10°, на рентгено-грамме – незначительные изме-нения формы плечевой кости | Ограничение объема движений в пределах 6-10°, или переразгибание на 6-10° |
| удовлетворительно | Отклонение оси предплечья в пределах 11-15°, изменение дистального отдела плечевой кости на рентгенограмме | Ограничение объема движений в пределах 11-15° |
| неудовлетворительно | Отклонение оси предплечья в пределах >15°, грубая деформация дистального отдела плечевой кости на рентгенограмме | Ограничение объема движений в пределах > 15°, боли при движении, парезы |
При сравнении отдаленных результатов лечения в группах больных наблюдаются следующие закономерности. Результаты закрытой репозиции с иммобилизацией гипсовой лонгетой улучшаются от I к III периоду наблюдений. Одновременно снижаются частота закрытых репозиций с фиксацией конечности гипсовой лонгетой и проведение повторных репозиций с гипсовой иммобилизацией. Несмотря на распространение метода закрытой репозиции с чрескожным металоостеосинтезом спицами и уменьшения частоты остеосинтеза при повторных репозициях, общий результат по всем методам остеосинтеза при переходе от одного периода наблюдений к другому не имеет выраженной динамики улучшения. Данная ситуация объясняется тем, что группа больных, которым проводился металлоостеосинтез, неоднородна по составу из-за различных вариантов проведения спиц (во втором и третьем периодах наблюдений), показавших большой разброс в конечных результатах. При металлоостеосинтезе во время первой репозиции результаты лечения во всех периодах лучше, чем при вторичном остеосинтезе. Среди различных вариантов спицевого металлоостеосинтеза наилучший результат наблюдается при остеосинтезе параллельными спицами, далее следует остеосинтез классическим способом. Менее благоприятны результаты применения остеосинтеза сходящимися спицами. Остеосинтез тремя спицами из латерального доступа проводился, в основном, при повторных репозициях и/или реостеосинтезе, что достоверно снижает результат лечения, не позволяя объективно оценить данный способ остеосинтеза. Среди всех вариантов монолатерального остеосинтеза меньшее количество отличных результатов и большое число удовлетворительных наблюдается при фиксации отломков латерально-перекрещенными спицами. При этом область перекреста спиц у 45% пациентов проецировалась на линию перелома.
Закрытая репозиция с фиксацией отломков винтом при межмыщелковых переломах показала отличные и хорошие результаты во всех периодах наблюдений. Закрытая репозиция с иммобилизацией конечности гипсовой лонгетой, которой предшествовал этап скелетного вытяжения, показала также отличные и хорошие результаты. При оперативном лечении во всех группах получен только 1 отличный результат, 5 хороших и 2 удовлетворительных результата с лучшим косметическим, чем функциональный, исходами. Таблица 7.
Таблица .7. Отдаленные результаты лечения больных по периодам наблюдений.
| Метод лечения | I период | II период | III период |
| Одномоментная закрытая репозиция с фиксацией гипсовой лонгетой (%) | Отлично – 57 (55,8%) Хорошо - 35 (34,3%) Удовлетвор.- 9 (8,8%) Неудовлетвор. -1 (0,98%) | Отлично – 29 (60,4%) Хорошо - 18 (36,5%) Удовлетвор.-1 (2,1%) | Отлично – 61 (80,2%) Хорошо - 13 (18,4%) Удовлетвор.-1 (1,3%) |
| Однократная репозиция(%) | Отлично – 51 (57,3%) Хорошо – 29 (32,6%) Удовлетвор.- 9 (10,1%) | Отлично – 29 ( 61,7%) Хорошо – 17 (36,2%) Удовлетвор.- 1 (2,1%) | Отлично – 60 (80%) Хорошо – 14 (18,7%) Удовлетвор.- 1 (1,3%) |
| Повторные репозиции(%) | Отлично – 6 (46,2%) Хорошо - 6 (46,2%) Удовлетворительно -0 Неудовлетвор. -1 (7,7%) | Отлично – 0 Хорошо – 1 ( 100%) | Отлично – 1 (100%) |
| Закрытая репозиция с металоостеосинтезом спицами (%) | Отлично – 22 (68,8%) Хорошо – 10 (31,2%) | Отлично – 47 ( 69,1%) Хорошо – 18 (26,5%) Удовлетвор.- 3 (4,4%) | Отлично – 95 (77,9%) Хорошо – 26 (21,3%) Удовлетвор.- 1 (0,8%) |
| Остеосинтез при первичной репозиции (%) | Отлично – 11 (84,6%) Хорошо – 2 (15,4%) | Отлично – 31 (73,8%) Хорошо – 11(26,2%) | Отлично – 78 (80,4%) Хорошо – 18 (18,6%) Удовлетвор. – 1 (1% ) |
| Остеосинтез при повторных репозициях(%) | Отлично – 11 (57,9%) Хорошо – 8 (42,1%) | Отлично – 16 (61,5%) Хорошо – 6 (23,1%) Удовлетвор. – 4 (15,4%) | Отлично – 17 (68%) Хорошо – 8 (32%) |
| Остеосинтез классическим способом (%) | Отлично – 22 (68,8%) Хорошо – 10 (31,2%) | Отлично –29 (87,9%) Хорошо – 3 (9,1%) Удовлетвор. – 1 (3 %) | Отлично – 4 (80%) Хорошо – 1 (20%) |
| Остеосинтез параллельными спицами из латерального доступа (%) | - | Отлично – 1 ( 100%) | Отлично – 36 (92,3%) Хорошо – 3 (7,7%) |
| Остеосинтез перекрещенными спицами из латерального доступа (%) | - | Отлично – 10 (52,6%) Хорошо – 8 (42,1%) Удовлетвор. – 1 (5,3%) | Отлично – 14 (63,3%) Хорошо – 7 (31,8%) Удовлетвор. – 1 (4,5%) |
| Остеосинтез сходящимися спицами из латерального доступа (%) | - | Отлично – 5 (71,4%) Хорошо – 2 (28,6%) | Отлично – 27 (75%) Хорошо – 9 (25%) |
| Остеосинтез тремя спицами из латерального доступа (%) | - | Отлично – 2 (25%) Хорошо – 5 (62,5%) Удовлетвор. – 1 (12,5%) | Отлично – 14 (70%) Хорошо – 6 (30%) |
| Открытая репозиция (%) | Отлично - 0 Хорошо – 2 (66,7%) Удовлетвор. – 1 (33,3%) | Отлично - 0 Хорошо – 3 (100%) | Отлично – 1 (50%) Удовлетвор.-1 (50%) |
| Скелетное вытяжение (I этап) (%) | Хорошо - 1(100%) | Отлично – 1 (50%) Хорошо -1 (50%) | - |
| Закрытая репозиция, металоостеосинтез винтом (межмыщелко-вый перелом) (%) | Отлично – 1 (100%) | Отлично – 1 (100%) | Отлично – 1 (33,3%) Хорошо – 2 (66,7%) |
| Реостеосинтез (%) | Хорошо -2 (100%) | Отлично – 1 (33,3%) Хорошо – 2 (66,7%) | Отлично – 2 (40%) Хорошо – 3 (60%) |
| Закрытая репозиция, остеосинтез винт+спица (Т-образный перелом) (%) | - | Неудовлетвор.– 1 (100%) | - |
У двух пациентов из всех периодов наблюдений выявлен неудовлетворительный результат лечения. Первый ребенок в 1997г в возрасте 10 лет получил закрытый оскольчатый чрезмыщелковый перелом левой плечевой кости со смещением. На рентгенограмме отмечено полное смещение отломков, один осколок размером 0,3 х 0,7см находился в проекции передней поверхности локтевого сустава. Ребенку выполнено 3 закрытых репозиции с иммобилизацией гипсовой лонгетой в связи с неудовлетворительным положением отломков кости. При катамнестическом обследовании в возрасте 18 лет выявлены жалобы на боли в суставе, ограничивающие физическую активность. Визуально в области правой верхней конечности диагностирован физиологический cubitus valgus (10 градусов), слева - cubitus rectus. Объем разгибания слева ограничен на 10 градусов, сгибание и ротационные движения в полном объеме. На рентгенограмме – умеренно выраженные изменения в области мыщелка плечевой кости. В связи с болевым синдромом результат лечения по выбранной нами схеме оценки является неудовлетворительным.
У второго пациента в 2000г в возрасте 14 лет произошел Т-образный чрез-надмыщелковый перелом левой плечевой кости. На рентгенограмме выявлено полное смещение отломков с диастазом между отломками до 0,7см. В клинике ребенку произведена закрытая репозиция, фиксация отломков винтом и одной спицей, проведенной из латерального доступа, не доходящей до кортикального слоя проксимального отломка. Через 4 недели спица удалена, еще через 10 дней удален винт. При катамнестическом обследовании в возрасте 20 лет выявлены жалобы на боли в локтевом суставе, связанные с физической нагрузкой, и ограничение разгибания в локтевом суставе. Визуально в области правой верхней конечности изменений нет. Объем разгибания слева ограничен в пределах 20 градусов, сгибание - в полном объеме. Ротационные движения в полном объеме. На рентгенограмме – невыраженные изменения в области мыщелка плечевой кости. В связи с болевым синдромом, выраженным ограничением объема движений в локтевом суставе результат лечения признан неудовлетворительным.
Лечение больных с посттравматической варусной деформацией локтевого сустава.
Особенности обследования и лечения больных с посттравматической варусной деформацией локтевого сустава освещены в работе в связи с нередкой частотой возникновения данного осложнения (до 3,4% из чрез-и надмыщелковых переломов плечевой кости), трудностями оперативной коррекции и возможностями использования спицевого металлоостеосинтеза для стабильной фиксации фрагментов кости. С 1997 по 2006 гг включительно в клинике находилось 18 детей с варусной деформацией локтевого сустава: - 10 мальчиков и 8 девочек в возрасте от 6 до 14 лет. При поступлении визуально у всех пациентов отмечалась варусная деформация в области локтевого сустава от 20° до 25°. 4 ребенка имели укорочение плечевой кости на 1-1,5 см по сравнению со здоровой конечностью. При исследовании объема движений в локтевом суставе отмечалось ограничение разгибания на 10°-20° градусов по сравнению со здоровой конечностью у 3-х больных, переразгибание до 10° - у 2-х больных. Объем ротационных движений был полным. Изучение рентгенограмм показало наличие изменений в области дистального отдела плечевой кости в виде деформации, неорганотипической перестройки костной структуры у 7 пациентов. Величина угла варусной деформации составила 18° - 25° . Увеличение метадиафизарного угла на 10°-15° по сравнению со здоровой конечностью наблюдалось у 3-х пациентов. Величина угла Баумана, исследованная нами у 14 пациентов из 18 (в связи с закрытием зоны росткового хряща), как показатель наклона эпифиза во фронтальной плоскости и варусной деформации дистального отдела плечевой кости, оказалась равной 90° - 110° (в норме 70° -75 °). Всем детям проведена операция – корригирующая клиновидная чрезмыщелковая остеотомия плечевой кости по Баирову - Ульриху. Фиксация костных фрагментов производилась металлическими спицами. У 9 пациентов проведены сходящиеся, у 6 – перекрещенные спицы из области латерального надмыщелка, у 1 больного фиксация произведена тремя спицами из латерального доступа, двум больным – тремя билатеральными спицами (2-из области латерального надмыщелка, 1 - из области медиального надмыщелка).
Отдаленные результаты лечения изучены у 12 из 18 детей в периоде от 8 месяцев до 8 лет после оперативного лечения (таблица 8).
Таблица 8. Отдаленные результаты хирургической коррекции варусной деформацией локтевого сустава
| Результат Оценка | Анатомический результат | Функциональный результат | Общий результат |
| отлично | 10 | 11 | 9 (75%) |
| хорошо | 2 | 1 | 3 (25%) |
| удовлетворительно | - | - | - |
| неудовлетворительно | - | - | - |
У 9 пациентов из 12 результат оперативного лечения варусной деформации локтевого сустава отличный, у 3–х больных – хороший, удовлетворительных и неудовлетворительных исходов не было.
Количество детей, которым проведено катамнестическое обследование после операции, и распределение примененных им вариантов спицевого остеосинтеза не позволяют клинически достоверно оценить преимущество какого-либо способа проведения металлофиксаторов. Однако, данные эксперимента свидетельствуют, что проведение параллельных или сходящихся спиц из латерального доступа при фиксации фрагментов кости создает стабильный остеосинтез. Усиление стабильности способствует проведение третьей спицы из латерального доступа или спицы из медиального доступа (без риска повреждения локтевого нерва в связи с отсутствием отека области локтевого сустава, сопутствующего острой травме).
Таким образом, хирургическая коррекция и стабильная фиксация фрагментов кости спицами позволяют достичь благоприятные косметические и функциональные результаты при лечении варусной деформации локтевого сустава в поздние сроки после травмы.
Итак, проведенные в исследовании анализ эволюционного изменения подхода к выбору методов лечения детей с чрезмыщелковыми и надмыщелковыми переломами плечевой кости, экспериментальные работы по изучению стабильности спицевого металлоостеосинтеза и детальное описание его технических особенностей, оценка отдаленных результатов лечения больных показывают актуальность проблемы дифференцированной тактики при данном повреждении. Предлагаемый нами алгоритм дифференцированного подхода к лечению детей с чрез- и надмыщелковыми переломами плечевой кости основан на выделении степени тяжести повреждения и соответствующего способа репозиции (схема № 1).
Схема 1 . Алгоритм дифференцированного подхода к лечению детей с чрез- и надмыщелковыми переломами плечевой кости со смещением.
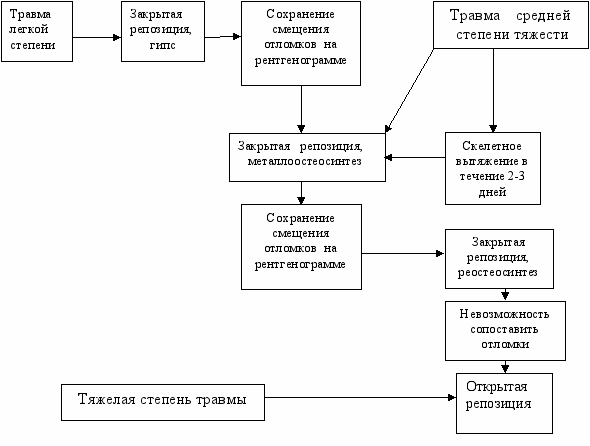
Таким образом, разработанная клинико-рентгенологическая классификация повреждений дистального метафиза плечевой кости позволила выделить степени тяжести травмы, выбрать адекватный способ репозиции, вариант фиксации отломков и достичь наилучший результат лечения.
